Что иннервирует подзатылочный нерв
a) n. occipitalis major;
b) n. occipitalis minor;
c) n. suboccipitalis;
d) n. occipitalis.
Какой нерв иннервирует кожу шеи?
a) Большой ушной;
c) Поперечный шеи;
Из каких ветвей спинномозговых нервов образуется шейное сплетение?
a) Задних ветвей 4-х нижних шейных нервов;
b) Задних ветвей 4-х верхних шейных нервов;
c) Передних ветвей 4-х верхних шейных нервов;
d) Передних ветвей 4-х нижних шейных нервов.
Какой нерв иннервирует кожу ушной раковины и наружного слухового прохода?
a) n. transversus colli;
b) n. auricularis major;
c) n. occipitalis major;
d) n. suboccipitalis.
1796. Какой по характеру n. phrenicus?
d) Специальной чувствительности.
Какой нерв шейного сплетения иннервирует сердце, лёгкие, вилочковую железу?
1798. Какой нерв иннервирует кожу над m. pectoralis major и m. deltoideus?
Из каких ветвей спинномозговых нервов образуются сплетения?
1800. Грудинно-ключично-сосцевидная и трапециевидная мышцы иннервируются ветвями шейного сплетения совместно с ветвями:
a) Языкоглоточного нерва;
b) Блуждающего нерва;
c) Добавочного нерва;
d) Подъязычного нерва.
1801. Шейная петля образуется мышечными ветвями шейного сплетения совместно с ветвями:
a) nervus glossopharyngeus;
c) nervus accessorius;
d) nervus hypoglossus.
Из каких сегментов спинного мозга берет начало плечевое сплетение?
d) CIV - CVIII и ThI.
1803. Какой нерв иннервирует m. supraspinatus?
1804. Какой нерв иннервирует m. deltoideus?
1805. Какой нерв иннервирует m.serratus anterior?
a) Медиальный грудной;
b) Латеральный грудной;
c) Длинный грудной;
d) Задний лопаточный.
1806. Какой нерв иннервирует mm. romboideus?
a) Медиальный грудной;
b) Латеральный грудной;
c) Длинный грудной;
d) Задний лопаточный.
1807. m. latisimus dorsi иннервирует:
a) Подмышечный нерв;
b) Подлопаточный нерв;
c) Задний лопаточный нерв;
d) Грудоспинной нерв.
1808. Какие нервы иннервируют m. levator scapulae?
a) Надлопаточный и подлопаточный;
b) Надлопаточный и подмышечный;
c) Задний лопаточный и мышечные ветви шейного сплетения;
d) Подмышечный и подлопаточный.
1809. Articulatio humeri иннервируют следующие нервы:
a) Надлопаточный и подмышечный;
b) Задний лопаточный и подлопаточный;
c) Подмышечный и подлопаточный;
d) Надлопаточный и подлопаточный.
Через какое образование подмышечный нерв выходит из подкрыльцовой ямки?
a) Foramen trilaterum;
b) Foramen quadrilaterum;
c) Sulcus medianus;
d) Canalis spiralis.
1811. Nervus musculocutaneus отходит:
a) От медиального пучка;
b) От заднего пучка;
c) От латерального пучка;
d) От медиального и латерального пучков.
1812. Nervus musculocutaneus иннервирует:
a) Передние мышцы плеча и всю кожу предплечья;
b) Все мышцы плеча и кожу предплечья;
c) Передние мышцы плеча и кожу локтевой стороны предплечья;
d) Передние мышцы плеча и кожу лучевой стороны предплечья.
1813. Nervus medianus отходит от:
a) Латерального пучка;
b) Латерального и медиального пучков;
c) Медиального пучка;
d) Заднего пучка.
1814. Срединный нерв на плече проходит:
a) В латеральной борозде двуглавой мышцы;
b) В спиральном канале;
c) В медиальной борозде двуглавой мышцы;
d) В срединной борозде.
1815. На предплечье n. medianus идёт в:
a) Лучевой борозде;
b) Срединной борозде;
c) Локтевой борозде;
d) Спиральном канале.
1816. Nervus medianus на плече иннервирует:
a) Передние мышцы;
b) Кожу передней поверхности;
c) Мышцы и кожу передней поверхности;
d) Ветвей не даёт.
1817. На предплечье срединный нерв даёт мышечные ветви:
a) Ко всем передним сгибателям;
b) Ко всем мышцам сгибателям за исключением двух мышц;
c) К передним и задним мышцам предплечья;
d) Мышечных ветвей не даёт.
1818. Nervus medianus иннервирует на ладони:
a) I, II и лучевую сторону III пальца;
b) V, IV и локтевую строну III пальца;
c) V и локтевую сторону IV пальца;
d) I-III пальцы и лучевую сторону IV пальца.
1819. Nervusulnaris выходит:
a) Из медиального пучка;
b) Из заднего пучка;
c) Из латерального пучка;
d) Из медиального и латерального пучков.
1820. Локтевой нерв на предплечье проходит:
a) В sulcus radialis;
b) В sulcus medianus;
c) В sulcus ulnaris;
d) В canalis spiralis.
1821. На плече n. ulnaris даёт:
a) Ветвей не даёт;
b) Мышечные ветви;
d) Кожно-мышечные ветви.
1822. На предплечье локтевой нерв даёт мышечные ветви:
a) Только к пронаторам;
b) Ко всем мышцам передней группы сгибателей;
c) К локтевому сгибателю кисти и глубокому сгибателю пальцев;
d) К локтевому сгибателю кисти и поверхностному сгибателю пальцев.
1823. На тыле кисти локтевой нерв иннервирует:
a) V, IV и локтевую сторону III пальца;
b) I-III и лучевую сторону IV пальца;
c) V и локтевую сторону IV пальца;
d) I, II и лучевую сторону III пальца.
1824. На ладонной поверхности кисти n. ulnaris иннервирует:
a) V, IV и локтевую сторону III пальца;
b) I-III и лучевую сторону IV пальца;
c) V и локтевую сторону IV пальца;
d) I, II и лучевую сторону III пальца.
1825. Медиальный кожный нерв плеча отходит:
a) От латерального пучка;
b) От медиального пучка;
c) От заднего пучка;
d) От медиального и заднего пучков.
1826. Медиальный кожный нерв предплечья отходит:
a) От медиального пучка;
b) От медиального и латерального пучков;
c) От заднего пучка;
d) От латерального пучка.
1827. Nervus radialis отходит:
a) От латерального пучка;
b) От медиального пучка;
c) От заднего пучка;
d) От медиального и латерального пучков.
1828. Лучевой нерв на плече проходит:
a) В медиальной борозде двуглавой мышцы;
b) В латеральной борозде двуглавой мышцы;
c) В спиральном канале;
d) В срединной борозде.
1829. Лучевой нерв сопровождает:
b) a. profunda brachii;
1830. На плече n. radialis даёт мышечные ветви к:
a) Трёхглавой и локтевой мышцам;
b) Ветвей не даёт;
c) Двуглавой и локтевой;
d) Двуглавой и плечевой.
1831. На плече n. radialis даёт кожные ветви:
a) Переднюю и заднюю кожные ветви;
b) Заднюю кожную и латеральную нижнюю кожную ветви;
c) Заднюю кожную и латеральную кожную ветви;
d) Латеральную и медиальную кожные ветви.
1832. Лучевой нерв на предплечье идёт:
a) В срединной борозде;
b) В локтевой борозде;
c) В спиральном канале;
d) В лучевой борозде.
1833. На предплечье лучевой нерв иннервирует:
a) Только мышцы разгибатели;
b) Только кожу задней поверхности;
c) Мышцы и кожу задней поверхности;
d) Все мышцы, за исключением двух.
1834. Поверхностная ветвь лучевого нерва на тыле кисти иннервирует:
a) I, II и лучевую сторону III пальца;
b) V, IV и локтевую сторону III пальца;
c) V и локтевую сторону IV пальца;
d) I-III и лучевую сторону IV пальца.
Дата добавления: 2018-04-15 ; просмотров: 547 ;
Периферическими нервными окончаниями пронизан весь организм человека. Благодаря им осуществляется связь тканей с центральной нервной системой, обеспечивающая полноценную сенсорную и двигательную активность. Однако при возникновении различных заболеваний эта связь может нарушиться либо принять патологическую форму, причиняющую человеку серьезные страдания. Это в полной мере относится и к затылочным нервам.
Виды затылочных нервов
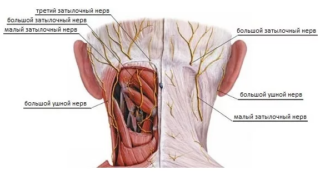
Как и большинство других нервных ответвлений, эти нервы являются парными и располагаются справа и слева симметрично по отношению к позвоночному столбу, который в данном случае служит осью симметрии. Они представляют собой сплетение паравертебральных и плечевых стволов. Основное место в этом сплетении занимают спинномозговые нервы, которые отходят от позвонковых тел С2 и С3, расположенных в районе шейного отдела позвоночного столба. Затылочные нервы подразделяются на три части, разница между которыми состоит в размерах и зонах локализации:
- Большой затылочный нерв проходит между первым и вторым позвонками шеи и входит в сплетение отростков спинномозговых нервов, которые находятся во второй паре паравертебральных нервных окончаний шейного отдела. Самая длинная ветвь затылочного нерва пронизывает полуостистую мышцу головы и сухожилия трапецевидной мышцы. Далее схема расположения нерва разветвляется в кожном покрове затылка, где достигает теменной области, сопровождая затылочную артерию и ее ветви.
- Малый затылочный нерв является ответвлением третьей и четвертой пары шейных нервов. Располагается медиально от большого затылочного нерва, часто соединяется с ним, проходя сквозь кожу затылка.
- Подзатылочный нерв проходит между затылочной костью и первым шейным позвонком (атлантом), залегая в борозде его позвоночной артерии. Затем идет в треугольник, образованный задней прямой мышцей головы, а также ее нижней и верхней косыми мышцами.
Затылочные нервы несут ответственность за своевременное и точное поступление электроимпульсов, проходящих по ним от центральной нервной системы в подконтрольные зоны иннервации. Большая часть этих импульсов идет к мышцам и тканям, которые расположены в районе затылка и подзатылочной области.
Функции затылочных нервов
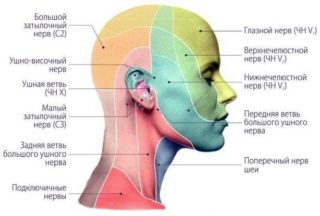
Затылочные нервы выполняют смешанную двигательную и чувствительную функции иннервации затылочной зоны. Их анатомия и физиология позволяет обеспечивать сенсорный контроль тыльной, теменной и боковых частей мышечной ткани и кожного покрова головы, а также кожи и мышц задней поверхности шеи. Кроме того, эти нервы отчасти отвечают за двигательные функции мускулатуры головы и шеи. Функциональные обязанности распределяются следующим образом:
- Длинная ветвь большого затылочного нерва иннервирует полуостистую мышцу головы и отвечает за сенсорику эпидермиса затылочно-теменной области.
- Малый затылочный нерв отвечает за чувствительность кожи латеральных (боковых) областей затылка и частично – зоны ушных раковин.
- Подзатылочный нерв ответственен за иннервацию кожного покрова в нижней части затылка. Примыкая затем к большому затылочному нерву, он функционально взаимодействует с его волокнами.
Как и все нервные нити, отвечающие за иннервацию черепно-лицевой зоны, затылочные нервы обладают высокой степенью чувствительности. Поэтому при их защемлении и/или воспалении развивается невралгия, самым ярким симптомом которой становится выраженный болевой синдром. То же можно сказать о тройничном нерве. Затылочный и тройничный нерв локализуются сравнительно близко друг от друга, при воспалении одного из них не исключается иррадиация и содружественная реакция со стороны другого.
Невралгия затылочного нерва
В зависимости от причин возникновения невралгия затылочного нерва (НЗН) делится на два вида: первичная, или невралгия Арнольда, и вторичная, или симптоматическая. До конца выяснить причины первичной невралгии удается не всегда: порой она возникает без каких-либо явных поводов. Для вторичной НЗН характерны следующие провокационные факторы:
- Патологии, вызывающие дегенеративно-дистрофические изменения позвонковых тел и межпозвоночных дисков шейного и верхней части грудного отдела позвоночника – остеохондроз, спондилез, защемление нервных корешков.
- Травмы черепа и шейного отдела позвоночного столба – ушибы, вывихи, компрессионные переломы.
- Новообразование в зоне иннервации затылочных нервов.
- Заболевания органов эндокринной системы.
- Осложнение после вирусных инфекций – менингита, гриппа и т.д.
- Стрессовое состояние.
- Перенапряжение и/или переохлаждение мускулов шеи и плечевого пояса.
- Малоподвижный образ жизни – гиподинамия.
Невралгию затылочного нерва могут спровоцировать врожденные либо приобретенные аномалии в зоне краниовертебрального перехода.
Боль при затылочной невралгии появляется внезапно и имеет прострельный характер. Болеть может не только затылок, но также ухо, либо вся голова, поэтому многие пациенты принимают приступы НЗН за мигрень. Признаком невралгии является также кожная парестезия.
Лечением НЗН занимаются неврологи. Для установления точного диагноза врач проводит опрос и внешний осмотр пациента, включая пальпацию затылка, задней поверхности шеи и ушных раковин. Также в комплекс диагностических процедур входит:
- Рентгеноскопия головы и шеи – выявляет наличие новообразований и дегенеративно-дистрофических процессов в костной и хрящевой ткани.
- Компьютерная и магнитно-резонансная томография головы и шейного отдела позвоночника – демонстрирует послойные среды тканей, обнаруживая патологические изменения.
- Контрастная допплерография сосудов шеи и головы – показывает состояние кровотока в них.
- Электронейромиография – необходима для выявления отклонений в характере прохождения нервных импульсов от мозга к мышечной ткани.
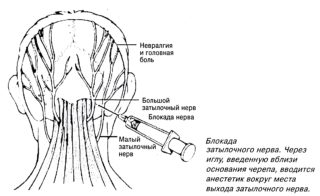
Терапия НЗН на первом этапе включает снятие болевого синдрома. С этой целью применяются ненаркотические анальгетики в таблетированной и инъекционной форме, в том числе новокаиновая блокада. В дальнейшем в курс лечения вводятся физиотерапевтические процедуры – прогревания, электрофорез. После консультации с лечащим врачом допускается использование народных средств в виде различных компрессов, растирок и т.д. На заключительном этапе терапии назначается массаж и упражнения лечебной гимнастики, которые помогают убрать защемление нервных окончаний, купировать воспалительный процесс и нормализовать кровоток в пораженной зоне.
Спинномозговые нервы (nn. spinales) отходят от спинного мозга в виде двух корешков: переднего (вентральный), состоящего из двигательных волокон, и заднего (дорсальный), который образуют чувствительные волокна. В области межпозвоночного отверстия они соединяются в один ствол - смешанный спинномозговой нерв. У места соединения задний корешок образует нервный спинномозговой узел, (ganglion spinale), состоящий из ложных однополюсных (псевдоуниполярных) клеток с Т-образно ветвящимся отростком. Каждый спинномозговой нерв по выходе из межпозвоночного отверстия делится на четыре ветви: 1) переднюю (вентральная) - для передней стенки туловища и конечностей; 2) заднюю (дорсальная) - для мыщц и кожи спины и затылка; 3) соединительную - к узлу симпатического ствола; 4) менингеальную (оболочечная), направляющуюся обратно в позвоночный канал для иннервации оболочек спинного мозга (рис. 125).
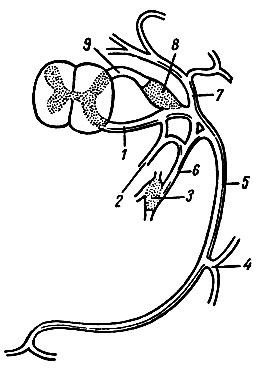
Рис. 125. Схема образования и разветвления спинномозгового нерва (грудного). 1 - передний корешок; 2 - оболочечная ветвь; 3 - узел симпатического ствола; 4 - разветвление передней ветви к коже; 5 - передняя ветвь (межреберный нерв); 6 - соединительная ветвь к симпатическому стволу; 7 - задняя ветвь; 8 - спинномозговой узел; 9 - задний корешок
Вместе с каждой парой спинномозговых нервов у зародыша развивается определенный участок мышц (миотом) и кожи (дерматом). На основании этого выделяют сегментарную иннервацию мышц и кожи. У взрослого не наблюдается такой правильности распределения периферического разветвления спинномозговых нервов вследствие потери первоначальной сегментарности мышц и участков кожи, которые они снабжают. Особенно резко это выражено в облети конечностей. У человека выделяют 8 пар шейных, 12 пар грудных, 5 пар поясничных, 5 пар крестцовых и пару копчиковых спинномозговых нервов.
Задние ветви спинномозговых нервов содержат чувствительные и двигательные волокна и направляются к коже и мышцам спины и затылка. Среди них выделяются задняя ветвь первого шейного нерва - подзатылочный нерв, состоящий только из двигательных волокон, иннервирует короткие мышцы затылка, и второго шейного нерва - большой затылочный нерв, иннервирующий большую часть кожи затылка. Чувствительные волокна задних ветвей поясничных и крестцовых нервов иннервируют кожу ягодичной области и называются верхними и средними нервами ягодиц. Остальные задние ветви спинномозговых нервов специальных Названий не имеют.
Передние ветви спинномозговых нервов содержат чувствительные и двигательные волокна, предназначенные для мышц и кожи шеи, передней и боковых поверхностей туловища и верхних и нижних конечностей. Передние ветви соседних нервов соединяются между собой в виде петель, обмениваясь волокнами и образуя сплетения. Исключение составляют передние ветви грудных нервов, которые идут сегментарно в межреберных промежутках. Передние ветви остальных нервов образуют четыре сплетения: шейное, плечевое, поясничное и крестцовое.
Шейное сплетение образовано передними ветвями четырех верхних шейных спинномозговых нервов. Оно лежит сбоку от поперечных отростков верхних шейных пор-крккв" между мышцами и прикрыто грудино-ключично-сосцевидной мышцей. Ветви шейного сплетения выходят из-под заднего края этой мышцы примерно на ее середине. Среди них выделяют кожные, мышечные и смешанные ветви.
Чувствительные ветви шейного, сплетения составляют:
1) малый затылочный нерв, иннервирующий латеральную часть кожи затылка; 2) большой ушной нерв, иннервирующий ушную раковину и наружный слуховой проход;
3) поперечный нерв шеи, иннервирующий кожу шеи;
4) надключичные нервы - пучок нервов, идущих вниз и иннервирующих кожу над ключицей, большой грудной и дельтовидной мышцами.
Мышечные (двигательные) ветви иннервируют глубокие мышцы шеи и, соединяясь с подъязычным нервом (XII пара черепных нервов), образуют шейную петлю, за счет которой иннервируются передние мышцы шеи ниже подъязычной кости.
Смешанной ветвью шейного сплетения является диафрагмальный нерв. Он спускается вдоль передней лестничной мышцы в грудную полость, проходит в среднем средостении между перикардом и средостенной плеврой и подходит к грудобрюшной преграде. Иннервирует диафрагму (двигательные волокна), плевру и перикард (чувствительные волокна) и проникает в брюшную полость, иннервируя там брюшинные связки печени.
Плечевое сплетение образовано передними ветвями четырех нижних шейных и частью первого грудного спинномозговых нервов. Оно выходит через промежуток между передней и средней лестничными мышцами в надключичную ямку и располагается рядом с подключичной артерией. Затем позади ключицы спускается в подмышечную полость и здесь образует три основных пучка, расположенных вокруг подмышечной артерии (рис. 126). От этих пучков начинаются длинные нервы плечевого сплетения, иннервирующие верхнюю конечность. От верхней части плечевого сплетения отходят короткие нервы, иннервирующие мышцы плечевого пояса. Наиболее крупным из них является подмышечный нерв, идущий к дельтовидной и малой круглой мышцам, коже над ними и к сумке плечевого сустава. Остальные нервы иннервируют большую и малую грудные, переднюю зубчатую, подключичную, надостную и подостную, подлопаточную мышцы, широчайшую мышцу спины, большую круглую, ромбовидные мышцы и мышцу, поднимающую лопатку.
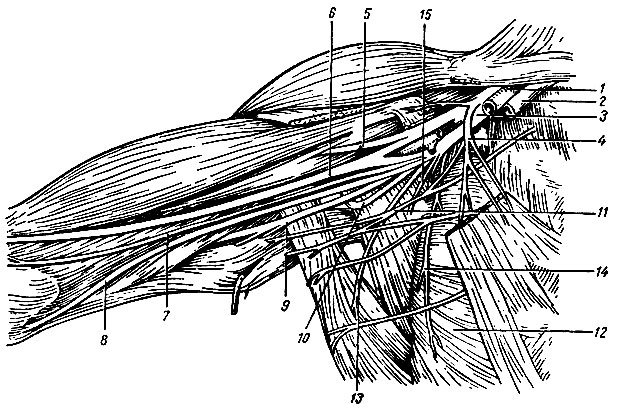
Рис. 126. Ветви плечевого сплетения. 1 - подмышечная артерия; 2 - подмышечная вена; 3 - плечевое сплетение; 4 - короткие ветви плечевого сплетения к большой и малой грудным мышцам; 5 - мышечно-кожный нерв; 6 - срединный нерв; 7 - кожный медиальный нерв предплечья; 8 - локтевой нерв; 9 - лучевой нерв; 10 - подмышечный нерв; 11 - кожный медиальный нерв плеча; 12 - передняя зубчатая мышца; 13 - короткая ветвь к широчайшей мышце спины; 14 - короткая ветвь к передней зубчатой мышце; 15 - короткая ветвь к подлопаточной мышце
К длинным ветвям плечевого сплетения относятся следующие:
1. Медиальный кожный нерв плеча; иннервирует кожу внутренней поверхности плеча.
2. Медиальный кожный нерв предплечья; иннервирует кожу внутренней поверхности предплечья.
3. Мышечно-кожный нерв; снабжает двигательными ветвями три мышцы плеча: двуглавую, плечевую и клювовидно-плечевую, а затем переходит на предплечье, где иннервирует кожу наружной стороны.
Срединный нерв на плече проходит вместе с плечевой артерией и венами в медиальной борозде; ветвей не дает. На предплечье отдает ветви ко всем мышцам передней группы (сгибателям), за исключением локтевого сгибателя запястья и части глубокого сгибателя пальцев. Вместе с сухожилиями сгибателей пальцев проходит через канал запястья на ладонь, где иннервирует мышцы возвышения большого пальца, кроме приводящей и части короткого сгибателя большого пальца кисти, и две латеральные червеобразные мышцы. Кожные ветви образуют общие, а затем собственные ладонные пальцевые нервы, которые иннервируют кожу большого, указательного, среднего и половины безымянного пальцев.
5. Локтевой нерв проходит по внутренней поверхности плеча; ветвей не дает. Огибает медиальный надмыщелок плечевой кости и переходит на предплечье, где в одноименной борозде идет рядом с локтевой артерией. На предплечье иннервирует локтевой сгибатель запястья и часть глубокого сгибателя пальцев; в нижней трети предплечья он делится на тыльную и ладонную ветви. Ладонная ветвь дает кожные и мышечные ветви. Кожные ветви представлены общим и собственными ладонными пальцевыми нервами, иннервируют кожу мизинца и медиальную сторону безымянного. Мышечная ветвь глубокая, проходит к мышцам возвышения мизинца, всем межкостным, двум медиальным червеобразным, приводящей большой палец кисти и к глубокой головке короткого сгибателя большого пальца кисти. Тыльная ветвь дает тыльные пальцевые нервы, иннервирующие кожу 2 1 /2 пальцев, начиная с мизинца.
6. Лучевой нерв - самый толстый нерв плечевого сплетения. На плече проходит в плечемышечном канале между плечевой костью и головками трехглавой мышцы, отдает мышечные ветви к этой мышце и кожные - к задней поверхности плеча и предплечья. В латеральной борозде локтевой ямки делится на глубокую и поверхностную ветви. Глубокая ветвь иннервирует все мышцы задней поверхности предплечья (разгибатели), а поверхностная идет в борозде вместе с лучевой артерией, переходит на тыл кисти, где иннервирует кожу 2 1 /2 пальцев, начиная от большого.
Передние ветви грудных спинномозговых нервов. Эти ветви сплетения не образуют и идут в межреберных промежутках. Они называются межреберными нервами, иннервируют собственные мышцы груди, участвуют в иннервации мышц передней брюшной стенки и отдают передние и боковые кожные ветви, иннервирующие кожу груди и живота.
Поясничное сплетение. Образовано передними ветвями трех верхних поясничных спинномозговых нервов, частично двенадцатого грудного и четвертого поясничного. Лежит в толще большой поясничной мышцы, его ветви выходят из-под нее снаружи, прободая мышцу спереди или с внутренней стороны. Среди коротких ветвей выделяют: подвздощно-подчревный, подвздошно-паховый, бедренно-половой нервы, иннервирующие нижние, части мышц и кожу передней брюшной стенки, наружных половых органов и верхней части бедра. Длинные ветви переходят на нижнюю конечность. К ним относятся следующие.
1. Латеральный кожный Нерв бедра; выходит из-под латерального края большой поясничной мышцы и спускается на бедро; иннервирует кожу наружной поверхности бедра.
2. Запирательный нерв; лежит на латеральной стенке малого таза, проходит через запирательный канал, отдавая ветви к тазобедренному суставу; иннервирует приводящие мышцы бедра и кожу внутренней поверхности бедра.
3. Бедренный нерв - самый крупный нерв поясничного сплетения; проходит между подвздошной и большой поясничной мышцами, переходит на бедро под паховой связкой; иннервирует переднюю группу мышц бедра и кожу его передней поверхности. Самая длинная чувствительная ветвь его - подкожный нерв - идет на медиальную поверхность голени; иннервирует кожу переднемедиальной поверхности голени и тыла стопы.
Крестцовое сплетение. Образовано передними ветвями четвертого (частью) и пятого поясничных, всех крестцовых и копчиковых нервов. Расположено в малом тазу на передней поверхности крестца и грушевидной мышцы и выходит через большое седалищное отверстие выше и ниже грушевидной мышцы в ягодичную область. Короткие ветви крестцового сплетения иннервируют мышцы таза (кроме подвздошно-поясничной) и ягодичной области (верхний и нижний ягодичный нервы). Длинные ветви представлены двумя нервами: 1) задний кожный нерв бедра иннервирует кожу промежности, ягодичной области и задней поверхности бедра; 2) седалищный нерв (п. ischiadicus) представляет собой непосредственное продолжение крестцового сплетения. Выйдя из таза, переходит на заднюю поверхность бедра и здесь проходит между мышцами, к которым отдает двигательные ветви (задняя группа мышц бедра). В подколенной ямке делится на болыиеберцовый нерв и общий малоберцовый. Болыпеберцовый нерв, отдав медиальный кожный нерв икры, проходит в голеноподколенном канале между мышцами задней группы голени, иннервируя их, переходит на стопу позади медиальной лодыжки и делится на медиальный и латеральный подошвенные нервы, иннервирующие кожу и мышцы подошвы стопы. Общий малоберцовый нерв идет латерально, отдает ветвь для иннервации кожи заднелатеральной поверхности голени и. делится на поверхностный и глубокий. Поверхностный малоберцовый нерв иннервирует мышцы латеральной группы голени и переходит на тыл стопы, участвуя в иннервации кожи тыла стопы. Глубокий малоберцовый нерв проходит между мышцами передней группы, отдавая к ним ветви, переходит на стопу, иннервирует короткие мышцы тыла стопы и кожу первого межпальцевого промежутка.
Кожные ветви большеберцового и общего малоберцового нервов, соединяясь на задней поверхности голени, образует икроножный нерв, который иннервирует кожу латерального края стопы.
Из крестцового сплетения отходит половой нерв, который ветвится в области седалищно-прямокишечной ямки, иннервируя кожу и мышцы промежности; конечные его ветви иннервируют наружные половые органы.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Для точного и дифференцированного управления движениями головы многочисленные мышцы шеи требуют раздельной иннервации. Поэтому значительная часть волокон от спинномозговых корешков и нервов, не переплетаясь, проходят прямо к мышцам или коже шеи и головы.
Первый шейный нерв (n. cervicalis primus) выходит из позвоночного канала через щель между затылочной костью и атлантом по sulcus a. vertebralis и делится на переднюю и заднюю ветви.
Передняя ветвь СI выходит на переднебоковую поверхность позвоночника между латеральной прямой мышцей головы и передней прямой мышцей головы и их иннервирует. Сокращение латеральной прямой мышцы головы на одной стороне способствует наклону головы в эту же сторону, при двустороннем сокращении - вперед. Передняя прямая мышца головы наклоняет голову в свою сторону.
Задняя ветвь CI называется подзатылочным нервом (n. suboccipitalis) и снабжает большую заднюю и малую заднюю прямые мышцы головы, верхнюю и нижнюю косые мышцы головы. При одностороннем сокращении все эти мышцы наклоняют голову назад и в сторону, при двустороннем - кзади.
Изолированное поражение I шейного спинномозгового нерва встречается редко и наблюдается при патологических состояниях в верхних шейных позвонках. При раздражении волокон этого нерва возникают судорожные сокращения нижней косой мышцы головы. При односторонней клонической судороге этой мышцы голова ритмично поворачивается в пораженную сторону; при ее тонической судороге голова поворачивается медленно и поворот этот более продолжительный. В случае двусторонней судороги происходят повороты головы то в одну, то в другую сторону - вращательная судорога (tic rotatore).
Второй шейный нерв (n. cervicalis secundus), выйдя из межпозвоночного отверстия СII, делится на переднюю и заднюю ветви. Передняя ветвь участвует в образовании шейного сплетения. Задняя ветвь проходит кзади между атлантом и осевым позвонком, огибает нижний край нижней косой мышцы головы и делится на три главные ветви: восходящую, нисходящую и большой затылочный нерв (n. occipitalis major). Две ветви иннервируют часть нижней косой мышцы головы и ременную мышцу. При одностороннем сокращении этих мышц вращается голова в соответствующую сторону, при двустороннем - наклоняется голова назад с разгибанием шеи.
Тест для определения силы задней группы мышц головы: больному предлагают наклонить голову назад, исследующий оказывает сопротивление этому движению.
Большой затылочный нерв выходит из-под нижнего края нижней косой мышцы головы и дугообразно направляется вверх. Вместе с затылочной артерией этот нерв прободает сухожилие трапециевидной мышцы вблизи наружного затылочного выступа, проникает под кожу и иннервирует кожу затылочной и теменной областей. При поражении этого нерва (грипп, спондилоартрит, травмы, опухоли, рефлекторный спазм нижней косой мышцы головы) появляется резкая болезненность в затылке. Боль носит приступообразный характер и усиливается при резких движениях головы. Больные удерживают голову неподвижно, слегка наклоняя ее назад или набок. При невралгии большого затылочного нерва болевая точка локализуется на внутренней трети линии, соединяющей сосцевидный отросток и наружный затылочный выступ (место выхода этого нерва). Иногда отмечаются гипо- или гиперестезия в области затылка и выпадение волос.
Шейное сплетите (plexus cervicalis). Образуется передними ветвями СI - СIV спинномозговых нервов и располагается сбоку от поперечных отростков на передней поверхности средней лестничной мышцы и мьшщы, поднимающей лопатку; спереди прикрыто грудино-ключично-сосцевидной мышцей. От сплетения отходят чувствительные, двигательные и смешанные нервы. По ходу этих нервов имеются участки прободения через фасции или саму мышцу, где могут создаваться условия для компрессионно ишемических поражений ствола нерва.
Малый затылочный нерв (n. occipitalis minor) отходит от шейного сплетагая и состоит из волокон спинномозговых нервов CI – CIII. Он проходит через фасциальное влагалище верхней косой мышцы головы и разветвляется в коже наружной части затылочной области. Клиника поражения представлена жалобами на парестезии (онемение, покалывание, ползание мурашек) в наружной затылочной области. Они возникают по ночам и после сна. Выявляются гипестезия в зоне разветвления малого затылочного нерва и болезненность при пальпации точки у заднего края грудино-ключично-сосцевидной мьшщы в месте ее прикрепления к сосцевидному отростку.
Сходные ощущения могут возникать в височно-затылочной области, ушной раковине и наружном слуховом проходе. В таких случаях дифференциальная диагностика проводится с поражением большого ушного нерва, который состоит из волокон СIII спинномозгового нерва. Если парестезии и боли локализуются по наружной поверхности шеи от подбородка до ключицы, можно думать о поражении поперечного нерва шеи (n. transversus colli) - ветвь СII - СIII спинномозговых нервов.
От передних ветвей СIII и CIV спинномозговых нервов формируются надключичные нервы (nn. supraclavicularis). Они выходят из-под заднего края грудино-ключично-сосцевидной мышцы и направляются косо вниз в надключичную ямку. Здесь они делятся на три группы:
- передние надключичные нервы разветвляются в коже над грудинным участком ключицы;
- средние надключичные нервы пересекают ключицу и снабжают кожу с области груди до IV ребра;
- задние надключичные нервы идут вдоль наружного края трапециевидной мышцы и заканчиваются в коже верхнелопаточной области над дельтовидной мышцей.
Поражение этих нервов сопровождается болями в области шеи, усиливающимися при наклонах головы в стороны. При интенсивных болях возможно тоническое напряжение затылочных мышц, которое приводит к вынужденному положению головы (наклонена в сторону и неподвижно фиксирована). В таких случаях приходится дифференцировать от менингеального симптома (ригидности мышц затылка). Наблюдаются расстройства поверхностной чувствительности (гиперестезия, гипо- или анестезия). Болевые точки обнаруживают при давлении по заднему краю грудино-ключично-сосцевидной мышцы.
Мышечные ветви шейного сплетения иннервируют: межпоперечные мышцы, которые при одностороннем сокращении участвуют в наклоне шеи в сторону (иннервируются сегментом CI - СII); длинную мышцу головы - наклоняет шейный отдел позвоночника и голову вперед (иннервируются сегментом СI-СII); нижние подъязычные мышцы (mm. omohyoideus, stenohyoideus, sternothyroideus), которые оттягивают подъязычную кость при акте глотания (иннервируются сегментом CI - СII); грудино-ключично-сосцевидную мышцу - при одностороннем сокращении наклоняет голову в сторону сокращения, а лицо при этом поворачивается в противоположную сторону; при двустороннем сокращении - голова запрокидывается назад (иннервируется сегментом СII -СIII и n. accessorius).
Тесты для определения силы грудино-ключично-сосцевидной мышцы:
- обследуемому предлагают наклонить голову в сторону, а лицо повернуть в сторону, противоположную наклону головы; обследующий оказывает сопротивление этому движению;
- предлагают наклонить голову назад; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу.
Мышечные ветви шейного сплетения также иннервируют трапециевидную мышцу, которая приближает лопатку к позвоночнику, если сокращается вся мышца, поднимает лопатку - при сокращении верхних пучков, опускает лопатку - при сокращении нижней порции (иннервируется сегментом СII - CIV, n. accessorius).
Тест для определения силы верхней части трапециевидной мышцы: обследуемому предлагают пожать плечами; обследующий оказывает сопротивление этому движению. При сокращении верхней части m. trapezii лопатка поднимается кверху и нижний угол ее поворачивается кнаружи. При параличе этой мышцы плечо опускается, нижний угол лопатки поворачивается в медиальную сторону.
Тест для определения силы средней части трапециевидной мышцы: обследуемому предлагают двигать плечо назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную часть мышцы. В норме при действии средней части m. trapezii лопатка приводится к позвоночному столбу; при параличе лопатка отводится и слегка отстает от грудной клетки.
Тест для определения сипы нижней части трапециевидной мышцы: обследуемому предлагают двигать поднятой верхней конечностью назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную нижнюю часть мышцы. В норме при этом лопатка несколько опускается и приближается к позвоночному столбу. При параличе этой мышцы лопатка несколько поднимается и отделяется от позвоночного столба.
Диафрагмальный нерв (n. phrenicus) - смешанный нерв шейного сплетения - состоит из волокон СIII -CV спинномозговых нервов, а также симпатических волокон от среднего и нижнего шейных узлов симпатического ствола. Нерв располагается по передней лестничной мышце вниз и проникает в грудную полость, проходя между подключичной артерией и веной. Левый диафрагмальный нерв идет по передней поверхности дуги аорты, впереди корня левого легкого и по левой боковой поверхности перикарда к диафрагме. Правый - располагается впереди корня правого легкого и проходит по боковой поверхности перикарда к диафрагме. Двигательные волокна нерва снабжают диафрагму, чувствительные - иннервируют плевру, перикард, печень и ее связки, частично брюшину. Этот нерв анастомозирует с чревным сплетением и симпатическим сплетением диафрагмы.
При сокращении купол диафрагмы уплощается, что увеличивает объем грудной клетки и способствует акту вдоха.
Тест для определения действия диафрагмы: обследуемому в положении лежа на спине предлагают глубоко вдохнуть, обследующий пальпирует напряженную стенку живота. При одностороннем параличе диафрагмы отмечается ослабление напряжения соответствующей половины брюшной стенки.
Паралич диафрагмы приводит к ограничению подвижности легких и некоторому нарушению дыхания. При вдохе диафрагма пассивно поднимается мышцами передней брюшной стенки. Тип дыхательных движений становится парадоксальным: при вдохе подложечная область западает, а при выдохе - выпячивается (в норме - наоборот); затрудняются кашлевые движения. Подвижность диафрагмы хорошо оценивается при рентгеноскопическом исследовании.
При раздражении диафрагмального нерва возникает судорога диафрагмы, что проявляется икотой, болями, распространяющимися в область надплечья, плечевого сустава, шеи и грудной клетки.
Поражается диафрагмальный нерв при инфекционных заболеваниях (дифтерия, скарлатина, грипп), интоксикациях, травмах, метастазах злокачественной опухоли в шейные позвонки и др.
Одновременное поражение всего шейного сплетения встречается редко (при инфекции, интоксикации, травме, опухоли). При двустороннем параличе мышц шеи голова наклоняется вперед, поднять ее больной не может. Раздражение стволов шейного сплетения приводит к судороге, которая распространяется на косые мышцы головы, ременную мышцу шеи и диафрагму. При тонической судороге ременной мышцы шеи голова наклонена назад и в пораженную сторону, при двусторонней - запрокидывается назад, что создает впечатление ригидности мышц затылка.
Невралгический синдром поражения шейного сплетения выражается болью в затылочной области, заднебоковой поверхности шеи и в мочке уха. В этой зоне возможны нарушения чувствительности.

[1], [2], [3], [4], [5], [6], [7], [8]
Читайте также:


