Что такое абсцесс головного мозга у ребенка
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы абсцесса головного мозга у ребенка
Общемозговые симптомы:
- головная боль: может быть как в конкретной области головы (например, в лобной области, в области темени), так и ощущаться во всей голове (разлитая головная боль);
- тошнота и рвота, не приносящая облегчения (рвота не связана с приемом пищи, возникает, когда головная боль достигает максимума своей интенсивности);
- вялость, снижение трудоспособности;
- светобоязнь (болезненная чувствительность глаз к свету, при которой наблюдаются неприятные ощущения в глазах, слезотечение, непроизвольное смыкание век при контакте со светом);
- напряжение затылочных мышц (человек при этом может лежать с слегка запрокинутой головой, попытка согнуть шею вперед вызывает затруднение) — это следствие раздражения мозговых оболочек;
- нарушение сознания (потеря сознания).
- повышенная температура тела;
- озноб;
- повышенное потоотделение.
Формы абсцесса головного мозга у ребенка
Причины абсцесса головного мозга у ребенка
- У детей абсцессы головного мозга развиваются в раннем возрасте, что связано с частым инфицированием ребенка при прохождении по родовым путям матери. Слабая иммунная защита ребенка оказывается неспособной противостоять возбудителю инфекции, что может приводить к его заносу в полость черепа с формированием абсцесса.
- Другой важной причиной формирования абсцессов головного мозга у детей является наличие врожденных пороков сердца (особенно незаращение межжелудочковой перегородки, когда возбудитель, попавший в венозную кровь, способен переходить напрямую в артериальную кровь через дефект межжелудочковой перегородки, в дальнейшем попадая в мозг).
- В старшем возрасте причиной развития абсцессов головного мозга у детей является развитие гнойного воспаления среднего уха (средний отит).
Врач педиатр поможет при лечении заболевания
Диагностика абсцесса головного мозга у ребенка
Лечение абсцесса головного мозга у ребенка
- Антибактериальная терапия.
- Пункция абсцесса: удаление гноя из абсцесса при помощи иглы, промывание полости абсцесса антибактериальными растворами.
- Удаление абсцесса открытым способом: полость черепа вскрывается (проводится трепанация – удаление части костей черепа), гнойник удаляется вместе с соединительнотканной капсулой, полость черепа закрывается.
Осложнения и последствия абсцесса головного мозга у ребенка
- Остеомиелит костей черепа — воспаление костей черепа.
- Прорыв гноя в желудочковую систему мозга (полости внутри мозга, соединенные между собой): сопровождается развитием гидроцефалии (увеличение количества ликвора – жидкости, обеспечивающей питание и обмен веществ мозга, — в полости черепа).
- Эпилепсия при сохранении абсцесса в головном мозге (абсцесс является объемным образованием, наличие которого приводит к постоянному раздражению мозга, что может вызывать судорожные припадки).
Профилактика абсцесса головного мозга у ребенка
- Полноценное питание (употребление свежих овощей и фруктов, мясных продуктов, прием витаминов А, Е, С, а также витаминов группы B).
- Достаточный объем хирургической помощи по обеззараживанию раны при черепно-мозговых травмах.
- Своевременное лечение гнойных процессов в придаточных пазухах носа, внутреннем и среднем ухе.
- Своевременное лечение очагов инфекции в организме: фурункулов (гнойное воспаление волосяных луковиц), пневмонии (воспаление ткани легкого).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача педиатр
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Абсцесс мозга представляет собой инфекционное заболевание, в результате которого в полости черепа скапливается гной. Эта болезнь присуща взрослой категории пациентов, однако присуща детям и новорожденным. Она является не самостоятельным диагнозом, а результатом травм и повреждений черепа.
Причины
Инфицирование организма ребёнка происходит разными способами. Каждый из них имеет свою специфику. Выделяют несколько причин развития воспалительного процесса.
- Черепно-мозговая травма проникающего типа.
- Попадание в организм бактерий: стафилококки, стрептококки, кишечная палочка и многие другие. Они могут поступать через кровь.
- Как последствие операции – возбудитель инфекции попадает в полость черепа через рану.
- Как последствие гнойных процессов в придаточных носовых пазухах, среднем и внутреннем ухе (например, средний отит).
Инфекция может проникнуть и вовремя рождения ребёнка, когда он проходит по родовым путям матери. Абсцесс формируется из-за слабого иммунитета. Также появление заболевания может быть связано с врождённым пороком сердца. Определённые патологии органа способствуют тому, что бактерии быстро распространяются в организме сначала через венозную, а потом артериальную кровь.
Симптомы
Симптоматика характерна для отдельного конкретного случая. Существует ряд проявлений, которые можно наблюдать практически у всех детей.
- Головные боли, которые могут проявляться в конкретной части или во всей области.
- Тошнота, рвота – состояния, которые не приносят облегчения (в большинстве случаев проявляются при сильной головной боли).
- Вялость, упадок сил, который ведёт к снижению трудоспособности.
- Болезненное восприятие света, так как глаза становятся очень чувствительными.
- Затылочные мышцы находятся в напряжении, так как мозговые оболочки раздражены.
- Обмороки.
Попадание в организм ребёнка инфекции приводит к появлению и других характерных для этого процесса симптомам.
- Повышение температуры тела.
- Озноб.
- Сильное выделение пота.
Изначально врач изучает историю заболевания, занимается сбором анамнеза. Также обследование включает использование и других методов.
- Неврологический осмотр пациента, при помощи которого определяются признаки патологии, которые связаны с давлением новообразования (например, нарушение зрения).
- Анализ крови, которые в некоторых случаях может показать абсолютную стерильность, поэтому не достаточно эффективен.
- Офтальмоскопия, которая может помочь определить наличие повышенного внутричерепного давления.
- КТ.
- МРТ.
Осложнения
Последствия заболевания возможны в том случае, если оно было не вовремя диагностировано и вылечено. У ребёнка может возникнуть остеомиелит костей черепа, который представляет собой их воспаление.
Абсцесс может самопроизвольно прорваться в желудочковую мозговую систему. Этот процесс ведёт за собой развитие гидроцефалии. Если воспалительный очаг не был удалён, то есть риск появления эпилепсии. Это случается из-за того, что абсцесс постоянно раздражает головной мозг. Результатом являются судорожные припадки.
При заражении организма могут перестать частично или полностью функционировать те системы, которые контролируются головным мозгом. Например, у ребёнка возникают проблемы со слухом, зрением, умственной деятельностью. Возможен и летальный исход, однако он случается крайне редко. Избежать всех последствий поможет своевременное реагирование на возникшую проблему.
Лечение
Как и при любом другом заболевании, самостоятельное лечение категорически запрещается. Оно может привести к появлению более серьёзных проблем. Поэтому родителям нельзя использовать лекарственные препараты, которые не были назначены медицинским сотрудником.
Если у ребёнка проявились симптомы, не характерные для нормального состояния, то он должен пройти обследование. Естественно, что при черепно-мозговой травме ребёнок сразу же госпитализируется. В процессе лечения лучше обеспечить ему комфортные условия. Также немаловажным является тщательное выполнение всех рекомендаций доктора.
Изначально медицинский специалист назначает пациенту антибактериальную терапию. Она направлена на то, чтобы полностью удалить инфекцию из его организма. Курс может меняться со временем для большей эффективности. В таком случае после каждой смены врач проводит анализы для того, чтобы определить, действует ли подобранная программа.
Кроме консервативных используются и хирургические методы. В данном случае делается пункция абсцесса мозга. Она осуществляется при помощи специальной иглы. Врачом удаляются гнойные массы из полости с дальнейшей промывкой антисептическим раствором. Также применяются антибактериальные средства.
Первые два варианта лечения эффективны при лёгком и среднем течении заболевания. Тяжёлая форма абсцесса требует использования других мер. Он удаляется открытым способом. В этом случае череп вскрывается. Эта та операция, которая ведёт за собой удаление части костей. Далее гнойная полость вырезается вместе с капсулой, которая соединяет рядом находящиеся ткани. После аспирации вскрытая полость черепа закрывается.
Ребёнку необходимо пройти послеоперационное лечение. Оно включает постоянный контроль врача. Также пациенту могут назначаться дополнительный курс медикаментов, например, препараты для укрепления иммунитета, восстановления защитных сил организма.
Профилактика
В первую очередь ребёнок должен полноценно питаться. Желательно, чтобы в его рационе было больше свежих фруктов и овощей, продуктов, богатых на витамины и полезные микроэлементы.
Все раны должны правильно обрабатываться. При черепно-мозговой травме необходима соответствующая хирургическая помощь. Все манипуляции требуют строгого соблюдения норм санитарии.
Лечение разных гнойных процессов также необходимо. Оно исключит риск появления абсцесса мозга. Особое внимание должно уделяться тем инфекциям, которые возникают в среднем и внутреннем ухе, в придаточных носовых пазухах. Адекватному и правильному лечению должны поддаваться и другие инфекционные очаги, например, фурункулёз, пневмония.
Абсцесс головного мозга — ограниченное гнойное расплавление вещества мозга, т.е. очаговое скопление гноя в веществе мозга.
Этиология, патогенез
Причина- попадание стрептококков, стафилококков, пневмококков, реже других микробов в мозговое вещество из гнойных очагов, расположенных в среднем или внутреннем ухе (отогенные абсцессы), придаточных пазухах (риногенные абсцессы), из остеомиелитического очага в костях черепа, флегмоны мягких тканей головы. Т.е необходим источник инфекции. Главным источником инфекции служат отиты, чаще хронические (около 70% всех абсцессов мозга). У новорожденных – могут быть инфекции верхних дыхательных путей матери, обусловлены сепсисом новорожденных, пупочной инфекцией, пневмонией.
Инфекция распространяется из среднего и внутреннего уха двумя путями: по контакту через твердую и мягкую мозговые оболочки или через лимфатические и кровеносные пути. В 16-24% случаев абсцесс возникает в результате бактериальной микроэмболии по кровеносным сосудам (метастатические абсцессы). Основным источником метастазирования являются легкие (абсцедирующие пневмонии, эмпиема, бронхо-эктатическая болезнь, абсцесс легких), реже язвенный бактериальный эндокардит. Бактериальные эмболы могут также попасть через капиллярную сеть легких при пиодермии, флегмонах, остеомиелите трубчатых костей, актиномикозе. Определенную роль играет черепно-мозговая травма, особенно сопровождающаяся переломами или трещинами костей основания черепа, открывая входные ворота для инфекции. Абсцесс мозга является частым осложнением сквозного или слепого огнестрельного ранения.
Мальчики болеют в 2 раза чаще, чем девочки.
Симптомы, течение:
Начальный период – реакция организма на внедрение в мозговую ткань инфекции – общее недомогание, вялость, снижение аппетита, повышается температура (от субфибрильных цифр – 37.2 — 37.4 и выше), интенсивная головная боль, рвота, высокая температура, менингеальные знаки (боли в шейно – затылочном отделе позвоночника, не возможность достать подбородком до грудной клетки).
Изменения в анализе крови — полинуклеарный лейкоцитоз, повышенная СОЭ, умеренный плеоцитоз в цереброспинальной жидкости.
Латентный период – при высокой вирулентности возбудителя происходит расплавление мозговой ткани и вокруг образовавшейся полости, наполненной гноем, постепенно формируется капсула абсцесса, ограничивая гнойный процесс(через 4-6 нед), – состояние больного улучшается, ребенок становится более активным, исчезают жалобы.
Манифестная стадия – клинически явная стадия, к выходу в нее способствуют ряд факторов – легкая травма, например головы, различные острые заболевания, например ОРЗ, ОРВИ и т.д.
Клинически, можно выделить несколько групп симптомов:
- Воспалительные – что описаны выше.
- Симптомы повышения внутричерепного давления – у детей, особенно 5-7 лет – быстрое увеличение размеров черепа, за счет чего длительно отсутствуют головные боли. На рентгене черепа – расхождение швов ( коронарного, сагиттального, более выраженные пальцевые вдавления…) – в итоге – сильные головные боли и рвота, частая и многократная.
- Очаговые симптомы – зависят от локализации абсцесса. Например, он располагается в больших полушариях — возникают двигательные расстройства и судорожные припадки. ( иногда судорожные припадки могут быть одним из первых проявлений данного заболевания, особенно у мальньких детей.
Крайняя стадия – терминальный период — летальность около 1/3 больных. Особенно при множественных абсцессах мозга, когда идет распространение на ликворную систему и оболочки мозга. ( дети 3 – 4 лет).
Для диагностики используют: компьютерную, магнитно – резонансную томографию, церебральную ангиографию.
Дифференцированная диагностика.
Абсцесса мозга с очаговым менингоэнцефалитом или менингитом, при этом решающую роль играют данные эхоэнцефалографии (смещение срединных структур мозга при супратенториальном абсцессе) и компьютерная томография. Последняя позволяет отличить абсцесс и от опухоли мозга.
Лечение.
Хирургическое лечение. Существуют различные способы:
Метод Спасокукоцкого — Бакулева заключается в повторных пункциях ( от 2 – 13) с отсасыванием гноя и введением в полость абсцесса антибиотиков и дезинфицирующих веществ. ( практически нет противопоказаний, нет необходимости удалять рубцово – сморщенную капсулу при выздоровлении, у меленьких детей пунктировать можно через не заращенный родничок, или разошедшийся шов) – не эффективно лишь при многокамерных и множественных абсцессах.
Н. Н. Бурденко — удаление абсцесса вместе с хорошо сформировавшейся капсулой. (применяют у детей среднего и старшего возраста).
Наиболее старым является метод широкого вскрытия и последующего дренирования абсцесса. – когда используют эластический катетор, через который периодически промывают и вводят в полость антибактериальные средства.
До и после операции необходимо назначать массивные дозы антибиотиков.
Прогноз. Серьезный, При одиночных абсцессах после операции выздоровление наступает в 70-80% случаев.
Одонтогенные абсцессы и воспалительные процессы клетчаточных пространств лица настораживают врачей-стоматологов как возможная причина развития потенциально опасных для жизни ситуаций, таких как сепсис либо обструкция дыхательных путей, но риск развития абсцесса головного мозга, как осложнения одонтогенной инфекции, невысок. Данная статья описывает случай абсцесса головного мозга у 11-летнего мальчика и связанные с ним неврологические признаки, которые явились следствием абсцесса первого моляра (рис. 1). Описание неврологических признаков и симптомов, история развития заболевания, а также порядок лечения пациента будут интересны для врачей-стоматологов.
Абсцесс головного мозга является редкой, но очень серьезной и опасной для жизни патологией с высоким уровнем смертности [1—6]. Абсцесс мозга — это очаговая инфекция в паренхиме мозга, которая характеризуется локальным отеком и воспалением, развивающимся в хорошо отграниченное скопление гноя [7]. Мозговые абсцессы являются результатом непосредственного расширения смежных гнойных фокусов, гематогенной диссеминации отдаленных фокусов либо прямого заноса инфекции в момент травмы или нейрохирургического вмешательства [1—8]. Однако в 15—30 % случаев причина мозговых абсцессов остается неизвестной [9].
Большинство абсцессов мозга происходит путем прямого распространения инфекции через клетчаточные пространства лица и зачастую зарождается в параназальных синусах, среднем ухе, области сосцевидного отростка [1—10]. Мозговые абсцессы редки у детей, но если возникают, то в основном в первые 10 лет жизни в связи с более высоким расположением синусов и частыми инфекциями среднего уха в этой возрастной группе [1, 3, 7, 11].
Лихорадка, головная боль, тошнота, очаговая неврологическая симптоматика, нарушение сознания, речи, папиллярный отек, ригидность шейных мышц, повышенное внутричерепное давление, эпилептические приступы — вот общие проявления мозгового абсцесса
Наиболее распространенными факторами, предрасполагающими к возникновению и развитию абсцесса головного мозга у детей, являются врожденные пороки сердца, инфекции синусов и уха, ослабленный иммунный статус [1, 3, 7, 11]. Если инфекция распространяется с кровью, то ее путь лежит через крупные сосуды либо через лицевые и глазничные вены, откуда инфекционный агент попадает в череп, минуя кавернозный синус [10, 12—14]. Zhang и Stringer [10], изучавшие множественные клапаны в лицевых и глазничных венах (которые, как предполагали ранее, были бесклапанными), объяснили риск гематогенного распространения инфекции от средней линии лица последовательной связью между лицевой веной, крыловидным сплетением и угловыми и глазничными венами и пещеристой пазухой, а не ретроградным кровотоком через бесклапанные вены.
11-летний мальчик, ранее здоровый, поступил в отделение неотложной помощи государственной больницы с жалобами на непрекращающуюся головную боль в течение двух недель, тошноту и рвоту на протяжении недели. Был госпитализирован с дифференциальным диагнозом гриппа и мигрени. Назначены постельный режим и поддерживающая терапия. На следующий день пациент был экстренно переведен в отделение неотложной помощи окружного госпиталя Тимминса, после того как мама обнаружила его лежащим на полу; мальчик кричал, хватался за голову, бессвязно бормотал (явления дисфазии). Кроме того, имели острое начало симптомы: беспокойство, сонливость, шаткая походка, ригидность мышц шеи.
Магниторезонансное исследование выявило тонкостенное образование размерами 4,7х4,4х3,4 см с отеком вокруг него, локализованное в левой височной доле. Пациенту был назначен курс дексаметазона, маннитола, ванкомицина и цефтриаксона, после чего он был санавиацией экстренно доставлен в Детский госпиталь Торонто. По прибытии в отделение неотложной помощи (день 1) пациент находился в сознании, был ориентирован во времени и месте, движения конечностей в полном объеме. Однако имела место дисфазия. В его истории болезни были указаны недавний синусит, средний отит и респираторная инфекция верхних дыхательных путей; кроме того, он сообщил о зубной боли около трех недель назад, которая затем стихла.
К возникновению и развитию абсцесса головного мозга у детей предрасполагают врожденные пороки сердца, инфекции синусов и уха, ослабленный иммунный статус
Мама пациента сообщила о наличии припухлости в области зуба две недели назад, впоследствии исчезнувшей, так же как и боль. Пациент был переведен в отделение нейрохирургии (день 2), где ему была выполнена краниотомия и ультразвуковая аспирация левостороннего височнотеменного внутримозгового абсцесса; операция прошла без осложнений. Был взят материал для посева микробиологических культур и выполнен тест на чувствительность к антибиотикам; пациенту назначен внутривенный курс антибиотиков широкого спектра действия — ванкомицин, цефтриаксон, метронидазол.
Впоследствии зуб 75 был экстрагирован под общей анестезией (день 5); материал взят для посева микробиологических культур и проведения теста на чувствительность к антибиотикам. Неделю спустя (день 14) дополнительное обследование выявило рецидив левостороннего височнотеменного абсцесса. Повторно проведена краниотомия со взятием материала для микробиологического исследования. Микробиологические результаты: Streptococcus anginosus был выделен из материала, полученного в результате первой краниотомии (день 2).
Даже бессимптомный, невитальный зуб может явиться источником гематогенного бактериального сепсиса
Культуры клеток, взятых в месте экстракции зуба, выделяли множество разновидностей Streptococcus с массивным ростом в аэробных условиях и массивный рост обычной флоры с небольшим количеством нейтрофилов в анаэробных условиях. Культуры клеток, взятых в результате второй краниотомии, выявили множество нейтрофилов; в то же время никакая микрофлора высеяна не была. После второй краниотомии было замечено значительное неврологическое улучшение. Проводилась еженедельная компьютерная томография. Результаты продемонстрировали продолжающееся сокращение в месте абсцесса. Отмечалось улучшение всех неврологических функций, но пациент продолжал испытывать затруднения мышления.
Через пять недель после первичного обращения пациента он был переведен в голландский детский реабилитационный госпиталь Bloorview для интенсивного восстановительного лечения. Пациент был выписан домой через 93 дня после его поступления в Детский госпиталь Торонто. Продолжаются реабилитационные мероприятия при участии специалистов-логопедов и лингвистов, а также высококвалифицированных терапевтов госпиталя Bloorview в амбулаторных условиях. Пациенту был назначен леветирацетам на 6-месячный период под наблюдением нейрохирургического отделения Детского госпиталя.
Одонтогенные инфекции являются причиной множества случаев мозговых абсцессов, а также недавней смерти ребенка в Бостоне [8, 18, 19]. Дентальные источники мозговых абсцессов, о которых сообщалось в литературе, включают абсцессы зубов, панникулит, периодонтит, экстракции зубов, лечение корневых каналов и одонтогенный остеомиелит [8, 18, 20].
Из мозговых абсцессов обычно высеваются микроорганизмы, во множестве присутствующие в слюне и зубном налете, такие как грамположительные (стрептококки и стафилококки) и грамотрицательные бактерии (гемофильная палочка), а также грибы; при этом ротовая полость становится возможным первичным источником инфекции [1, 3, 21, 22]. Внутримозговой абсцесс, описанный в клиническом случае, явился результатом одонтогенной инфекции. Диагноз был выставлен путем исключения других источников инфекции.
Критериями, подтверждающими именно дентальный источник развития мозгового абсцесса, являются следующие [17]:
- Не обнаружен иной источник инфекции. Текущая история болезни пациента исключила недавний синусит, средний отит и респираторную инфекцию верхних дыхательных путей в качестве возможных провокационных факторов. Эхокардиограмма не выявила ни внутрисердечных шунтов, ни вегетаций; продемонстрировала ламинарный кровоток в верхней и нижней полых венах и брюшной аорте. Грудная и абдоминальная радиограммы не выявили нарушений.
- Микробиологический спектр включает микрофлору ротовой полости: Streptococcus anginosus выделен из материала, полученного в результате первой краниотомии. Обычно этот микроорганизм содержится в слюне, зубном налете, дентальных абсцессах, желудочно-кишечном и мочеполовом трактах [23]. Он тесно связан с гнойными инфекциями, бактериемией и внутримозговыми абсцессами благодаря его высокой устойчивости к фагоцитозу человеческими полиморфонуклеарными лейкоцитами [21, 24]. S. anginosus из ротовой полости легко проникает в сосудистое русло и распространяется в паренхиме мозга.
- Наличие клинических и радиографических признаков и симптомов острой либо хронической одонтогенной инфекции. Стоматологическая история пациента, клинически и радиографические обследования выявили дентальный абсцесс нижнего второго молочного моляра слева (зуб 75). Клинически выявлено разрушение зуба 75; радиографически — рентгенопозитивная зона в области бифуркации корней.
Рецидив мозгового абсцесса не является необычным (6—87 %); скорость его развития зависит от локализации и размеров абсцесса и от выбора лечения [25]. Большинство рецидивов возникает в пределах 2 недель с момента начала лечения [25]. Абсцесс мозга у пациента, представленного нами, рецидивировал через 2 недели после его поступления в госпиталь. Фокусом рецидива явился мозговой абсцесс, и практически полная стерильность объясняется долговременным курсом антибиотиков широкого спектра действия.
В резюме: очевидно, нижний второй молочный моляр слева стал источником абсцесса мозга, что привело к экстренной доставке пациента санавиацией из Тимминса в Торонто, двум операциям на головном мозге, экстракции зуба под общим наркозом, удлинению восстановительного периода, который продолжается по настоящее время. Наиболее важно то, что этот 11-летний мальчик был спасен от инфекции с высоким уровнем заболеваемости и смертности. Напоминаем, что прогрессирующая неврологическая симптоматика может свидетельствовать о мозговом абсцессе; такие пациенты должны быть экстренно направлены в отделение неотложной помощи и обследованы на предмет любых источников одонтогенной инфекции.
Абсцессы мозга могут быть вызваны одонтогенными инфекциями. Своевременное лечение может помочь избежать опасных для жизни ситуаций. Несмотря на низкую заболеваемость мозговыми абсцессами, одонтогенный источник инфекции необходимо рассматривать в дифференциальной диагностике причин абсцессов мозга.
Авторы выражают благодарность доктору Дэвиду Дж. Кенни, доктору Майклу Дж. Касас, доктору Фехмиде Дозэни, доктору Мишель Эзе и доктору Натали Свобода за помощь в подготовке рукописи.
Список литературы находится в редакции.
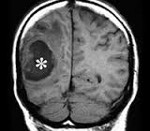
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения - стереотаксической пункции абсцесса.
МКБ-10
- Причины
- Патогенез
- Симптомы абсцесса головного мозга
- Диагностика
- Лечение абсцесса головного мозга
- Медикаментозное лечение
- Хирургическое лечение
- Прогноз при абсцессе головного мозга
- Цены на лечение
Общие сведения
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.

Причины
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae.
При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными. Болезнь провоцируется следующими патологическими состояниями:
- Воспалительные процессы в легких. Чаще всего причиной образования гематогенных абсцессов головного мозга являются бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). Бактериальным эмболом становится фрагмент инфицированного тромба, который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
- Черепно-мозговая травма. В случае открытой проникающей ЧМТ абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
- ЛОР-патологии. При гнойно-воспалительных процессах в придаточных пазухах носа (синуситы), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
- Послеоперационные осложнения. Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
- Другие заболевания. Незначительную роль в патогенезе гематогенных абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
Патогенез
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
Симптомы абсцесса головного мозга
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга.
В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Диагностика
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре.
На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
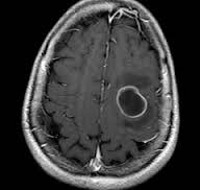
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза.
На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
Лечение абсцесса головного мозга
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. Рекомендуемые программы лечения:
- При абсцессе головного мозга без ЧМТ или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
- Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. После исчезновения абсцесса (по данным нейровиуализационных исследований) применяют флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей.
- У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение больных должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
Прогноз при абсцессе головного мозга
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу.
Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
Читайте также:


