Что такое миелиновые волокна зрительного нерва
Миелинизированные нервные волокна сетчатки (Myelinated retinal nerve fibre layer (MRNFL)) это патология сетчатки, которая проявляется в миелинизации нервных волокон сетчатки. Поражение обычно выглядит как серые и белые полосы с перистыми краями, которые располагаются вдоль хода нервных волокон. Частота возникновения примерно 1.0%.
Причина по которой нервные волокна становятся миелинизированными - до конца не ясна. Олигодендроциты - основные поддерживающие клетки центральной нервной системы, они ответственны за изоляцию длинных аксонов миелином. Такая изоляция позволяет проводить активный потенциал быстрее и без помех. Процесс миелинизации это нормальный процесс, который в норме происходит в других частях нервной системы. Однако, в сетчатке миелиновых волокон в норме нет. Это связано с тем, что слой нервных волокон идет кпереди от слоя фоторецепторов и должен быть прозрачен для света, чтобы не перекрывать его поток к фоторецепторам. Миелин слишком плотный и при миелинизации нервных волокон сетчатки, там где это произошло, свет не достигает слоя фоторецепторов и глаз “не видит” той частью сетчатки, которая покрыта миелином. В зависимости от обьема поражения, выпадение полей зрения может быть значимым, а может быть и не заметным. Во время нормального развития lamina cribrosa - перфорированная часть склеры, позволяет выйти нервным волокнам сетчатки из глаза в месте где образуется зрительный нерв и предотвращает миграцию предшественников олигодендроцитов в растущий и развивающийся глаз.
Эта барьерная функция осуществляется при помощи отростков астроцитов, которые накапливаются на lamina cribrosa. Таким образом миелинизация зрительного нерва прекращается на уровне lamina cribrosa и ретинальные волокна остаются немиелинизированными. При нарушении этого процесса, эти волокна покрываются миелином, что и проявляется в виде обсуждаемой патологии.
Гистологическое исследования миелинизированных нервных волокон сетчатки проведенное Straatsma с коллегами выявили наличие клеток похожих на олигодендроциты в сетчатке. Интересно, что то же исследование показало, что lamina cribrosa выглядела абсолютно нормально. Это, возможно, указывает на то что предшественники олигодендроцитов мигрировали в сетчатку до формирования барьерной функции lamina cribrosa. Миелинизация нервных волокон сетчатки, может быть так же результатом активации клеток микроглии во время внутриутробного развития.
Влияние миелинизированных волокон на зрение может быть очень разным и зависит от локализации поражения и размера. В большинстве случаев милиниезированные волокна это бессимптомная случайная находка. Однако, бывают и крупные поражения, которые покрывают макулярную область и ведут к дефициту. Кроме того миелинизированные волокна могут вызывать осевую миопию у детей, что часто усугубляет проблему. Иногда миелинизированные волокна могут быть причиной лейкокории.
Миелинизированные волокна могут быть как изолированным поражением, так и сопровождаться системными и местными изменениям. Глазные изменения могут включать окклюзию артерий или вен, кровоизлияния в стекловидное тело, гипоплазию зрительного нерва и неоваскуляризацию. Некоторые системные изменения, которые могут быть связаны с миелинизированными волокнами сетчатки, например: нейрофиброматоз первого типа, краниофациальные аномалии, витриоретинопатия с изменениями в скелете, и синдром невуса базальных клеток.
В большинстве случаев миелинизированные волокна сетчатки не нуждаются в лечении. В остальных случаях лечение проводится в зависимости от сопутствующих проблем. Например, амблиопия лечится окклюзией. Лучших результатов удается достичь тогда, когда анизометропия не выражена, макула не вовлечена. Дисплазия зрительного нерва и косоглазие обычно сопутствуют плохому прогнозу. Миопия если есть должна быть исправлена оптически. Если есть неоваскуляризация, то должно быть проведено лечение аргоновым лазером.
Миелинизированные нервные волокна сетчатки могут быть спутаны с другими более серьезными состояниями, таким как: cotton-wool spots, перипапилярная эпиретинальная мембрана, отслойка пигментного эпителия сетчатки, ретиналтными инфильтратами и даже ретинобластомой.

Это редко встречающаяся врожденная аномалия (1% в популяции), при которой от диска зрительного нерва в разные стороны, подобно лепесткам, расходятся белые пучки миелина. Миелиновые волокна в сочетании с миопией впервые описаны F. Berg (1914).
Миелинизация нервных волокон зрительного нерва начинается в области перекреста на 7-м месяце гестации, распространяется по направлению к глазу и завершается у lamina cribrosa в течение первого месяца после рождения. В норме миелинизированные нервные волокна зрительного нерва обычно не проходят дистальнее заднего края решётчатой пластинки. Миелиновые волокна встречаются, если миелинизация продолжается за пределы решетчатой пластинки. Наиболее правдоподобным объяснением этого факта является гетеротопия олигодендроцитов или глиальных клеток в слой нервных волокон сетчатки.
Существует другая гипотеза, согласно которой миелин распространяется в сетчатку через врожденный дефект в решетчатой пластинке. B.Straatsma и соавт. (1978) не обнаружили в ходе морфологических исследований дефекта решетчатой пластинки, поэтому вторая версия о патогенезе миелиновых волокон кажется менее вероятной.
G.S. Baarsma (1980) сообщил о развитии миелиновых волокон у 23-летнего мужчины. Глазное дно этого пациента было сфотографировано 7 годами ранее во время обследования у офтальмолога в связи с диабетом, но миелиновых волокон при первом исследовании не выявлено.
Известны наследуемые формы аномалии с аутосомно-рецессивным и аутосомно-доминантным типами наследования.

Заболевание почти всегда одностороннее. В литературе имеются единичные описания двусторонних поражений.
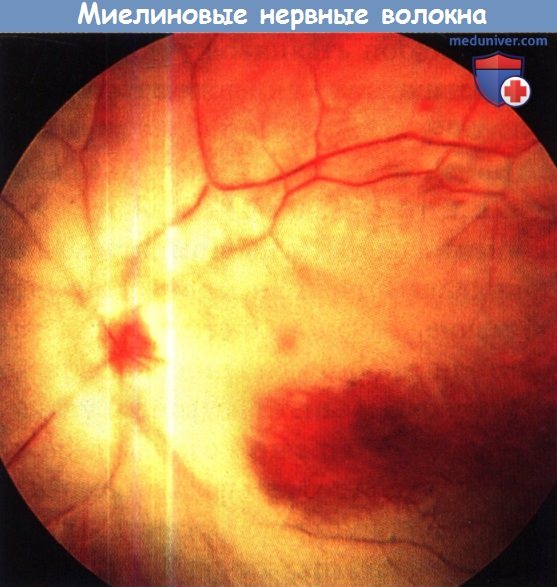
Офтальмоскопически миелиновые волокна выглядят как белые блестящие и радиально расположенные полосы с перьевидными краями ("лисьи хвосты"), простирающиеся от ДЗН к периферии вдоль сосудистых аркад. Сосуды ДЗН могут прикрываться этими волокнами, становясь недоступными визуализации.
В 33% случаев эти волокна связаны с ДЗН. Их наличие обычно бессимптомно, но иногда возможны изменения полей зрения Относительные или абсолютные скотомы могут соответствовать участкам миелиновых волокон в полях зрения.
Диагностируют миелиновые волокна сразу после рождения или в раннем детском возрасте.
Острота зрения при этой аномалии составляет 0,01-1,0. Снижение остроты зрения обычно отмечают у пациентов с поражением, вовлекающим макулу. У 50 % пациентов с миелиновыми волокнами диска зрительного нерва выявляют осевую миопию, которая может достигать -20,0 дптр.
В развитии амблиопии при этом синдроме важную роль наряду с рефракционными факторами играет экранирующее действие миелина. Дефекты поля зрения варьируют от расширения слепого пятна до центроцекальных скотом, что зависит от площади миелиновых "хвостов".
Электрофизиологические исследования - Амплитудные параметры ЭРГ находятся в пределах нормы, хотя часто встречается асимметрия показателей (амплитуда ЭРГ пораженного глаза обычно ниже, чем здорового). При регистрации ЗВП на вспышку амплитудно-временные параметры компонента Р100, как правило, нормальные. Иногда отмечают снижение амплитуды компонента Р100. При регистрации ЗВП на реверсивные паттерны почти у всех больных выявляют снижение амплитуды и удлинение латентности компонента Р100, преимущественно при использовании стимулов высокой пространственной частоты.
При ФАГ гипофлюоресценция и обскурация части сосудов в области миелинизации волокон, вследствие частичного экранирования на протяжении всего исследования.
Диагноз подтверждают данными периметрии, ЗВП, ЭРГ, МРТ.
Дифференциальная диагностика:
- колобомой зрительного нерва и хориоидеи
- юкстапапиллярными хориоретинальными воспалительными очагами токсоплазменной и другой этиологии
- персистенцией мембраны Бергмейстера ДЗН
- краниальным дизостозом;
- конусовидным диском;
- колобомой макулярной области;
- миопическим конусом;
- остатками гиалоидной ткани,
- нейрофиброматозом
Лечение пациентов с миелиновыми волокнами диска зрительного нерва и сетчатки включает оптическую коррекцию аметропии (очками или контактными линзами) и одновременную окклюзию здорового глаза.
Лечение детей с этой аномалией необходимо начинать как можно раньше: оптимальные результаты удается достичь при проведении терапии у детей в возрасте 6 мес-2 лет. Для контроля за эффективностью лечения и влиянием окклюзии на парный глаз у детей раннего возраста необходимо использовать регистрацию ЗВП. Ранняя оптическая коррекция и адекватная окклюзия парного глаза позволяют достичь высокой остроты даже у детей с миелиновыми волокнами, вовлекающими макулу.
Миелинизация афферентных зрительных путей начинается в латеральном коленчатом теле на пятом месяце гестации и завершается к родам у решетчатой пластинки. Олигодендроциты, ответственные за миелинизацию волокон ЦНС, в норме в сетчатке отсутствуют. При гистологических исследованиях было подтверждено наличие предполагаемых олигодендроцитов и миелина в зонах миелиновых нервных волокон и их отсутствие вне этих зон.
При вскрытии миелиновые волокна сетчатки выявляются приблизительно в 1% глаз и у 0,3-0,6% офтальмологических пациентов при плановом обследовании.
Миелиновые нервные волокна обычно выглядят как продольно исчерченные пучки у верхнего и нижнего полюса диска зрительного нерва. При этом из-за проминенции измененных частей диска и перекрывания волокнами краев диска и нижележащих кровеносных сосудов аномалия может симулировать отек ДЗН.
Дистально волокна формируют неправильную веерообразную фигуру. В пределах зоны миелинизации иногда видны мелкие щели или участки нормального глазного дна. В 17-20% случаев выявляются двусторонние миелиновые нервные волокна. В 19% случаев они не соприкасаются с диском зрительного нерва. Изредка на периферии сетчатки с носовой стороны от ДЗН выявляются изолированные пучки миелиновых нервных волокон.
Патогенез миелиновых волокон остается не выясненным, но у животных со слабо выраженной или отсутствующей решетчатой пластинкой обычно имеется глубокая физиологическая экскавация и обширная миелинизация нервных волокон сетчатки, тогда как у животных с хорошо развитой решетчатой пластинкой наблюдается абсолютно плоский диск зрительного нерва (ДЗН) и отсутствие миелинизации сетчатки, что позволяет предположить несколько возможных механизмов патогенеза:
1. Наличие дефекта решетчатой пластинки, позволяющего олигодендроцитам проникать на сетчатку и вырабатывать миелин.
2. Возможно, количество аксонов по сравнению с размером склерального канала невелико, и имеется достаточно пространства, чтобы миелинизация продолжалась и в полости глаза. В глазах с периферическими изолированными пучками миелиновых нервных волокон, нарушение сроков формирования решетчатой пластинки позволяет олигодендроцитам проникать в сетчатку и мигрировать в слое нервных волокон, пока они не достигнут зоны относительно низкой плотности нервных волокон, где продолжается миелинизация.
3. Позднее развитие решетчатой пластинки может создавать условия для миграции олигодендроцитов в ткани глаза.
Обширная односторонняя (или, редко, двусторонняя) миелинизация нервных волокон может сопровождаться близорукостью высокой степени и рефракционной амблиопией. У таких пациентов миелин перекрывает большую часть, если не полностью, окружности диска. В макулярной области (хотя и свободной от миелина) также обычно выявляются аномалии — ослабление рефлекса или дисперсия пигмента. Состояние макулярной области, вероятно, является наиболее точным прогностическим фактором эффективности окклюзионной терапии.
Миелиновые нервные волокна могут сопутствовать синдрому Gorlin (множественных базальноклеточных невусов) и аутосомно-доминантной витреоретинопатии, сопровождающихся врожденным ухудшением зрения, двусторонней обширной миелинизацией слоя нервных волокон сетчатки, тяжелой дегенерацией стекловидного тела, близорукостью высокой степени, дистрофией сетчатки, ночной слепотой и деформациями конечностей.
Миелиновые нервные волокна могут наследоваться по аутосомно-доминантному типу. Описаны изолированные случаи миелиновых нервных волокон в сочетании с аномальной длинной зрительного нерва (при оксицефалии), дефектами решетчатой пластинки (косой диск зрительного нерва), дисгенезом переднего сегмента и нейрофиброматозом 2 типа. Хотя миелиновые нервные волокна могут сопутствовать нейрофиброматозу, многие авторы считают такое сочетание сомнительным.
Изредка зоны миелинизации нервных волокон могут возникать по прошествии младенческого возраста и даже во взрослом возрасте. Вероятно, в таких случаях обычной причиной этой аномалии является травма глаза (тупая травма глаза в одном случае и фенестрация оболочек зрительного нерва — в другом).
Возможно, при таких повреждениях возникает дефект решетчатой пластинки, достаточный для проникновения олигодендроцитов в сетчатку. Миелиновые нервные волокна могут исчезать при поражении аксонов.
Односторонняя близорукость высокой степени с миелиновыми нервными волокнами. 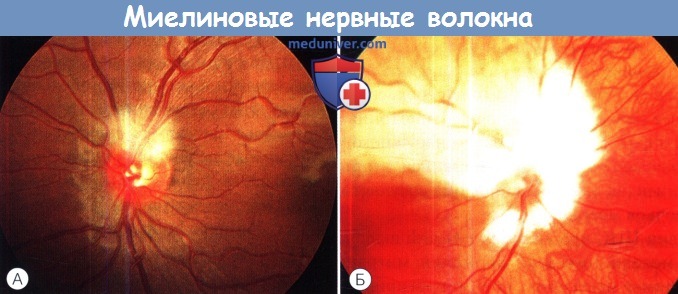
Миелиновые нервные волокна.
А. Легкая степень. Б. Тяжелая степень.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аплазия зрительного нерва - редко встречающаяся, очень тяжелая патология, при которой зрительный нерв вообще не формируется и зрительные функции отсутствуют вследствие запаздывания врастания аксонов II нейрона в ножку глазного бокала или в связи с преждевременным закрытием зародышевой щели. Одновременно наблюдается недоразвитие или отсутствие ганглиозного слоя сетчатки. При офтальмоскопии обнаруживают отсутствие диска зрительного нерва и сосудов сетчатки на разном дне. На месте диска определяется зона атрофии или углубление, погруженное пигментным ободком. Процесс может быть односторонним или двусторонним.
Гипоплазия зрительного нерва - недоразвитие диска зрительного нерва, обусловленное неполной дифференциацией ганглиозных клеток сетчатки и уменьшением числа аксонов I нейрона, причем формирование мезодермальных и глиальных элементов обычно нормальное. При офтальмоскопии выявляют уменьшение диаметра диска до 1/3 его величины, монотонную бледность диска, узкие, иногда нитевидные сосуды сетчатки. Зрение низкое, редко 0,1 Д.
Аплазия и гипоплазия часто сочетаются с микрофтальмом, нистагмом, косоглазием и дефектами развития других органов.
Колобомы зрительного нерва - кратерообразные углубления бледно-серого цвета, округлой или овальной формы, обычно с неровным ступенчатым дном. Колобомы могут локализоваться в центре или по краю диска и сочетаться с колобомой хориоидеи. При центральной локализации колобомы резко сдвигается сосудистый пучок диска и все сосуды выходят по краю колобомы, чаще по нижнему. От величины и локализации колобомы зависят зрительные функции: если колобома сформировалась в зоне проекции папилломакулярного пучка (нижнетемпоральный квадрант), зрение низкое; если колобома небольшая и располагается в носовой половине диска, зрение высокое, вплоть до 1,0. Поля зрения при небольших колобомах сохраняются без изменений, при больших выявляют соответствующие дефекты.
Ямочки зрительного нерва представляют собой небольшие по диаметру, но значительные по глубине образования (до 4-5 мм) темно-серого цвета, хорошо видимые при биомикроскопии. При щелевом освещении луч света, проходя над ямочкой, "ныряет" в это углубление, делая клювовидный изгиб. Механизм формирования ямочки состоит в следующем. В норме сетчатка обрывается у края диска и в глубь ткани зрительного нерва не. проникает, при данной же патологии сегмент сетчатки внедряется в зрительный нерв и на этом месте формируется ямочка. Другими словами, на дне ямочки находится рудимент сетчатки. Аномалия может не оказывать влияния на зрительные функции и быть случайной находкой при обследовании пациента. Однако при локализации ямочки в темпоральной половине диска возможно развитие центральной серозной хориоретинопатии и вторичных дистрофических изменений макулы со значительным снижением зрения. Центральная серозная хориоретинопатия может проявиться в юношеском или более зрелом возрасте. Аномалия односторонняя.
Наклонные диски
Данная патология обусловлена косым ходом склерального канала зрительного нерва. При офтальмоскопии зрительный нерв имеет вытянутую овальную форму, причем с темпоральной стороны виден склеральный конус, напоминающий миопический, а с противоположной - диск насыщенной окраски, выстоящий над уровнем сетчатки, имеющий стушеванные границы. Вся ткань диска как бы сдвинута в сторону носа. Рефракция глаза чаще гиперметропическая с астигматизмом. Зрительные функции с коррекцией могут быть высокими. Дифференциальную диагностику проводят с невритами и начальными застойными дисками. Аномалия в большинстве случаев двусторонняя.
Пигментация диска зрительного нерва
В норме в ткани диска зрительного нерва нет пигмент содержащих клеток и диск имеет характерный желто-розовый цвет. По окружности диска, больше с темпоральной стороны, возможно скопление пигмента в виде кольца или полукольца. При патологических состояниях пигментные образования выявляют и в ткани зрительного нерва. Они имеют вид пигментных пятен, точек, дорожек, дугообразных полос. Описан случай диффузной пигментации диска, который был окрашен в серовато-черный цвет. Такие больные должны находиться под диспансерным наблюдением.
Миелиновые волокна
Миелиновые волокна в норме располагаются в ретробульбарном, а именно интраорбитальном, отделе зрительного нерва, не проникая внутрь глазного яблока. При аномалиях развития часть миелиновых волокон заходит внутрь глаза, следуя по ходу аксонов ганглиозных клеток. На глазном дне они определяются как блестящие молочно-белого цвета волокна, располагающиеся по краю диска. Обычно эти волокна описывают как "языки белого пламени" разной степени выраженности и плотности. Иногда они значительно прикрывают центральные сосуды сетчатки. Диагностика не вызывает затруднений.
Друзы диска зрительного нерва
Друзы отмечаются в одном или, чаще, в двух глазах и представляют собой светло-желтые образования округлой формы, напоминающие зерна саго. Они могут быть единичными и поверхностными, тогда их легко диагностировать, но иногда друзы располагаются глубоко в ткани и весь диск как бы нафаршированими. В таких случаях диск имеет смазанные или фестончатые границы, проминирует, физиологическая экскавация отсутствует, вследствие чего диагностика затруднена и требуется проведение дифференциальной диагностики, в которой помогает прямая биомикроскопия с применением фильтров. В особо трудных случаях проводят флюоресцентную ангиографию, при которой отмечается фокальная гиперфлюоресценция диска соответственно зонам друз. Функции глаза могут быть не нарушены, но при большом количестве друз суживаются границы поля зрения. Следует отметить, что возрастные изменения ткани диска в таких глазах наступают рано. В основе патологии лежит нарушение обменных процессов с образованием коллоидных веществ - мукополисахаридов.

[1], [2], [3], [4], [5], [6], [7]
Симптом "утреннего сияния"
Офтальмоскопическая картина характеризуется приподнятым грибовидным диском зрительного нерва, вокруг которого располагается неравномерно пигментированный приподнятый вал измененных тканей хориоидеи и сетчатки. Зрительные функции вариабельны.
Двойной (разделенный) диск зрительного нерва
Аномалия встречается крайне редко. Во всех описанных случаях процесс был односторонним. Два диска могут только соприкасаться ("тонкая талия") или почти сливаться ("широкая талия"). Каждый диск имеет собственную сосудистую систему с аномальными вариациями. Один диск по размерам и виду может приближаться к нормальному, а другой - значительно меньших размеров или оба небольшие (гипоплазия). Разделение зрительного нерва касается не только его видимой части - диска, но и интракраниальных отделов. Зрение, как правило, низкое (в пределах сотых).

[8], [9], [10], [11], [12], [13], [14], [15]
Увеличенные диски (megalopapilla)
Врожденная патология, чаще двусторонняя. В норме диаметр диска зрительного нерва варьирует от 1,2 до 1,9 мм, в среднем 1,5-1,6 мм. При данной патологии наблюдается увеличение диаметра диска до 2,2-2,5 мм независимо от рефракции глаза. При офтальмоскопии наблюдается характерная картина: большие диски насыщенного серо-розового цвета значительно проминируют над уровнем сетчатки, края диска стушеваны, "расчесаны", окружающая сетчатка имеет радиарную исчерченность. Сосуды как бы сползают с диска, делая характерный изгиб. Артериовенозное соотношение не изменено, но часто отмечается повышенная извитость вен. В ряде случаев выявляют аномалию ветвления сосудов на диске - рассыпной тип деления, тогда как в норме - дихотомический. В основе процесса лежит избыточное разрастание глиальной ткани - гиперплазия глии. Возможно, это последствие недостаточного обратного развития эмбриональных процессов формирования диска зрительного нерва.

[16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Псевдозастойные диски
Данная патология - разновидность megalopapilla. Выявляемая при офтальмоскопии картина напоминает таковую при застойных дисках. Увеличенные диски проминируют над уровнем сетчатки, имеют насыщенную серо-розовую окраску и стушеванные границы, однако в отличие от застойных дисков отсутствуют кровоизлияния и другие экстравазаты. Офтальмоскопическая картина стабильна в течение всей жизни пациента.
Псевдоневриты
Это также разновидность глиоза зрительного нерва, но степень развития глиальной ткани еще ниже, чем при псевдозастое. Картина, наблюдающаяся при офтальмоскопии, напоминает таковую при оптическом неврите: насыщенная окраска диска, стушеванные границы, проминенция, но в отличие от неврита экссудативного выпота и кровоизлияний нет. Офтальмоскопическая картина также стабильна в течение всей жизни. При дифференциальной диагностике важную роль играет биомикроскопия диска с использованием фильтров. Зрительные функции сохраняются высокими (0,4-0,8). Периферическое зрение без изменений или выявляется увеличение слепого пятна.
Аномалии развития сосудов зрительного нерва
Описаны различные варианты аномалий артериальной и венозной систем зрительного нерва: спиралевидный и петлеобразный ход сосудов с формированием артерио-венозных и вено-венозных анастомозов, обвитие зрительного нерва сосудами.
Препапиллярные мембраны
Над диском зрительного нерва формируются полупрозрачные пленки, иногда связанные с остатками артерии стекловидного тела. Степень плотности мембраны может быть разной. При выраженном уплотнении диск зрительного нерва просматривается нечетко. Дифференциальную диагностику проводят с экссудативным выпотом в задние слои стекловидного тела.
Аномалии развития зрительного нерва обнаруживаются при офтальмоскопии и представлены в основном гипоплазией, колобомой, углублением и пигментацией диска, псевдоневритом, миелиновыми волокнами, глиозом диска зрительного нерва. Возможны также врожденные атрофии зрительных нервов.
Колобома диска зрительного нерва встречается исключительно редко и имеет довольно четкую и характерную офтальмоскопическую картину. На месте диска зрительного нерва всегда определяется более или менее обширное углубление овальной формы с ровными пигментированными краями. Овал бывает всегда в 2—3 раза больше самого диска. Острота зрения снижается в зависимости от локализации колобомы, может быть слепота, если полностью нарушен макулопапиллярный пучок в зрительном нерве.
Колобомы диска зрительного нерва, как правило, сочетаются с колобомами сетчатки и сосудистой оболочки. Могут одновременно быть и другие аномалии развития глаза (микрофтальм, микрокорнеа и др.).
Углубление диска зрительного нерва встречается еще реже, чем колобома. Офтальмоскопические признаки угдубления и колобомы очень сходны и некоторые авторы рассматривают углубление в диске как частичную колобому зрительного нерва. Функции при этом могут страдать в различной степени в зависимости от интенсивности и локализации углубления.
Лечение колобомы и углубления зрительного нерва неосуществимо.
Пигментация диска зрительного нерва характеризуется отложением глыбок пигмента на диске и особенно в области его сосудистой воронки, а также по ходу сосудов на диске. В редких случаях большая часть диска представляется темно-бурой. Функции глаза при пигментации диска чаще всего не нарушены и лечения не требуется.
Псевдоневрит зрительный наблюдается чаще, чем другие аномалии развития зрительного нерва, и требует к себе исключительного внимания. Клиническая картина напоминает неврит. При псевдоневрите диск зрительного нерва представляется гиперемированным, сероватым, физиологическая экскавация отсутствует. Контуры его неотчетливые, однако ткань диска яркая, рефлексирует. Сосуды извилистые, но калибр артерий и вен, а также соотношение между ними не изменены.
Перипапиллярного отека сетчатки нет. Если такую картину обнаруживают в раннем детском возрасте, возникают трудности в динамическом исследовании зрительных функций, а они являются решающими в дифференциальной диагностике этого состояния между истинным невритом или папиллитом. Чаще всего такая симптоматика аномалии диска зрительного нерва присуща высокой дальнозоркости и глиозу. Поэтому для диагностики имеют значение объективные данные рефрактометрии. При псевдоневрите неполноценность центрального зрения может быть обусловлена лишь аметропией и должна поддаваться очковой коррекции.
Гипоплазия зрительного нерва обусловлена врожденным недоразвитием ганглиозных клеток и офтальмоскопически проявляется в бледности и малых размерах диска (в 2—3 раза меньше нормы), извитости сосудистого пучка, глубокой физиологической экскавации. Зрение при этой патологии может быть сохранено в различных пределах.
Друзы диска зрительного нерва сравнительно редкое заболевание. Они представляют собой белесоватые или желтоватые округлые разнокалиберные (от булавочной головки и более), одиночные или в виде колоний (конгломераты) коллоидные образования, располагающиеся преимущественно по краю диска, а также в перипапиллярной зоне. При выраженном процессе диск представляется увеличенным и несколько проминирующим в стекловидное тело, т.е. создается картина застойного диска зрительного нерва.
Количество друз может увеличиваться, при глубоком расположении они давят на волокна зрительного нерва, вызывая ухудшение зрения, изменения поля зрения.
Врожденная атрофия зрительных нервов обнаруживается у новорожденных сравнительно редко по наличию у них расширенных и почти не реагирующих на свет зрачков, некоординированных движений глазных яблок, нистагму, отсутствию реакции слежения и фиксации. На глазном дне при этом видны белые с сероватым оттенком диски зрительных нервов с четкими контурами. Сосуды сетчатки резко сужены. Врожденная атрофия зрительных нервов является следствием разнообразных внутриутробных заболеваний ЦНС, в том числе и семейно-наследственного характера.
Следует отметить, что все перечисленные врожденные изменения зрительного нерва необратимы и их лечение практически не дает эффекта.

При проникновении в полость орбиты повреждающего тела (палки, лыжи, ножа, карандаша и т.д.) наблюдаются надрывы, разрывы и отрывы зрительного нерва.
При эвульсии (evulsio n. optici) зрительного нерва — вырывании его назад из склерального кольца — внезапно развивается слепота с отсутствием прямой реакции зрачка на свет и сохранением содружественной. На здоровом глазу, наоборот, утрачивается содружественная реакция зрачка на свет, а прямая сохраняется. При офтальмоскопии на месте диска определяется дефект ткани, окруженный кровоизлияниями, сосуды у края дефекта обрываются. Сетчатка с её сосудами оторвана у края диска. В дальнейшем сосуды сетчатки совершенно исчезают. С течением времени кровоизлияния на глазном дне рассасываются, а дефект замещается соединительной тканью. Лечение состоит в извлечении инородного тела с последующей симптоматической терапией.
Может встречаться отрыв зрительного нерва позади глазного яблока с сохранением диска — авульсия зрительного нерва (avulsio n. optici). Если разрыв нерва возникает спереди от места входа в него центральной артерии сетчатки (в пределах 10—12 мм от глазного яблока), офтальмоскопически выявляется резкая ишемия сетчатки и диска, значительное сужение артерий. Зрение резко падает. Если разрыв зрительного нерва происходит выше входа в него центральной артерии сетчатки, внезапно возникает слепота без видимых офтальмоскопических изменений, а через 2—3 недели развивается нисходящая (простая) атрофия зрительного нерва.
Дистрофические поражения зрительного нерва протекают сходно с ретробульбарный невритом, но в основе поражения нерва лежит не воспалительный процесс, а нарушение трофики нервных волокон. Такие поражения могут возникать в связи с различными экзогенными и эндогенными интоксикациями, при непереносимости и передозировке лекарственных препаратов, при эндокринных нарушениях, авитаминозах и голодании.
Протекает по типу хронического ретробульбарного неврита. Поражаются всегда оба глаза. Табачная и алкогольная интоксикации приводят к одинаковой клинической картине поражения папилломакулярных пучков в зрительных нервах, хиазме, зрительных трактах. Сначала снижение остроты зрения небольшое, затем прогрессирующее падение зрения до 0,1 и менее, но полной слепоты обычно не бывает. Больные с алкогольно-табачной интоксикацией лучше видят при слабом освещении и в сумерках. Это связано с сохранением у них периферических пучков нервных волокон зрительного нерва, которые идут от периферических отделов сетчатки, где расположены в основном фоторецепторы в виде палочек, ответственные за обнаружение слабых световых сигналов. При данном заболевании имеется характерное изменение поля зрения: относительная центральная скотома на красный и зеленый цвета при нормальных периферических границах поля зрения. Эти скотомы обычно распространяются от слепого пятна к точке фиксации и, как правило, только на несколько градусов переходят за вертикальный меридиан на носовую половину поля зрения (центральная скотома). Редко бывает абсолютная центральная скотома на белый цвет.
Глазное дно в начале заболевания не изменено, позднее развивается атрофия зрительных нервов в виде побледнения височных половин дисков зрительных нервов. При полном воздержании от курения и приёма алкоголя зрительные функции могут полностью восстановиться, но побледнение височных половин дисков остаётся.
Лечение предусматривает отказ от курения и приёма алкоголя, применение сосудорасширяющих, ноотропных препаратов и витаминов группы В, особенно цианкобаламина, так как при данном заболевании всегда имеется его недостаточность.
Это самая частая причина токсического поражения зрительных нервов. Отравление возникает при употреблении метилового спирта или содержащих его жидкостей (политура, денатурат, лаки с метиловым спиртом). В закрытых помещениях возможно отравление и при вдыхании паров этих жидкостей. При приёме внутрь около 100 мл метилового спирта возможен летальный исход. При употреблении меньшего количества метилового спирта происходит его всасывание в желудке и кишечнике. В печени он обрабатывается алкогольдегидрогеназой, и образуются формальдегид и муравьиная кислота. Формальдегид в десятки раз токсичнее метилового спирта, то есть идет летальный синтез — интоксикация продуктами распада вещества. Продукты распада метилового спирта выводятся из организма долго, в течение пяти суток. Опьянение не резкое, но через 12 часов возникает интоксикация: резко расширяются зрачки (мидриаз), возникает ригидность затылочных мышц, артериальное давление сначала повышается, затем падает, снижается зрение, возможны головные боли, тошнота, рвота, желудочно-кишечные расстройства. Далее возникают судороги, у больного может развиться коматозное состояние. Через несколько дней возможно токсическое поражение почек.
Резкое снижение зрения на оба глаза возникает через латентный период времени после отравления (от нескольких часов до нескольких дней). Обычно это происходит через 1—2 дня. Зрение снижается до слепоты. Зрачки при этом расширены, на свет не реагируют. Дальнейшее течение заболевания может быть различным. Выделяют четыре формы течения:
- первоначальное ухудшение зрения без дальнейшего улучшения;
- первоначальное ухудшение зрения с последующим его улучшением;
- первоначальное ухудшение зрения с последующим улучшением и повторным ухудшением;
- ремитирующее течение с рядом чередующихся ухудшений и улучшений.
Первая и четвертая формы встречаются реже. Чаще наблюдается третья форма течения, при которой после первоначального ухудшения зрения в течение последующего месяца зрение улучшается (иногда до полного), затем вновь следует понижение остроты зрения до светоощущения или слепоты.
В полях зрения обычно появляются абсолютные центральные скотомы как при нормальных, так и при суженных периферических границах поля зрения. Значительно реже наблюдается сужение периферических границ поля зрения без скотом.
Глазное дно в начале заболевания обычно нормальное. Иногда возможна гиперемия или ишемия дисков зрительных нервов с размытостью их границ и резким сужением артерий. К концу первого месяца после отравления на глазном дне развивается простая атрофия зрительного нерва. Очень редко глазное дно остается без изменений. Нередко бывает значительная разница в поражении обоих глаз, что несвойственно поражениям зрительных нервов при других интоксикациях.
При лечении больных с отравлением метиловым спиртом необходимо немедленно промыть желудок и дать антидот (этиловый спирт). Больному дают выпить 50 мл алкоголя (водки) каждые 4 часа в течение 1,5—2 суток. Если больной в коме, то вводят 10% алкоголь в дозе 1 г/кг в сутки (например, больному массой 70 кг вводится в сутки 700 мл 10% алкоголя). Далее проводится гемодиализ, инфузионная терапия и форсированный диурез. В первые сутки внутривенно капельно вводится 500—1000 мл 4% раствора натрия гидрокарбоната (сода). Введение в первые сутки глюкозы, витаминов, кислорода и других окислителей (натрия гипохлорид) противопоказано, так как метиловый спирт нужно не окислять, а выводить из организма больного.
Индивидуальная непереносимость сульфаниламидных препаратов может проявляться быстрым и очень резким снижением остроты зрения до слепоты. Обычно поражаются оба глаза. В поле зрения выявляется центральная скотома при нормальных или суженных периферических границах. Глазное дно остаётся нормальным или развивается отёк диска зрительного нерва. После отмены сульфаниламидов зрение резко улучшается, центральная скотома полностью или частично исчезает. Если на глазном дне был отёк диска, то возможно развитие атрофии дисков зрительных нервов.
Препараты наперстянки при их передозировке могут привести к хроматопсии — больные все видят в жёлтом, иногда красном, коричневом или синем цветах. Острота зрения быстро снижается. В поле зрения возникают небольшие центральные скотомы. Глазное дно не изменяется. После отмены препаратов наперстянки острота зрения восстанавливается, центральные скотомы уменьшаются или исчезают.
Эти поражения встречаются часто и развиваются из-за дистрофических процессов в папилломакулярных пучках обоих глаз под действием токсических веществ, что обычно бывает при сахарном диабете, протекающем с ацидозом. Заболевание развивается по типу хронического ретробульбарного неврита. Всегда поражаются оба глаза. Болеют исключительно мужчины.
Острота зрения медленно и значительно снижается. В поле зрения наблюдаются центральные абсолютные и относительные скотомы при нормальных периферических границах. Скотомы в зависимости от тяжести поражения бывают на красный, зелёный и белый цвета. Глазное дно вначале не изменено, затем развивается атрофия дисков зрительных нервов в виде побледнения их височных половин.
Поражение зрительных нервов при авитаминозах и голодании протекает по типу хронического ретробульбарного неврита, но в основе его лежит нарушение трофики нервной ткани. Зрительные нервы чаще поражаются при недостаточности тиамина, рибофлавина, никотиновой кислоты. Острота зрения медленно и значительно снижается. В поле зрения возникают центральные скотомы. Поражения двусторонние. Глазное дно сначала не изменено, затем возникает атрофия зрительного нерва в виде побледнения височных половин дисков зрительных нервов.
Поражения зрительных нервов на почве аллергии встречаются редко. Обычно они развиваются на 10—17-й день после прививок или введения сывороток, могут сопровождаться повышением температуры тела, сыпью на коже, ригидностью мышц затылка. Повышения давления ликвора при люмбальной пункции не бывает. Острота зрения резко падает до нескольких десятых или сотых. На глазном дне развивается отёк дисков зрительных нервов (аллергический). Восстановление зрительных функций и картины глазного дна продолжается от 3 дней до 4 недель.
Друзы диска зрительного нерва (гиалиновые тельца) встречаются редко. Изменения могут быть одно- и двусторонними, но обычно наблюдаются на обоих глазах. Иногда парный глаз поражается через несколько лет. Могут быть у членов одной семьи. Друзы диска зрительного нерва могут наблюдаться при нормальном глазном дне, а могут сочетаться с атрофией зрительного нерва. Они могут также наблюдаться при синдроме Гренблад—Страндберга, пигментной абиотрофии сетчатки и туберозном склерозе. При длительном повторном наблюдении может быть увеличение числа друз. Гистологически друзы представляют собой отложения гиалина и локализуются чаще впереди решетчатой пластинки, но могут располагаться и позади неё. Иногда в них откладывается известь. Этиология друз неясна. Высказываются предположения об их наследственной природе.
При офтальмоскопии выявляются небольшие множественные округлые очажки размером 1—2 диаметра вены сероватобелого цвета, выступающие над уровнем диска зрительного нерва. Позже они могут подвергаться кальцификации. Обычно они находятся в краевой зоне диска, редко доходя до центральных сосудов. Иногда друзы столь многочисленны, что прикрывают большую часть диска или весь диск, заходят на окружающую сетчатку, напоминая гроздья винограда. Различают друзы поверхностные (рис.75)
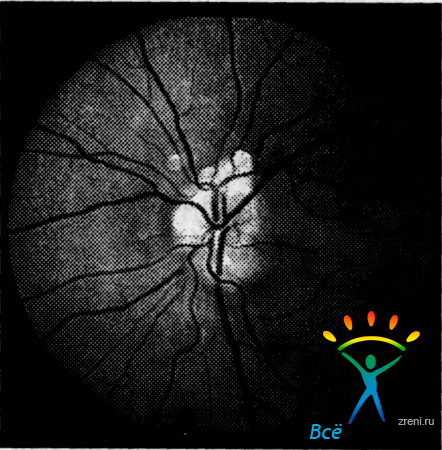
Рис. 75. Поверхностные друзы диска зрительного нерва
и глубокие (рис. 76).
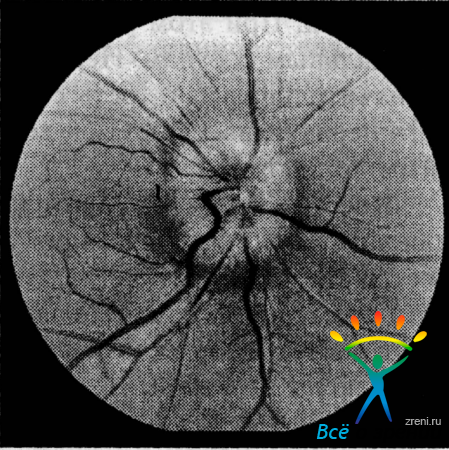
Рис. 76. Глубокие друзы диска зрительного нерва
Глубокие лучше определяются при боковом освещении, они выпячивают перед собой ткань диска, что напоминает отёк диска зрительного нерва. Окружая диск зрительного нерва, друзы обычно не выходят за его пределы более чем на 1 /2 диаметра диска и никогда не пигментируются. Друзы диска не сочетаются с друзами мембраны Бруха.
Давление друз на ткань диска зрительного нерва может приводить к атрофии нервных волокон и обусловливать расширение слепого пятна. В отдельных случаях бывают кровоизлияния в сетчатку и стекловидное тело.
Зрительные функции не снижены или снижены незначительно. Острота зрения обычно не страдает. Если друзы вызывают атрофию зрительного нерва, что бывает редко, то могут развиваться изменения поля зрения: сужение его границ или выявляемые только при кампиметрии мелкие скотомы.
Важную роль в диагностике друз диска зрительного нерва, особенно в дифференциальной диагностике друз и отёка диска зрительного нерва, играет ФАГД. При друзах на флюоресцентной ангиограмме отмечается фестончатая краевая гиперфлюоресценция диска, не происходит контрастирования тканей за его пределами, не наблюдается изменений ретинальных и папиллярных сосудов, как это бывает при отёке (Кацнельсон Л. A., Лысенко B. C., Балишанская Т. Н., 1998).
Друзы лечению не подлежат.
Аномалии развития диска зрительного нерва обусловлены отклонениями в процессе эмбрионального развития зачатка зрительного нерва. Они нередко сочетаются с другими аномалиями развития глаза и обычно сопровождаются неизлечимым понижением зрения различных степеней. Аномалии развития диска зрительного нерва встречаются редко. Характерной их особенностью является стационарность процесса. Какая-либо динамика в состоянии зрительных функций и офтальмоскопической картины при аномалиях всегда отсутствует. К аномалиям развития диска зрительного нерва относятся следующие формы:
Мегалопапилла — увеличение диаметра диска по сравнению с нормальными его размерами. Чаще наблюдается при миопической рефракции. Офтальмоскопически определяется бледный увеличенный диск зрительного нерва. Бледность диска в этих случаях обусловлена распределением аксонов на большей площади и лучшей видимостью решётчатой пластинки.
Гипоплазия диска зрительного нерва — уменьшение диаметра диска, которое чаще встречается у пациентов с гиперметропией. При этом размеры диска малы по отношению к ретинальным сосудам. Нередко в этих случаях наблюдается незначительная извитость сосудов сетчатки. Диск зрительного нерва бывает окружён хориоретинальным или пигментным кольцом.
Косой выход диска зрительного нерва может быть одно-или двусторонним. Рефракция у этих пациентов чаще определяется как миопический астигматизм. Диск зрительного нерва необычной формы с проминенцией одного края, что создаёт впечатление нечёткости границ. Ретинальные сосуды чаще имеют необычный ход, распространяясь в носовую сторону. Косой выход диска зрительного нерва может сочетаться с истончением макулы, отслойкой пигментного эпителия или нейроэпителия.
Колобома диска зрительного нерва — дефект, связанный с образованием соединительной или глиальной ткани, захватывает только оболочки нерва или сам нерв либо одновременно и оболочки, и нерв. Колобома диска зрительного нерва включает обширный дефект диска и перипапиллярной зоны, нередко сочетается с колобомой сосудистой оболочки. При офтальмоскопии на месте диска видно округлое или овальное углубление, в несколько раз превышающее его размеры. Зрительные функции при этом резко снижены, в поле зрения определяются дефекты, по локализации соответствующие колобоме.
Ямка диска зрительного нерва является лёгкой степенью колобомы и относится к редким врожденным заболеваниям, проявляясь в возрасте от 20 до 40 лет снижением зрения, обусловленным серозной отслойкой макулы. Офтальмоскопически в височном секторе диска зрительного нерва определяются овальные углубления серовато- белого цвета размером от 1/8 до 1/2 диаметра диска. В макулярной области наблюдается отёк (отслойка нейроэпителия), иногда кистевидное перерождение сетчатки. На ФАГД определяется поздняя флюоресценция ямок диска зрительного нерва. Отслойка нейроэпителия в макулярной области при данной патологии не контрастируется на ранних и поздних фазах ФАГД. Лечение ямок диска зрительного нерва состоит в ограничении зоны отслойки нейроэпителия посредством лазерной коагуляции по краю диска зрительного нерва и барьерной лазерной коагуляции.
Двойной диск зрительного нерва связан с врожденным расщеплением ствола зрительного нерва. При этом на глазном дне видны два диска. Это самая редкая аномалия диска зрительного нерва.
Пигментация диска зрительного нерва характеризуется отложением на поверхности неизменённого диска тёмного пигмента в виде полос или пятен, переходящих на диск с перипапиллярной зоны. Пигмент скапливается у места выхода сосудов либо захватывает весь диск. Врождённые скопления пигмента чаще бывают множественными, имеют форму пятен и группируются в отдельных секторах глазного дна, снижения остроты зрения и изменений поля зрения не вызывают.
Миелиновые волокна диска зрительного нерва (в норме миелиновая оболочка образуется на участках зрительного нерва после его выхода из глазного яблока). Для этой аномалии характерно наличие на глазном дне блестящих полосчатых пятен беловато-желтоватого цвета с неровными краями, исходящих из краевых частей диска и переходящих на окружающую сетчатку. Миелиновые волокна чаще локализуются на диске зрительного нерва или в перипапиллярной зоне, но могут располагаться и на периферии глазного дна. Зрительные функции не страдают.
Псевдоневрит (врожденный ложный неврит) обычно поражает оба глаза. На глазном дне картина, напоминающая неврит зрительного нерва. Псевдоневрит связывают с избыточным развитием глии, чаще он встречается у лиц с высокой гиперметропией. Отличает его от истинного неврита зрительного нерва отсутствие динамики офтальмоскопической картины и зрительных функций.
Персистирующая гиалоидная система представляет собой папиллярные и препапиллярные мембраны, которые могут иметь вид массивной соединительнотканной плёнки или тонких тяжей, распространяющихся от диска зрительного нерва в стекловидное тело. Офтальмоскопически выявляется серый тяж, идущий от диска зрительного нерва к одному из центральных сосудов и далее вперёд в стекловидное тело. Изменения, как правило, односторонние. Острота зрения при небольших изменениях остаётся высокой, при обширных грубых соединительнотканных мембранах резко снижается вплоть до сотых долей.
Сосудистые аномалии на диске зрительного нерва могут наблюдаться в виде сосудистых петель и патологической извитости. Зрительные функции при этом не страдают, но сосудистые изменения в дальнейшем могут приводить к нарушению микроциркуляции и тромбообразованию.
Статья из книги: Практическая нейроофтальмология | Густов А.В.
Читайте также:


