Что такое повреждение нервных стволов

Повреждения нервов верхних и нижних конечностей - одни из частых и тяжелых видов травм
Повреждения нервов верхних и нижних конечностей, к сожалению, являются одним из частых и тяжелых видов травм, которые могут кардинально изменить качество и образ жизни человека, как в повседневной бытовой, так и в профессиональной среде. Значительное число ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике, к сожалению, приводят к полной или частичной нетрудоспособности пациента, нередко вынуждают больных менять профессию, становятся причиной инвалидности.
Повреждения периферических нервов разделяют на закрытые и открытые.
- Закрытые повреждения: в результате сдавления мягких тканей руки или ноги, например, вследствие неправильного наложения жгута при кровотечении, в результате сильного ушиба или удара, длительного вынужденного положения конечности с давлением извне, как последствие переломов костей. Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
- Открытые повреждения являются следствием ранений осколками стекла, ножом, листовым железом, механическими инструментами и т. п. В этом случае повреждение целостности структуры нерва происходит всегда.
К сожалению, нередко повреждения нервов являются последствием оперативных вмешательств.
Наступающие изменения проявляются в зависимости от уровня повреждения нерва, характера травмы или длительности воздействия травмирующего агента различными синдромами расстройств функции.
Открытые повреждения периферических нервов. Волокна всех периферических нервов смешанного типа - двигательные, чувствительные и вегетативные волокна, количественные соотношения между этими видами волокон неодинаковы в разных нервах, поэтому в одних случаях более выражены двигательные нарушения, в других отмечается снижение или полное отсутствие чувствительности, в третьих - вегетативные расстройства.
Двигательные расстройства характеризуются параличами групп или отдельных мышц, сопровождающимися исчезновением рефлексов, а также со временем (через 1-2 недели после травмы) атрофией парализованных мышц.
Происходят нарушения чувствительности - снижение, исчезновение болевой,температурной, тактильной чувствительности. Боли, усиливающиеся в отсроченном порядке.
Вегетативная симптоматика - в первый период после травмы кожа горячая и красная, спустя несколько недель становится синюшной и холодной (сосудодвигательные нарушения), появление отека, нарушения потоотделения, трофические расстройства кожи – сухость, шелушение, иногда даже изъязвления, деформация ногтей.
При ранении подкрыльцового нерва невозможно отведение плеча, имеется атрофия дельтовидной мышцы, нарушение чувствительности в наружно-задней поверхности плеча. Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
При поражении общего ствола седалищного нерва в верхней половине бедра утрачиваются сгибание и разгибание стопы и пальцев. Стопа свисает, нельзя стоять на носках и пятках. Чувствительные расстройства имеются на стопе и задней поверхности голени. Типичны вегетативные расстройства, трофические язвы стопы. Повреждение большеберцового нерва приводит к исчезновению сгибания стопы и пальцев. Стопа разогнута, пальцы находятся в когтеобразном положении. Чувствительность расстроена на задней и ненаружной поверхности голени, подошве и наружном крае стопы. Выражены вегетативные нарушения - болевой синдром. Отсутствие чувствительности имеется на передненижней поверхности голени.
Вот краткое описание нарушений, возникающих при травмах периферических нервов верхней конечности. Полноценная клиническая диагностика повреждений нервов, конечно, более сложная, и выполняется врачом с использованием дополнительных методов исследования.
При закрытых травмах, как правило, проводиться консервативное лечение длительностью около 1-2 месяцев, состоящее из физиотерапевтических воздействий (массаж, лечебная физкультура, электрогимнастика, тепловые процедуры, озокерит, парафин, диатермия, ионто-форез и т.д.), применения медикаментозных средств ( дибазол, прозевин), способствующих регенерации нерва и, как следствие, восстановлению утраченных функций и чувствительности. Необходимо использование также препаратов, снимающие боль - анальгетиков. Очень важно придать конечности правильное положение и обеспечить покой с помощью шин и других фиксирующих аппаратов.
При недостаточной эффективности консервативной терапии через 4-6 месяцев со дня травмы прибегают к оперативному лечению.
Опыт лечения больных с травмами нервов свидетельствует: чем раньше выполняется восстановительная операция, тем перспективнее возможность возобновления утраченных функций. Операция на нерве показана во всех случаях нарушения проводимости по нервному стволу (по данным исследований электромиографии).
Неполный перерыв, сдавление нервного ствола после ушибленно-рваных ран или тяжелых сочетанных травм конечностей способствует развитию диффузного рубцового процесса, ведущего к образованию рубцовой стриктуры, сдавливающей нервный ствол и приводящей к нарушению проводимости по нерву. В данной ситуации выполняется невролиз - бережное иссечение рубцовоизмененных тканей и рубцов эпиневрия, что устраняет компрессию аксонов и способствует улучшению кровоснабжения нерва и восстановлению проводимости на данном участке. Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Микрохирургическая техника, используемая при операциях по восстановлению периферических нервов, позволяет создать оптимальные анатомические условия (точное сопоставление концов нерва с последующим сшиванием его) для полноценного восстановления функции нервов.
По статистике двух мировых войн повреждения нервных стволов конечностей составили 3—4% к общему числу боевых травм. В основном это были огнестрельные ранения. Во время Великой Отечественной войны пулевые ранения нервов конечностей наблюдались в 56,9%, осколочные — в 41,5%, закрытые повреждения — в 1,6%. Причиной закрытой боевой травмы служат удары ружейным прикладом, обвалы блиндажей, зданий или завалы землей при взрывах снарядов, бомб и т. д.
Среди огнестрельных ранений нервных стволов конечностей преобладали (60—65%) повреждения нервов верхних конечностей. Наиболее часто повреждался лучевой нерв, второе место занимали ранения седалищного нерва, затем — локтевого, малоберцового и срединного нервов. Частота повреждения зависела от анатомо-топографических особенностей нервных стволов. В 45,2% периферические нервы конечностей повреждались одновременно с костями, в 5,4%—в сочетании с крупными кровеносными сосудами. Нередко наблюдалось одновременное ранение нескольких нервов.
Различают следующие виды повреждений нервных стволов:
1) сотрясение (commotio),
2) ушиб (contusio),
3) сдавление (compressio),
4) анатомический перерыв нервного ствола (полный или частичный).
Сотрясение нерва происходит в результате воздействия силы бокового удара ранящего снаряда при прохождении его по тканям в стороне от нерва. При этом морфологических изменений в нервном стволе обнаружить не удается, а наблюдается кратковременное (на несколько часов или дней) нарушение проводимости нерва.
Ушиб нерва возникает при более тяжелом воздействии на него ранящего снаряда или тупой травмы с образованием внутриствольных морфологических повреждений (кровоизлияние, растяжение, разрыв отдельных волокон или пучков). Ушиб нерва, как правило, сопровождается функциональными измениями. При легком ушибе мелкие кровоизлияния рассасываются, отек исчезает и довольно быстро наступает полное восстановление проводимости. При тяжелом ушибе нерва продолжительность и характер нарушения проводимости (полное или частичное) зависят от степени повреждения нервных пучков и вторичных Рубцовых изменений в нервном стволе.
Сдавление нервного ствола вызывают инородные тела, отломки костей, параневральные гематомы, чрезмерное и длительное сдавление конечности жгутом. Возникающее при этом нарушение проводимости по нерву может быть легко восстановлено, если быстро устраняется причина, вызвавшая сдавление. Длительное сдавление нерва приводит к образованию плотного рубца и стойкому нарушению проводимости. Сдавление нерва наступает и при вовлечении его в формирующиеся после ранения массивные рубцы мягких тканей или в костную мозоль. В таких случаях расстройство проводимости нерва с течением времени нарастает.
Самым тяжелым видом повреждения нервного ствола является анатомический перерыв. При полном разрыве нерва концы его обычно расходятся, а при частичном перерыве наблюдается краевой или дырчатый дефект нервного ствола. Концы разорванного нерва размяты, ушиблены, пропитаны кровью; область ушиба наиболее обширна при огнестрельном ранении и мало выражена при ножевых ранениях.
Полный анатомический перерыв нервного ствола сопровождается стойким выпадением проводимости. Частичный перерыв нерва первоначально тоже проявляется полным выпадением функции, так как часто сопровождается тяжелым ушибом и сотрясением нервного ствола; но в последующем возможно частичное восстановление проводимости по сохранившим целость нервным пучкам.
Симптоматология и диагностика
Объективные данные повреждения нервного ствола конечности проявляются чувствительными, двигательными и вегетативными расстройствами в зоне, иннервируемой травмированным нервом.
Чувствительные расстройства могут появляться в виде выпадения (анестезия, гипестезия) или раздражения (гиперестезия, гиперпатия, парестезия, боли).
Двигательные расстройства проявляются вялым параличом или парезом мышц (гипотония, утрата соответствующих сухо-жильных и периостальных рефлексов). Через 2—3 недели после травмы наступает дегенеративная атрофия парализованных мышц, более выраженная при полной у грате проводимости нерва.
Вегетативные расстройства выявляются в виде вазомоторных, секреторных и трофических нарушений. Они особенно выражены при травмах срединного, седалищного и большеберцового нервов. Клинические признаки повреждения отдельных стволов конечностей приведены в табл. 16 и для наглядности изображены на рис. 128, 129, 130 и 131.
Для уточнения характера повреждения нервных стволов, определения прогноза и показаний к хирургическому лечению существуют специальные методы обследования, применяемые в специализированных учреждениях: определение электровозбудимости (реобаза и хронаксия) нервов и иннервируемых ими мышц, электромнография, осциллометрия и др.
Повреждение нерва – это полное или частичное нарушение целостности нерва вследствие ранения, удара или сдавления. Может возникать при любых видах травм. Сопровождается нарушением чувствительности, выпадением двигательных функций и развитием трофических расстройств в зоне иннервации. Является тяжелым повреждением, нередко становится причиной частичной или полной нетрудоспособности. Диагноз устанавливают на основании клинических признаков и данных стимуляционной электромиографии. Лечение комплексное, сочетает консервативные и оперативные мероприятия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы повреждения нерва
- Диагностика
- Лечение повреждения нерва
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Повреждение нерва – распространенная тяжелая травма, обусловленная полным или частичным перерывом нервного ствола. Нервная ткань плохо регенерирует. К тому же, при подобных травмах в дистальной части нерва развивается Валлерова дегенерация – процесс, при котором нервная ткань рассасывается и замещается рубцовой соединительной тканью. Поэтому благоприятный исход лечения трудно гарантировать даже при высокой квалификации хирурга и адекватном восстановлении целостности нервного ствола. Повреждения нервов часто становятся причиной ограничения трудоспособности и выхода на инвалидность. Лечение таких травм и их последствий осуществляют врачи-нейрохирурги и травматологи.

Причины
Закрытые повреждения нерва возникают вследствие сдавления мягких тканей посторонним предметом (например, при нахождении под завалом), удара тупым предметом, изолированного сдавления нерва опухолью, отломком кости при переломе или вывихнутым концом кости при вывихе. Открытые повреждения нерва в мирное время чаще становятся следствием резаных ран, в период военных действий – огнестрельных ранений. Закрытые повреждения, как правило, бывают неполными, поэтому протекают более благоприятно.
Патогенез
Повреждения нерва сопровождаются выпадением чувствительности, нарушением двигательной функции и трофическими расстройствами. В автономной зоне иннервации чувствительность полностью отсутствует, в смешанных зонах (областях перехода иннервации от одного нерва к другому) выявляются участки снижения чувствительности, перемежающиеся участками гиперпатии (извращения чувствительности, при котором в ответ на действие безвредных раздражителей возникает боль, зуд или другие неприятные ощущения). Нарушение двигательных функций проявляется вялым параличом иннервируемых мышц.
Кроме того, в области поражения развивается ангидроз кожи и вазомоторные нарушения. В течение первых трех недель наблюдается горячая фаза (кожа красная, ее температура повышена), которая сменяется холодной фазой (кожа становится холодной и приобретает синюшный оттенок). Со временем в пораженной области возникают трофические расстройства, характеризующиеся истончением кожи, снижением ее тургора и эластичности. В отдаленные сроки выявляется тугоподвижность суставов и остеопороз.
Классификация
В зависимости от тяжести повреждения нерва в практической неврологии и травматологии выделяют следующие расстройства:
- Сотрясение. Морфологические и анатомические нарушения отсутствуют. Чувствительность и двигательные функции восстанавливаются через 10-15 сут. после травмы.
- Ушиб (контузия). Анатомическая непрерывность нервного ствола сохранена, возможны отдельные повреждения эпиневральной оболочки и кровоизлияния в ткань нерва. Функции восстанавливаются примерно через месяц после повреждения.
- Сдавление. Выраженность расстройств напрямую зависит от тяжести и длительности сдавления, могут наблюдаться как незначительные преходящие нарушения, так и стойкое выпадение функций, требующее проведения оперативного вмешательства.
- Частичное повреждение. Отмечается выпадение отдельных функций, нередко – в сочетании с явлениями раздражения. Самопроизвольного восстановления, как правило, не происходит, необходима операция.
- Полный перерыв. Нерв разделяется на два конца – периферический и центральный. При отсутствии лечения (а в ряде случаев и при адекватном лечении) срединный фрагмент замещается участком рубцовой ткани. Самопроизвольное восстановление невозможно, в последующем наблюдается нарастающая атрофия мышц, нарушения чувствительности и трофические расстройства. Требуется хирургическое лечение, однако, результат не всегда бывает удовлетворительным.
Симптомы повреждения нерва
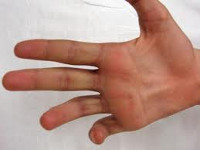
Повреждение локтевого нерва, в первую очередь проявляется двигательными расстройствами. Активное сгибание, разведение и сведение V и IV и частично III пальцев невозможно, сила мышц резко ослаблена. В течение 1-2 месяцев развивается атрофия межкостных мышц, вследствие чего на тыле кисти начинают резко выделяться контуры пястных костей. В отдаленном периоде возникает характерная деформация кисти в форме когтя. Средние и дистальные фаланги V и IV пальцев находятся в состоянии сгибания. Противопоставление мизинца невозможно. По локтевой стороне кисти наблюдаются расстройства чувствительности, секреторные и вазомоторные нарушения.
Повреждение срединного нерва сопровождается выраженным нарушением чувствительности. Кроме того, уже в начальном периоде хорошо заметны трофические, секреторные и вазомоторные нарушения. Кожа иннервируемой области шелушащаяся, блестящая, цианотичная, сухая, гладкая и легкоранимая. Ногти I-III пальцев поперечно исчерчены, подкожная клетчатка ногтевых фаланг атрофирована. Характер двигательных расстройств определяется уровнем повреждения нерва.
Повреждение седалищного нерва проявляется нарушением сгибания голени, параличом пальцев и стопы, потерей чувствительности по задней поверхности бедра и практически по всей голени (за исключением внутренней поверхности), а также утратой ахиллова рефлекса. Возможна каузалгия – мучительные жгучие боли в зоне иннервации травмированного нерва, распространяющиеся на всю конечность, а иногда и на туловище. Часто наблюдается частичное повреждение нерва с выпадением функций его отдельных ветвей.
Повреждение большеберцового нерва проявляется выпадением ахиллова рефлекса, нарушением чувствительности наружного края стопы, подошвы и задней поверхности голени. Формируется типичная деформация: стопа разогнута, задняя группа мышц голени атрофирована, пальцы согнуты, свод стопы углублен, пятка выступает. Ходьба на носках, поворот стопы кнутри, а также сгибание пальцев и стопы невозможны. Как и в предыдущем случае, нередко развивается каузалгия.
Повреждение малоберцового нерва сопровождается параличом разгибателей пальцев и стопы, а также мышц, которые обеспечивают поворот стопы кнаружи. Отмечаются нарушения чувствительности по тылу стопы и наружной поверхности голени. Формируется характерная походка: пациент высоко поднимает голень, сильно сгибая колено, затем опускает ногу на носок и только потом на подошву. Каузалгия и трофические расстройства, как правило, не выражены, ахиллов рефлекс сохранен.
Диагностика
Ведущим дополнительным методом исследования в настоящее время является стимуляционная электромиография. Эта методика позволяет оценить глубину и степень повреждения нерва, выяснить скорость проведения импульсов, функциональное состояние рефлекторной дуги и т. д. Наряду с диагностической ценностью, данный метод имеет и определенное прогностическое значение, поскольку позволяет выявлять ранние признаки восстановления нерва.
Лечение повреждения нерва
Лечение комплексное, используются как хирургические методики, так и консервативная терапия. Консервативные мероприятия начинают с первых дней после травмы или оперативного вмешательства и продолжают вплоть до полного выздоровления. Их цель – предупреждение развития контрактур и деформаций, стимуляция репаративных процессов, улучшение трофики, поддержание тонуса мышц, профилактика фиброза и рубцевания. Применяют ЛФК, массаж и физиолечение, в том числе – УВЧ, электрофорез с новокаином, кальцием и гиалуронидазой, парафин, озокерит и электростимуляцию. Назначают медикаментозно-стимулирующую терапию: витамины В12 и В1, бендазол с никотиновой кислотой, АТФ.
Показаниями к операции являются вегетативно-трофические расстройства, нарушения чувствительности и двигательные расстройства в зоне иннервации поврежденного нерва. В зависимости от характера травмы и рубцовых изменений может быть проведен невролиз (иссечение рубцов оболочки нерва), эпиневральный шов (сопоставление нерва и сшивание его оболочки) или пластика нерва. При этом широко применяются микрохирургические техники, позволяющие точно сопоставлять идентичные пучки поврежденных концов нервного ствола.
Прогноз и профилактика
Наилучшие результаты достигаются при ранних хирургических вмешательствах – в среднем не более 3 месяцев с момента травмы, при травмах нервов кисти – не более 3-6 месяцев с момента травмы. Если операция по каким-то причинам не была проведена в ранние сроки, ее следует выполнить в отдаленном периоде, так как восстановительные хирургические мероприятия практически всегда позволяют в той или иной степени улучшить функцию конечности. Однако на существенное улучшение двигательных функций при поздних вмешательствах рассчитывать не стоит, поскольку мышцы с течением времени подвергаются фиброзному перерождению. Профилактика включает меры по предупреждению травм, своевременное лечение заболеваний, которые могут стать причиной повреждения нерва.
Повреждение периферических нервов может привести к пожизненному функциональному неврологическому дефициту и значительно повлиять на качество жизни пациента. После повреждения нерва за пределами центральной нервной системы возникают многочисленные реакции в цепи нейронов от мозга к мышцам и в периферических рецепторах.
В 1941 г. Cohen представил систему классификации, которая была позже популяризирована благодаря Seddon. Sunderland расширил систему в 1951 г. с выделением пяти степеней для оценки степени тяжести повреждения нерва. Классификация основана на анатомии периферических нервов. Наконец, MacKinnon в 1988 г. добавил подтип частичного поражения, который часто описывается как шестая степень повреждения нерва. Классификация приведена в таблице ниже.
а) Этиология повреждения периферического нерва:
1. Травматическое повреждение. Алгоритм лечения включает дифференцировку типов повреждения. Проникающая открытая травма позволит сразу же заподозрить повреждения нервов, а при последующем оперативном вмешательстве появляется возможность оценки нервной структуры. При тупой травме без повреждения кожи возникает необходимость выбора между ушибом и переломом и определением связи функционального дефицита с повреждением нерва.
Периферический нерв состоит из нервных волокон (аксонов), эндоневрия, периневрия, эпиневрия и параневрия (адвентициальной оболочки). Параневрий содержит сосуды для кровоснабжения нервов и обеспечивает движения нервных пучков. Примерно 50% нерва состоит из соединительной ткани.
Перерыв нерва может быть острым и чистым или вовлекать большую часть нерва в разрыв с потерей ткани. Кроме того, возможно повреждение и при непроникающем механизме травмы, таком как растяжение, тепловая и электрическая травма, ишемия в результате компрессии или облучение. Ятрогенные травмы требуют особого внимания. Внутримышечные инъекции препаратов или применение местной анестезии может привести к повреждению нерва самой иглой.
Чаще всего к повреждению нерва приводят токсические эффекты при интраневральном введении лекарственных препаратов или после образования гематомы. Ятрогенные травмы нерва могут возникнуть при остеосинтезе переломов предплечья, операциях протезирования локтевого сустава и хирургическом лечении варикозного расширения вен нижних конечностей.
2. Компрессионная нейропатия. Нейропатией является повреждение нерва в результате компрессии периферического нерва в определенной области. Компрессионную нейропатию могут вызывать как внутренние, так и внешние факторы. Хроническая наружная компрессионная нейропатия возникает в местах с анатомической предрасположенностью к развитию высокого давления на нерв, в то время как острый синдром чаще всего является результатом травмы. Этиологическими факторами, влияющими на интраневральном уровне, являются сахарный диабет и ревматоидный артрит.
Компрессия, затронувшая один уровень нерва, может снижать порог развития аналогичных патологических изменений в другом сегменте нерва. Это состояние называется явлением двойного повреждения.

Классификация поражений периферических нервов Sunderland (модифицированная).
б) Патофизиология повреждения нерва:
1. Травма нерва. Повреждения нерва первой степени не вызывают существенных изменений в его анатомии. После аксотомии активируется последовательность процессов, известная как вторичная дегенерация нервных волокон. Периферическая часть аксона распадется и происходит дегенерация миелина. Через 2-4 дня дистальный конец аксона не сможет проводить электрические импульсы. Шванновские клетки, окружающие аксон, активируются в течение первых 24 часов и после этого начинают быстро расти. Шванновские клетки и макрофаги очищают трубку и подготавливают путь для регенерирующих аксонов.
Процесс очистки заканчивается через 5-8 недель. При более обширном повреждении с денервацией эндоневральной трубки, оболочка начинает процесс сокращения, который достигает максимума приблизительно через четыре месяца после травмы. Коллаген начинает откладываться вне шванновских клеток, и если аксон не поступает в эндоневральную трубку, то пролиферация фибробластов будет продолжаться, и, в конечном итоге, эндоневральная трубка облитерируется.
После повреждения тканей возникает воспалительная реакция в области разрыва нерва. Как указывалось для невральной трубки, удаление поврежденных тканей подготавливает зону для регенерации аксона. После тяжелой травмы пролиферация фибробластов будет способствовать формированию рубцовой ткани, становящейся барьером для аксона на пути к дистальному концу нерва.
После тяжелого поражения структурные изменения могут охватить все пути к телу клетки, означая валлеровскую дерегенрацию проксимального сегмента. В этом случае будут происходить изменения в теле клетки, при полном развитии ведущие к гибели нейрона. Утрата нейронов, очевидно, чаще происходит в чувствительных нервных путях и в черепных нервах. Кроме того, риск развития этого усиливается при повреждении вблизи тела клетки.
Степень ретроградной валлеровской дегенерации в проксимальной части нейрона будет определять расстояние, которое аксон должен пройти, прежде чем он достигнет перерыва. Нейроны периферической нервной системы сохраняют регенерационную способность как минимум 12 месяцев.
Если аксону удается установить контакт с дистальной эндоневральной трубкой, то весьма вероятно достижение мест назначения с темпом роста 0,5-1 мм в день. Если аксон не устанавливает дистальный контакт, то он перестает расти и образуется неврома.
б) Ущемление нерва. Если участок нерва подвергается равномерной внешней компрессии, например, при использовании барокамеры или манжеты, то основное отрицательное влияние на функцию нерва приходится на зоны между сдавленными и свободными сегментами. Давление испытывает преимущественно периферическая часть площади поперечного сечения нерва, в то время как деформация центральной части менее выражена. В кистевом туннеле, который является замкнутым пространством, нормальное гидростатическое давление на нерв составляет 5-15 мм рт. ст.
Давление 20-30 мм рт.ст. приведет к изменениям в микроциркуляции нерва и в аксональном транспорте. При давлении 30 мм рт.ст. начинаются первые нейрофизиологические изменения, а полное нарушение нервной проводимости возникнет при давлении > 50 мм рт. Давление колеблется в течение дня с пиком в шесть часов утра. Проводимость нерва нарушается при увеличении давления более 50 мм рт.ст. в зависимости от дозы. Не у всех пациентов с компрессионной нейропатией регистрируется такое давление, что указывает на возможность участия и других факторов.
Нервные волокна реагируют на это периневральным отеком, затем происходит фиброз, демиелинизация и, наконец, дегенерация нервных волокон. Ишемия не является достаточным фактором, чтобы вызвать демиелинизацию и валлеровскую дегенерацию, но она в любом случае приводит к нарушению функции аксонов.
При первой степени повреждения нерва восстановление происходит в течение первых 3-6 недель. Если компрессия сохраняется в течение длительного периода времени, то все большее число аксонов участвует в нейротмезисе, что, как правило, проявляется стойкими симптомами. Нерву потребуется больше времени, чтобы восстановиться после длительной компрессии или после эпизода с высоким уровнем компрессии. Наиболее часто используемая классификация Seddon приведена в таблице ниже.
в) Симптомы и диагностика повреждения нерва. Ущемление каждого конкретного нерва имеет характерный набор симптомов. Наиболее часто пациент будет жаловаться на: парестезии, боли в области иннервации нерва или слабость в мышцах. После травматического повреждения, в зоне распределения нерва его функция может быть полностью утрачена.
Состояние периферических нервов первоначально оценивается путем оценки сенсорной и моторной функции. Дополнительная информация может быть получена путем использования объективных методов, таких как ультрасонография и МРТ, и электрофизиологических методов, таких как электромиография и исследование нервной проводимости. Ультрасонография может быть использована для оценки движений нерва и наличия инородных тел внутри или вокруг нерва. В настоящее время УЗИ с высоким разрешением позволяет отличить нерв от окружающих тканей и определить разрыв нервного пучка или деформацию нерва в результате компрессии. МРТ может визуализировать нервы таким же образом, но только не в динамике.
При МРТ наблюдается изменение сигнала от денервированных мышц уже через четыре дня после травмы. МР-сигнал от мышц при нейропраксии остается нормальным.
Положительный симптом Тинеля на протяжении дистальной части конечности является свидетельством регенерации аксонов. Отрицательный симптом является плохим прогностическим признаком.
Сила отдельных мышц оценивается по схеме и записываются любые нарушения моторной функции. Недостаточно просто отметить отсутствие движения конечности. Контрольные исследования в период реабилитации дают возможность проследить процесс регенерации поврежденного нерва. Атрофия денервированных мышц и асимметрия будет появляться позже.

Классификационная схема Highet.
Читайте также:


