Декомпенсированным циррозом печени и декомпенсированной энцефалопатией
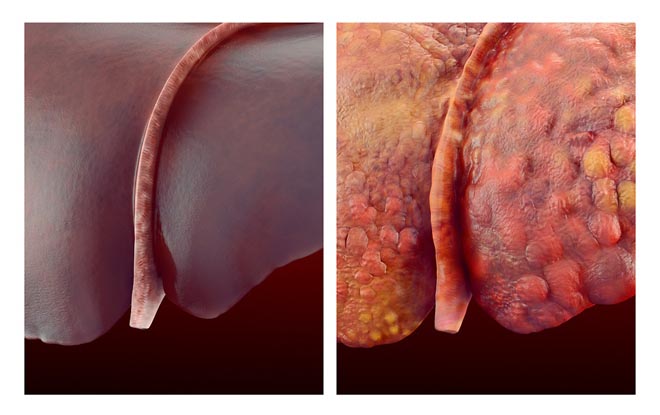
Декомпенсированный цирроз печени – крайняя стадия цирроза, характеризующаяся тяжелыми нарушениями работы организма, часто приводящая к летальному исходу. На начальных стадиях цирроза в железе внутренней секреции выявляются патологические изменения, которые не нарушают её функциональности, то есть она работает в обычном режиме.
Постепенно печень изменяется – становится более плотной, уменьшается в размерах, функциональные клетки заменяются соединительной тканью. При декомпенсированном циррозе в печени ещё присутствуют живые активные клетки, но их количество стремительно уменьшается.
Негативные факторы, способствующие развитию декомпенсированного цирроза печени:
- употребление крепких алкогольных напитков;
- курение;
- прием наркотиков;
- прием сильнодействующих лекарственных средств;
- несбалансированное питание;
- нарушения работы сердца и почек.
Симптомы цирроза в стадии декомпенсации
Декомпенсированный цирроз имеет очень яркую симптоматику, так как печень функции печени сильно нарушены. К типичным клиническим проявлениям относятся:
Перечисленные симптомы не появляются одновременно, они постепенно нарастают, приводя к нарушению нормальной жизни человека. На стадии декомпенсации цирроза могут возникнуть осложнения, которые не совместимы с жизнью:
- асцит;(лечение асцита при циррозе печени)
- внутреннее кровотечение;
- злокачественные новообразования в печени;
- грубые психические расстройства, приводящие к суициду;
- печеночная кома;
- портальная гипертензия;
- бактериальный перитонит.
К сожалению после продолжительных мучений, наступает смерть от цирроза печени.
Диагностика декомпенсированного цирроза печени
Своевременная диагностика декомпенсированного цирроза печени имеет огромное значение для сохранения жизни больного. Для определения состояния железы, её функциональной способности и возможных осложнений используются следующие методы диагностики:
- лабораторное исследование крови и мочи;
- ультразвуковое исследование печени и других органов брюшной полости;
- лапароскопический способ исследования печени, позволяющий определить степень патологических процессов, протекающих в печени;
- биопсия – процедура забора ткани печени, позволяющая определить нарушения, происходящие на клеточном уровне.
При декомпенсированном циррозе наблюдаются следующие изменения химического состава крови: снижение гемоглобина, увеличение СОЭ, высокая концентрация билирубина. В моче появляются соли, белок, избыточное количество эритроцитов.
Лечебная терапия определяется такими критериями как состояние печени, сохранность её функций, общее состояние здоровья больного, его возраст и образ жизни. Основные правила лечения печени:
- Медикаментозная терапия определяется состоянием железы. Комплексно назначаются различные лекарственные препараты: иммунодепрессанты, детоксикаторы, витамины, желчегонные препараты, гепатопротекторы, иммунодепрессанты, средства регуляции обменных процессов. Если причина начавшегося цирроза – гепатит, то назначается противовирусное лечение по схеме.
- Эффективные результаты дает технология экстракорпоральной гемокоррекции для очищения крови от токсинов. Это процедура способна значительно улучшить состояние печени.
- Если декомпенсированный цирроз печени сопровождается железодефицитной анемией, то необходимо назначение препаратов железа.
- Для нейтрализации отеков и предотвращения развития асцита рекомендуется снизить суточный объем употребляемой жидкости, исключить употребление соли и лекарственных препаратов, обладающих мочегонным действием.
- Если цирроз сопровождается с развитием воспалительного процесса, то показан прием антибактериальных препаратов и гепатопротекторов.
- Обязательное соблюдение жесткой диеты – исключение из рациона жирного, острого, соленого, копченого, сладостей, кофе, газированных напитков, животных белков и т.д.
- Отказ от вредных привычек (алкоголизма, курения и приема наркотиков) – обязательное условие лечебной терапии.
- В самых безнадежных случаях, когда болезнь зашла уже очень далеко и печень практически не выполняет свою функцию, показана трансплантация печени. Что такое трансплантация? Это процедура пересадки органа от другого человека — донора. При этом продолжительность жизни увеличивается. Многие больные после пересадки могут жить как обычные люди долгие годы. Однако важно помнить, что трансплантация не является панацеей и не гарантирует полного устранения декомпенсации. Операция проводится в тех случаях, когда надежда на выздоровление составляет хотя бы 50%.
Печень – жизненно важный орган, обладающий уникальной способностью к самовосстановлению даже в случае, если степень поражения функциональных клеток превышает 40%. К сожалению, при циррозе в стадии декомпенсации прогноз не слишком оптимистичен: лишь 20% пациентов, которым поставлен этот серьезный диагноз, жили около 5 лет.
При развитии печеночной энцефалопатии срок жизни сокращается примерно до одного года. Больной может в любой момент впасть в печеночную кому – это состояние почти всегда приводит к летальному исходу. Очень важно соблюдать диету, устраивать разгрузочные дни и проходит профилактические обследования внутренних органов.

- Что означает стадия декомпенсации?
- Провоцирующие факторы
- Симптомы
- Диагностическое обследование
- Особенности лечения
- Прогноз
- Возможные осложнения
- Видео по теме
Цирроз печени – это хроническое заболевание, со склонностью к прогрессированию. Недуг приводит к развитию необратимых изменений в клетках органа. В итоге нормальная ткань заменяется фиброзной, из-за чего нормальное функционирование просто невозможно. Это сказывается работе жизненно важных органов и систем организма.
Повреждение и воспаление клеток печени приводит к их полной гибели. В восьмидесяти процентах зафиксированных случаев цирроза причинами послужили вирусные гепатиты или алкоголизм. Также спровоцировать появление страшного заболевания могут паразитарные заболевания, прием некоторых лекарственных средств, аутоиммунные процессы и другое.
Заболевание развивается довольно медленно. Первые признаки и вовсе могут отсутствовать. С течение времени могут появляться следующие симптомы: желтуха, кожный зуд, сосудистые звездочки, слабость, снижение работоспособности, похудение на фоне потери аппетита. В этой статье подробнее поговорим о декомпенсированном циррозе печени.
Что означает стадия декомпенсации?
Цирроз протекает в несколько стадий и очень важно не пропустить первые признаки патологического процесса. К сожалению, полностью избавиться от недуга не получится, но вот замедлить дальнейшее прогрессирование в ваших силах. На первой стадии недуга развиваются воспалительно-некротические изменения в печени.
Компенсированный цирроз проявляется в виде слабости, утомляемости, снижения концентрации и внимания, снижения аппетита. Часто больные списывают эти признаки на авитаминоз или переутомление. Уже на второй стадии появляются более серьезные симптомы. Кожа приобретает желтый оттенок, появляется зуд, повышается температура тела.
Также больных беспокоит дискомфорт в животе, а приступ тошноты может заканчиваться рвотой с примесями желчного секрета. Каловые массы светлеют, при этом моча приобретает более темный оттенок. Ткань печени начинается заменяться фиброзной, но еще на этом этапе орган продолжает работать в привычном режиме.
Третья стадия представляет собой декомпенсированный цирроз печени. На этом этапе могут появляться серьезные осложнения в виде печеночной комы, заражения крови, воспаления легких, тромбоза вен и другого. Для этой стадии характерны также внезапные кровотечения из носа, десен или анального отверстия.
Также у больных появляется понос, полное бессилие, резкое снижение массы тела, рвота, высокая температура, а также атрофия мышц рук и в межреберной части. Больные должны находиться в стационаре, так как вероятность летального исхода высока. Третья стадия характеризуется полным нарушением функциональной активности и деформированием печени.
На этом этапе происходит гибель большого количества гепатоцитов. При этом площадь поражения органа составляет практически 90%. Терминальная стадия характеризуется коматозным состоянием. Деформация печени затрагивает обширную часть. На фоне печеночной комы поражается головной мозг. Чаще всего больной просто не выходит из комы.
Провоцирующие факторы
Цирроз печени может перейти на стадию декомпенсации под влиянием следующих факторов:
- наркомания;
- алкоголизм;
- неправильное питание;
- контактирование с химикатами и радиоактивными веществами;
- вирусный гепатит;
- использование сильнодействующих препаратов;
- нарушения в работе сердца.
Симптомы
Для третьей стадии цирроза характерно появление следующих симптомов:
- сильный приступ боли в районе правого подреберья. Иногда неприятные ощущения приобретают постоянный характер, а для их снятия понадобится прием сильнодействующих средств;
- признаки интоксикации организма: повышение температуры, головокружение, головная боль, отсутствие аппетита;
- диспепсические расстройства: диарея, запоры, изжога, боли в области желудка, рвота;
- маточные, желудочные, кишечные кровотечения. Это связано с тем, что печень перестает вырабатывать вещества, которые связывают кровь, а селезенка, увеличивающая в размерах, прекращает продуцировать тромбоциты;
- нарушение обменных процессов приводит к атрофическим изменениям в мышцах, из-за чего больной худеет и чувствует себя слабым и апатичным. Из-за нарушения белкового обмена повышается риск возникновения переломов;
- гормональный дисбаланс влечет за собой бесплодие, импотенцию и снижение полового влечения;
- сильный жар;
- спленомегалия, то есть увеличение селезенки в размерах;
- кожные покровы становятся сухими и морщинистыми;
- сильнейшее истощение;
- покраснение ладоней, подошв и пальцев;
- бессонница;
- агрессия;
- сильное увеличение живота в объемах;
- отеки на ногах;
- затвердение печени;
- раздражительность;
- кожа приобретает бронзово-желтый оттенок. Это связано с тем, что под кожей начинает скапливаться билирубин.
Отдельно стоит сказать про изменения психического состояния при циррозе. Почему так происходит? Одна из причин связана с тем, что в головной мозг попадают токсические вещества. В некоторых случаях больные становятся заторможенными и теряют ориентацию. У них может наступать помрачение сознания, депрессия, раздражительность, мнимая тревожность.
Диагностическое обследование
Оценить состояние больного помогут лабораторные анализы, биопсия, УЗИ, лапароскопическое исследование. С помощью ультразвуковой диагностики специалист может обратить внимание на увеличенные размеры печени, а также наличие структурных изменений. Орган имеет плотную структуру с узелками.
Лапароскопия позволяет определить разновидность и степень патологии, а также общее состояние пораженного органа. С помощью биопсии можно узнать о структурных изменениях печени на клеточном уровне.
В общем анализе крови при циррозе увеличена скорость оседания эритроцитов, а показатели гемоглобина снижены. При микроскопии мочевого осадка специалист сможет увидеть соли, а также повышенный уровень эритроцитов. В биохимическом исследовании уровень билирубина, АсТ, АлТ будет повышен. Лабораторные анализы помогут в постановке диагноза.
Цирроз представляет собой тяжелую хроническую патологию, на фоне которой клетки печени подвергаются замещению фиброзными тканями. Вследствие такого процесса нарушаются функции органа, что в дальнейшем приводит к осложнениям. Заболевание протекает медленно, постепенно переходит на поздние стадии. Тяжелой форме патологии соответствует декомпенсированный цирроз.
Общие сведения
Печень выполняет функции железы внешней секреции и является неотъемлемым элементом пищеварительной системы. Активные клетки органа – гепатоциты – отвечают за выработку веществ, участвующих в жизненно важных физиологических процессах.
Цирроз – патология, при которой здоровые ткани железы замещаются соединительной. Вследствие этого образуются отмершие участки, не выполняющие характерные для печени функции. Заболевание относится к смертельно опасным, так как в большинстве случаев приводит к летальному исходу, в среднем, за 3-4 года.

Фиброзный процесс считается излечимым только на ранних этапах патологии. Если же развивается цирроз печени стадия декомпенсации, в железе протекают необратимые изменения. Терапия не позволяет устранить очаги замещения и восстановить гепатоциты, однако существует возможность продлить срок жизни больного и предотвратить развитие тяжелой органной недостаточности.
Описание патологического процесса
Декомпенсированный цирроз соответствует 3-ей стадии заболевания. Она считается тяжелой. Более опасным состоянием является только терминальная форма, при которой пациент, как правило, впадает в кому вследствие энцефалопатии. При таких процессах вероятность выживания сводится к минимуму.
Печеночный цирроз в стадии декомпенсации сопровождается отягощением патологических изменений, возникших на ранних этапах. В клетках органа развивается воспаление, при котором гепатоциты отмирают и на их месте растет фиброзная ткань. Очаг поражения постепенно увеличивается, вследствие чего затрагиваются целые сегменты железы.
Отличие от стадии компенсации заключается в том, что при декомпенсированном циррозе орган уже не способен выполнять свои функции. Поэтому в этот период чаще всего возникают характерные осложнения, и усиливается интенсивность патологических проявлений.
Важно знать! При тяжелой форме цирроза пациента в срочном порядке помещают в стационар. Это объясняется необходимостью постоянного контроля за жизненными показателями и осуществления поддерживающей терапии.
Провоцирующие факторы
Цирроз входит в число медленно развивающихся заболеваний. Переход от начальной формы к поздней может продолжаться до 2-3 лет. Срок развития в значительной степени зависит от образа жизни пациента и некоторых других факторов.
К ним относятся:
![]()
Склонность к употреблению алкоголя.- Наркомания.
- Несоблюдение диеты и другие нарушения питания.
- Воздействие токсических веществ.
- Длительный прием медикаментов.
- Ожирение.
- Кардиальный характер фиброза.
- Состояние иммунодефицита.
- Наличие сопутствующих заболеваний.
Фаза декомпенсации наступает вследствие отсутствия терапии на ранних сроках, несоблюдения рекомендаций врача, нарушения режима, наличия вредных привычек. У некоторых пациентов отягощение вызывается сопутствующими заболеваниями, например гепатитом, непроходимостью желчевыводящих путей, диабетом, сосудистыми поражениями.
Клинические проявления
Рассматривая, что такое цирроз печени в стадии декомпенсации, необходимо отметить, что эта форма патологии никогда не протекает бессимптомно. Состояние пациента в этот период тяжелое, так как функции органа нарушены.
К признакам декомпенсированной фазы относятся:
- Выраженная желтуха.
- Проявления гиперспленизма (уменьшение числа форменных кровяных тел).
- Высокая температура (стойкая, как правило, в пределах 38 градусов).
- Потеря веса.
- Метеоризм.
- Отсутствие аппетита.
- Тошнота и периодическая рвота.
- Тремор и судороги.
- Гепатомегалия.
- Менструальные нарушения у женщин.
- Кровоточивость десен.
- Атрофия основных мышечных групп.
- Диарея с кровью.
Пациент обычно сильно ослаблен, трудоспособность существенно снижается. Иногда отмечаются боли в правом боку. На фоне патологического процесса происходит выработка воспалительного экссудата, который скапливается в брюшной полости, провоцируя преходящий асцит. Наблюдаются изменения в поведении больного. Он становится раздражительным, порой агрессивным, апатичным.
Осложнения
В большинстве случаев декомпенсированный цирроз печени отягощается опасными патологическими проявлениями. Многие из них потенциально опасны для жизни, что указывает на необходимость в экстренной медицинской помощи.
В число возможных осложнений включаются:
- Гипертензия портальной вены.
- Формирование раковых поражений.
- Интенсивные внутренние кровотечения.
- Печеночная энцефалопатия и кома.
- Перитонит.
- Тяжелые аллергические реакции вследствие токсического воздействия.
Внимание! Отсутствие терапии при декомпенсации цирроза печени неминуемо приводит к летальному исходу. Срок жизни при этом зависит от характера осложнения, общей клинической картины и других критериев.
Диагностика
Как правило, пациенты с декомпенсацией цирроза печени не требуют специального обследования. Болезнь выявляется на ранних стадиях, при возникновении первых выраженных симптомов. Проведение диагностических процедур требуется не для подтверждения состояния, а с целью определения тяжести патологии и потенциальных вариантов для лечения.
Применяются следующие методы обследования:
![]()
Анализы крови (общий, биохимический).- Коагулограмма.
- Изучение образцов мочи.
- Ультразвуковое исследование.
- Методы томографии.
- Лапароскопия печени.
- Пункционная биопсия.
В случае возникновения осложнений при циррозе требуется вспомогательная диагностика. Она направлена на определение характера патологического процесса.
Обследование может включать такие процедуры:
- Пункция брюшной полости.
- Гастродуоденоскопия.
- Колоноскопия.
- Электрокардиография.
- Сцинтиграфия.
- Энцефалография.
Лечебная тактика
Полное выздоровление при циррозе печени в стадии декомпенсации невозможно. Однако лечить пациента необходимо для поддержания функций органа и продления жизни больного. Характер терапевтических процедур зависит от клинической картины.
Восстановить пораженные участки печени нельзя, поэтому прием лекарств направлен на устранение проявлений недостаточности. Больным назначают препараты, улучшающие функции железы, за счет чего компенсируют работу атрофированных гепатоцитов.
При лечении используют следующие группы медикаментов:
- Детоксикационные.
- Сорбенты.
- Гепатопротекторы.
- Желчегонные.
![]()
Заменители ферментов.- Иммуностимуляторы.
- Антибиотики.
- Гипотоники.
- Диуретики.
- Витаминные препараты.
Прием медикаментов допускается только по назначению лечащего врача. При выраженных симптомах интоксикации лекарства могут вводиться инъекционным путем, в обход пищеварительного тракта.
Хирургическое вмешательство
Лечение при помощи операций позволяет временно улучшить состояние больного. Поэтому такой метод часто используется в сочетании с поддерживающим медикаментозным приемом. Как правило, хирургию применяют при циррозе, отягощенном портальной гипертензией.
- Спленэктомия.
- Внутрипеченочное портосистемное шунтирование.
- Частичная гепатэктомия.
- Сегментарная резекция.
Хирургическое лечение осуществляется в плановом порядке, при отсутствии противопоказаний. Эффективность процедур отличается в зависимости от специфики клинической картины. Кроме этого, существует риск послеоперационных осложнений.
Данный вариант хирургического лечения позволяет избавить пациента от проявлений цирроза на длительный промежуток времени. Однако даже пересадка донорского органа не всегда обеспечивает полное излечение.
Операция считается очень сложной и может длиться до 24 часов. Она предусматривает удаление пораженной печени пациента с дальнейшей ее заменой на донорский орган. После пересадки существует возможность отторжения, поэтому вероятность успеха операции составляет около 50%.
Коррекция питания
Рассматривая декомпенсацию цирроза печени – что это за заболевание и методы его терапии, необходимо подчеркнуть потребность в соблюдении диетического рациона. При болезни орган подвергается серьезной нагрузке, что может стать причиной отягощения патологического процесса.

Коррекция питания позволяет облегчить работу железы, исключить потенциально опасные при циррозе факторы. Пациентам с декомпенсированной стадией назначают лечебный стол № 5. Такая диета предусматривает дробность повседневного рациона (5-8 приемов пищи). При проявлениях интоксикации рекомендуют употреблять еду в виде пюре.
Полностью исключается жирное, кислое, острое. Готовить блюда разрешено только путем варки, запекания, паровой обработки. Строго воспрещается прием алкогольных напитков. Ограничивается потребление животных белков.
Сколько живут на стадии декомпенсации
Описанная фаза цирроза является крайне тяжелой. Средняя продолжительность жизни после подтверждения диагноза составляет 2-3 года. Срок до 5-ти лет отмечают не более чем в 40% случаев.
Чаще всего смерть наступает вследствие внутренних кровотечений. Реже летальный исход происходит по причине других осложнений, например энцефалопатии. Прогноз отягощается при развитии асцита. С такой патологией дольше трех лет проживает только 25% пациентов.
Профилактические меры
Предотвратить переход от ранней стадии цирроза к поздней достаточно трудно. Однако исключить риск потенциальных осложнений и летального исхода можно. Для этого необходимо соблюдать ряд правил, связанных с повседневным режимом.
- Полный отказ от вредных привычек.
- Строгое соблюдение диеты.
- Лечение в четком соответствии с указаниями врача.
- Периодическая контрольная диагностика.
- Исключение токсических и других патогенных факторов.
- Периодическая чистка печени при помощи народных средств.
- Своевременная противопаразитарная терапия.
- Санаторно-курортное оздоровление.
Цирроз в декомпенсированной стадии – крайне тяжелое заболевание, в подавляющем числе случаев приводящее к смерти. Патология характеризуется отягощением фиброзного процесса в печени, что приводит к интенсивным симптомам и возникновению осложнений.
Успешная терапия возможна только путем трансплантации донорского органа. Предотвратить формирование болезни можно при соблюдении правил профилактики, ведении здорового образа жизни, своевременном выявлении и лечении цирроза.
- Редактор сайта
- Опыт работы — 11 лет
Цирроз — это опасное заболевание печени, которое пока не поддаётся полному излечению. Его можно контролировать, но не вылечить. Чем тяжелее стадия цирроза, тем сложнее поддерживать нормальную жизнедеятельность организма. Страдает не только печень, но и почки, и лёгкие, и головной мозг… Далее мы расскажем, как проявляются стадии компенсации и декомпенсация и чем они отличаются.
На начальных стадиях заболевания печени полностью обратимы, но существуют состояния, когда лекарства оказываются бессильны и сохранить жизнь пациенту может только трансплантация.
Компенсированный цирроз
На стадии компенсированного цирроза печень всё ещё может выполнять свою работу, потому что в ней ещё достаточно здоровых клеток, чтобы компенсировать потери от повреждённой ткани. Этот этап болезни может длиться несколько лет: компенсированный цирроз обычно протекает бессимптомно или проявляется через слабость, повышенную утомляемость, снижение аппетита (признаки, которые легко спутать с простудой или авитаминозом). Пациенты узнают о заболевании случайно по результатам биохимического анализа крови либо на УЗИ органов брюшной полости.
После постановки диагноза главная цель врача и пациента — замедлить или остановить повреждение печени. Для этого нужно в первую очередь выяснить причину цирроза. Это может быть вирусная инфекция (гепатит), злоупотребление алкоголем или запущенная неалкогольная жировая болезнь печени (НАЖБП).
Что делать на стадии компенсированного цирроза:
- Строго принимать все лекарства, выписанные врачом;
- Избегать инфекций — цирроз делает борьбу с ними труднее;
- Сделать прививки от гриппа, пневмонии и гепатитов;
- Есть белковые продукты: больным циррозом нужно больше белка;
- Не перенапрягаться — как физически, так и эмоционально;
- Регулярно сдавать анализы, не пускать заболевание на самотек;
- Исключить алкоголь и курение.
Как узнать болезнь по одному симптому? Изучаем, какие органы могут вызывать боль в правом подреберье.
Декомпенсированный цирроз
Декомпенсированный цирроз наступает после компенсированного цирроза. К этому моменту в печени уже слишком много рубцовой ткани — площадь поражения органа составляет до 90%, так что орган перестаёт выполнять свою функцию и больной сталкивается с рядом крайне неприятных симптомов:
- Приступы сильной боли в правом подреберье;
- Желтуха: печень больше не может выводить билирубин, и он окрашивает кожу и склеры в бронзово-желтый цвет;
- Асцит – скопление жидкости в животе;
- Внезапные кровотечения их носа, десен или анального отверстия;
- Желудочные, кишечные и маточные кровотечения;
- Диарея, запор, понос, изжога;
- Полное бессилие;
- Резкое снижение массы тела;
- Высокая температура;
- Атрофия мышц;
- Отеки ног;
- Бессонница, повышенная агрессия;
- Печеночная энцефалопатия: в организме накапливаются токсины, которые мешают работе головного мозга. Это вызывает проблемы с ориентацией в пространстве, памятью, приводит к растерянности и постоянному чувству усталости.
Декомпенсированный цирроз может привести к развитию осложнений — гепаторенальному синдрому (нарушение функции почек), гепатопульмональному синдрому (нарушению функции легких) и раку печени.
Больные с декомпенсированным циррозом должны находиться в стационаре под постоянным контролем врача, так как велика вероятность летального исхода.
Что делать на стадии компенсированного цирроза:
- Строго следовать указаниям врача;
- Исключить соль, если у вас асцит;
- Пить достаточное количество воды, даже если у вас асцит, чтобы не допустить обезвоживания;
- Не принимать нестероидные противовоспалительные средства (ибупрофен), особенно если у вас асцит;
- Принимать диуретики в сочетании с препаратами магния и калия;
- Принимать гепатопротекторы, витамины и иммуностимуляторы;
- Соблюдать диету Стол №5.
Основная цель лечения цирроза печени на стадии декомпенсации — это поддержание функционирования жизненно важных органов и предупреждение опасных осложнений.
Механизм и причины развития заболевания
Цирроз – это следствие длительного течения гепатита. Причинами его возникновения могут быть:
- вирусы;
- паразитарные заболевания: бруцеллез, аскаридоз, токсоплазмоз;
- бесконтрольный или длительный прием медицинских средств;
- употребление наркотиков, алкоголя;
- нарушение работы иммунной системы;
- патологии желчевыводящих путей;
- отравление химическими веществами;
- неалкогольная жировая болезнь печени;
- язвенный колит;
- нарушение обменных процессов: заболевание Вильсона-Коновалова, гликогеноз, гемохроматоз;
- оперативное вмешательство на органах пищеварительной системы.
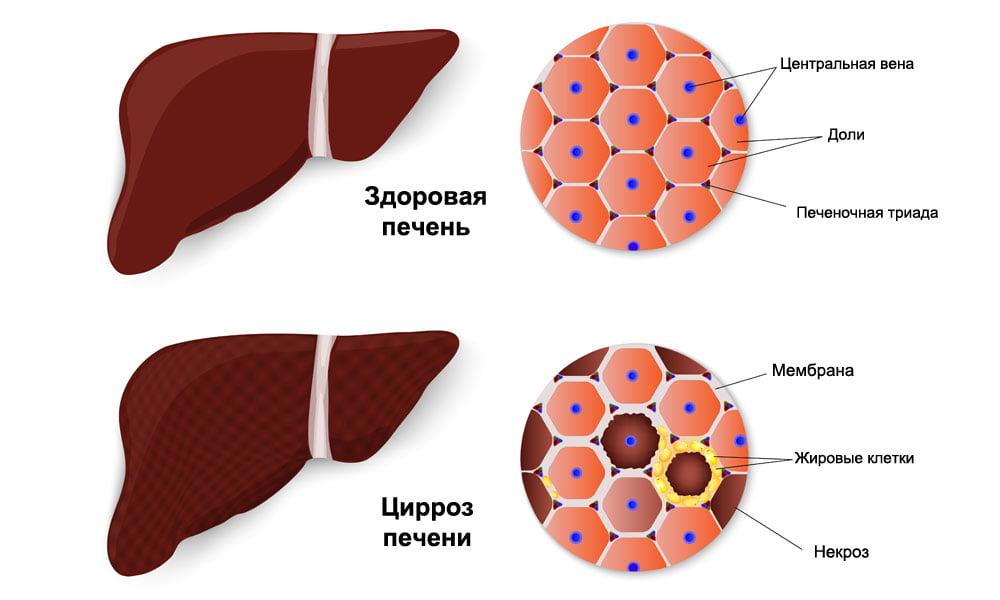
Цирроз печени развивается постепенно. В зависимости от характера изменений в печени выделяют три стадии заболевания:
- Компенсация. Гепатоциты поражены, но функции печени сохранены. Симптомы выражены слабо или вовсе отсутствуют.
- Субкомпенсация. Количество погибших клеток возрастает. Работа печени нарушена, но не до конца. Проявляются первые признаки цирроза.
- Декомпенсация (т. н. компенсированный цирроз печени). Функционирующих гепатоцитов почти нет. Большая их часть замещена соединительной, рубцовой тканью. Появляется печеночная недостаточность, другие осложнения.
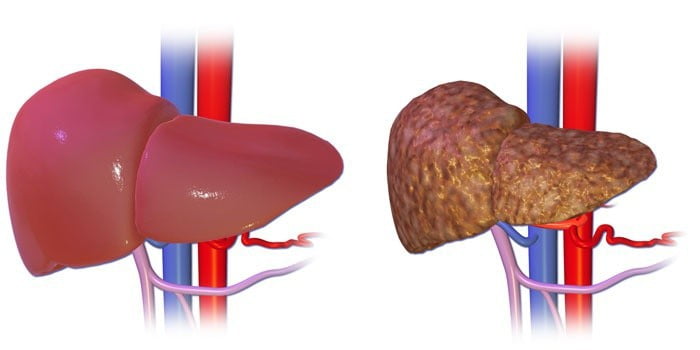
К факторам, провоцирующим прогрессирование цирроза и его переход в декомпенсированную форму, относятся:
- регулярное употребление алкогольных напитков;
- неполноценное и неправильное питание;
- злоупотребление наркотическими веществами;
- плохая экология;
- пренебрежение рекомендациями врача по поводу приема медицинских средств;
- наличие сопутствующих патологий (сердечная недостаточность);
- пребывание в помещении, зоне с высоким риском отравления вредными веществами;
- несвоевременное лечение гепатита.
Цирроз печени может возникнуть у каждого. Но вероятность развития патологии выше у людей, которые:
- перенесли гепатиты форм B и C;
- употребляют алкогольные напитки на протяжении десяти-двадцати лет. Дозировка при этом значения не имеет. Чтобы начал развиваться цирроз, достаточно принимать по рюмке алкоголя в день;
- занимаются самолечением: пьют лекарства без предварительной консультации врача;
- пренебрегают правилами личной гигиены;
- увлекаются наркотическими веществами, табаком.
Проявления и диагностика
Заподозрить наличие цирроза на раннем этапе его развития сложно. Симптомы проявляются по мере прогрессирования патологических процессов в печени.
Основные признаки цирроза в стадии декомпенсации:
- уменьшение аппетита или полное его отсутствие, снижение веса, общая слабость, головокружение, сонливость, местное повышение температуры тела;
- пожелтение слизистых, склер, кожи, темные пятна, сосудистые звездочки на теле, покраснение кожи рук (на ладонях), сухость, зуд кожи (его интенсивность усиливается ночью), синяки, кровоподтеки, расширенные внутренние вены, капилляры на лице; глянцевая, с красным оттенком поверхность губ и языка;
- нарушение работы пищеварительной системы, тошнота, сопровождающаяся рвотой, изжога, диарея, запоры; горечь во рту;
- сильные, приступообразные боли в области правого подреберья;
- дисфункции почек, органов половой системы;
- увеличение живота, увеличение селезенки; изменение структуры и объема печени;
- потемнение мочи, осветление стула;
- нарушение координации движений, ориентации в пространстве, спутанность сознания, депрессия;частая смена настроения, тремор конечностей, чрезмерная раздражительность, тревога без видимой на то причины.
Для подтверждения диагноза, определения тяжести патологии необходимо комплексное обследование. Сначала врач собирает анамнез и жалобы больного, осматривает его (оценивает состояние кожи и слизистых, размер печени). После этого назначаются лабораторные и инструментальные методы обследования:
- Общий Анализ Крови. Подтверждают патологию выраженная анемия, высокий уровень лейкоцитов, повышенные показатели СОЭ.
- Исследование мочи. Подтверждают патологию присутствие белка, эритроцитов (у здорового человека они отсутствуют), лейкоцитов, цилиндров и уробилина.
- УЗИ брюшной полости. Подтверждают патологию увеличенная или уменьшенная печень; ее структура неоднородная – есть мелкие или крупные узлы. Изменение размеров селезенки (они увеличиваются).
- Расширенный анализ крови. Подтверждают патологию высокий уровень прямого и общего билирубина, щелочной фосфатазы, АСТ и АЛТ, гамма-ГГТ и специфических печеночных ферментов.
- Лапароскопия. Подтверждают патологию маленькие, большие или смешанные узлы; деформация правой доли органа (она намного меньше по сравнению с левой).
При подозрении на вирусный или билиарный цирроз назначаются дополнительные анализы крови. Они показывают наличие антител к вирусам или к мембранам митохондрий, соответственно.
Окончательный диагноз ставят только после исследования печеночных тканей, взятых при биопсии. Если цирроз находится в стадии декомпенсации, количество фиброзных клеток и гепатоцитов одинаковое или количество первых намного выше.
Тактика терапии
При циррозе на последней стадии лечение должно быть комплексным и направленно на:
- поддержание функций всех органов и систем организма;
- предупреждение возникновения отеков, патологического увеличения селезенки;
- профилактику перехода цирроза в термальную стадию, развития осложнений.
Для этого назначают применение медицинских средств, обязательную диету. При наличии большого количества осложнений или неэффективности традиционной терапии прибегают к хирургическому вмешательству.

Медикаментозное воздействие
Если цирроз перешел в стадию декомпенсации, рекомендуется прием препаратов таких групп:
- гепатопротекторы (Эссенциале, Фосфоглив);
- ускоряющие восстановление тканей (Адеметионин);
- иммуностимулирующие (Задаксин, Тимоген);
- мочегонные (Фуросемид);
- анаболические стероиды (Ретаболил);
- антибиотики (Ципрофлоксацин).
Дополнительно приписывают прием витаминов группы B и препаратов железа, проводят переливание раствора альбумина и плазмы крови. Противовирусные средства при декомпенсированном циррозе не назначаются. Такие препараты ускоряют прогрессирование деструктивных процессов в печени. Это повышает риск развития осложнений и летального исхода.

Лечебный рацион
При циррозе, особенно на последнем этапе его развития, печень почти не способна выполнять свои функции. Поэтому чтобы снизить нагрузку на больной орган, назначается диета. Питание при таком диагнозе должно быть щадящим, но полноценным. Рекомендуется отказаться от:
- мяса и рыбы жирных сортов;
- жареного;
- мучных изделий (свежий хлеб, сдобная выпечка);
- газированных напитков;
- крепкого кофе и чая;
- соленой, копченой, консервированной и острой пищи.
При циррозе необходимо кушать свежие овощи и фрукты. В рационе должны присутствовать белки. Поэтому рекомендуется кушать нежирную рыбу и мясо. Употреблять можно варенную, запеченную или приготовленную на пару еду. Питаться нужно часто (до 5-6 раз в день), но небольшими порциями. Есть следует в одно и то же время.
Не менее важно при патологии печени соблюдать питьевой режим. Чтобы обеспечить организм достаточным количеством жидкости, необходимо пить воду, соки и компоты из некислых ягод и фруктов.
При циррозе нужно строго соблюдать все рекомендации врача. Обязательно следует отказаться от приема алкоголя, табака и медицинских средств, в применении которых нет острой жизненной необходимости (например, противозачаточных лекарств, которые можно заменить барьерными методами контрацепции).

Оперативное лечение
Цирроз в компенсированной и субкомпенсированной стадии поддается медикаментозному лечению. Но на последнем этапе развития патологии достичь положительного эффекта от такой терапии удается не всегда. В таких случаях прибегают к хирургическому вмешательству – проводят пересадку печени. Операцию осуществляют, если вероятность того, что самочувствие больного улучшится, достаточно высокая.
Но даже успешно проведенная операция не является гарантией того, что наступит выздоровление: положительный результат наблюдается только у 45% больных. В остальных случаях течение декомпенсированного цирроза заканчивается летальным исходом по причине отторжения пересаженной печени или отсутствия подходящего донора (им может стать только полностью здоровый человек).

Осложнения и прогноз
Последствиями длительного течения цирроза декомпенсированной формы могут быть:
- печеночная энцефалопатия;
- бактериальный перитонит;
- скопление жидкости в грудной клетке;
- асцит;
- печеночная кома;
- желудочные, носовые, маточные кровотечения;
- закупорка воротной вены;
- артериальная гипертензия;
- геморрой;
- нарушение психики;
- грыжи различной локализации (паховые, пупочные);
- поражение вен пищевода;
- сахарный диабет;
- гепатоцеллюлярная карцинома;
- кома.
Наличие всех этих осложнений повышает вероятность летального исхода. Улучшить прогноз способно лишь вовремя начатое лечение. При циррозе этого типа обычно только 1/5 больных живет около пяти лет.
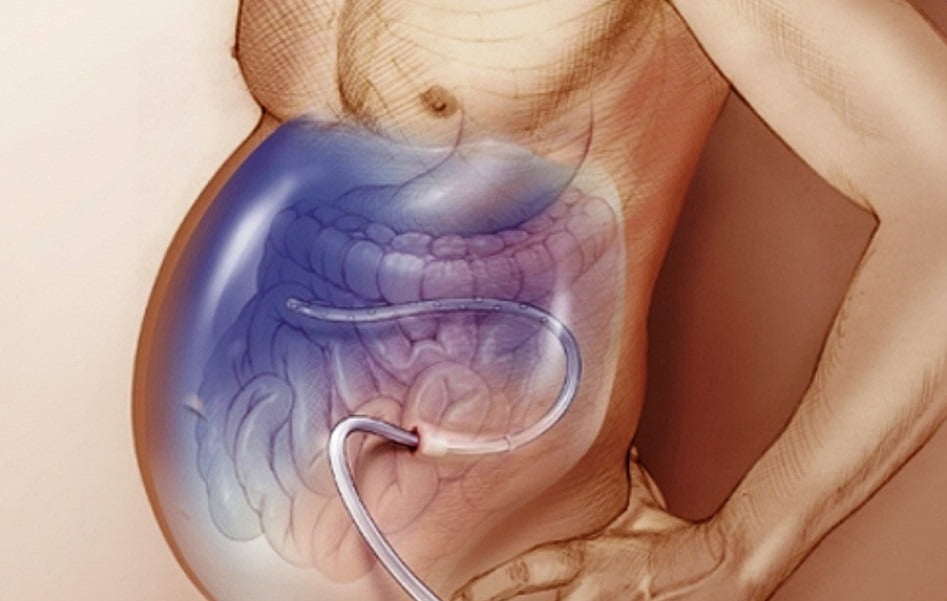
Одна из наиболее частых причин смерти при таком заболевании – обильные кровотечения из пищеварительного тракта. В 40% случаев прогноз неблагоприятный. Второе место занимает асцит, осложненный перитонитом.
Также существует высокий риск летального исхода и при быстром прогрессировании печеночной энцефалопатии. Если она развивается медленно, прогноз более благоприятный.
Летальный исход при циррозе в стадии декомпенсации наступает и при снижении биохимических составляющих крови до критического уровня: натрия – до 120 ммоль/л, альбумина – до 2,5 мг. Значения показателей печеночных ферментов на прогноз при этом сильно не влияют.
Клинические рекомендации
Факторов, провоцирующих развитие цирроза, немало. Но если их устранить или уменьшить их влияние, можно снизить вероятность появления патологии.
- Свести к минимуму употребление алкоголя.
- Отказаться от курения, приема наркотических веществ.
- Принимать медицинские препараты в той дозировке, которую приписал врач.
- Не заниматься самолечением любых заболеваний.
- Избегать долгого пребывания в местах с высоким риском токсического отравления.
- Вовремя лечить вирусные гепатиты, другие патологии печени.
- Использовать средства защиты, работая с химическими веществами.
- Мыть руки, овощи и фрукты перед едой: это поможет избежать проникновения паразитов в печень.
- Соблюдать правила личной гигиены.
- Избегать случайных половых контактов.
- Контролировать артериальное давление и своевременно обращаться к врачу при появлении признаков сердечно-сосудистых заболеваний.
Скорость прогрессирования патологических процессов в печени и прогноз зависит не только от количества осложнений, но и образа жизни больного, наличия вредных привычек и соблюдения указаний врача.
Читайте также:





