Диагностика нервной системы или нервных заболеваний
Диагностика нервной системы является основой для качественной и безопасной терапии. Главным инструментом диагностики является очный осмотр опытным врачом. Инструментальные, аппаратные и лабораторные методы диагностики нервной системы относятся к второстепенным или дополнительным средствам. Диагноз устанавливается на основании данных очного обследования врача, который может при необходимости воспользоваться одной или несколькими второстепенными методиками для уточнения собственных выводов.
Значение качественной диагностики нервной системы
НУЖНА ПОМОЩЬ?
Звоните +7 495 135-44-02
Мы гарантированно поможем
Лечение психических расстройств требует тщательной диагностики и индивидуального подбора терапевтических методик. Посоветуйтесь с лечащим врачом-психотерапевтом, неврологом или психиатром.

Для опытного врача далеко не всегда требуется прибегать к дорогостоящим аппаратным, инструментальным или лабораторным методам диагностики нервной системы. Полное и правильное обследование пациента при личном контакте даёт значительно больше сведений о заболевании. Именно поэтому наши специалисты редко используют дополнительные методики. Мы считаем, что для убеждения человека начать лечение, в большей степени необходимо объяснить человеку сущность его заболевания и возможные последствия. Мы верим в разумность людей, а не в шаманство над второстепенными обследования для доказательств необходимости лечения.
Поэтому в клинике создана возможность проведения всех видов лабораторных исследований (в том числе общий, биохимический, анализ на уровень гормонов, маркеров опухолевого роста, на содержание в организме металлов и микроэлементов, лекарственных и наркотических средств, серологические и иммунологические исследования картины крови; биохимический и общий анализ мочи, анализ мочи на содержание психоактивных веществ).
Кроме того, в клинике проводятся аппаратные исследования: энцефалография (ЭЭГ), электрокардиография (ЭКГ).
Клиника Брейн Клиник укомплектована специалистами таким образом, что вероятность постановки ошибочного диагноза и назначение неверного лечения практически полностью исключена.
- Врач-психотерапевт
- Врач-невролог
- Врач восстановительной терапии
- Врач общей практики
Оперативно проводятся обследования не только специалистами, но и с помощью лабораторных исследований и аппаратного контроля.
- При необходимости имеется возможность отбора биологических сред для исследования (кровь, моча).
- Аппаратный контроль пульса, наполнения крови кислородом.
- Аппаратный контроль артериального давления.
![]()
- Электрокардиографическое обследование (ЭКГ — 24 канальное).
- Суточное мониторирование по ХОЛТЕРУ.
Диагностика нервной системы – один из важнейших компонентов, который играет основную роль при определении тактики проведения терапии.
Диагностика – совокупность методов исследования пациента и установление полного и точного диагноза в соответствии с данными, собранными у больного и его близких, из проведенных всесторонних исследований, а во многих случаях и из результатов проводимого лечения, наблюдения и характера течения заболевания.
Диагноз – определение и распознание, указание на болезнь. Ставится посредством проведения полной патопсихической диагностики психического состояния пациента, посредством анализа и сопоставления симптомов (признаков). Основывается на тщательном изучении признаков психического расстройства и рассмотрении, сравнении, близких или сродных заболеваний. Методика установления психического расстройства называется патопсихической диагностикой.
В широкой медицинской практике, наиболее часто используются следующие понятия:
1. Гипотетический диагноз – предположительный, содержит первые диагностические предположения и проходит проверку в ходе дальнейшего патопсихического диагностического процесса и обследования нервной системы в целом.
2. Дифференциальный диагноз – понятие, используемое в процессе изучения характеристики заболевания и его точного определения. Проведение систематизации всех вероятных заболеваний при наличии конкретных клинических признаков, в процессе исследования нервной деятельности пациента. При наличии признаков психического или неврологического расстройства требуется проведение дифференциального диагноза наиболее тщательно.

3. Диагноз Кречмера – многомерный, согласно которому следует равнозначно учитывать все факторы, участвующие в возникновении и течении расстройства нервной системы.
4. Предварительный диагноз – формулируется до завершения полного патопсихического и функционального обследования, который определяет дальнейшую диагностическую тактику врача-психотерапевта. При предварительном диагнозе весьма часто приходится его корректировать, при более глубоком знакомстве с особенностями развития нервной системы и особенностями проявления нервного расстройства, у конкретного пациента. Особенно это касается диагностики психических расстройств без типичной клинической картины (например, скрытые и невыраженные депрессии, неврозы) и при сложностях установления истинных причин развития заболевания нервной системы.
5. Психологический диагноз – ставится посредством качественных и количественных показателей охарактеризовать:
а) состояние данного человека и его позицию в определенной координатной системе;
б) условия и причины, которые привели к этому психическому состоянию;
в) связанную с этим цель – какие меры следует предпринять.
6. Окончательный диагноз – формулируется по завершению патопсихического и неврологического обследования. Окончательный диагноз часто связан с выпиской пациента из стационара.
7. Ретроспективный диагноз – основан на дальнейших наблюдениях над пациентом. У многих пациентов с нервными и психическими расстройствами более категорический диагноз можно поставить только после длительного наблюдения и при сопоставлении данных за весь период, в том числе развития клинической картины, состояния в период ремиссии, результатов проводимого лечения и т.д.
8. Функциональный диагноз – включает определение функций отдельных органов и систем, возможности их компенсации в процессе проводимого основного лечения и необходимости обращения к смежным специалистам.
С учетом Законодательства Российской Федерации о предоставлении медицинских услуг населению, специалисты клиники предлагают пациентам на выбор возможность пройти тот объем обследований, который желает сам пациент, либо довериться опыту врача и следовать его рекомендациям.
В Брейн Клиник Вы можете анонимно пройти полное диагностическое обследование нервной системы
Получить подробную консультацию и эффективную помощь в лечении любых расстройств связанных с расстройством нервной системы.
Позвоните по телефону +7 495 135-44-02 и запишитесь на прием.
Мы сможем оказать Вам или Вашим близким достойную адекватную медицинскую помощь.
Внутренние органы и системы человеческого организма регулируются нервной системой, которая разделяется на центральную и периферическую. В первую включен головной и спинной мозг, во вторую – нервы, распространяющиеся из головного и спинного мозга. Если происходит нарушение работы нервной системы, страдают и внутренние органы.
Классификация заболеваний нервной системы
Исходя из причины, существуют следующие виды заболеваний нервной системы:
- инфекционные;
- травматические;
- наследственные.
Инфекционная природа болезней обусловлена воздействием на организм патогенов – вирусов, бактерий, грибков, паразитарных инвазий. В большинстве случаев диагностируют поражение головного мозга, то есть центральной нервной системы. Это может быть:
- энцефалит;
- корь;
- малярия и др.
Клинические проявления, характерные для инфекционного поражения ЦНС, - повышение общей температуры, нарушение сознания, частые головные боли и головокружение, тошнотно-рвотный синдром.
Болезни нервной системы травматического характера вызваны повреждением головного или спинного мозга в результате ушиба или иного механического фактора. Это может быть сотрясение мозга, которое сопровождается головной болью, тошнотой и рвотой, потерей или нарушением сознания.
Наследственное поражение нервной системы разделяют на хромосомное и геномное. Среди первых болезней можно выделить болезнь Дауна, среди вторых – нарушение работы нервно-мышечной системы. Клинические проявления наследственных патологий – неправильное формирование двигательных органов и щитовидной железы, слабоумие, отставание в физическом и умственном развитии.
Наследственные заболевания разделяют на несколько подвидов:
- дегенеративное поражение ЦНС под действием определенного фактора (травмы, инфекции) и при наличии наследственной предрасположенности;
- эпилепсия;
- поражение нервно-мышечного аппарата;
- опухолевидные процессы в ЦНС;
- состояния, обусловленные сбоем в развитии нейронов.
К наследственным заболеваниям можно отнести болезнь Паркинсона, болезнь Альцгеймера, боковой амиотрофический склероз, хорею Гентингтона, болезнь Пика.
Отдельно стоит выделить болезни нервной системы сосудистого типа, которые часто становятся причиной присвоения группы инвалидности и летального исхода. Сюда относят острое нарушение мозгового кровообращения (инсульт), сосудисто-мозговую недостаточность хронического типа. Среди характерных симптомов – головная боль, тошнотно-рвотный синдром, нарушение двигательной функции и чувствительности.
Симптомы и признаки заболеваний нервной системы
Вид клинических проявлений и выраженность симптомов заболевания нервной системы зависит от этиологии, области, вовлеченной в процесс, особенностей организма человека, сопутствующих патологических состояний.
Существуют общие симптомы, характерные для болезней центральной и периферической нервной системы:
- недомогание, слабость, нарушение трудоспособности;
- ухудшение эмоционального настроя или наоборот – раздражительность;
- нарушение режима труда и отдыха;
- головокружение и головная боль, возникающие часто или на постоянной основе;
- слабость мышц.
Специфический признак, указывающий на сбой в нервной регуляции, - нарушение чувствительности кожного покрова.
Если произошло нарушение работы головного мозга, возникают следующие симптомы, исходя из отдела поражения:
- кора больших полушарий: нарушение памяти, речи, слуховой функции, головная боль, нарушение или потеря сознания;
- средний отдел, подкорковые структуры: нарушение зрительной функции, фотофобия, замедление моторных реакций;
- варолиев мост: нарушение координации движений, концентрации внимания;
- мозжечок: нарушение координации движений, парез и паралич;
- продолговатый мозг: симптомы гипоксии, нарушение координации движений.
При заболеваниях спинного мозга возникают следующие симптомы:
- нарушение подвижности локтевого и плечевого суставов;
- паралич конечностей;
- гипоксия (возникающая на фоне паралича дыхательных мышц);
- мышечная слабость;
- нарушение чувствительности кожного покрова и перианального отдела.
Заболевания периферической нервной системы протекают с такими признаками:
- онемение области, которая располагается ниже пораженного участка;
- атрофия мышц в пораженной зоне;
- нарушение двигательной функции;
- повышение сухости кожного покрова на ладонях и подошвах;
- дрожание рук и ног.
Вышеперечисленные симптомы не являются специфическими для всех заболеваний. Определить этиологию клинических проявлений сможет только врач.
При заболевании происходит медленная гибель нервных клеток. Чаще диагностируют патологию у лиц в пожилом возрасте. К сожалению, не существует методов, которые помогли бы остановить прогрессию болезни, но можно предпринять меры по смягчению симптомов и поддержанию нормального общего состояния.
Назвать точную причину заболеваний невозможно ввиду отсутствия достаточного объема исследований по данному вопросу. Существует теория, что изменения развиваются на фоне структурных отклонений в белках, содержащихся в нейронах ЦНС, отложения пептида бета-амилоида, или вследствие недостаточной продукции ацетилхолина.
- нарушение памяти, речи, двигательной активности;
- апатия или наоборот – раздражительность;
- сбой в зрительном, тактильном, слуховом восприятии;
- невозможность самостоятельного обслуживания;
- снижение мышечной массы.
Прогноз заболевания – неблагоприятный. При начале терапии на 1 стадии продолжительность жизни не превышает 7-14 лет.
Заболевание протекает с судорожными припадками, которые обусловлены внезапными и сильными разрядами в электрически возбудимых клетках головного мозга. Среди причин развития патологии – генетические аномалии, врожденные болезни церебрального отдела, механическая травма мозга, онкологический и атрофический процесс, инсульт.
Специфический симптом эпилепсии – судорожные припадки. Иные признаки:
- повышение раздражительности;
- нарушение координации движений, ориентации в пространстве;
- беспричинный страх, тоска.
После проведенной терапии наступает продолжительная ремиссия сроком до 5 лет.
Заболевание протекает с выраженной болью в пораженном отделе. При этом сохраняется двигательная активность, чувствительность кожного покрова. Распространенный вид невралгии связан с тройничным нервом. Причины заболевания – воспалительный инфекционный процесс, присутствие опухолевидного новообразования, переохлаждение, травма.
- сильная боль;
- покраснение кожного покрова;
- зудящий синдром;
- судороги и непроизвольное сокращение мышц.
Болезнь имеет благоприятный прогноз, но требует продолжительной терапии.
Состояние характеризуется сбоем в режиме труда и отдыха с отсутствием или нарушением сна в ночное время суток. Причины бессонницы – перенесенный стресс или эмоциональное перенапряжение, неподходящие условия для сна (шум, непривычная обстановка и др.), прием психостимулятора, смена часового пояса, профессиональная деятельность, требующая работы в ночное время.
- невозможность отхода ко сну;
- вялость, сонливость после пробуждения;
- снижение работоспособности, вызванное плохим качеством сна;
- частое пробуждение.
Бессонницей называют состояние, повторяющееся чаще 3 раз в неделю на протяжении месяца.
Патология обусловлена выборочным повреждением миелиновой оболочки нейронных волокон центральной или периферической нервной системы. Этиология болезни связана с воздействием вирусной или бактериальной инфекции.
- снижение тонуса мышц;
- нарушение чувствительности кожного покрова;
- нистагм (непроизвольное колебание глазных яблок);
- нарушение двигательной активности;
- дрожание рук и ног;
- нарушение памяти.
Осложнения при заболевании возникают редко. Летальный исход обусловлен отеком мозга.
Диагностика заболеваний нервной системы
В первую очередь проводится неврологический осмотр предполагаемого больного. Изучают особенности интеллекта, ориентацию в пространстве, сознание, уровень чувствительности кожных покровов и рефлексы.
Для подтверждения неврологической природы симптомов назначают компьютерную томографию головного мозга, по результатам которой можно выявить участки с опухолевидными новообразованиями, кровоизлияниями. Более информативный метод диагностики – магнитно-резонансная томография. Для оценки состояния сосудов проводят ангиографию и УЗИ.
Может понадобиться люмбальная пункция, рентгенологическое исследование, электроэнцефалография, биопсия, анализ крови.
Лечение заболеваний нервной системы
Как только выявлена причина возникающих симптомов, врач сразу назначает лечение первичного процесса. В большинстве случаев неврологические заболевания требуют длительной терапии. При наличии генетически обусловленной или врожденной патологии проводится поддерживающее лечение, так как полностью устранить ее невозможно.
В лечении заболеваний центральной нервной системы используют:
- нейролептики, обладающие антипсихотическим эффектом (Труксал, Зипрекса, Сонапакс);
- антидепрессанты, снижающие симптомы стресса, улучшающие когнитивные функции (Пиразидол, Леривон, Прозак);
- ноотропные средства, стимулирующие умственную деятельность, улучшающие память (Пирацетам, Ноотропил, Энцефабол);
- психостимулирующие препараты, активизирующие психическую активность, улучшающие координацию движений (Теобромин, Фенамин);
- противосудорожные средства, используемые при эпилептических припадках (Пуфемид, Диазепам, Люминал).
Заболевания периферической нервной системы лечат:
- н-холиномиметиками, обладающими аналептическим эффектом, усиливающими симпатическую пульсацию к сердцу и сосудам (Лобесил, Табекс);
- блокаторами н-холинорецепторов, снижающими артериальное давление, спазм мышц (Чампикс, Варениклин);
- нестероидными противовоспалительными средствами, устраняющими воспалительный процесс, снимающими болевую симптоматику и, снижающими температуру (Ибупрофен, Индометацин, Нимесулид);
- гормональными средствами, используемыми при неэффективности нестероидных препаратов (Преднизолон, Гидрокортизон);
- местными анестетиками, обладающими обезболивающим эффектом (Новокаин, Лидокаин);
- противовирусными средствами, угнетающими жизнедеятельность вирусов (Зовиракс, Вектавир).
Дополняют медикаментозное лечение физиотерапевтическими процедурами:
- магнитотерапией (при поражении периферических нервов, посттравматических состояниях);
- лазеротерапией (при неврите, невралгии, травматическом повреждении нервов);
- электрофорезом (при мигрени, воспалительных процессах);
- ультрафонофорезом (как метод реабилитации после операции);
- рефлексотерапией (при последствиях инсульта, энцефалопатии);
- УВЧ-терапией (при дистрофических процессах в позвоночнике);
- массажем (при воспалении нервов, энцефалопатии).
Показания к хирургическому лечению неврологических заболеваний:
- наличие опухолевого образования в церебральном отделе или спинном мозге;
- получение травмы, угрожающей жизни;
- врожденная патология, которая существенно влияет на качество жизни;
- наличие тяжелых сосудистых изменений в головном мозге;
- тяжелая форма эпилепсии, паркинсонизма;
- спинальная патология, угрожающая потерей двигательной функции.
Любая патология, в том числе неврологические заболевания, требует своевременного выявления и оказания квалифицированной помощи. Проводить самолечение не рекомендуется. В противном случае не только замедляется выздоровление, но и возникает дополнительный вред для здоровья.
Врач-невролог, врач-реабилитолог, врач первой категории
Врач-невролог, врач-гирудотерапевт
Специализируется в области лечения заболеваний позвоночника, хронической недостаточности мозгового кровообращения и инсультов, ЧМТ, головных болей различного генеза, головокружений, стрессов, нарушение памяти, внимания и сна, деменции, болезней Паркинсона и Альцгеймера. Также проводит гирудотерапию.
Врач-невролог, врач-гирудотерапевт
Специализируется в области лечения заболеваний позвоночника, хронической недостаточности мозгового кровообращения и инсультов, ЧМТ, головных болей различного генеза, головокружений, стрессов, нарушение памяти, внимания и сна, деменции, болезней Паркинсона и Альцгеймера. Также проводит гирудотерапию.
Врач-невролог, врач-реабилитолог, врач первой категории
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
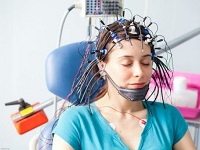
Заболевания нервной системы – особая группа патологий, которые причиняют значительный дискомфорт, часто носят хронический прогрессирующий характер и с трудом поддаются не только диагностике, но и лечению.
Симптомы заболеваний нервной системы
Врача могут насторожить следующие отклонения:
План неврологического обследования
При первом посещении невролог внимательно выслушает все жалобы пациента и динамику их развития, изучит историю жизни для обнаружений врожденных дефектов и воздействия факторов риска (алкогольные напитки, курение, вредное производство). Затем специалист приступает к непосредственной диагностике болезней нервной системы:
- общего состояния;
- речи, памяти и внимания;
- функций черепных нервов;
- чувствительной и двигательной сфер;
- вегетативных функций.
Врач обязательно обращает внимание на характер произношения слов, координацию движений и походку, тщательно следит за движениями глазных яблок и конечностей. Также оценивает состояние психики в целом.
Если на каком-то этапе были обнаружены отклонения, невролог начинает более точное обследование пораженного участка. Это необходимо для выявления уровня заболевания (центральный и периферический), что играет доминирующую роль в назначении лечения.
Дополнительные методы диагностики нервной системы
В зависимости от клинической ситуации может быть назначено:
- УЗИ экстракраниальных артерий. Позволяет оценить активность кровотока в сосудах, питающих головной мозг, выявить возможные сужения (атеросклеротические бляшки, сдавления извне).
- Компьютерная томография и магнитно-резонансная терапия. Данные методы диагностики нервной системы позволяют получить изображения головного мозга, позвоночного столба и крупных нервных сплетений в высоком качестве. Для повышения точности получаемых данных (например, при подозрении на опухоль) вводятся специальные контрастные вещества.
- Эхоэнцефалография. Позволяет оценить внутричерепное давление, обнаружить возможные новообразования в тканях головного мозга.
- Электроэнцефалография. Основана на регистрации биологических токов мозга. Позволяет провести дифференциальную диагностику между различными формами эпилепсии, заподозрить наличие опухолевых процессов.
- Рентгенография. Простой и эффективный метод обнаружения практически любых заболеваний позвоночного столба.
- Электронейромиография. Основана на оценке функционального состояния скелетных мышц. Используется при подозрении на наличие патологий периферической нервной системы.
При подозрении на злокачественные процессы приглашаются онкологи, которые занимаются дальнейшим диагностированием и обследованием нервной системы. Производится биопсия с последующим гистологическим исследованием, необходимым для верификации опухоли и оценки прогноза.
Опытные неврологи успешно диагностируют и лечат следующие группы заболеваний нервной системы:
- хроническую ишемию головного мозга;
- последствия острых нарушений мозгового кровообращения;
- головные боли;
- патологии вестибулярного аппарата;
- эпилепсию;
- болезнь Альцгеймера и Паркинсона;
- невралгии (межреберная, тройничного нерва и др.);
- полинейропатии;
- рассеянный склероз;
- вегетативную дистонию;
- синдром хронической усталости;
- боковой амиотрофический склероз и прочие нейромышечные заболевания;
- психосоматические расстройства и неврозы;
- нейросифилис;
- энцефалиты и менингиты любой этиологии.
Диагностика нервной системы всегда носит комплексный характер. Многие неврологические отклонения могут являться спутниками иных органических нарушений и требуют привлечения других узких специалистов.
Диагностика заболеваний нервной системы на дому
При невозможности посетить клинику можно вызвать врача на дом. Невролог выполнит тщательное диагностирование и обследование нервной системы, произведет забор необходимых анализов и окажет медицинскую помощь в полном объеме. При необходимости может осуществляться выезд медицинского персонала для проведения внутримышечных или внутривенных инъекций, контроля эффективности проводимой терапии.
Лечение заболеваний нервной системы
После проведения полной диагностики нервной системы и консультации со смежными специалистами назначается лечение. Терапия может включать медикаментозные средства или оперативные вмешательства, физиотерапию, массаж, лечебную физкультуру и занятия на реабилитационных тренажерах.
В отдельных ситуациях может быть задействована помощь психологов и логопедов, которые помогут научиться жить в условиях неврологического дефицита.
Диагностика нервной системы в клинике Москвы
Врачи всегда практикуют индивидуальный подход и стараются обеспечить благоприятную атмосферу, чтобы каждый пациент чувствовал себя комфортно.
| Наименование услуги | Цена (руб.)* |
| Консультация невролога (первичная) | 1 950 руб. |
| Консультация невролога (повторная) | 1 700 руб. |
| КТ шеи | 5 150 руб. |
| МРТ головного мозга | 5 700 руб. |
| Магнитно-резонансная томография (МРТ) | от 4 620 руб. |
| МРТ шейного отдела позвоночника | 7 100 руб. |
| МРТ шейного отдела позвоночника и сосудов шеи | 13 350 руб. |
| Электронейромиография игольчатая (1 мышца) | 3 400 руб. |
Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
В настоящее время в арсенале неврологов и психиатров имеется большое количество инструментальных методов исследований, позволяющих оценивать функциональное состояние как центральной, так и периферической нервной системы. Для выбора верного диагностического направления, правильного лечения, оценки перспектив терапии, прогноза течения заболевания врач-клиницист должен ориентироваться в методах функциональной диагностики, иметь представление о результатах, которые можно получить с помощью того или иного метода.
Метод эхоэнцефалоскопии является методом ультразвуковой диагностики нарушений в головном мозге и позволяет судить о наличии и степени смещения срединных структур, что свидетельствует о присутствии дополнительного объема (внутримозговая гематома, отек полушария). В настоящее время значимость метода не столь велика, как раньше, в первую очередь он используется для скрининговой оценки показаний для экстренного проведения нейровизуализации (компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Следует отметить, что отсутствие смещения при эхоэнцефалоскопии не означает стопроцентного отсутствия патологического процесса, т.к., например, при локализации процессов в лобных отделах или в задней черепной ямке смещение структур мозга происходит только в случае больших размеров поражения. Также не очень информативен этот метод у пожилых пациентов, т.к. в результате атрофического процесса в мозге и расширения межполушарных пространств имеется достаточно внутричерепного пространства, чтобы дополнительный объем не приводил к смещению срединных структур. В настоящее время ограничено использование данного метода для диагностики внутричерепной гипертензии. Этот вопрос дискутируется.
Метод электроэнцефалографии (ЭЭГ) — метод исследования биоэлектрической активности мозга. Основным показанием для проведения данного метода является диагностика эпилепсии. Для разных форм этого заболевания характерны различные варианты изменений биоэлектрической активности мозга. Правильная интерпретация этих изменений позволяет своевременно и адекватно проводить терапию или, напротив, отказаться от проведения специфической противосудорожной терапии. Так, одним из наиболее сложных вопросов в трактовке энцефалограммы является понятие о судорожной готовности мозга. Ведущие нейрофизиологические лаборатории неоднозначно относятся к этому вопросу. Следует помнить: для того чтобы доказать готовность мозга к судорогам, необходимо проведение глубинной ЭЭГ с использованием провокационных методик. Судить же о готовности мозга к судорогам на основании только рутинной ЭЭГ в настоящее время является неверным.
Следующей областью применения ЭЭГ является диагностика смерти мозга. Для установления смерти мозга необходимо проведение 30-минутной записи, на которой отсутствует электрическая активность во всех отведениях на максимальном усилении — эти критерии определены законодательством. В диагностике всех остальных неврологических и психиатрических заболеваний метод ЭЭГ является вспомогательным. Следует помнить, что ЭЭГ не является методом топической диагностики, поэтому сомнительными являются заключения о заинтересованности срединных и стволовых структур с четким их разграничением на диэнцефальные и мезэнцефальные, каудальные или оральные стволовые и пр. О заинтересованности этих структур можно судить косвенно и относиться к подобным заключениям с настороженностью. В настоящее время во многих лабораториях возможно проведение Холтеровского мониторинга ЭЭГ — многочасовой записи биоэлектрической активности мозга. Преимуществом данной методики является несвязанность пациента с прибором и возможность вести обычный образ жизни в течение всей регистрации. Многочасовая регистрация энцефалограммы дает возможность выявить редко проявляющиеся патологические изменения биоэлектрической активности. Данная разновидность ЭЭГ показана для уточнения истинной частоты абсансов, диагностически неясных приступов, при подозрении на псевдоэпилептические приступы, а также для оценки эффективности противосудорожных средств.
Полисомнография (ПСГ) — метод длительной регистрации различных функций организма в течение всего сна. Метод включает в себя мониторинг биопотенциалов головного мозга (ЭЭГ), электроокулограммы, электромиограммы, электрокардиограммы, частоты сердечных сокращений, воздушного потока на уровне носа и рта, дыхательные усилия грудной и брюшной стенок, колебания кислорода в крови, двигательную активность во сне. Метод позволяет изучать все патологические процессы, возникающие во время сна: синдром апноэ, нарушения ритма сердца, изменения артериального давления, эпилепсию. В первую очередь метод необходим для диагностики инсомний и подбора адекватных методов терапии данного заболевания, а также при синдромах апноэ во сне и храпа. Большое значение метод имеет для выявления эпилепсии сна и различных двигательных расстройств во сне. Для адекватной диагностики этих нарушений используется ночной видеомониторинг.
Вызванные потенциалы (ВП) — это метод, позволяющий получить объективную информацию о состоянии различных сенсорных систем как ЦНС, так и периферических отделов. Он связан с регистрацией электрической активности в ответ на различные стимулы — звуковые, зрительные, сенсорные. ВП, получаемые в ответ на эти стимулы, выделяются легко и надежно, поэтому используются наиболее часто. Сущностью метода является получение ответа, обусловленного приходом афферентного стимула в различные ядра и кору головного мозга, в зону первичной проекции соответствующего анализатора, а также ответов, связанных с обработкой информации. Таким образом, получаемые начальные компоненты отражают физические свойства стимула, а более поздние — условия его обработки. Используются такие характеристики сигнала ВП, как время задержки ответа, латентный период основных пиков, амплитуда основных пиков, межпиковые латентности.
Учитывая, что 70% информации доставляет нам зрительный анализатор, 15% — слуховой, а 10% — тактильный, то раннее определение степени дисфункции этих наиболее важных сенсорных систем является необходимым для диагностики, а также выбора метода терапии и оценки прогноза заболевания нервной системы. Показаниями для назначения метода ВП являются: исследование функций слуха и зрения, оценка состояния сенсомоторной коры, когнитивных функций мозга уточнение нарушений ствола мозга, выявление нарушений периферических нервов и нарушения проведения путей спинного мозга, оценка комы и смерти мозга.
Транскраниальная магнитная стимуляция (ТМС) — метод, в основе которого лежит возбуждение нервной системы с помощью магнитного стимулятора. Преимущество метода перед электрической стимуляцией заключается в том, что магнитное поле способно без изменений проходить через любые анатомические структуры (т.е. сигнал не ослабевает при прохождении через различные среды) и возбуждать нервные ткани, кроме того, магнитное воздействие является безболезненным. Метод позволяет возбуждать как клетки моторной коры, так и моторные корешки и периферические нервы. Таким образом, метод ТМС позволяет выявить нарушения в проведении нервного импульса на протяжении от коры до мышцы и используется для объективной оценки повреждения двигательных путей. Показаниями для проведения данного обследования являются поражения моторного тракта на любом уровне. Сюда относятся двигательные расстройства при различных неврологических заболеваниях, обусловленных страданием пирамидного тракта (инсульты), причем с помощью ТМС можно локализовать очаг поражения до появления визуализации при КТ или МРТ; процессы демиелинизации различного генеза, травматические поражения и опухолевые процессы. ТМС можно использовать для тестирования высших психических функций, в частности функциональной локализации речи. Кроме диагностического использования метод ТМС может применяться в терапевтических целях для лечения болезни Паркинсона, эпилепсии, дистонических расстройств, поражений периферических нервов, мигрени, а в психиатрической практике — при депрессивных расстройствах, синдромах навязчивых идей, шизофрении.
Электронейромиография (ЭНМГ) — метод диагностики, изучающий функциональное состояние возбудимых тканей (нервов и мышц). Пожалуй, данный метод является наименее известным практическим врачам-неврологам, поскольку до последнего времени использовался только в специализированных центрах.
При проведении ЭНМГ оценивается состояние мышцы, нейромышечного синапса, периферического нерва, сплетения, корешка, переднего рога спинного мозга. При этом данную методику можно разделить на две: первая — в основном посвящена регистрации спонтанной и вызванной мышечной активности (ЭМГ), вторая — регистрации потенциалов действия (ПД) периферических сенсорных волокон. Получаемая с помощью этих двух методов информация способствует выявлению типа нарушений, помогает определению степени его тяжести, а также позволяет оценить достигнутое улучшение в ходе лечения.
ЭМГ. Для исследования спонтанной и произвольной мышечной активности используют игольчатую стимуляцию — регистрацию ПД двигательной единицы (совокупности мышечных волокон, иннервируемых одним аксоном). Обращают внимание на такие параметры, как спонтанная активность, амплитуда ПД двигательной единицы (повышение или снижение). Так, в случае патологии мышечного волокна мышца перестает иннервироваться аксоном и начинает работать в собственном режиме, в результате регистрируется спонтанная активность в покое. Первично-мышечные заболевания приводят к гибели мышечных волокон, в результате чего снижается их количество в двигательной единице, как следствие, уменьшается амплитуда ПД двигательной единицы и длительность ПД. Данная методика информативна в случае подозрения на первичное мышечное поражение, для диагностики поражения мотонейрона и аксонального поражения.
Стимуляционная электромиограмма используется для тестирования синапса (периферическое звено нервно-мышечной системы). При этом регистрируют активность мышцы в ответ на электрическое раздражение периферического нерва. Измеряют скорость проведения возбуждения, латентные периоды моторного ответа мышцы. Данная методика является информативной для демиелинизирующих заболеваний, в случае плексопатий, полинейропатий (в т.ч. острой полинейропатии Гийена — Барре), демиелинизирующих заболеваний.
Электронейрография позволяет регистрировать ответы периферических нервов на их стимуляцию. С помощью данного метода тестируются чувствительные волокна, возможна дифференциальная диагностика аксоно- и миелинопатии.
Ультразвуковая допплерография — метод исследования состояния кровотока с помощью допплера. Метод незаменим для диагностики нарушений кровообращения. В неврологии наиболее используемой является допплерография интра- и экстракраниальных сосудов. Состояние кровотока оценивается путем измерения скорости кровотока. Так, при стенозе скорость кровотока возрастает пропорционально степени стеноза. В случае окклюзии сосуда может происходить как изменение направления кровотока, так и явление “ампутации” сосуда на картах кровотока. Следует отметить, что диагностические возможности данного метода при исследовании позвоночных артерий ограничены вследствие большой индивидуальной вариабельности позвоночных артерий и особенностей прохождения этих сосудов в костных каналах и тканях шеи.
Методы дуплексного и триплексного сканирования являются наиболее современными методами исследования кровотока, а также состояния сосуда. В условиях двух- и трехмерного изображения возможно увидеть артерию, ее форму и ход, оценить состояние ее просвета, увидеть бляшки, тромбы, а также зону стеноза. Методы незаменимы при подозрении на наличие атеросклеротических поражений.
Следует помнить, что зачастую клиницист ждет от врача функциональной диагностии конкретного диагноза, а тот в свою очередь не имеет права постановки диагноза. Из этого следует, что любой клиницист должен сам обладать определенным уровнем знаний, необходимых для интерпретации полученных результатов. Также нельзя забывать, что методы функциональной диагностики являются вспомогательными и должны оцениваться врачом-клиницистом применительно к конкретному пациенту. При этом врач-невролог должен опираться на имеющуюся клиническую картину, анамнез и течение заболевания.
А.И. МАЧУЛИНА, врач-невролог отделения неврологии ГКБ № 33 (Москва)
Читайте также:



