Диф диагностика болезни альцгеймера

Проблема диагностики сосудистой деменции (СД) и болезни Альцгеймера (БА) является крайне важной. Это обусловлено не только тем, что эти два типа деменции встречаются в практической деятельности наиболее часто, но и тем, что у пожилых они нередко похожи феноменологически и имеют сходный характер прогрессирования.
При СД у больных в анамнезе нередко имеются указания на перенесенные ОНМК, а в неврологическом статусе выявляются существенно более разнообразные и значительные очаговые расстройства, чем при БА. Однако трудности дифференциальной диагностики нередко обусловлены атипичностью течения этих заболеваний: при БА возможно наличие очаговой неврологической симптоматики, внезапное начало, ступенеобразное прогрессирование; при СД, даже при таком ее варианте, как мультиинфарктная деменция, - незаметное начало и постепенное прогрессирование.
Прогрессирование БА, помимо нарастания нарушений памяти, речи, счета и других когнитивных функций, сопровождается весьма любопытным вариантом анозогнозии, проявляющемся в том, что пациент все меньше беспокоится об имеющихся у него нарушениях и в конечном итоге перестает их осознавать . Выраженность данного феномена при БА больше, чем при СД. Нарушения в эмоциональной сфере, такие как депрессия и тревожность, встречаются при обоих заболеваниях. Эти расстройства несколько преобладают среди пациентов с БА с легкими и умеренными когнитивными нарушениями – по сравнению с мультиинфарктной деменцией, однако среди больных с грубыми когнитивными нарушениями они встречаются чаще при мультинфарктной деменции, чем при БА. Это может свидетельствовать о характерном для БА обеднении эмоциональной сферы по мере прогрессирования заболевания.
При помощи параклинических методов исследования, таких как ультразвуковая доплерография церебральных артерий, в ряде случаев при сосудистой деменции можно выявить признаки поражения сосудистой системы, однако ведущее значение придается методам нейровизуализации. Для БА характерно наличие атрофии височных долей и гиппокампа. рассматривая значение диффузной корковой атрофии у пожилых больных с деменцией, следует отметить то, что она встречается как при сосудистой патологии головного мозга, так и при БА, однако выраженность атрофических изменений, при сходной степени когнитивных расстройств, при БА носит более значительный характер. Для СД более характерным признаком считается асимметричность церебральной атрофии.
Для СД характерна большая выраженность лейкоареоза и наличие церебральных инфарктов. Несмотря на то, что лейкоареоз чаще встречается и более выражен у больных СД, этот феномен, как и множественные кисты, может наблюдаться практически у здоровых людей пожилого и старческого возраста и у пациентов с БА.
В последнее время используются и определенные биологические маркеры, помогающие в дифференциальной диагностике. В частности, при БА выше, чем при СД (и фронто-темпоральной деменции), уровень тау-протеина в цереброспинальной жидкости. При этом сколь либо значимого влияния тяжести деменции, возраста больных, длительности заболевания или степени церебральной атрофии по данным МРТ на этот показатель не отмечено. Диагностическая значимость этого теста возрастает, если его использовать одновременно с определением уровня бета-амилоида в цереброспинальной жидкости. Вследствие значительной индивидуальной вариации значений этого параметра сам по себе он не может использоваться в качестве маркера БА, а скорее помогает в дифференциальной диагностике этого заболевания с СД.
Особенно трудна дифференциальная диагностика в случае наличия сосудистых изменений у пациентов с БА либо в случае дифференциальной диагностики смешанной деменции и СД. Следует заметить, что в патогенезе БА, особенно с началом в позднем возрасте, имеют значение и сосудистые нарушения. При этом патологические изменения затрагивают белое вещество полушарий головного мозга, что находит и патоморфологические подтверждения.
Смешанная деменция в настоящее недооценивается как ведущая причина деменции у пожилых. При этом СД и БА не просто сосуществуют у одного и того же больного, а довольно тесно взаимодействуют. Это приводит к тому, что наличие сосудистых факторов риска и изменений головного мозга сосудистого характера способствует клинической манифестации БА. Кроме того, эти процессы имеют и общие патогенетические механизмы.
Геронтологическая психиатрия - раздел психиатрии, изучающий все, что связано с психическим состоянием пожилых людей.
Непатологические изменения в психике и поведении пожилых:
1) снижение функции анализаторов, ухудшение коммуникаций
2) непатологическое снижение когнитивных функций: чаще памяти на недавние события
3) уменьшение потребности во сне
4) часто снижение либидо и потенции
5) снижение уровня социальных притязаний, амбиций, стремлений; консерватизм, удовлетворенность жизнью
6) понижение уровня в головном мозге серотонина, норадреналина, ГАМК, АХ, что повышает подверженность пожилых депрессии в ответ на воздействие психострессоров
| Особенности пресенильных психозов | Особенности сенильных психозов |
| Раннее начало 45-50 лет | Позднее начало 55-65 лет и более |
| Не приводят к деменции | Приводят к демении |
| Отсутствует патологоанатомический субстрат | Есть патологоанатомический субстрат - атрофия коры головного мозга |
| Обратимы | Прогредиентны, необратимы |
1. депрессия - часто похожа на деменцию (псевдодеменция); прием антидепрессантов быстро редуцирует симптоматику
2. пресенильный инволютивный параноид - бред малого размаха (ограничен кругом семьи, квартиры, соседей), синдром "плюшкина", бред ревности
Сенильные психозы (синоним - деменции, хронический мозговой синдром) - синдром заболевания головного мозга, который проявляется повреждением когнитивной сферы, снижением интеллектуальных и других высших корковых функций (абстрактного мышления, памяти, сообразительности, уровня суждений, способности к обучению, счета, письма, речи):
1. Болезнь Альцгеймера (БА) - первичное дегенеративное заболевание головного мозга, главным проявлением которого является постепенно прогрессирующая деменция.
Этиопатогенез: причины достоверно неизвестны, есть наследственная предрасположенность; факторы среды влияют на степень проявления генетического дефекта, в результате происходит постепенная диффузная атрофия мозга с расширением мозговых желудочков (начинается с атрофии теменно-затылочно-височных долей), при этом в головном мозге возникают характерные патоморфологические проявления болезни (сенильные бляшки из бета-амилоида, зернисто-васкулярная дегенерация нейронов вокруг бляшек, нейрофибриллярные клубки внутри нейронов в коре); высказывается также роль изменения содержания в головном мозге нейромедиаторов (серотонина, АХ).
Клинически эти изменения проявляются прогрессирующим слабоумием. Заболевание начинается чаще после 65 лет (БА, тип 1), реже до 65 лет (БА, тип 2) всегда постепенно, очень растянуто во времени. У пациента происходит медленное и неуклонное снижение интеллекта, памяти, сообразительности. Ухудшается моторная координация, присоединяются расстройства речи, счета, письма, праксиса, постепенно утрачиваются прежние знания, умения и навыки. Сознание нарастающей катастрофы на ранних стадиях болезни сохранено, поэтому возникает тревога, чувство вины, растерянность, попытки как-то замаскировать свою несостоятельность. В последующем сознание болезни исчезает, поведение пациента становится все более монотонным и нецеленаправленным, утрачиваются элементарные навыки самообслуживания. Течение болезни необратимо, продолжительность от первых признаков до смерти 7-10 лет.
Лечение: этиотропное отсутствует, патогенетическое: такрин, арисепт - ингибиторы ацетилхолинэстеразы, уменьшающие прогрессирование деменции, также применяют антиоксиданты, селективные ингибиторы МАО типа В; социально-средовые и психологические воздействия, правильный уход, помощь членов семьи, осуществляющие уход за пациентом (привычная обстановка в квартире, рутинный распорядок дня, освещение в ночное время квартиры, система ориентиров, соблюдение навыков опрятности, устранение причин возможной агрессии и т.д.); работа с семьей.
2. Сосудистая деменция (F01) - вторая после БА группа состояний деменции в пожилом возрасте, ступенчато нарастающее снижение интеллекта и когнитивных функций вследствие повторяющихся нарушений мозгового кровообращения, преимущественно в мелких и средних сосудах, и следующих за ними паренхиматозных повреждений.
Этиопатогенез: причина деменции - накопление в головном мозге очагов некроза, которые возникают в результате мнокократных повторяющихся инсультов (чаще ишемических); определенную роль играет и сужение сосудов мозга вследствие атеросклероза.
Клиника: начало заболевания острое и отчетливое, после нескольких эпизодов нарушения мозгового кровообращения. Прогрессирование деменции идет ступенчато, с каждым новым эпизодом, при этом бывают периоды относительной стабилизации и улучшения когнитивных функций. Характерны эмоциональная лабильность, слезливость, сосудистые жалобы, колебания АД, очаговая неврологическая симптоматика. Сознание болезни и личностные особенности сохраняются дольше, чем при БА.
Варианты сосудистой деменции: мультиинфарктная деменция; сосудистая деменция с острым началом ("постинсультное слабоумие"); субкортикальная сосудистая деменция (энцефалопатия Бинсвангера).
Лечение: антиагреганты (аспирин), средства, улучшающие мозговой кровоток (циннаризин, винпоцетин), ноотропы (пирацетам, энцефабол), танакан; коррекция сопутствующих заболеваний; социально-средовые и психологические воздействия, правильный режим, обучение членов семьи.
3. Более редкие формы деменции:
а) деменция при болезни Гентингтона - наследственное заболевание, обширная атрофия мозга с поражением базальных ганглиев
б) деменция при болезни Пика - атрофия преимущественно лобных долей с ранней утратой социальных навыков, расторможенностью влечений, потерей ядра личности
в) деменция при болезни Паркинсона и т.д.
Дифференциальная диагностика БА и сосудистой деменции:
| Признак | Сосудистая деменция | Болезнь Альцгеймера |
| Пол | чаще мужчины | в 2 раза чаще женщины |
| Типичный возраст начала | 50-60 лет | 65 лет и старше |
| Характер начала | более острое | очень постепенное |
| Течение | ступенчатое, с периодами улучшений | неуклонно прогрессирующее |
| Характер деменции | более лакунарная | более тотальная |
| Критика и сознание болезни | относительно долго | рано исчезают |
| Очаговые неврологические нарушения | весьма часты | редки |
| Сосудистые жалобы | часты | редки |
| Гипертензия в анамнезе | характерна | не характерна |
| Инсульты в анамнезе | характерны | не характерны |
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Синонимы: первичная дегенеративная деменция, пресенильная и сенильная деменция = деменция, тип Альцгеймера
Определение болезни Альцгеймера. Необратимое, прогрессирующее, дегенеративное заболевание мозга с типичными неврологическими изменениями (накоплением сенильных бляшек и клубков утолщенных спиралевидно извивающихся нейрофибрилл в тканях мозга), клинически - с утратой когнитивных способностей (память, мышление)
Эпидемиология. Наиболее частый вид деменции, в нашей стране более 1 млн больных, рост количества заболевших вследствие увеличения продолжительности жизни, так как это возрастное заболевание: риск развития у лиц старше 65 лет составляет 2-6%, у лиц старше 85 лет - 25-33%.
Этиопатогенез болезни Альцгеймера:
- Генетические факторы: 4-й тип аполипопротеина Е, пресенилин-1. Изменения в 4-й и 21-й хромосомах при пресенильном варианте болезни Альцгеймера; амилоидная теория
- Патологические отложения: амилоидные бляшки, нейрофибриллярные клубки в тканях мозга —> дегенерация нервных клеток
- Увеличение продукции предшественника амилоидного бета-протеина; интрацеребральное отложение гиперфосфорилированного тау-протеина
- Холинергический дефицит (снижение уровня ацетилхолина, а также серотонина и норадреналина), переизбыток глутамата
- Аутоиммунный процесс
- Церебральный дефицит адреналина
Факторы риска: возраст, 4-й тип аполипопротеина Е
К декомпенсации основных пусковых механизмов могут привести, например, перемена места жительства, уединение, оперативное вмешательство (наркоз) и эмоциональные нагрузки.
Классификация болезни Альцгеймера:
• Ранняя форма (в период до 65 лет), поздняя форма (после 65 лет)
• Наследственно обусловленные случаи (лишь около 5%)

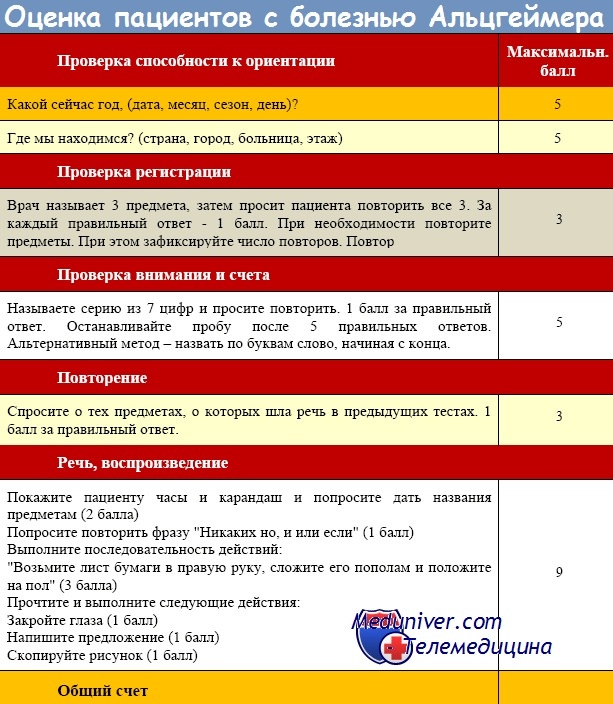
Согласно МКБ-10:
- снижение памяти (объективно, оценка степени тяжести)
- потеря интеллектуальных способностей (снижение способности высказывать суждения и мыслить)
- снижение контроля аффекта, стимулов, социального поведения (раздражительность, апатия)
- разрушение высших кортикальных функций (афазия, апраксия)
- минимальная продолжительность - 6 мес.
Диагностика:
- нейропсихологические исследования: рейтинговые шкалы, такие как Mini Mental Status Test (MMST), DemTec, тест на определение времени по часам
- лабораторные исследования: в ликворе (спинномозговая жидкость) повышение тау-протеина, снижение А-бета-пептида, исключение сифилиса нервной системы, ВИЧ-инфекции, гипотиреоза, гиповитаминоза
- ЭЭГ: замедление ритма
- МРТ: атрофия (прежде всего в области гиппокампа)
I. Сомнительные признаки болезни Альцгеймера:
• Наличие документированного (например, по результатам психологического теста MMST) прогрессирующего дементного синдрома с дефицитами в двух и более сферах познания
• Непрерывно прогрессирующее ослабление памяти и других когнитивных функций
• Отсутствие расстройства сознания
• Замедленное развитие заболевания в возрасте между 40 и 90 годами, преимущественно в возрасте после 65 лет
• Исключение иных заболеваний (болезней мозга или системных заболеваний), способных вызвать развитие деменции
II. Вероятные признаки болезни Альцгеймера:
• Прогрессирующее ухудшение специфических когнитивных функций, таких как речь (афазия), двигательные способности (апраксия) или восприятие (агнозия)
• Странности в поведении и неспособность справляться с различными бытовыми видами деятельности
• Наличие подобных заболеваний в семейном анамнезе, особенно имеющих невропатологическое подтверждение
• Следующие результаты инструментальных исследований: ликвор - без патологии, ЭЭГ - без патологии или содержит неспецифические изменения (например, замедление ритма), указание на атрофию мозга при КТ с увеличением при исследовании продольного среза
III. Достоверные признаки болезни Альцгеймера:
• Диагноз может быть поставлен на основании одного дементного синдрома при отсутствии других заболеваний, которые могут быть причиной деменции, при наличии основных признаков инициации, картины болезни или клинического течения
• Также при наличии другого системного заболевания или болезни мозга, которая сама по себе способна вызвать развитие деменции, но не рассматривается в качестве единственной причины
• Если при исключении других возможных причин заболевания присутствует только прогрессирующий тяжелый когнитивный дефицит, то он должен подвергнуться тщательному изучению
Диагностические критерии болезни Альцгеймера по МКБ-10:
• Наличие деменции
• Постепенное начало с медленно прогрессирующим слабоумием
• Отсутствие клинических указаний или специальных данных обследования, указывающих на наличие системного заболевания или заболевания мозга, которые могли бы спровоцировать развитие деменции
• Отсутствие внезапного апоплектического начала или указания на неврологический очаг
• Медикаментозная терапия:
- антидементные препараты, блокаторы ацетилхолинэстеразы (галантамин, донепезил, ривастигмин) или антагонист рецепторов К-метил-О-аспартата (NMDA) мемантин
- при наличии депрессии возможно применение антидепрессантов
- при состоянии беспокойства, замешательства и расстройствах сна возможно применение (атипичных) нейролептиков
Важно: Антидементные препараты замедляют прогрессирование болезни, но не излечивают.
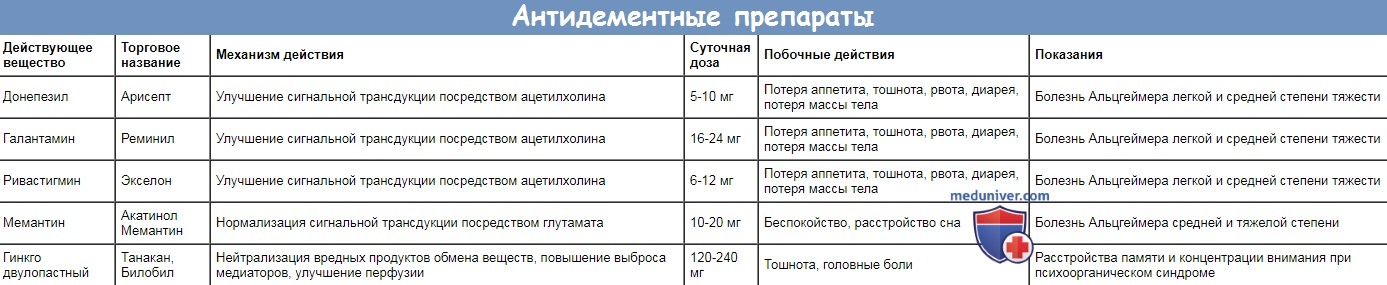
| Действующее вещество | Торговое название | Механизм действия | Суточная доза | Побочные действия | Показания |
| Донепезил | Арисепт | Улучшение сигнальной трансдукции посредством ацетилхолина | 5-10 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Галантамин | Реминил | Улучшение сигнальной трансдукции посредством ацетилхолина | 16-24 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Ривастигмин | Экселон | Улучшение сигнальной трансдукции посредством ацетилхолина | 6-12 мг | Потеря аппетита, тошнота, рвота, диарея, потеря массы тела | Болезнь Альцгеймера легкой и средней степени тяжести |
| Мемантин | Акатинол Мемантин | Нормализация сигнальной трансдукции посредством глутамата | 10-20 мг | Беспокойство, расстройство сна | Болезнь Альцгеймера средней и тяжелой степени |
| Гинкго двулопастный | Танакан, Билобил | Нейтрализация вредных продуктов обмена веществ, повышение выброса медиаторов, улучшение перфузии | 120-240 мг | Тошнота, головные боли | Расстройства памяти и концентрации внимания при психоорганическом синдроме |
• Немедикаментозное лечение:
- тренинг когнитивных способностей
- психосоциальная помощь
- поведенческая терапия
Течение/Прогноз болезни Альцгеймера:
- Хроническое прогрессирующее течение, после постановки диагноза продолжительность жизни - 8-10 лет
- Ранняя стадия (MMST=20-25) - средняя стадия (MMST=10-20) - тяжелая поздняя стадия (MMST 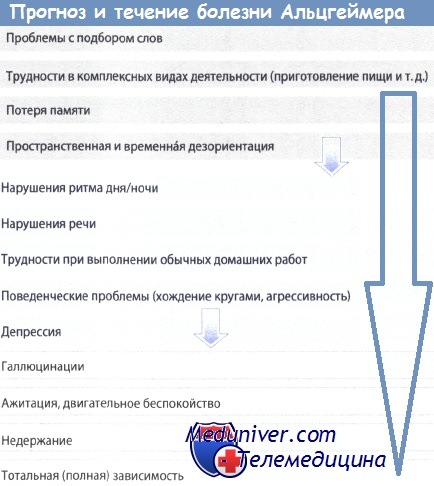

Заболевание, описанное Алоисом Альцгеймером в начале прошлого века, сегодня является самой распространенной причиной приобретенного слабоумия. Средний возраст больных, которым впервые поставлен этот диагноз – 60 — 65 лет, но встречаются и случаи более раннего развития.
Исследования болезни Альцгеймера сегодня актуальны, эффективного лечения пока не найдено. Врачи могут только замедлить ее развитие и улучшить качество жизни пациента. Для того, чтобы эта терапия была максимально эффективной, очень важна диагностика на ранних этапах.

Скрининговые методы
Скрининг — массовая диагностика, с помощью которой выявляют людей с подозрением на определенную патологию. После прохождения скринингового обследования группа людей с положительным результатом направляется на более детальную диагностику.
Проверить на болезнь Альцгеймера необходимо людей:
- с отягощенной наследственностью (у их родственников была диагностирована эта болезнь);
- с сахарным диабетом;
- с патологией сосудистой системы;
- страдающих ожирением.
При наличии факторов риска нужно обращать внимание на появление ранних признаков, после 50 лет ежегодно консультироваться у невропатолога и проходить обследование на болезнь Альцгеймера по показаниям врача.
Определить болезнь Альцгеймера можно при наличии жалоб на ухудшение памяти, трудности в выполнении ежедневной работы, появление признаков социальной дезадаптации.

Как выявить болезнь Альцгеймера:
- Собрать информацию о заболеваниях нервно-психической сферы, в частности Альцгеймера, у родственников.
- Проконсультироваться у психиатра.
- Провести психиатрическую экспертизу для оценки уровня слабоумия с применением стандартизированных тестов (Фольштейна, Коген-Мансфилд) – основная диагностика Альцгеймера на ранней стадии.
- Сдать лабораторные анализы для исключения разных причин деменции (клинические анализы крови и мочи, печеночные пробы, биохимический анализ крови, гормоны щитовидной железы, уровень витамина В12 и фолиевой кислоты).
- Оценить состояние коры головного мозга посредством визуализации (компьютерная или магнитно-резонансная томография).
На основании данных предварительного обследования, лабораторных и инструментальных тестов лечащий врач может диагностировать болезнь Альцгеймера и ее клинический тип (с ранним или поздним началом).
Критерии для постановки диагноза
Согласно рекомендациям ВОЗ и международных экспертных групп, предметом работы которых является диагностика и лечение болезни Альцгеймера, выделяют такие критерии:
- Синдром деменции (приобретенного слабоумия), который включает нарушение минимум одной из функций коры головного мозга:
- Речи;
- Выполнения привычных действий, ухода за собой;
- Восприятия информации;
- Мышления.
- Множественные нарушения познавательных функций (запоминания, систематизации и воспроизведения информации).
- Указанные нарушения приводят к ухудшению уровня жизни больного, социальной и трудовой дезадаптации.
- Заболевание развивается постепенно и отмечается постоянное прогрессирование, без периодов ремиссии.
- Исключение соматической патологии нервной системы, отравлений и других заболеваний, схожих в клинических проявлениях (дифференциальная диагностика).
- Симптомы деменции проявляются при ясном сознании, отсутствуют периоды его помрачения.
- Психиатрическая экспертиза опровергает наличие патологии (шизофрения, депрессия и др.).
При наличии этих критериев устанавливается клинический диагноз.

Важно! Распознать болезнь Альцгеймера можно в том числе на посмертном вскрытии, при микроскопическом исследовании тканей головного мозга.
Патоморфологическая диагностика – выявление в мозге сенильных бляшек и клубков. Эти элементы являются признаками старения и деградации мозга. Их количество в норме возрастает с возрастом. При болезни Альцгеймера количество таких бляшек резко возрастает.

Дифференциальная диагностика
В процессе диагностики важно исключить другие патологии, проявления которых похожи. Узнать болезнь Альцгеймера бывает нелегко. Для этого применяются лабораторные тесты и инструментальные методы диагностики. От правильности их интерпретации зависит дальнейшая тактика лечения.
Дифференциальная диагностика болезни Альцгеймера проводится с:
- патологией сосудов головного мозга (атеросклероз, гипертоническая болезнь, врожденные аномалии);
- новообразованиями (опухолями) из тканей головного мозга, его оболочек и костной ткани черепа;
- нормотензивной гидроцефалией;
- кровоизлиянием вследствие травмы;
- интоксикационной энцефалопатией вследствие печеночной или почечной недостаточности;
- нарушением обмена веществ вследствие дефицита тиреоидных гормонов или витамина В12;
- бактериальной или вирусной инфекцией (менингит, нейросифилис, нейро-СПИД);
- отравлением химикатами или медикаментами.
Эти и другие, менее распространенные болезни, могут спровоцировать снижение умственных способностей, что затрудняет диагностику.
Диагностика болезни Альцгеймера на ранних стадиях требует исключения сосудистой деменции. Вследствие нарушения микроциркуляции в тканях головного мозга нарушается энергетический обмен в нейронах. Это негативно сказывается на синтезе нейромедиаторов – веществ, которые участвуют в процессе обмена информацией между нервными клетками.

Из-за дефицита нейромедиаторов скорость передачи нервного импульса замедляется. Клинически это проявляется снижением умственных способностей, ухудшением памяти замедлением мыслительных процессов.
| Критерий | Сосудистая деменция | Альцгеймер |
|---|---|---|
| Начало заболевания | Острое, в анамнезе перенесенные транзиторные ишемические атаки, инсульт | Постепенное, признаки прогрессии симптомов |
| Очаговые неврологические симптомы (патологические рефлексы, потеря чувствительности и т.д.) | Бывают часто | Не бывает |
| Выраженность симптомов | Колеблется в зависимости от времени суток, времени года, погоды (связаны со сменой артериального давления) | Равномерная в любое время дня и года |
| КТ/МРТ-исследование | Очаговые множественные поражения коры и подкорковых структур, расширение желудочков | Равномерная дегенерация коры головного мозга |
Важно! Исключить сосудистую патологию в процессе постановки диагноза необходимо для предотвращения инсульта.
Тактика лечения таких заболеваний кардинально отличается, ошибка при постановке диагноза может стоить пациенту жизни.

Болезнь Пика, или лобно-височная деменция − редкое заболевание, характеризуется прогрессирующей атрофией коры головного мозга в области лобных и височных долей. Болезнь имеет наследственный характер, а значит, генетическую природу.
Болезнь Пика лечат только симптоматически, на сегодняшний день нет способов эффективной терапии этого заболевания. Определение болезни Альцгеймера возможно с помощью экспериментальных программ, после участия в которых прогнозируется замедление прогрессии деменции. Диагностика Альцгеймера в этом случае будет более благоприятным прогнозом.
При своевременной диагностике таких болезней прогноз лечения благоприятный. На начальных этапах развития нейрохирургическая патология проявляется деменцией различной степени.
Отличительная черта – наличие неврологической симптоматики. Это может быть потеря болевой, тактильной, температурной чувствительности отдельными участками кожи, асимметрия лица, снижение двигательной активности в одной из конечностей, непроизвольные движения и т. д.

Нормотензивная гидроцефалия относится к излечимым видам вторичной деменции. Слабость умственных процессов при этом возникает из-за накопления жидкости между оболочками головного мозга и костями черепа. Они давят на мягкие ткани ЦНС, нарушая приток крови к коре головного мозга.
Важно! Характерные признаки гидроцефалии: прогрессирующая деменция, нарушение походки и неспособность удерживать мочу.
Последние два признака появляются даже раньше слабоумия и особенно значимы для диагностики этой патологии. Гидроцефалия успешно устраняется путем шунтирования жидкости из черепной коробки. При своевременной диагностике и лечении уровень интеллектуальных способностей полностью восстанавливается.
Своевременная диагностика новообразований головного мозга позволяет удалить их (при благоприятном расположении) с наименьшим риском. Проверка на болезнь Альцгеймера нужна в пожилом возрасте, для исключения ненужного хирургического вмешательства.
Отличие клинической картины опухолей головного мозга от Альцгеймера:
- общемозговые проявления (головокружение, головная боль, рвота без предшествующей тошноты);
- локальные неврологические симптомы;
- эпилептические припадки;
- визуализация новообразования на КТ/МРТ-снимках.

Важно! При опухоли неврологические симптомы появляются раньше деменции.
Ранняя диагностика болезни Альцгеймера включает в себя сбор анамнестических данных, опрос пациента и его родственников, психиатрическое исследование, исключение соматических патологий. Именно такой последовательный подход к диагностике позволяет приступить к правильному лечению. Проверить себя на Альцгеймера рекомендовано всем людям после 50 лет из группы риска.

Видео
016
Читайте также:


