Тремор рук при асците
Дрожание конечностей – это симптом, хорошо знакомый буквально каждому. В большинстве случаев это не опасно, и не требует консультации врача. Но что делать, если дрожь в руках становится постоянным спутником и мешает нормальной жизни? Это означает, что пора искать причину патологии и обратиться за квалифицированной медицинской помощью.
Дрожание рук может быть симптомом множества заболеваний – поэтому определиться с диагнозом самостоятельно бывает очень сложно. При появлении первых неприятных симптомов – немотивированного, не проходящего длительное время тремора – необходимо обратиться к неврологу.
- Первичная консультация - 3 200
- Повторная консультация - 2 000
Тремором называют движения конечностей, туловища, которые происходят из-за мышечных сокращений и практически не контролируются сознательно. Дрожь бывает физиологического и патологического характера. Физиологический тремор – нормальный, он не требует лечения и не свидетельствует о развитии патологи. А вот при появлении признаков патологической дрожи, потребуется консультация специалиста и лечение.
Физиологический тремор
Физиологический – означает, нормальный, неопасный для организма. Он вызван естественными процессами в организме и встречается у здоровых людей. Основные признаки такого тремора: дрожь только в конечностях, подергивания проходят самостоятельно, не влияют на качество жизни и не мешают выполнению повседневных задач.
Самые распространенные причины для развития физиологического тремора:
- Переутомление. Усталость физического характера часто приводит к дрожанию рук – наверняка, многие замечали, что руки трясутся после тяжелой тренировки или длительного бега. В таком случае тремор наблюдается не только в руках – может затрагивать ноги, колени.
- Эмоциональная перегрузка – вторая по частоте причина. Чрезмерное волнение, затянувшееся депрессивное состояние, истерики, стрессовые ситуации – все это подстегивает возбудимость центральной нервной системы и приводит к появлению тремора. Если дрожь прошла после устранения стрессового фактора – то врачебная помощь не требуется.
- Юношеский тремор – это понятие, которое введено специально для описания еще одного физиологического феномена, связанного с тремором. Отличительная особенность – дрожь появляется внезапно, на фоне полного спокойствия, невозможно установить причину-провокатора. Очень часто тремор переходит с одной руки на другую, на ноги или даже на голову. Такой тремор не требует лечения, но для снятия неприятных симптомов могут быть назначены специальные препараты.
Специалисты сходятся во мнении, что определить точную причину можно достаточно быстро – но для некоторых заболеваний могут потребоваться специализированные тесты. В случае если дрожь носит физиологический характер, врач может определить отсутствие необходимости в лечении еще на первом приеме – но для этого ему потребуется точное описание симптомов и обстановки, в которой они возникают чаще всего.
Патологический тремор
Причины патологического тремора гораздо более разнообразны. Такая дрожь – симптом заболевания, она не пройдет до тех пор, пока не будет устранена первопричина. Патологический тремор обычно характеризуется большой силой проявления, он доставляет неудобства в бытовой жизни или сочетается с другими неприятными симптомами.
Основные причины развития патологического тремора можно разделить на несколько условных групп:
- Связанные с алкоголизацией или приемом наркотических веществ и резким прекращением их приема.
- Связанные с длительным приемом некоторых групп лекарственных препаратов или их резкой отменой.
- Являющиеся важным симптомом основного заболевания – например, при болезни Паркинсона.
- Развивающиеся как вторичный симптом на фоне нехарактерного заболевания.
Рассмотрим более подробно наиболее частые причины для возникновения тремора рук.
Прием фармацевтических препаратов
Дрожь пальцев рук, мелкоразмашистая и неподдающаяся контролю может быть последствием приема некоторых лекарств, либо иных химических веществ (например, наркотических). В подавляющем большинстве случаев тремор исчезает спустя некоторое время после отмены провоцирующего препарата. Если этого не произошло – назначают симптоматическое лечение.
Злоупотребление алкоголем
Развивается постепенно. Выраженный тремор – это симптом того, что алкогольная зависимость развилась до тяжелой формы. Отличительная черта алкогольного тремора – это отсутствие четкой локализации. У пациента могут подергиваться произвольные мышцы, дрожит голова или все тело. Симптоматика наиболее ярко выражена в утренние часы. Чтобы избавиться от дрожи пациенты часто принимают еще одну дозу алкоголя. Но в долгосрочной перспективе, такое лечение только усиливает дрожь. При обнаружении признаков алкогольного тремора у родственников – необходимо обратиться к наркологу как можно быстрее. Тремор – сигнал о том, что организм пациента сильно зависит от приема спиртосодержащих напитков.
Гормональные сбои
Гормональные нарушения тоже могут стать причиной дрожи в руках. Колебания уровня биологически активных веществ, вырабатываемых щитовидной железой приводят к целому ряду неприятных симптомов: дрожат руки, может появиться дрожание языка, наблюдаются проблемы с терморегуляцией, иногда возникают психологические проблемы. Наиболее характерные сопутствующие симптомы – это потеря или истончение волос, потливость, тревожность.
Кроме заболеваний, связанных с нарушением выработки гормонов щитовидной железы, к тремору может привести снижение уровня сахара в крови, характерное для сахарного диабета. В таком случае к тремору прибавляют слабость, повышенная потливость. Неприятные симптомы проходят после дозы быстрых углеводов.
Болезнь Паркинсона
Это самая известная причина для тремора. Главная диагностическая отличительная особенность этой болезни – тремор возникает в состоянии покоя и проходит во время совершения какого-либо действия с мышечным напряжением. У подавляющего большинства заболеваний симптомы проявляются наоборот.
Болезнь Паркинсока как правило вызывает дрожь в правой руке или в левой – болезнь проявляется ассиметрично, с одной стороны тремор сильнее. Чтобы ослабить дрожь достаточно совершить какое-то целенаправленное действие. Но в покое подергивания возникают снова.
Тремор действия
Другое название – эссенциальный интенционный тремор. Это классический вариант тремора, который возникает при напряжении – при совершении какого-либо физического действия. Появляется чаще в пожилом возрасте, хотя может быть диагностирован и у подростков, и у детей. Есть предположения о наследственной предрасположенности. Сама по себе дрожь не очень сильная, но при употреблении алкоголя усиливается и становится более заметной.
Мозжечковый тремор
Как понятно из названия, возникает на фоне патологий мозжечка. Характерные особенности: руки трясутся при попытке удержать их ровно в воздухе без опоры, либо при совершении движений, требующих особого напряжения. Дрожь усиливается при физической активности.
Для уменьшения тремора помогает последовательное расслабление мышц – от рук до всего тела. Такие симптомы, как при мозжечковом треморе, характерны для различных интоксикаций и других заболеваний, поэтому требуется дифференциальная диагностика. В первую очередь нужно исключить рассеянный склероз и травмы черепа.
Астериксис
Тремор может быть разного характера, но всегда размашистый. Дрожь в левой руке чаще возникает у левшей, в правой – у правшей. Тремор затрагивает именно те мышцы, которые несут более серьезную нагрузку. Усиление симптоматики наблюдается при попытке согнуть пальцы или удержать руки вытянутыми перед собой.
Ритмичный миоклонус
Так называется болезнь, которая проявляется размашистым тремором, который можно остановить, добившись полного расслабления мышц. Усиление наблюдается при движении и физической активности. Это может быть как самостоятельная болезнь, так и симптом других заболеваний – поэтому при выявлении требуется дополнительная диагностика, чтобы исключить поражение сосудов, демиелинизирующие заболевания и более редкие патологии.
Диагностика
Начинается со стандартного сбора анамнеза и анализа жалоб пациента. На этом этапе врач должен выяснить:
- Как давно беспокоят симптомы.
- Где именно возникает тремор.
- Есть ли наследственная предрасположенность.
- Есть ли провоцирующие факторы.
Следующие этап – осмотр у невролога, где определяют такие показатели как особенности тремора, физическую картину, наличие видимых неврологических патологий (например, нистагм).
Очень часто используют инструментальные методы диагностики:
- Электромиография – применяется для оценки функционального состояния мышц.
- Электроэнцефалография – для оценки функциональных показателей головного мозга.
- КТ и МРТ – при подозрении на поражения головного мозга.
В зависимости от диагноза, может потребоваться консультация других узких специалистов.
Тремор. Причины возникновения
Тремор. Этим коротким словом врачи называют дрожание в какой-либо части тела (локальный тремор) или во всем теле (генерализованный). Чтобы быстро проверить, дрожат ли у вас руки, достаточно вытянуть их перед собой ладонями вниз, положив на кисти рук по одному листу бумаги; расслабить пальцы и напрячь их, а потом уронить кисти на колени и в заключение полностью расслабить пальцы, как будто обхватываете мячик от пинг-понга.
В зависимости от происхождения выделяют два вида тремора: физиологический и патологический.
У излишне эмоционального человека тремор рук может наблюдаться практически постоянно. Однако как только человек успокаивается, тремор заметно уменьшается, а иногда и совсем исчезает. Но новое эмоциональное переживание вновь может привести к появлению дрожания.
Физиологический тремор возникает, как правило, в юношеском или подростковом возрасте. Начинается обычно с одной руки, затем распространяется на другую. Возможен тремор головы, подбородка, языка, изредка туловища и ног. Человек при этом может писать ручкой, держать чашку, ложку и другие предметы.
Тремор усиливается при волнении и употреблении алкоголя. Если в процесс вовлекаются мышцы языка и гортани, нарушается речь. Походка не изменяется. Лечения этого вида тремора в большинстве случаев не требуется.
Иногда к физиологическому тремору относят дрожание при переохлаждении и повышении температуры, злоупотреблении кофе и энергетиками, однократном приеме психоактивных веществ (например, снотворного, успокаивающего препарата или применения ингалятора для лечения бронхиальной астмы), гипогликемии (в том числе при передозировке сахароснижающих препаратов или голодании, длительной жесткой диете в сочетании с физическим напряжением), а также подергивание век или мышц половины лица (гемифациальный спазм). Впрочем, в разных классификациях этот вид дрожания трактуется по-разному.
Следует помнить, что хотя физиологический тремор это скорее безобидное состояние, у некоторых людей он может перерастать в серьезную и опасную форму.
Неврологи различают две основные формы тремора (обе эти формы могут быть присущи как патологическому, так и физиологическому типу):
Статический тремор (тремор покоя) – присутствует и наиболее выражен в покоящейся ненапряженной мышце – выявляется, например, когда пациент сидит в расслабленной позе, руки лежат на коленях, большими пальцами вверх, ладонями внутрь. Врачу иногда достаточно нескольких секунд, чтобы выявить наличие дрожания у пациента с болезнью Паркинсона. Гораздо труднее выявить причину дрожания у детей. Уговорить ребенка расслабиться на приеме практически невозможно, поэтому приготовьтесь, что консультация может занять много времени.
Динамический тремор (акционный) – появляется или усиливается при активных движениях в мышце. Бывает постуральный (позный) акционный тремор (появляется или усиливается при поддержании какой-либо позы – например, удерживание выпрямленных рук перед собой), тремор сокращения (появляется или усиливается при поддержании сокращения мышцы – например, длительное сжатие кулака) и интенционный тремор (появляется при выполнении точных мелких движений – например, при попытке дотронуться кончиком пальца руки до носа).
Особенности диагностики
Для того чтобы правильно поставить диагноз, доктор обязательно проводит несколько различных проб. Например, врач может попросить пациента попить из стакана, раскинуть руки, помаршировать на месте, написать что-нибудь, нарисовать спираль. И поскольку тремор может быть вызван большим количеством причин, при его возникновении необходимо пройти комплексное медицинское обследование. Это анализы крови (общий, биохимия, электролиты, гормональный фон), ЭКГ, измерение артериального давления и пульса в покое и при нагрузке, осмотр глазного дна и измерение внутриглазного давления.
По данным ВОЗ, распространение цирроза печени в современном мире достигло огромного количества: около сорока случаев на сто тысяч населения. Чаще страдают мужчины в возрасте от тридцати пяти до пятидесяти лет. Летальный исход чаще всего наблюдается при достижении пациентом возраста 45-50 лет. Из этой статьи вы узнаете о причинах необратимых повреждений печени, о видах цирроза печени и лечении.
Функции печени в человеческом организме
Это довольно большой орган. Масса здоровой печени у мужчины ростом 180 см около полутора килограммов. Располагается в области правого подреберья. Имеет две доли: правую и левую. Печень имеет ячеистую структуру. Такое устройство и обусловливает удивительные способности этого органа к самовосстановлению. Количество ячеек — около полумиллиона. Они разделены между собой тонкими перепонками из соединительной ткани, через них проходят желчевыводящие пути и артерии. Они играют важную роль при формировании цирроза.
Печень прокачивает огромное количество крови. За одну минуту — в среднем около литра.

Роль печени в обмене веществ
Благодаря функции печени в человеческом организме осуществляются следующие процессы:
- Синтез трех важнейших нутриентов — белков, жиров, углеводов.
- Печень — это один из этапов выработки тиреотропных и половых гормонов как у мужчин, так и у женщин.
- Из поступившей глюкозы синтезируется энергия.
- Происходит обезвреживание токсических и ядовитых веществ (в том числе продуктов распада этанола при злоупотреблении алкогольными напитками).
- Образуются форменные элементы крови.
- Зарождаются клетки иммунитета.
- Синтез желчи и некоторых незаменимых ферментов для обеспечения здорового пищеварения.
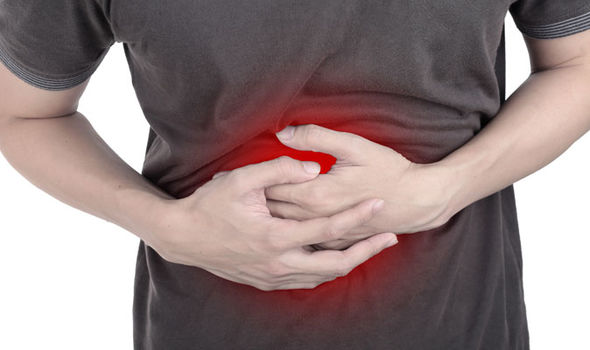
Какие процессы происходят при циррозе
Утолщение, закостевание и разрастание соединительной ткани между ячейками органа — это и есть процесс цирроза. Эти уплотнения начинают со временем сильно сдавливать кровеносные сосуды, вызывая нарушение нормального кровообращения в органе.
Со временем ячейки печени становятся бугристыми, плотными новообразованиями, не способными выполнять все задачи здоровой печени. По сути, идет перерождение и отмирание органа частями. Позже, на поздних стадиях, начинают образовываться так называемые ложные дольки, которые на УЗИ неопытные специалисты могут перепутать с гемангиомами и прочими новообразованиями.
Прогноз при цирротической болезни
Если цирроз появился, возможно только приостановить его развитие. Полностью излечить его невозможно. В редких случаях так называемого исцеления от цирроза были совершены ошибки в диагностике. Виды цирроза печени и лечение тесно взаимосвязаны: без постановки точного диагноза благополучный исход маловероятен.
Часто пациенты относятся к диагнозу легкомысленно и продолжают выпивать и вести опасный для здоровья образ жизни. Это неминуемо приведет к летальному исходу.

По каким причинам появляется эта болезнь
Причины появления этого серьезного смертельного заболевания хорошо изучены. Очень часто сами пациенты в течение долгих лет провоцируют появление этого недуга неправильным питанием и склонностью к злоупотреблению спиртными напитками. Виды цирроза печени и патологическая анатомия органа будут рассмотрены чуть позже.
- Хронический алкоголизм является провоцирующим фактором в 68% случаев у мужчин и 76% у женщин. Цирротические изменения в печени, характерные для первой стадии, начинают формироваться при ежедневном употреблении 50 и более миллилитров спирта уже через пять лет. Неважно, что пьет пациент — будь то пиво, дорогие вина, изысканные коньяки. Во всех этих напитках содержится этанол, который всегда ведет к необратимым изменениям в печени.
- Хронический вирусный гепатит тоже часто является предшественником цирротических изменений в органе.
- Причиной цирроза печени у молодых в ряде случаев является употребление синтетических наркотиков.
- Вследствие перенесенного гепатита А часто возникает так называемый аутоиммунный гепатит. Вызывается нарушением распознавания чужеродных агентов и разрушением своих клеток печени. Острый аутоиммунный процесс превращается в хронический и становится причиной появления мелкоузлового цирроза.
- Проблемы с функционированием желчного пузыря тоже могут привести к циррозу. Тут уже основную роль играет соблюдение пациентом диеты (стол № 5). Нарушения желчевыделения в 7% случаев являются причиной цирротической болезни.
- Бывает, что причиной развития заболевания становится лечение химиотерапией и прочими высокотоксичными лекарствами. Печень не справляется с нагрузкой, и соединительная ткань начинает перерождаться.
- Наследственные нарушения, патологии обмена веществ, проблемы с усвоением железа, натрия, хлора, ферментной недостаточностью, образованием гликогена, муковисцидоз.
- Перенесенные эхинококкоз, бруцеллез, токсоплазмоз даже после лечения могут привести к перерождению тканей печени.

Первые симптомы и проявления цирроза
Сразу стоит насторожиться людям, которые неумеренны в употреблении алкогольных напитков. Они попадают в особую группу риска развития цирроза. Этой категории пациентов следует особо обратить внимание на симптомы, и лечение, и питание при циррозе печени.
Следует насторожиться при следующих недомоганиях:
- тянущая боль в правом боку, которая очевидно усиливается после приема в жирной и тяжелой пищи, распития алкогольных напитков, сильных физических нагрузок;
- стремительная потеря веса при обычном рационе;
- бледный цвет стула и наличие непереваренных кусков пищи;
- частые проблемы работы желудочно-кишечного тракта: запоры, вздутие живота;
- постоянная жажда, которую сложно утолить даже большим количеством чистой воды;
- появление по утрам горького привкуса во рту;
- на поздних стадиях цирротической болезни — пожелтение кожных покровов и склер.
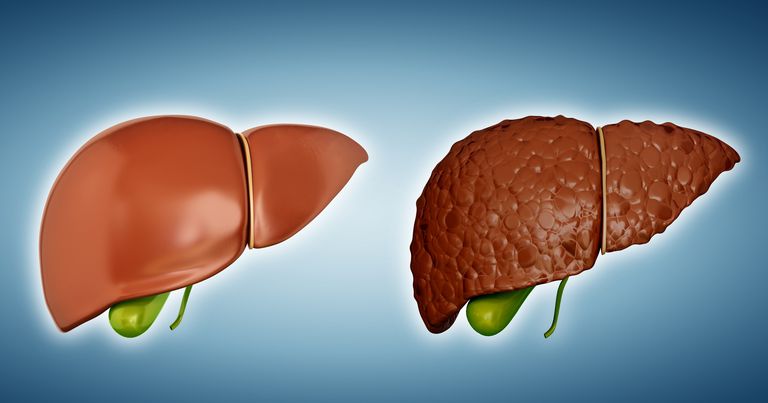
Виды цирроза печени: краткое описание
Существует восемь разновидностей болезни. Рассмотрим виды цирроза печени и симптомы, характерные для каждого из них:
- Первичный билиарный цирроз — разрушаются желчные протоки, расположенные в междольковом пространстве. Может скрываться под маской хронического холестатического гепатита. Неопытные гастроэнтерологи часто путают два этих диагноза, проводя ошибочную диагностику.
- Билиарный цирроз — воспалительное заболевание внутренних желчных протоков. Практически во всех случаях наблюдается серьезный застой желчи, камнеобразование. Основные симптомы — увеличение печени, частые боли в правом подреберье, горький привкус по утрам во рту.
- Алкогольный цирроз возникает вследствие злоупотребления этанолсодержащими напитками. На замену здоровой ткани печени приходит рубцовая фиброзная. Такое перерождение органа медленно, но верно ведет пациента к летальному исходу.
- Вирусный цирроз является следствием пережитого гепатита. Возникает далеко не у всех пациентов. При соблюдении диеты и проведении терапии возможен благоприятный для больного исход. Характеризуется нарушениями в процессе переваривания пищи и болями в правом подреберье.
- Портальный цирроз — самый распространенный после алкогольного. Нерациональное питание, строгие диеты и голодовки, анорексия и булимия на протяжении долгих лет являются причиной развития этого заболевания. На УЗИ наблюдаются характерные признаки в виде узлов небольшого, но одинакового размера.
- Токсический цирроз возникает после вынужденного или добровольного злоупотребления наркотическими веществами или тяжелыми медицинским препаратами. Часто развивается у спортсменов-тяжелоатлетов вследствие приема оральных анаболических стероидов.
- Микронодулярный цирроз печени — последствие воздействия алкоголя на печень. Иначе данную разновидность называют Лаэнэковским циррозом. Основные симптомы — тошнота, светлый стул, расстройства пищеварения.
- Декомпенсированный — клетки печени еще не считаются разрушенными, но они уже потеряли функциональный потенциал. Симптомы — боли в правом боку, снижение веса, упадок сил, гипертермия, проявления желтухи, нарушения пищеварения.
Четыре стадии цирроза печени
По клиническому течению можно выделить четыре стадии развития заболевания:
Все виды цирроза печени, независимо от причин и симптоматики, всегда проходят эти четыре стадии. Чем раньше диагностировать недуг и начать терапию, тем больше шансов у пациента на благоприятный исход и ремиссию.
Самые распространенные осложнения цирроза печени
При повышении артериального давления, нарушении режима питания, сильных физических нагрузках могут лопаться истончившиеся стенки вен пищевода, кишечника. Такое кровотечение опасно для жизни и сопровождается рвотой, потерей сознания, головокружением и бледностью. При серьезной площади лопнувших вен оказать помощь могут только хирурги: возможен летальный исход от потери крови.
Печеночная кома развивается в том случае, если ткань печени уже практически полностью переродилась. Желтушность кожного покрова и склер, астения и сонливость, бредовые идеи и галлюцинации — при этих симптомах необходима срочная врачебная помощь. Если оставить пациента болеть дома, возможен летальный исход.
Виды асцита при циррозе печени
Скапливание жидкости в брюшной полости возникает при утрате печени своих функций. Это явление именуется в медицине асцитом и имеет несколько стадий:
- Наличие жидкости в количестве одного-двух литров. На этой стадии медики рекомендуют провести лапароскопию: шанс на благоприятный исход довольно велик.
- Вторая стадия асцита — объем жидкости более 3 литров, резкое увеличение живота в размерах. Необходима срочная госпитализация.
- Запущенный асцит — скопление жидкости до пятнадцати литров. Пациент испытывает нехватку воздуха, начинает задыхаться, так как изогнутая диафрагма давит на легкие. Исход для пациента крайне неблагоприятный.
Роль питания в состоянии печени
Отказ от жирного мяса (свинина, баранина), газированных и алкогольных напитков, жареных блюд и фастфуда — необходимый шаг при любой патологии печени или желчного пузыря. Если не изменить свой подход к питанию и продолжать вести прежний образ жизни, прогноз останется крайне неблагоприятным.
Цирроз печени – это заболевание, характеризующееся обширным поражением печени. Вследствие нарушения кровообращения внутри сосудов печени наступает гибель гепатоцитов, основных клеток печени. Их место занимают фиброзные волокна, образующие перегородки и узлы разного размера.

В фиброзной ткани не происходит регенерации, то есть восстановления. Патологические изменения, первоначально локализованные на небольшом участке, со временем охватывают весь орган. Это совершенно изменяет структуру печени и её функциональность. Больная печень провоцирует ряд других тяжёлых изменений в организме. Цирроз заканчивается полной потерей работоспособности печени и летальным исходом.
Факторы риска
Риск заболеть циррозом печени есть у каждого, так как причин болезни немало. Но есть люди, особенно подверженные этому риску. Во-первых, это люди, длительно употребляющие алкоголь. Эти больные циррозом печени составляют наибольший процент, более 65-75% по данным разных лет, от общего количества.
Важно!
Средство от цирроза, которое помогло Читать далее →
На втором месте находятся больные вирусными гепатитами видов В, С и Д. Таких пациентов около 40%. На третьем – больные, источником болезни которых стали паразитарные и инфекционные болезни. Все остальные факторы являются более редкими:
- продолжительная интоксикация промышленными ядами и лекарственными препаратами;
- аутоиммунные заболевания;
- нарушение обмена веществ, особенно меди и железа;
- нарушение оттока желчи;
- венозный застой в печени.
Цирроз печени может быть спровоцирован некоторыми болезнями: малярией, туберкулёзом, сифилисом, порфириновой болезнью. Для детского неокрепшего организма круг таких болезней шире. Он дополняется синдромом Алажилля, холестазом в парогрессирующей стадии, синдромом Цельвегера и некоторыми другими состояниями.
От чего зависит клиническая картина цирроза?
О клинической картине цирроза можно судить по двум критериям: стадии заболевания, которая определяется по силе повышения давления в системе воротной вены, и от степени печёночной недостаточности. Помимо этих критериев врач учитывает характеристики, полученные в ходе исследований или физикального осмотра, например, этиология заболевания, степень активности цирроза печени.
У разных людей морфологические признаки цирроза печени относят заболевание к той или иной группе:
1 вид - мелконодулярная, то есть мелкоузловая. При этой форме узелки, образовавшиеся на месте паренхимы, мелкие, в диаметре составляют всего от 1 до 3 мм. Печень у таких пациентов не увеличена или увеличена несильно. Такую морфологическую особенность наблюдают у больных, причиной заболевания которых стали алкоголизм, венозный или желчный застой, ожирение печени.
2 вид - макронодулярная, или крупноузловая. Узелки достаточно крупные, от 3 до 5 мм в диаметре. Перегородки широкие, напоминают рубцы. Сама печень чаще бывает увеличенной, но может оставаться в неизменном виде или даже немного уменьшенном.
3 вид - смешанная форма, которая совмещает в равном количестве мелкие и крупные узелки.

Стадии цирроза
Симптомы заболевания зависят от стадии его провяления. Цирроз печени является конечной стадией многих болезней. Начало первых цирротических изменений и постановку диагноза может разделять длительный период. И если в этот период заболевание как-то и проявляется, эти симптомы, как правило, не ассоциируются с циррозом печени, так как они разнообразны по своей природе. Это объясняется тем, что печень влияет на работу всего организма и нарушение её функции неизменно сказывается на том или ином органе человека.
Симптоматика цирроза печени зависит от стадии заболевания. Вне зависимости от происхождения, цирроз развивается по одному сценарию, состоящему из 4 стадий.
1 стадия, начальная, компенсационная, не сопровождается биохимическим дисбалансом, поэтому проявляется нехарактерными признаками: общей утомляемостью, сонливостью днём и бессонницей ночью, незначительным похудением. Больной может ощущать тяжесть в подложечной зоне, у него периодически пропадает аппетит, нарушается стул. При пальпации печень и селезёнка могут быть твёрдыми и увеличенными, но не во всех случаях.
На 2 стадии, субкомпенсационной, и 3 - декомпенсационной, усиливаются все симптомы, испытываемые больными на начальной стадии. К ним добавляются новые.
Характерным признаком цирроза становятся морфологические изменения селезёнки и печени. Из-за нарушения кровообращения ткани органов уплотняются и разрастаются, что прощупывается и болезненно ощущается при пальпации.
Селезенка – кроветворный орган и фильтр нашего организма. Патологические изменения её ткани нарушают её работу. Селезёнка перестаёт справляться с образованием необходимого количества кровяных клеток, наступает гемолитическая или железодефицитная анемия, дисбаланс клеток в костном мозге, снижается свёртываемость крови, что провоцирует частые кровотечения, в том числе внутренние.
Особенно часто встречаются желудочно-кишечные кровотечения, причиной которых становится портальная гипертензия – повышение давления в воротной вене. Портальная гипертензия приводит к варикозному расширению вен пищевода, передней брюшной стенки, желудка, геморроидальных вен. На фоне низкой свёртываемости крови эти кровотечения практически невозможно остановить, у 40% больных они заканчиваются летально.
На этой стадии болезни частыми случаями бывает повышение температуры. Это происходит по нескольким причинам: высокий уровень активности трансаминаз, омертвление клеток печени, повышение уровня лейкоцитов, расстройство желудочно-кишечного тракта. Но наиболее частой причиной становится желтуха. Лихорадка не реагирует на лечение, поэтому длится до тех пор, пока не улучшится состояние печени.
Внимание!
Для лечения и профилактики цирроза наши читатели успешно используют метод Читать далее →
Цирротическая печень не способна в полной мере нейтрализовать токсины и яды, что негативно отражается на работе желудочно-кишечного тракта. У части больных развивается хронический гастрит, который выражается периодическими болями в области желудка, тошнотой, рвотой, отрыжкой и другими симптомами.
Цирроз печени может сопровождаться язвенной болезнью желудочно-кишечного тракта. У некоторых она проходит бессимптомно, но большинство испытывают мучительную боль, рвоту, после которой наступает временное облегчение. В рвотных массах присутствует кровь.
При циррозе печени поражается поджелудочная железа. В начале поражения симптоматика схожа с симптоматикой панкреатита, недуг приводит к некротическим изменениям органа, несовместимым с жизнью. Дефицит ферментов, вырабатываемых поджелудочной железой, а также другие факторы сбивают работу кишечника. Нарушается процесс всасывания веществ, что проявляется болезненными ощущениями в животе и метеоризмом, похудением.
Цирроз печени сопровождается эндокринными патологиями. У женщин изменяется менструальный цикл, в некоторых случаях менструации отсутствуют в течение нескольких циклов (аменорея). У мужчин из-за снижения уровня половых гормонов ослабевают либидо и потенция, появляется синдром патологической феминизации. И у мужчин, и у женщин может появиться бесплодие, а также развиться сахарный диабет.
Нарушение очистительной функции печени приводят к распространению большого количества токсинов по всему организму, что приводит к психическим, неврастеническим и невралгическим расстройствам.
С развитием болезни эти отклонения становятся всё более заметными. Больной не может сдерживать агрессию, что приводит к конфликтам и обидам, его поступки и слова неадекватны. В перерывах между приступами агрессии больной безразличен ко всему окружающему, вял, замкнут, бессонница ночью сменяется сонливостью днём. Нарушается чувствительность конечностей и появляется тремор пальцев. Кожа покрывается сыпью, зудит, особенно ночью. Ноги и руки сводит судорогой.
Цирроз печени может осложниться печёночной энцефалопатией, поражающей центральную нервную систему. На этом фоне происходит изменение личности, снижается интеллект, больной подвергается депрессивному состоянию. Влияние печёночной энцефалопатии на организм усугубляется, если она протекает на фоне онкологических, инфекционных и воспалительных заболеваний, нарушений функции сердечно-сосудистой системы, асцита, коматозного состояния, почечной недостаточности, перитонита. В 80% случаях печёночная энцефалопатия приводит к летальному результату.
4 стадия цирроза печени называется терминальной. Больной этой стадии находится в коме, функция всех внутренних органов нарушена. Терапия сводится к поддержанию жизни.

Цирроз на фоне алкоголизма
В первые годы постоянного приёма алкоголя начавшийся цирроз может себя не обнаруживать, кроме небольшого увеличения органа. Незначительные расстройства желудка и кишечника не настораживают больного. Но внешний вид может сказать о пагубном пристрастии. Пьющего человека можно определить по отечности лица, серой или красно-синюшной коже, отёкшим векам. На более поздних стадиях алкогольного цирроза трясутся руки, зрачки расширяются.
Такой вид цирроза отличается от видов другого происхождения некоторыми симптомами. При увеличенной печени не наблюдается роста размеров селезёнки. Её ткань разрастается на поздних стадиях, после появления асцита.
Под влиянием дегенеративно-дистрофических изменений теряется вес, выпадают волосы, атрофируются мышечная ткань и яички (у мужчин), воспаляются лимфоузлы, высокое давление становится нормой. У больного нарушается психика, поведение становится неадекватным, агрессивным.
Если цирроз печени происходит на фоне гепатита, он усугубляется усилением всех симптомов, а также асцитом, сердечной и печёночной недостаточностью и ранним истощением организма.
Алкогольный цирроз часто осложняется гепатонефритом, это тяжёлая почечная недостаточность, пневмонией, внутренними кровотечениями и другими смертельно опасными состояниями.
Для установления клинической картины больному могут быть назначены ультразвуковое исследование, ангиография печени, общий и химический анализ крови и другие исследования. Как правило, исследования обнаруживают понижение концентрации гемоглобина, что говорит о наличии анемии вследствие кровотечений, нарушение синтеза белков, повышение числа лейкоцитов и другие клинические изменения.
От того, насколько рано начато лечение, зависит продолжительность и исход болезни. На начальной стадии шанс выздороветь очень высок, если больной полностью отказывается от зависимости и дисциплинированно выполняет назначения врача. Если лечение начато на более поздних стадиях, процент благоприятного исхода уменьшается. Большинство больных умирают от рака, энцефалопатии или кровотечений из варикозных вен.
Продолжительность жизни больных алкогольным циррозом напрямую зависти от образа их жизни и может составить от 1 до 10 лет.
Полезное видео
Читайте также:


