Дисфагия при болезни паркинсона связана с поражением на уровне
Прогрессирующее заболевание нервной системы. Дисфагия часто наблюдается при прогрессирующем заболевании нервной системы на определенной стадии ухудшения состояния больного. Множество неврологических заболеваний могут манифестировать нарушениями глотания, включая болезнь Паркинсона, болезнь двигательного нейрона, постполиомиелитический синдром, миастению, рассеянный склероз, синдром Гийена-Барре и инсульт.
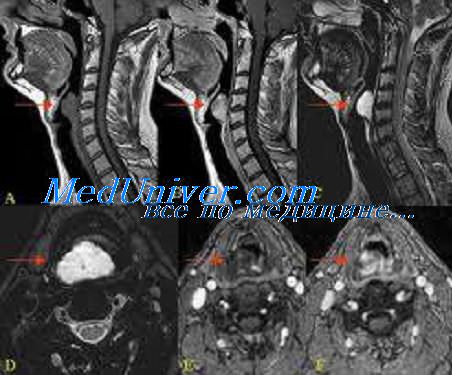
У пациента булькающий голос из-за задержки остатков пищи в верхних отделах дыхательных путей.
Рекомендации:
- МТБ.
- Корригирующая терапия нарушения глотания при наличии показаний по результатам МТБ.
- Прогрессирование заболевания медленное. Ухудшение состояния может быть очень медленным в течение 10, 20 лет или более.
Противопаркинсонические препараты могут уменьшать выраженность расстройств глотания у некоторых больных. g. Корригирующая терапия нарушения глотания умеренно эффективна.
Расстройство глотания или речи может быть первым симптомом. Первой обычно нарушается фаза продвижения пищи в полости рта. При этом снижается сила мышц языка и нарушается четкий контроль над процессом глотания таким образом, что расстройство глотания неуклонно прогрессирует.
Симптомы нарушения глотания
- Изменения в рационе питания. Пациент исключает из рациона питания пищу, для употребления которой необходимо жевание. Для глотания пищи большей плотности требуется повышенное усилие мышц.
- Потеря массы тела
- Кашель обычно возникает во время глотания жидкостей. При их употреблении движения языка недостаточно эффективны, и наблюдается попадание капель жидкости в глотку и открытые дыхательные пути.
- Может наблюдаться небольшая аспирация пищи в дыхательные пути.
Рекомендации. МТБ выполняют регулярно с интервалом в 3-4 месяца у больных с вовлечением ствола головного мозга для определения наилучшей стратегии питания. Непосредственная тренировка утомляет мышцы.
Прогрессирование
- Часто быстрое у больных с преимущественным поражением ствола головного мозга. Пациенту можно посоветовать прекратить прием пищи через рот и дать согласие на гастростомию через 1,5—2 года после диагностики хронической аспирации.
- Очень медленное у больных с преимущественным поражением спинного мозга. Может пройти 10—15 лет до момента развития дисфагии такой степени выраженности, которая вызывает потерю массы тела или аспирацию в дыхательные пути.
Начало. Дисфагия может начаться при достижении больным сорока или пятидесяти лет, особенно у пациентов, имеющих анамнез перенесенной бульбарной формы полиомиелита.
Пациент может не полностью осознавать имеющиеся у него нарушения глотания.
Симптомы нарушения глотания
- Ощущение оставшейся пищи в горле. В особенности это относится к плотной, тяжелой пище, требующей для глотания усиленных движений мышц.
- Утомление в процессе приема пищи.
Рекомендации. МТБ показан для определения оптимальной стратегии питания. Частой проблемой является односторонняя слабость мышц глотки. При этом поворот головы в сторону поражения во время еды вызывает ускорение продвижения пищи. Непосредственная тренировка утомляет мышцы.
Прогрессирование медленное, ухудшение наступает через несколько лет.
Расстройство глотания или речи может быть первым симптомом.
Симптомы могут включать
- Избирательную слабость мышц рта или глотки, прогрессирующую во время еды. Слабость мышц может стать такой выраженной, что глотание будет невозможным.
- Усиление гнусавости, охриплости, нечеткости речи, когда больной продолжает говорить.
Рекомендации. МТБ для определения вовлечения мышц и степени слабости.
Прогрессирование. Медленное нарастание симптомов. Препараты могут значительно улучшить глотание.
Расстройство глотания может быть первым симптомом, но с большей вероятностью появляется при прогрессировании заболевания. Пациент часто не осознает имеющиеся нарушения глотания.
Высокая частота расстройств глотания, так как поражаются различные отделы нервной системы.
Рекомендации
- МТБ.
- Корригирующая терапия нарушений глотания при наличии показаний по результатам МТБ.
- Вернуться в оглавление раздела "Неврология."
1. Насколько точно пациент сам может определить локализацию дисфагии?
Больные с орофарингеальной дисфагией точно указывают на ее локализацию в ротоглотке. Они предъявляют жалобы на скопление пищи во рту или невозможность ее проглотить, отмечая препятствие на уровне глотки. Кроме того, у таких пациентов наблюдается аспирация до, во время или после глотания. При наличии пищеводной дисфагии пациенты не совсем точно и далеко не всегда указывают место локализации препятствия, мешающего прохождению пищи. Так, только 60-70 % из них могут правильно определить уровень задержки пищи в пищеводе; остальные ошибочно считают, что место поражения расположено проксимальнее, чем на самом деле. В связи с этим достаточно сложно различать проксимальные и дистальные поражения пищевода, основываясь лишь на жалобах пациента. Поэтому для дифференциальной диагностики заболеваний ротоглотки и пищевода симптомы орофарингеальной дисфагии, такие как нарушение жевания, слюнотечение, назофарингеальная регургитация, аспирация, а также кашель, возникающий после проглатывания пищи, или ощущение удушья имеют большое значение.
2. Перечислите симптомы орофарингеальной дисфагии.
• Назофарингеальная регургитация.
• Кашель или удушье во время глотания (вследствие аспирации).
• Невозможность проглотить пищу.
• Ощущение пищевого комка в горле.
• Изменение звучания голоса (гнусавость).
• Птоз.
• Фотофобия и нарушения зрения.
• Слабость, как правило, нарастающая к концу дня.
3. Какие существуют различия между globus sensation (globus hystericus), возникающим при истерии, и дисфагией?
Globus sensation — это ощущение спазма, или комка, в горле. Данное состояние часто путают с дисфагией, которая характеризуется затруднением глотания. Globus sensation не связано с глотанием, оно сохраняется постоянно, но при глотании может несколько усиливаться, тогда как дисфагия отмечается пациентом только в момент глотания.
4. Перечислите причины globus sensation по мере убывания частоты их встречаемости.
• Желудочно-пищеводный рефлюкс.
• Тревожные состояния (диагноз невозможно установить без обследования, которое позволяет исключить наличие органической патологии).
• Рак нижних отделов глотки на ранней стадии.
• Зоб.
5. Каковы причины развития орофарингеальной дисфагии?
В широком смысле орофарингеальная дисфагия является результатом нарушения процесса проталкивания комка пищи (так называемая пропульсивная дисфагия) или нарушения анатомии как глотки, так и пищевода (так называемая структурная, или анатомическая, дисфагия) (см. таблицу). Нарушение проталкивания пищевого комка развивается вследствие дисфункции контрольных механизмов центральной нервной системы, регулирующих работу гладких мышц, или поражения периферических нервов. Анатомические нарушения могут быть результатом роста опухоли, последствиями хирургического вмешательства, травмы, химического ожога или являются врожденными. В некоторых случаях при наличии дисфагии отсутствуют какие-либо рентгенологические признаки поражения глотки или пищевода; двигательные нарушения при этом регистрируются более чувствительными методами, такими как электромиография (ЭМГ) или регистрация стимуляции периферических нервов. Однако, даже если результаты всех этих исследований находятся в пределах нормы, нарушение глотания может быть первым проявлением органического заболевания.
Нарушения мозгового кровообращения (при поражении продолговатого мозга и больших участков коры) Болезнь Паркинсона (Parkinson) Боковой амиотрофический склероз Множественный склероз Дегенеративные заболевания (например, болезньАльцгей-мера [Alzheimer], хорея Гентингтона [Huntington], атаксия Фридрейха [Friedreich]) Опухоли центральной нервной системы Полиомиелит и постмиелитный синдром Церебральный паралич Паралич черепно-мозговых нервов Паралич возвратного гортанного нерва Мышечные: Мышечная дистрофия (Дюшена [Duchenne], окулофарингеальная) Миозит и дерматомиозит
Myasthenia gravis Синдром Итона-Ламберта (Eaton-Lambert) Метаболические: Гипотиреоидизм с микседемой Гипертиреоидизм Воспалительные/аутоиммунные: Системная красная волчанка Амилоидоз Саркоидоз Инфекционные: Синдром приобретенного иммунодефицита с поражением центральной нервной системы Сифилис (спинная сухотка) Ботулизм Бешенство Дифтерия Менингит Вирусы (Коксаки, вирус простого герпеса)
6. Имеется ли связь между развитием дисфагии у взрослых и перенесенным ими в детстве полиомиелитом?
Да, имеется, даже в тех случаях, когда бульбарные отделы мозга изначально не были поражены. Постполиомиелитный синдром можно определить как дисфункцию двигательных нейронов продолговатого мозга, развивающуюся вследствие первичной или продолжающейся нестабильности ранее поврежденных двигательных нейронов. В типичных случаях Постполиомиелитный синдром включает в себя такие симптомы поражения костно-мышечной системы, как слабость и атрофия пораженных мышц. Симптомы заболевания развиваются у больных спустя 25-35 лет после перенесенного полиомиелита и могут затрагивать даже те двигательные нейроны (лимбических бульбарных отделов), которые не были изначально вовлечены в патологический процесс. При остром инфекционном заболевании нейроны продолговатого мозга повреждаются не более чем в 15 % случаев. Однако недавно проведенные исследования показали, что при постполиомиелитном синдроме у всех пациентов имеются бульбарные нарушения, хотя дисфагия встречается достаточно редко. Нарушение глотания наиболее резко выражено при первичном поражении продолговатого мозга.
7. Сколько времени требуется для восстановления функции глотания при возникновении дисфагии у больных с инсультами?
У 25-50 % больных с инсультами возникают явления орофарингеальной дисфагии. В связи с этим важно знать, что нарушения глотания, связанные с развитием инсульта, спонтанно происходят в течение первых двух недель. Поэтому таким пациентам рекомендуется проводить только действительно необходимые диагностические процедуры. Если же симптомы дисфагии сохраняются по истечении указанного срока, следует принять все меры для выяснения ее причин.
8. Поражение ствола мозга при инсульте гораздо чаще приводит к развитию орофарингеальной дисфагии, чем поражение полушарий. С чем это связано?
Центр регуляции глотания расположен с двух сторон в ретикулярной форнации ствола мозга ниже ядер солитарного тракта. Идущие от центра глотания эфферентные волок на напрямую или через промежуточные нейроны, локализованные в двойном ядре, соединяются с двигательными нейронами, иннервирующими глотательную мускулатуру. В связи с этим инсульты в области продолговатого мозга наиболее часто являются причиной тяжелых нарушений глотания; при этом глотательный "ответ" может полностью отсутствовать или же затруднена начальная фаза глотания.
9. Как необходимо обследовать пациентов с дисфагией, усиливающейся к концу дня и при приеме твердой пищи, гнусавостью голоса и птозом?
Перечисленные симптомы являются классическими для тяжелой псевдопаралитической миастении (ту asthenia gravis). My asthenia gravis представляет собой аутоиммунное заболевание, характеризующееся прогрессирующей деструкцией ацетилхолиновых рецепторов в нейромышечных синапсах. Наиболее характерными признаками заболевания является слабость некоторых произвольных (поперечно-полосатых) мышц, особенно иннервируемых нейронами двигательных ядер ствола мозга. При прогрессировании заболевания в патологический процесс почти всегда вовлекаются черепно-мозговые нервы; особенно часто поражаются глазодвигательные мышцы, что приводит к появлению птоза и диплопии. Менее часто патологический процесс затрагивает мимические, жевательные и глотательные мышцы; явления дисфагии наблюдаются более чем у трети пациентов. Заболевание характеризуется прогрессирующей слабостью мышц с рецидивирующими мышечными контрактурами. Пациентам с подозрением на ту asthenia gravis необходимо выполнить исследование уровня антихолинэстеразных антител. Однако чувствительность данного метода при диагностике тяжелой псевдопаралитической миастении составляет не более 90 %. При подозрении на ту asthenia gravis оправдана попытка лечения больного ингибиторами ацетилхолинэстеразы, такими как хлорид эдрофония (Tensilon) или бромид пиридостигмина (Mestinon). Данное лечение следует проводить даже при отсутствии в крови антихолинэстеразных антител.
10. Является ли рентгеноконтрастное исследование с бариевой взвесью адекватным методом диагностики орофарингеальной дисфагии? Объясните почему?
Наиболее адекватными методами выявления орофарингеальной дисфагии являются рентгенокинематография или видеорентгеноскопия акта глотания. Пациент при этом должен находиться в вертикальном положении. Поскольку акт глотания на уровне глотки продолжается доли секунды, для детальной визуализации мышечных сокращений необходимо, чтобы частота смены кадров составляла 15-30/с. Кроме того, когда запись сделана с такой частотой, ее можно просмотреть в более медленном режиме и внимательно изучить все имеющиеся изменения. Данное исследование не является аналогом рентгеноскопии с бариевой взвесью, которая позволяет оценить в основном только состояние пищевода, проводится в положении лежа и фиксирует лишь несколько моментов прохождения бариевой взвеси по ротоглотке.
11. Почему одновременное вовлечение в патологический процесс ротоглотки и пищевода является не характерным для любого заболевания неинфекционного генеза?
Медицинский эксперт статьи

Функция глотания состоит в точно управляемом переносе пищевого комка и жидкости изо рта в пищевод. Так как воздушный и пищевой потоки, пересекаясь, имеют общий путь во рту и глотке, существует тонкий механизм их разделения во время глотания, чтобы предотвратить попадание заглатываемой пищи в воздухоносные пути. Выделяют оральную подготовительную фазу, собственно оральную фазу глотания и глотательный рефлекс. Чтобы пищевой комок проходил через пищевод включается рефлекторный механизм. При этом существенным элементами глотания являются исключение носоглотки (nasopharynx) с помощью велофарингеального перекрытия,проталкивание комка в глотку с помощью насосного движения языка, перекрытие гортани с помощью надгортанника и глоточная перистальтика, которая вытесняет пищу через крикофарингеальный сфинктер в пищевод. Подъём гортани способствует предотвращению аспирации и подниманию основания языка, что облегчает проталкивание пищи вниз в глотку. Верхний воздухоносный путь закрывается апроксимацией и напряжением надгортанника, нижний - ложными голосовыми связками и, наконец, истинными голосовыми связками, которые действуют как клапан, предотвращающий попадание пищи в трахею.
Попадание в воздухоносный путь инородного материала обычно вызывает кашель, который зависит от напряжения и силы экспираторных мышц, включая мышцы живота, m. latissimus и m. pectoralis. Слабость нёбной занавески вызывает носовой оттенок голоса и попадание жидкой пищи в нос при глотании. Слабость языка затрудняет выполнение важнейшей насосной функции языка.
Координация глотания зависит от интеграции сенсорных путей от языка, слизистой полости рта и гортани (краниальные нервы V, VII, IX, X) и включения произвольных и рефлекторных сокращений мышц, иннервируемых V, VII и X-XII нервами. Медуллярный центр глотания расположен в области nucleus tractus solitarius очень близко к респираторному центру. Глотание координируется с фазами дыхания таким образом, чтобы глотательное апноэ следовало бы за вдохом, предотвращая аспирацию. Рефлекторное глотание остаётся нормально функционирующим даже при персистирующем вегетативном состоянии.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Основные причины дисфагии:
I. Мышечный уровень:
- Миопатия (окуло-фарингеальная).
- Миастения.
- Дистрофическая миотония.
- Полимиозит.
- Склеродермия.
II. Невральный уровень:
A. Односторонние повреждения. Слабо выраженная дисфагия (поражение каудальной группы нервов при переломе основания черепа, тромбозе яремной вены, опухоли гломуса, синдроме Гарсена, редко - при рассеянном склерозе).
III. Двусторонние поражения:
- Дифтерийная полинейропатия.
- Опухоль в области основания черепа.
- Полинейропатия Гийена-Барре.
- Идиопатическая краниальная полинейропатия.
- Менингит и карциноматоз оболочек.
III. Ядерный уровень:
A. Односторонние повреждения:
- Преимущественно сосудистые поражения ствола, при которых дисфагия представлена в картине альтернирующих синдромов Валенберга-Захарченко, Сестана-Шене, Авеллиса, Шмидта, Тепиа, Берне, Джексона.
- Более редкие причины: сирингобульбия, глиома ствола мозга, мальформация Арнольда-Киари.
В. Двусторонние повреждения (бульбарный паралич):
- Боковой амиотрофический склероз.
- Инфаркт или геморрагия в продолговатом мозге.
- Полиомиелит.
- Сирингобульбия.
- Прогрессирующая спинальная амиотрофия (бульбарные формы у детей; бульбоспинальная форма - у взрослых).
IV. Надъядерный уровень (псевдобульбарный паралич):
- Сосудистое лакунарное состояние.
- Перинатальная травма.
- Черепно-мозговая травма.
- Боковой амиотрофический склероз.
- Дегенеративно-атрофические заболевания с вовлечением пирамидной (псевдобульбарный синдром) и экстрапирамидной системы (псевдо-псевдобульбарный паралич), в том числе прогрессирующий супрануклеарный паралич, болезнь Паркинсона, множественная системная атрофия, болезнь Пика, Крейтцфельдта-Якоба болезнь и др.
- Гипоксическая энцефалопатия.
V. Психогенная дисфагия.
Заболевания, поражающие непосредственно мышцы или мионевральные синапсы, могут сопровождаться дисфагией. Окулофарингеальная миопатия (окулофарингеальная дистрофия) - вариант наследственной миопатии, отличающейся поздним началом (обычно после 45 лет) и проявляющейся слабостью ограниченного числа мышц, главным образом медленно прогрессирующим двусторонним птозом и дисфагией, а также изменением голоса. На поздних стадиях возможно вовлечение мышц туловища. Эти весьма характерные клинические особенности и служат основанием для диагностики.
Миастении дебютируют (в 5-10 %) дисфагией в качестве моносимптома. Присоединение флюктуирующей слабости в других мышцах (глазодвигательных, лицевых и мышцах конечностей и туловища), также электромиографическая диагностика с прозериновой пробой подтверждают диагноз миастении.
Дистрофическая миотония как причина дисфагии легко распознаётся на основании типичного аутосомно-доминантного типа наследования и уникальной топографии мышечных атрофии (m. levator palpebre, мимические, жевательные в том числе височные, кивательные мышцы, а также мышцы предплечий, кистей и голеней). Характерны дистрофические изменения в других тканях (хрусталик, яички и другие эндокринные железы, кожа, пищевод и, в некоторых случаях - мозг). Присутствует характерный миотонический феномен (клинический и на ЭМГ).
Полимиозит - аутоиммунное заболевание, характеризующееся ранним расстройством глотания (бульбарный синдром миогенного характера), проксимальной мышечной слабостью с миалгиями и уплотнениями мышц, сохранными сухожильными рефлексами, высоким уровнем КФК, изменениями на ЭМГ и в биоптате мышечной ткани.
Склеродермия может поражать пищевод (эзофагит с характерной рентгенологической картиной), проявляясь дисфагией, которая выявляется обычно на фоне системного процесса, поражающего кожу, суставы, внутренние органы (сердце, лёгкие). Часто развивается синдром Рейно. При железодефицитной анемии атрофические изменения слизистой оболочки глотки и пищевода, а также спастическое сужение его начальной части (синдром Пламмера-Винсона) являются ранним симптомом и иногда предшествуют развитию анемии. Выявляется гипохромная анемия и низкий цветной показатель.
A. Односторонние повреждения
B. Двусторонние поражения
Двусторонние поражения стволов каудальных краниальных нервов характерно в основном для некоторых полинейропатий и оболочечных процессов. Дифтерийная полинейропатия, как и ОВДП или некоторые другие варианты полинейропатий (поствакцинальная, паранеопластическая, при гипертиреозе, порфирии) может приводить к тяжёлой тетраплегии с чувствительными расстройствами, бульварными и другими стволовыми нарушениями вплоть до паралича дыхательных мышц (тип Ландри) и полной утраты возможности самостоятельного глотания.
Идиопатическая краниальная полинейропатия (идиопатическая множественная краниальная нейропатия) встречается реже и может протекать как односторонний или как двусторонний процесс. Она характеризуется острым началом с появлением головной или лицевой боли, чаще в периорбитальной и лобно-височной области. Боль носит постоянный ноющий характер, её нельзя отнести ни к сосудистому, ни к невралгическому типу. Обычно через несколько дней наблюдается картина последовательного или одновременного вовлечения нескольких (не менее двух) краниальных нервов (III, IV, V, VI, VII нервы; возможно вовлечение II пары и каудальной группы нервов). Не вовлекаются обонятельный и слуховой нервы. Возможно как монофазное, так и рецидивирующее течение. Плеоцитоз в ликворе не характерен; возможно повышение белка. Типичен хороший терапевтический эффект глюкокортикоидов. Заболевание требует исключения симптоматической краниальной полинейропатии.
Для карциноматоза мозговых оболочек характерно двустороннее последовательное (с интервалом в 1-3 дня) вовлечение краниальных нервов. Опухоли основания черепа (в том числе при синдроме Гарсена), блюменбахова ската или каудальных отделов ствола головного мозга сопровождаются вовлечением V-VII и IX-XII и других нервов. В этих случаях дисфагия наблюдается в картине поражения нескольких краниальных нервов. Решающее диагностическое значение имеет нейровизуализационное исследование.
А. Односторонние повреждения
Односторонние повреждения. Самая частая причина одностороннего повреждения ядер каудальной группы нервов - сосудистые поражения ствола головного мозга. При этом дисфагия представлена в картине альтернирующих синдромов Валенберга-Захарченко (чаще), или (очень редко) Сестана-Шене, Авеллиса, Шмидта, Тепиа, Берне, Джексона. Течение заболевания и характерная неврологическая симптоматика в этих случаях редко даёт повод для диагностических сомнений.
Более редкие причины одностороннего повреждения каудальных отделов ствола мозга: сирингобульбия, глиома ствола мозга, мальформация Арнольда-Киари. Во всех случаях неоценимую диагностическую помощь оказывают методы нейровизуализации.
В. Двусторонние повреждения (бульбарный паралич)
Двусторонние повреждения (бульбарный паралич) на ядерном уровне могут вызываться сосудистыми, воспалительными и дегенеративными заболеваниями, затрагивающими каудальные отделы ствола головного мозга (продолговатый мозг). Бульбарная форма бокового амиотрофического склероза уже на ранних этапах болезни проявляется нарушением глотания, что, как правило, сопровождается дизартрией, ЭМГ-признаками страдания мотонейронов (в том числе в клинически сохранных мышца) и прогрессирующим течением системного процесса.
Инфаркт или геморрагия в продолговатом мозге при двустороннем повреждении всегда проявляются массивной общемозговой и очаговой неврологической симптоматикой и дисфагия является характерной её частью.
Полиомиелит у взрослых обычно не ограничивается поражением бульбарных функций; однако у детей возможна бульбарная форма (обычно поражаются нейроны VII, IX и X нервов). В диагностике кроме клинической картины важно учитывать эпидемиологическую ситуацию и данные серологических исследований.
Сирингобульбия отличается симптомами поражения не только моторных ядер IX, X, XI и XII ядер (дисфония, дизартрия, дисфагия; при более высокой локализации может вовлекаться и лицевой нерв), но и характерными чувствительными нарушениями на лице по сегментарному типу. Медленное течение заболевания, отсутствие проводниковых симптомов при этой форме и характерная картина на КТ или МРТ делают диагностику, не очень сложной.
Прогрессирующая спинальная амиотрофия, проявляющаяся дисфагией, у детей и взрослых протекает в разных формах.
Синдром Фацио-Лонде (Facio-Londe), по-другому называемый прогрессирующим бульбарным параличом у детей, является редким наследственным заболеванием, поражающим детей, подростков и молодых людей. Болезнь обычно начинается с респираторных (стридор) расстройств, к которым затем присоединяется diplegia facialis, дизартрия, дисфония и дисфагия. Пациенты умирают спустя несколько лет от начала болезни. Верхний мотонейрон обычно не страдает.
Бульбоспинальная амиотрофия у взрослых, называемая синдромом Кеннеди (Kennedy) наблюдается почти исключительно у мужчин (Х-сцепленный тип наследования) чаще всего в возрасте 20-40 лет и характеризуется довольно необычным сочетанием дистальных атрофии (сначала в руках) с негрубыми бульбарными знаками. Отмечается лёгкий паретический синдром, иногда - эпизоды общей слабости. Имеются фасцикуляции в нижней части лица. Довольно типична гинекомастия (примерно в 50 %). Возможен тремор, иногда - crampi. Течение довольно доброкачественное.
Самая частая причина дисфагии в картине псевдобульбарного синдрома - сосудистое лакунарное состояние. Наблюдается картина не только двустороннего поражения кортикобульбарных путей, но и двусторонние пирамидные знаки, нарушения походки (дисбазия), рефлексы орального автоматизма, нередко - нарушения мочеиспускания; часто выявляется нарушение когнитивных функций, на МРТ - множественные очаги размягчения в полушариях мозга у больного с сосудистым заболеванием (чаще всего - гипертоническая болезнь).
Псевдобульбарный синдром нередко встречается при перинатальной травме. Если последняя сопровождается спастической тетраплегией, то возможны грубые нарушения речи, респираторные затруднения и дисфагия. Как правило, присутствуют и другие симптомы (дискинетические, атактические, нарушение психического созревания, эпилептические припадки и другие).
Черепно-мозговая травма может приводить к различным вариантам спастических параличей и выраженному псевдобульбарному синдрому с расстройством бульбарных функций, в том числе и глотания.
Дисфагия может наблюдаться в картине различных форм множественных системных дегенерации и паркинсонизме (идиопатическом и симптоматическом). Речь идёт о прогрессирующем надъядерном параличе, множественной системной атрофии (в трёх её вариантах), болезни диффузных телец Леви, кортикобазальной дегенерации, болезни Паркинсона, сосудистом паркинсонизме и некоторых других его формах.
При большинстве указанных форм в клинической картине заболевания присутствует синдром паркинсонизма, среди проявлений которого иногда имеет место дисфагия, достигающая у отдельных пациентов заметной степени выраженности.
Самой частой этиологической формой паркинсонизма, сопровождающейся дисфагией, считается болезнь Паркинсона, диагностические критерии которой также унифицированы, как и критерии диагноза прогрессирующего супрануклеарного паралича, мультисистемной атрофии, кортико-базальной дегенерации и болезни диффузных телец Леви. В целом паркинсонизм в картине мультиситемных дегенерации отличается отсутствием тремора покоя, ранним развитием постуральных нарушений, быстрым темпом прогрессирования, низкой эффективностью дофасодержащих препаратов.
Дифференциальный диагноз проводят с другими формами ней-рогенной дисфагии, отказом от приёма пищи при синдроме негативизма, висцеральными расстройствами <соматогенная дисфагия).

О такой проблеме, как дисфагия (затрудненное глотание), говорят в случае, когда проблемой становится проглатывание не только пищи твердой, но и жидкой.
Если вдруг почему-то стало трудно глотать, беспокойство может вызывать не только само возникшее расстройство, но и сопутствующие ему ощущения: удушье, тошнота с головокружением либо без оного. И тогда уже сразу становится не до такой мелочи, как сомнительная свежесть выдыхаемого воздуха.
Следует помнить, что глотание это не просто процесс транспортировки еды через пищевод. Это ещё и ритуал массажа пищевым комом интимно прилегающей к нему трахеи и мощных сосудисто-нервных пучков.
Расстроить акт глотания может не только растущая в пищеводе опухоль или грыжа его стенки – дивертикул, но и давление, оказываемое снаружи, и иные причины.
Это сработал защитный механизм: глаза увидели опасность, и мозг скомандовал: остановись, замри!
И горло действительно сжалось, не впуская угрожающее явление внутрь организма – сработал рефлекс, приводящий в действие мускулатуру органов, расположенных на шее.
А это не только дыхательное горло, здесь же проходит и пищевод. И его мышцы также сократились по команде сверху.
Неврологическая патология, приводящая к развитию синдрома дисфагии, включает как остро развившиеся состояния, так и болезни, вызывающие изменения в нервной системе постепенно и длительно.
К первой категории можно отнести следующие заболевания:

Болезнь Паркинсона почти всегда провоцирует трудности в глотании пищи
Существуют и иные патологии, но их вклад в развитии дисфагии менее весом.
Казалось бы, что общего между ботулизмом и болезнью Паркинсона – между некачественными домашними консервами и старческой немощью? Да и между остальными причинами тоже? Действующим началом при всех этих непохожих состояниях являются яды.
Если при ботулизме мозг остро поражается токсином размножающегося без доступа воздуха микроорганизма, то при недостаточности мозгового кровообращения (в любом возрасте) образуются недоокисленные продукты обмена веществ в мозговой ткани. Действующие гораздо медленней, но столь же неотвратимо, как и яд микроба.
То же самое происходит и при острой мозговой катастрофе – инсульте, и во всех перечисленных выше случаях, приводящих либо к острому отеку головного мозга, либо к расстройству проводимости в структурах продолговатого мозга, отвечающего за дыхание и глотание.
Классификация и симптоматика
Симптоматика дисфагии обусловлена не только провоцирующей причиной, но также зависит от степени и глубины ее развития – вовлечением в процесс тех или иных мышц пищевода и смежных с ним областей.
Посему дисфагия классифицируется, подразделяясь на:
- орофарингеальную;
- эзофагеальную;
- крикофарингеальную;
- не связанную с деятельностью пищеводной мускулатуры.

Первый (орофарингеальный) уровень – это область ротоглотки, откуда глотаемому куску трудно переместиться в пищевод вследствие ли патологии мускулатуры данной зоны, расстройства ее нервной регуляции, либо изменений, возникших в окологлоточных структурах.
Эзофагеальная дисфагия (чисто пищевода) может иметь 3 уровня:
- верхний;
- средний;
- нижний.
Обусловлена она либо механически трудной проходимостью пищевода, не связанной с деятельностью его мышц, либо расстройством функционирования последних, обусловленных той или иной причиной. Механическим препятствием может быть опухоль, рубец от ожога пищевода и аналогичные факторы.
Дисфункцию же могут вызывать как интоксикация микробными ядами, так и вегетативный невроз или иные поводы. В случае дисфункции круговой мускулатуры верхнего пищеводного жома говорят о дискоординации на крикофарингеальном уровне, или о крикофарингеальной дискоординации.
Последняя группа причин – это передавливание пищевода извне, как в случае с его пережатием аневризмой аорты и другими аналогичными вариантами.
В зависимости от серьезности ситуации описываются 4 степени дисфагии:
- первая – не проглатывается твёрдая пища;
- вторая – при невозможности проглатывания твёрдой пищи еда в состоянии пюре (полужидкая и мягкая) проходит пищевод свободно;
- третья – пищевод проходим исключительно для жидкостей;
- четвертая – проглатывание абсолютно неосуществимо, тяжело глотать даже слюну.
Крайняя степень ощущений – это острая боль в центре грудины, сравнимая с сердечной.
Затрудненное глотание, как симптом неврозов
Состояние, именуемое также функциональной дисфагией, служит симптомом разнообразной природы неврозов.
В группу риска входят лица обеих полов, но с большей частотой возникновения у женщин и с возрастным порогом в 40 лет для мужчин, за которым состояние трудного глотания наступает крайне редко.
Детская нервная дисфагия дает знать о своём существовании в грудном возрасте и раннем детстве рвотой либо срыгиваниями, беспокойством с расстройствами сна и аппетита.
Дети, достигшие возраста школьников, выделяются необъяснимой раздражительностью и агрессивностью, замкнутостью, сменяющейся нарочитым, натужным весельем.
Симптомами начала нервной дисфагии на данном отрезке жизни могут стать непереносимость поездок в транспорте, вызывающих тошноту и рвоту (как от укачивания), субтильное (несмотря на достаточный и даже повышенный аппетит) телосложение, склонность к поражению организма острыми инфекциями и хроническое носительство патогенной рото- и носоглоточной микрофлоры.
Особенности расстройства в детском возрасте
Основанием для возникновения дисфагического расстройства у детей может служить как врожденная, так и приобретенная в продолжение жизни патология:
- нервной системы;
- позвоночника;
- глотки;
- непосредственно пищевода.
Конкретно нарушение глотания может быть симптомом атетоза, детского церебрального паралича, синдрома Бехтерева-Россолимо, болезни Арнольда-Киари, либо признаком аномалии развития пищевода, глотки, расщелины позвоночника.
У грудного ребенка заподозрить наличие расстройства можно по следующим особенностям поведения во время кормления:
- неестественное положение головы и шеи;
- очевидная трудность проглатывания при сосании груди или приеме молочной смеси, сосание с длительными остановками для проглатывания;
- отказ от продолжения сосания, несмотря на неестественно малый объем принятого, далекий от нормы;
- закашливание либо остановка дыхания с покраснением лица;
- выплёскивание съеденного из ноздрей.
Описанные особенности могут возникать и в процессе и после поения водой, с меньшей либо одинаковой выраженностью симптомов.
У ребенка более старшего возраста дисфагия может стать причиной частых пневмоний либо бронхитов, развития астмы (при отсутствии заболевания у родственников), быть причиной покраснения лица в продолжение и после приёма пищи.
Методы диагностики
Поскольку причиной дисфагии могут быть самые разные состояния, то помимо учета объективных данных комплексная диагностика подразумевает проведение следующих исследований:
- рентгеноскопии пищевода с барий-контрастированием;
- ЭФГДС;
- УЗИ щитовидной железы.
В диагностическом процессе непременным является участие ЛОР-врача.
Оказание медицинской помощи
Принципы лечения стоят в прямой зависимости от причины расстройства глотания.
При наличии объемного образования, приводящего к расстройству механики продвижения (опухоли, рубца, дивертикула пищевода), 
производится оперативное их иссечение.
Болезни глотки инфекционно-воспалительной природы лечатся применением комплекса соответствующих препаратов и методик, в то время как функциональная (нервная) дисфагия требует лечения у невролога, психотерапевта (психоневролога).
При дисфагии, обусловленной рефлюкс-эзофагитом, лечение осуществляется препаратами класса Омепразола и Домперидона.
О последствиях и профилактике
В экстренных случаях необходимо оказание неотложной медицинской помощи, либо же проводится экстренная госпитализации пациента. Медпомощь сводится к мерам по освобождению дыхательных путей от попавшей в них пищи и восстановлению проходимости пищевода при застревании в нём пищевого кома,
При игнорировании причин, ведущих к дисфагии в обыденной жизни, последствия могут быть самыми печальными: прободение дивертикула, ведущее к медиастиниту, разрыв аневризмы аорты, способный вызвать смерть в течение считанных минут, медленное угасание от рака пищевода.
Отсюда вытекает необходимость профилактики патологии, приводящей к описанному состоянию. Осуществляется она путем диспансерного наблюдения врачами: педиатром, онкологом, ЛОР-врачом, невропатологом и прочими специалистами.
Не менее важным является выполнение родителями малолетних пациентов и пациентами-взрослыми предписаний врачей по диете, режиму и соблюдение правил приема назначенных медикаментов.
Читайте также:


