Доктор по нервам лица
Общая информация о вегетативной регуляции
Нервная система отвечает за работу всех органов, обеспечивает нормальное взаимодействие человеческого тела с окружающей средой, делится на 2 вида:
- Соматический. Отвечающий за телодвижения, мышечную активность.
- Вегетативный регулирует работу внутренних органов, кровеносной, эндокринной систем.
В вегетативном отделе поддерживается гомеостаз, устройство организма остается неизменным и поддерживается его жизнеспособность. Вегетативная нервная система не контролируется сознанием, поэтому она автономно регулирует работу органов и реакции организма на меняющееся воздействие среды обитания.
Симпатическая составляющая контролирует внутренние ресурсы организма, обеспечивает качественную работу. Парасимпатическая ветка улучшает процесс восстановления собственных сил, способствует переходу систем и органов в экономичную затрату энергии. Корректируется взаимодействие структур организма во время отдыха, когда сознание отключено.
Разберемся, что происходит при нарушении работы вегетативной нервной системы:
- Изменение эмоционального фона.
- Перепады АД и температуры.
- Человека тошнит, болит голова.
- Качество сна ухудшается, днем чувствуется усталость.
- Пациент плохо есть.
- Трудности с концентрацией и памятью.
- Рвотные позывы, панические атаки, боязнь смерти, пациент опасается находиться в толпе или оставаться в одиночестве, появляется мнительность.
- Не хватает воздуха, дыхание частое, поверхностное, когда начинается паника, ритм сердцебиения сбивается.
- Проблемы с пищеварением.
- Болит сердце, давит грудь.
- Холодно в ступни и руки.
- Интенсивное потоотделение.
- Лицо бледнеет или краснеет.
- Кружится голова.
- Человек может терять сознание.
С учетом преобладающих симптомов различают такие категории ВСД:
- При гипертонической форме развивается тахикардия, переутомление, болит голова, плохой сон, страх без явных причин, увеличивается показатель АД.
- ВСД по гипотоническому типу отличается слабостью, апатией, низкой работоспособностью, сонливостью, плохим настроением, пониженным АД, учащенными обмороками.
- Для смешанного вида характерны все вышеперечисленные признаки, они могут чередоваться.
Проявления патологии, классификация по МКБ-10
При ВСД патологические отклонения могут наблюдаться практически в любой системе организма. По международной классификации болезней вегетативная дистония отдельный код не имеет. Она кодируется по нарушениям, которые становятся причиной заболевания.
Для сбоев в работе сердца, ЖКТ, ЦНС применяют шифр F45.3 — соматическая или психосоматическая дисфункция. ВСД, протекающая по гипертоническому типу, доктора обозначают шифром I10 или I15 — первая или вторая степень артериальной гипертензии. Эмоциональные расстройства кодируются как R45.8. Другие нарушения автономной нервной системы обозначают кодом G90.
Наиболее часто встречаются поражения следующих органов и систем:
- Сердечно-сосудистая система. Характерны боли в области сердца, учащение сердцебиения, нарушения сердечного ритма, колебания артериального давления.
- Система органов дыхания. Жалобы на учащение дыхания, чувство нехватки воздуха, ощущение тяжести в груди, приступы одышки при волнении.
- Система терморегуляции — повышение температуры тела до субфебрильных цифр или снижение ниже нормальных значений, которые не обусловлены органической патологией.
- Система пищеварения. Характерны боли в животе, снижение аппетита, отрыжка, тошнота, рвота, нарушения стула.
- Мочеполовая система. Наблюдается учащенное, болезненное мочеиспускание, снижение потенции.
- Центральная нервная система. Жалобы на слабость, вялость, быструю утомляемость, плохой сон, раздражительность, приступообразные или постоянные головные боли, икоту, панические атаки и невроз.
К кому обращаться
Признаки вегетососудистой дистонии отличаются разнообразием, поскольку могут относиться к разным системам организма. Поэтому люди интересуются, какой врач лечит ВСД. Все обуславливается преобладающими признаками со стороны внутренних органов. Предпочтительно обращаться за рекомендациями к терапевту или семейному доктору. Он порекомендует узкопрофильного специалиста, способного оказать помощь:
- Кардиолог поможет, если возникают проблемы с сердцем и сосудами.
- За нервную систему отвечает невропатолог.
- Гастроэнтеролог лечит расстройства ЖКТ.
- Психолог рассматривает проблему психо-вегетативных кризов, приступов паники, неврозов.
Специалисты терапевтического профиля принимают в городских больницах. Часто специалисты стараются обращаться в платные центры. В отдельных крупных населенных пунктах разрабатываются специальные центры, отвечающие за диагностику и терапию синдрома вегетативной дисфункции. За прием отвечают вегетологи, специализирующиеся отдельно на вегетативных расстройствах.
Пациенту предстоит собрать все анализы, документы из стационарных отделений, результаты выполненных обследований. Предпочтительно документы раскладывать в хронологическом порядке, чтобы врачу было удобнее определить динамику состояния пациента.
Еще одни анализы перед походом к врачу выполнять не нужно, поскольку специалист перед терапией сам определит, каких данных ему не хватает для диагностики. Это дает возможность сохранить свое время и платежные средства.
Когда пациенты возвращаются к кардиологам, нужно готовиться к назначению ЭКГ. Поэтому нужно одеваться таким образом, чтобы без особых трудностей оголялись лодыжки и запястья для применения электродов.
Гастроэнтеролог выписывает направление на УЗИ органов брюшины не в каждом медучреждении предоставляются одноразовые салфетки или полотенца, которые необходимы для удаления геля после процедуры. Поэтому предпочтительно захватить их с собой. Возможно, придется купить бахилы или домашние тапочки.
Постфактум
Любой врач (терапевт, сомнолог, невролог, психолог или психиатр), к которому человек обратился с проблемой бессонницы, кроме непосредственно лечения, порекомендует ему внести некоторые коррективы в поведение в быту.
В любом случае необходимо придерживаться той схемы лечения, которую в индивидуальном порядке расписал специалист, а не принимать лекарства наугад – по рекламным роликам или советам знакомых.
Зачем нужен психотерапевт
Участие психотерапевтов в большинстве случаев необходимо для решения проблем с ВСД. Например, пациенты могут жаловаться на симптомы в грудине, но обследование не показывает, что проблемы с сердцем, при этом у человека возникают панические атаки несколько раз. Невролог рассматривает эту ситуацию, как типичную для ВСД, проводит терапию по стандартной схеме, делая упор на лечение нервной системы. Однако состояние ухудшается после лечения.
Для подобного примера характерно то, что специалист упускает психическое расстройство, поскольку это не его профессиональное направление. Далее специалист неспособен по собственной инициативе определять какие-то расстройства психики. Это не указывает на принцип этики и общую работу медицинской отрасли.
Переориентация на психотерапию сразу дает положительный результат, пациенту удалось восстановить здоровье, нервные расстройства перестали давать о себе знать.
Перечислим распространенные медикаменты:
- Антидепрессанты.
- Транквиллизаторы.
- Нейролептики.
- Ноотропные препараты.
Причины невроза при ВСД
Почему же возникает невроз при ВСД? Доктора выделяют несколько наиболее распространенных причин:
- психические травмы, в том числе, нанесенные в детстве;
- избыточные эмоциональные и физические нагрузки, хроническое переутомление и недостаток сна;
- напряженная обстановка в семье или на рабочем месте, вызванные ею сильные негативные переживания;
- невозможность разрешения какой-либо ситуации, внутренний конфликт внутри себя;
- генетическая предрасположенность.
Гастроэнтерологи
В результате перенесенных нервных потрясений, перенапряжения у людей возникают проблемы с пищеварением. К гастроэнтерологу нужно обращаться в таких ситуациях:
- Тошнота, рвотные позывы.
- Колики в кишечнике.
- Метеоризм.
- Боль в желудке.
Расстройства пищеварительной системы при ВСД – отдельная ситуация. Для выявления вегетососудистой дистонии гастроэнтерологу придется провести такие обследования:
- Лабораторные.
- МРТ.
- УЗИ.
- Дополнительные процедуры.
При определении расстройства определяется рацион питания, уменьшаются физические нагрузки на организм и т.д.
Что нужно, чтобы результат стал положительным
Практика показывает: чаще всего ВСД диагностируется у подростков. Это объясняется гормональной перестройкой организма в пубертатном периоде. Однако симптомы дистонии нередко сопровождают и взрослого человека. Чаще это бывает у женщин, чем у мужчин, в силу большей эмоциональности, особенностей нервной системы, эмоциональной перегруженности. Запущенная симптоматика ВСД у подростков грозит перерастанием нервной дисфункции в более серьезные расстройства органов и систем. Что касается женщин, то их нервно-эмоциональное состояние еще и влияет на внутриутробное развитие ребенка при беременности. Это нельзя не учитывать при наличии признаков ВСД.
Кардиолог
При ВСД пациенты жалуются на боль в сердце. К кардиологу обращаются в таких ситуациях:
- Расстройства сердечных ритмов.
- Боль в сердце.
- Недостаток воздуха.
- Неприятное чувство в левой части грудины.
- Перепады давления.
Сердечная недостаточность провоцируется нехваткой кислорода в области сердца и кровеносных сосудов. У человека появляется подозрение на инфаркт, гипертонию, другие расстройства или болезни сердца.
Кардиолог отправляет пациента на:
- Рентген.
- Кардиограмму.
- МРТ.
- Другие анализы.
Для устранения кровеносной сосудистой дистонии и других видов патологии сердца специалист помогает подобрать сосудорасширяющие средства для стимуляции кровообращения.
Лечение вегето-сосудистой дистонии у взрослых
Лечение вегето-сосудистой дистонии проводится индивидуальными методами, которые приходится подбирать для каждого пациента в отдельности. Это объясняется большим количеством причин и симптомов, обуславливающих развитие данного заболевания. Современная медицина располагает большим арсеналом терапии ВСД.
Этиологическое лечение – устранение причины
В первую очередь важно добиться улучшение психо-эмоционального фона человека, путем уменьшения количества стрессов и конфликтов, нормализации отношений в семье, на работе.
Для эффективного лечения инфекционно-токсической формы ВСД у взрослых потребуется проверка полости рта и санация всех выявленных воспалительных заболеваний (кариес, тонзиллит, гингивит и др.).
Если же появление дистонии связано с особым видом труда, то необходимо пересмотреть и учесть все профессиональные вредности и по возможности устранить их. Если это не осуществимо, то пациент должен всерьез задуматься о смене рода работы.
Психотерапия и аутотренинг
Невропатолог
В большинстве примеров именно невропатолог занимается терапией ВСД. Расстройства нервной системы считаются главной причиной вегетативной дисфункции.
Разберемся, в каких ситуациях обращаются к этому специалисту:
- Интенсивное потоотделение.
- Дергается глаз.
- Агрессия, повышенная раздражительность.
- Проблемы со сном.
- Нестабильное психологическое состояние.
Для шейного остеохондроза характерны признаки неврологических астеносиндромов, защемление нервных тканей, межреберная невралгия и другие факторы. Для определения причин такого состояния специалист назначает МРТ, рентген, другие виды процедур, выполняется визуальный осмотр. Паника и неврозы появляются в стрессовых ситуациях, кровь плохо подпитывается кислородом.
Разновидности неврозов
При вегетососудистой дистонии обычно выделяют несколько видов невротических состояний:
- Депрессивный невроз. В данном случае у пациентов притупляется интерес к жизни, они ощущают себя безрадостными, уставшими, не хотят ничего. От этого вида неврозов бывает непросто избавиться даже при помощи профессионала.
Далее о том, как победить невроз и ВСД. Для того чтобы разорвать порочный круг
Уролог
При подозрении на ВСД может назначаться обследование у уролога потому, что такой специалист может изучать состояние почек. К врачи приходят в таких случаях:
- Учащенное мочеиспускание, за один раз выделяется много жидкости.
- Пациенты жалуются на боль в пояснице и почках.
Болезнь может провоцироваться:
- Пиелонефритом.
- Проблемами с простатой.
- Камнями в почках и мочевом пузыре.
- Новообразованиями.
Девушки проходят обследования еще и у гинеколога для более точной консультации.
Профилактика
Простатита можно избежать, если соблюдать несложные правила в своем образе жизни.
Рекомендации специалистов
Чтобы результат терапии был положительным, нужно следовать таким рекомендациям:
- Выполнять упражнения для психотренинга.
- Использовать в качестве лекарства природную энергию.
- Направлять импульсы на улучшение пищеварительной системы.
- Расслаблять кровеносную систему под контрастным душем.
- Улыбаться незнакомым девушкам на улице, накормить голодное животное.
- Попытаться сделать приятно кому-то близкому.
От благодарности людей за такие поступки можно получить больше положительных результатов, чем походы по врачам. Это бытовая психотерапия, позволяющая улучшить самочувствие.
Частые эмоциональные перегрузки и повторяющиеся стрессы нередко могут привести к тому, что нервная система перестаёт работать стабильно. В результате этого возникают нервные расстройства разной степени тяжести. Нередко люди пытаются дождаться, когда все симптомы пройдут сами собой, но часто тактика выжидания приводит к ухудшению ситуации и развитию болезни. Сложность обращения к специалисту при подобных расстройствах заключается в том, что нервной системой занимаются несколько врачей узкой специализации. Чтобы разобраться, какой из них лечит в каждом определённом случае, нужно узнать, что входит в его компетенцию.
Какие специалисты помогут
Дисфункции нервной системы могут быть вызваны разнообразными причинами и иметь совершенно отличающиеся проявления. Специалисты, занимающиеся подобными болезнями, делятся на 3 основных категории: невролог, психотерапевт и психиатр. Все они должны иметь диплом о высшем медицинском образовании, после чего в течение 2 или 3 лет должны окончить интернатуру и приступить к самостоятельной практике.
Невролог - специалист, сфера деятельности которого охватывает все разделы неврологии: профилактику, обследование и воздействие на центральные и периферические отделы нервной системы. Неврология подробно изучает вопросы анатомии, функционирования и лечения нервной системы.
Психотерапевт - врач, который занимается пациентами с нарушениями психики лёгкой или средней степени тяжести, называется психотерапевт. Обязательным условием его практики является детальное изучение психотерапии.
Сфера деятельности психотерапевта – нарушения психики детскими травмами, сильными стрессами или вследствие генетической предрасположенности. Как правило, пациенты, находящиеся на лечении у данного врача, не имеют органических или анатомических травм головного мозга, а проявляют только психологические нарушения.
Нередко возникает вопрос по поводу того, есть ли различия между психологом и психотерапевтом. Разница есть, и заключается она в том, что психолог не имеет высшего медицинского образования, поэтому может только консультировать пациентов, в то время как психотерапевт имеет право ставить диагноз и назначать курс лечения.
Сфера его деятельности практически та же, что и у психотерапевта, но психиатр работает и со случаями высшей степени тяжести. Работать психиатром имеет право врач, проучившийся 6 лет в медицинском ВУЗе и 2 года проведший в интернатуре или занимающийся деятельностью аспиранта.
Если методы лечения психотерапевта преимущественно основаны на речевом воздействии, а лекарства применяются только в качестве вспомогательного средства, то психиатр в первую очередь проводит медикаментозное лечение и активную немедикаментозную терапию. Такие методы вызывают стимулирование мозговой деятельности.
Поводы для обращения
В зависимости от здоровья конкретного человека, его темперамента и типа личностных реакций симптоматика нервных расстройств может быть очень индивидуальной. Но есть ряд признаков, которые присущи большинству случаев:
- длительное нарушение режима сна;
- повышенная раздражительность и неврозы;
- синдром хронической усталости;
- сильная беспричинная тревожность;
- постоянное желание спать;
- резкое снижение трудоспособности и активности;
- рассеянность внимания;
- сложность с концентрацией на определённом действии или объекте;
- ощутимое ухудшение краткосрочной памяти;
- навязчивые мысли;
- панические атаки.
Часто все эти признаки не складываются в общую картину и длительное время игнорируются человеком, который нуждается в помощи врача. Все вышеперечисленные признаки могут восприниматься как смена настроения, эмоциональное истощение, моральная усталость и прочее. Но для специалиста комбинация этих признаков укажет на определённое заболевание.
К вышеперечисленным состояниям со временем прибавляются физические проявления болезни:
- головокружение;
- сильная одышка;
- невралгии;
- ощущение сильного сердцебиения;
- затруднённое глотание и увеличение щитовидной железы;
- расстройства пищеварения (запоры или поносы, боли в желудке, метеоризм);
- отсутствие аппетита;
- повышение температуры тела после стресса;
- скачки артериального давления.
Самый частый симптом, сопровождающий большинство психических нарушений – сильная головная боль, которая возникает периодически. В тяжёлых случаях она сочетается с обмороками.
Причины нервных расстройств
Большинство людей считают, что к психическим и неврологическим расстройствам приводят исключительно нервные срывы и тяжёлая эмоциональная обстановка. Это совсем не так, причинами могут быть:
- травмы, вследствие которых повреждены нервы (чаще всего – травмы головы);
- острая или хроническая гипоксия, приводящая к кислородному голоданию мозга и других тканей нервной системы;
- остеохондроз;
- длительный перегрев или переохлаждение организма (в данном случае степень поражения напрямую зависит от времени воздействия повышенной или пониженной температуры);
- отравление нейротропными веществами, которые избирательно воздействуют на клетки нервной системы;
- факторы, оказывающие агрессивное воздействие на организм – электроток, продолжительные вибрации, электромагнитное поле;
- нарушение метаболизма с поражением центральных или периферических отделов мозга;
- перенесённые тяжёлые заболевания (чаще всего – эндокринной системы);
- наследственные факторы – депрессии, булимия или анорексия, шизофрения, алкоголизм, тяжёлые неврозы или болезнь Альцгеймера у кого-то из кровных родственников;
- наличие в организме опухолей;
- воспалительные или паразитарные болезни мозга.
Как попасть на приём
В том случае, если пациенту понятно, к какому врачу стоит обратиться, то необходимо это сделать в кратчайшие сроки. Если же больной сомневается, то целесообразно отправиться к терапевту, который и определит узкого специалиста.
Для того, чтобы выбрать квалифицированного врача, нужно обратить внимание на такие особенности:
- достаточный практический опыт лечения нервных расстройств;
- комплексный подход к определению состояния пациента;
- желательно наличие научных статей или работ по тому направлению, с которым столкнулся пациент;
- достаточное время первичной консультации (не менее 30 минут).
На приёме врач определит дальнейшее направление обследования, если такое потребуется. Имея все необходимые данные, он сможет поставить диагноз и назначить медикаментозное или немедикаментозное лечение. В случае необходимости пациенту будет рекомендован курс лечения в стационаре.


Наш эксперт – руководитель научно-клинического отдела физиотерапии и медицинской реабилитации ФГБУ НКЦО ФМБА России, заслуженный врач РФ, доктор медицинских наук Владислав Прикулс.
Осторожно, сквозняк!
Чаще всего воспаление, или неврит, лицевого нерва возникает при переохлаждении. Особенно опасно находиться на сквозняке. В результате местного переохлаждения тканей происходит спазм кровеносных сосудов, что, в свою очередь, может привести к нарушению питания и, как следствие, воспалению лицевого нерва.
Однако могут быть и другие причины неврита, например, осложнения после стоматологического лечения, последствия заболеваний, вызванных вирусом герпеса, воспалительные заболевания лор-органов, опухоли мозга, черепно-мозговые травмы, атеросклероз, гипертоническая болезнь, неврозы, стрессы, рассеянный склероз.

Какая боль!
Как правило, первый симптом воспаления лицевого нерва – острая боль в заушной области, которая отдаёт в затылок или глаз.
Чуть позже нарушается мимика лица на стороне поражённого нерва – глаз широко открыт, отсутствует возможность плотно сомкнуть веки, уменьшается количество морганий больным глазом, уголок рта заметно опускается, появляется сглаженность носогубной складки и складок в области лба. Часто к этим симптомам присоединяется сухость во рту и сложности в произношении согласных звуков. Это вызвано нарушением нервной проводимости в мышце щеки и области слюнной железы. Также могут измениться вкусовые ощущения и усилиться чувствительность к громким звукам.
Однако и это ещё не всё. Достаточно неприятным спутником неврита может быть обильное слезотечение или, наоборот, сухость глаза в результате поражения веточки лицевого нерва, отвечающей за иннервацию слёзной железы.
Ставим диагноз
Иногда больные путают воспаление лицевого нерва с зубной болью или мигренью. Однако существует простой тест. Если нет возможности наморщить лоб, нахмурить брови, сморщить нос, поочерёдно надуть щеки и полноценно закрыть глаза, то тогда гадать уже не о чем. Это неврит лицевого нерва.

Конечно, не будучи специалистом, сложно отличить воспаление лицевого нерва от невралгии тройничного нерва или последствий инсульта. Однако перед вами не стоит задача точно установить себе диагноз. Для этого есть соответствующие специалисты и исследования. Самое главное при подозрении на воспаление лицевого нерва – не медлить с походом к врачу. Необходимо обратиться к неврологу или к стоматоневрологу, в крайнем случае к любому специалисту в области стоматологии. Для качественной диагностики целесообразно пройти МРТ или КТ головного мозга, чтобы исключить воспалительные и другие патологические процессы в мозге.
Среди других важных исследований – электромиография и электронейрография. Эти методы позволят определить наличие повреждений по всей длине лицевого нерва. В ходе данных обследований врач прикрепляет к коже электроды, которые лёгкими ударами тока раздражают нерв. Специальные датчики фиксируют нервные импульсы и передают их на компьютер, при помощи которого врач делает расшифровку исследования.
Без осложнений
Мы часто слышим, что нервы не восстанавливаются, поэтому, столкнувшись с невритом, многие пациенты считают, что их заболевание не лечится. К счастью, это неверное утверждение. Работоспособность нерва после неврита восстанавливается, но происходит это достаточно медленно. Восстановительный период может занять около года – и всё это время важно точно соблюдать рекомендации врача и не пренебрегать назначенным лечением. В противном случае возможны осложнения.

Наиболее распространённое из них – сокращение мимических мышц, которое может исказить лицо. Также может наступить атрофия мышц на стороне воспаления. В этом случае мышцы ослабевают и как бы провисают, вызывая паралич лица. Кроме этого, результатом невылеченного неврита может стать подёргивание мышц лица, обильное слезотечение, невозможность закрыть глаз, длительный конъюнктивит или кератит (воспаление роговицы глаза).
Чтобы избежать осложнений, необходимо пройти медикаментозное лечение и физиотерапию. В зависимости от причин воспаления и симптомов в комплекс лекарственных препаратов будут включены противовоспалительные препараты, противовирусные, нейротропные и антихолинэстеразные средства, витамины группы B, мочегонные и спазмолитические средства.
Через 7–10 дней от начала воспаления назначается физиотерапия, которая также подбирается индивидуально. Успешно применяются светолечение и лазеротерапия, электрофорез, ультрафонофорез, импульсная и дециметровая терапия, парафиновые и озокеритовые аппликации.
Курс физиотерапии в среднем состоит из 20 процедур. Иногда необходимо несколько курсов.
Часто при неврите лицевого нерва назначают массаж, но приступить к такому лечению можно не ранее чем через 7 дней после начала воспаления. Желательно массировать не только поражённую часть лица, но и шейно-воротниковую зону. Обычно необходимо 10–20 сеансов массажа.
Если консервативное лечение оказывается неэффективным в течение 8–10 месяцев, вероятно, придётся прибегнуть к операции. При этом затягивать с оперативным вмешательством нельзя – операция эффективна лишь на первом году лечения, так как позже могут возникнуть необратимые изменения в мышечной ткани на стороне поражения нерва.
Как ускорить выздоровление
Чтобы восстановление повреждённых нервов происходило быстрее, назначенное врачом лечение желательно дополнить гимнастикой. Она позволяет задействовать области лица, затронутые поражённым нервом. Комплекс упражнений состоит из надувания щёк, движений языком в стороны, нахмуривания бровей и лба, круговых движений глазами, втягивания и вытягивания губ, щёк и многих других движений.
В домашних условиях можно проводить прогревание, прикладывая к больному месту на лице мешочек из плотной ткани, в который насыпаны подогретая в микроволновке соль или песок. Длительность прогревания должна быть не более 30 минут, процедуру проводят перед сном в течение месяца. Однако начинать такие процедуры, как и физиотерапию, можно не раньше, чем через неделю после начала воспаления.
Пациентам с невритом желательно избегать переохлаждения и нахождения на сквозняке, беречься от вирусных заболеваний и стрессов, а также следить, чтобы в рационе было достаточно белковых продуктов, овощей и фруктов.
Одной из самых распространенных болезней на сегодняшний день является неврит лицевого нерва, симптомы которого очень похожи на проявление инсульта. Однако в отличие от последнего, для паралича Белла характерна деформация лица. Другие части тела остаются невредимыми. Большинство заболевших полностью восстанавливаются после воспаления нерва, особенно если обращение за медицинской помощью было своевременным.
Краткое содержание статьи:
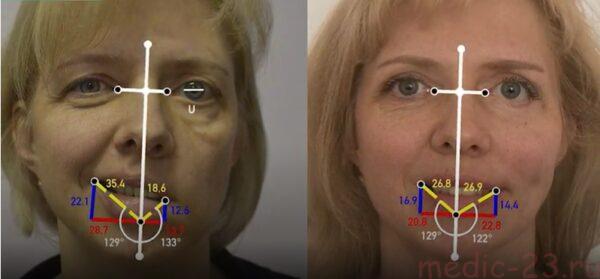
Причины болезни
Лицевой нерв принимает участие в работе мимических мышц, а некоторые его ответвления отвечают за выделение слез, слюны и за ощущение вкуса. Когда нерв воспаляется, возникают симптомы неврита лицевого нерва. Данный недуг может возникнуть из-за целого ряда причин. Вот некоторые из них:
- Нарушение метаболизма (сахарный диабет, ожирение, подагра);
- Доброкачественные и злокачественные новообразования;
- Вирусные и бактериальные инфекции (грипп, герпес, аденовирусы, дифтерия, сифилис, боррелиоз и другие);
- Энцефалит, менингит, арахноидит;
- Воспалительные болезни ушей (например, эпитимпанит или отит);
- Рассеянный склероз;
- Травмы и хирургические вмешательства в области черепа и височной кости;
- Синдром Гийена-Барре;
- Узость канала лицевого нерва, передающаяся по наследству;
- ДБСТ (острая ревматическая лихорадка, системная красная волчанка, дерматомиозит, системная склеродермия);
- ОНКМ (например, инсульт).
К причинам возникновения недуга можно отнести и переохлаждение, возникшее из-за сквозняка (например, кондиционер или открытое окно в транспорте). В некоторых случаях виновником болезни является беременность (сильные отеки приводят к сужению канала лицевого нерва).

Симптомы неврита лицевого нерва
Первым симптомом заболевания может стать незначительная боль в ухе, одновременно с которой поражается половина лица. Возникает заметная асимметрия лица, а мышцы полностью или частично лишаются подвижности. Нередко недуг протекает бессимптомно, без боли и другого дискомфорта. Заметить изменения человек может лишь в зеркале (одна половина лица застывает в неестественной гримасе). Признаки неврита могут развиваться, как в течение нескольких часов, так и в течение целого дня. К симптомам недуга относят следующее:
- Опущение части лица;
- Внезапная и сильная головная боль;
- Нарушение слуха и повышенная чувствительность к звукам;
- Невозможность полностью прикрыть веко;
- Расстройство вкусовых ощущений;
- Сильное слезотечение;
- Заметное изменение количества слюны;
- Сухость глаз;
- Опущение уголка рта;
- Разглаживание складок на пораженной части лица;
- Невозможность выполнить простые движения губами (губы трубочкой, свист);
- Неприятная тяжесть в пострадавшей части лица.
Вышеперечисленные симптомы могут проявиться, как одновременно, так и частично.

Диагностика паралича Белла
Эффективное лечение может быть оказано при своевременном обращении за медицинской помощью. При появлении первых признаков болезни необходимо немедленно обратиться к неврологу.
Диагностика проводится путем исключения. Доктор сразу приступает к поиску первопричины паралича или сопутствующих состояний. Проводится обязательный осмотр шеи, головы и ушей пострадавшего. После чего медицинский работник проводит филигранный осмотр мышц лица, и выясняет текущее состояние других нервов в теле.
После исключения остальных факторов, невролог диагностирует неврит лицевого нерва. Если выяснение недуга усложняется, пациента отправляют на осмотр к отоларингологу. Доктор проводит собственный осмотр и назначает ряд тестов:
- ЭМГ (электромиография). Данный тест необходим для выяснения степени повреждения нервов и их месторасположения. На лицо больного прикрепляют электроды, которые в ответ на стимуляцию измеряют текущую электрическую активность мускул и нервов;
- МРТ, рентген – такие тесты помогают определить наличие или отсутствие сопутствующих болезней (например, новообразования, переломы или инфекции).

Лечение неврита лицевого нерва
Основополагающими препаратами при терапии паралича Белла являются глюкокортикоиды. Специалисты назначают их большими дозировками, но не более чем на неделю. Затем резко отменяют. Одним из самых распространенных лекарств данной группы считается Преднизолон. Как и при любых других болезнях, важна своевременность. Поэтому сразу при диагностировании неврита лицевого нерва, врачи начинают немедленное лечение пациента. Эта схема действительна, даже если снижение мышечной силы выражено слабо.
Параллельно основному недугу, врачи проводят терапию сопутствующих состояний, если таковы имеются. Например, при наличии вирусов у больного, медики назначают дополнительно следующие лекарства:
- Валацикловир;
- Фамцикловир;
- Ацикловир.
Для облегчения болей специалисты назначают нестероидные противовоспалительные медикаменты. Некоторые состояния пациентов требуют применения препарата Ипидакрин, облегчающего непосредственно неврологические симптомы. Дозировка не превышает 60 мг в день, и принимается с особой внимательностью и осторожностью.

Период восстановления
Этот этап очень важен и подход к нему должен быть грамотным и ответственным. Советы по реабилитации после недуга:
- Регулярное выполнение легкого массажа и гимнастических упражнений;
- Исключение ситуаций, провоцирующих возбуждение нервов;
- Увлажнение пострадавшего глаза;
- Много отдыха;
- Наблюдение за изменением состояния при помощи фотопроб.
Период восстановления обычно не превышает 9 месяцев при болезни неврит лицевого нерва, симптомы в это время обычно полностью исчезают. Если состояние здоровья по-прежнему не улучшается, значит, повреждение нерва довольно серьезное и пациент нуждается в продолжение лечения:
- Ботокс;
- Мимическая терапия;
- Пластическая операция.
Не стоит бояться паралича Белла, данный недуг временный и отлично лечится современной медициной. Важно своевременное обращение к неврологу и даже самая острая стадия болезни исчезнет бесследно, после проведения необходимой терапии. Серьезные повреждения и последствия после неврита лицевого нерва наблюдаются исключительно при особо запущенных случаях.
Паралич Белла — видео
В этом видео вы узнаете о паралич Белла, который является самой распространенной формой паралича лицевого нерва:
Читайте также:


