Электрический ток в зрительном нерве
Электростимуляция глаз является физиотерапевтическим методом лечения, который основан на действии электрического импульсного тока. В офтальмологии применяют для действия на мышечный аппарат глаз, зрительный нерв и сетчатку. Это современная методика, комфортная и одна из наиболее эффективных. Данный способ прекрасно подходит для профилактики ухудшения зрения и терапии целого ряда глазных патологий. В клинической практике электростимуляцию глаз применяют более двадцати пяти лет.

Назначение
Действие электрическим импульсным током на двигательные мышцы глаз и век ведет к постепенному улучшению нервной и мышечной передачи. Это помогает добиться нормализации в тонусе мышц, а, кроме того, улучшает их непосредственное функционирование при содружественном движении глаз (на фоне косоглазия), поднятии век (при наличии птоза) и прочее.
Действие электростимуляции, направленное на сенсорный аппарат органов зрения (зрительный нерв и сетчатку), помогает увеличивать число функциональных связей с мозгом и создает крупную обратную связь. При этом на фоне всех ступеней зрительного анализатора в состоянии сна снижается количество нейронов. В затылочной доле коры мозга появляется очаг возбуждения, активируются нервные клетки.
Назначается к выполнению электростимуляция сетчатки глаза при дистрофических изменениях в зрительном нерве и сетчатке, амблиопии, миопии, патологиях глазодвигательной мускулатуры (на фоне парезов и паралича).
Показания к выполнению электростимуляции
При наличии соответствующих медицинских показаний (ожидаемого улучшения от терапии) электростимуляцию глаз проводят детям и взрослым. При разных заболеваниях глаз эффективность этого метода различна в зависимости от возраста больного и продолжительности заболевания. Детям до восьми лет электростимуляцию проводят при условии наличия психологической готовности малыша к этому виду лечения (вопрос об этом всегда решается индивидуально совместно с родителями). Заболевания, при наличии которых доказана общая эффективность выполнения электростимуляции:
- Атрофия зрительных нервов разного происхождения (посттравматическое, глаукоматозное, токсическое, ишемическое повреждение).
- Развитие у пациента миопии (близорукости).
- При спазмах аккомодации (на фоне ложной близорукости). Речь идет о нарушении работы цилиарной глазной мышцы, из-за чего глаз перестает различать четко предметы, которые находятся на различных удалениях от зрительного органа.
- При астенопии. То есть на фоне зрительного дискомфорта или утомляемости, которые быстро наступают во время работы органов зрения (близорукость, дальнозоркость, астигматизм, пресбиопия и прочее).
- На фоне амблиопии, то есть при ослаблении зрения, которое носит функциональный характер и не поддается коррекции с помощью использования очков либо линз (близорукость, дальнозоркость, астигматизм, врожденная катаракта, помутнения роговицы и прочее).

- На фоне пресбиопии (старческой дальнозоркости). В данном случае речь идет о возрастных изменениях рефракции глаз, которые развиваются ближе к сорока годам и проявляются затруднением при разглядывании небольших предметов, при чтении текстов вблизи, которые напечатаны мелким шрифтом.
- В рамках профилактического лечения у лиц, которые работают в режиме напряжения зрения.
- На фоне дисплейного компьютерного зрительного синдрома, который встречается у пятидесяти процентов пользователей ПК. Подобный синдром проявляет себя снижением зрительной остроты, возникновением тумана, а, кроме того, нарушением способности увидеть те или иные предметы либо текст на разном расстоянии. Целесообразно проведение этой процедуры и при двоении предметов, на фоне боли при движении глаз, в районе лба и глазницы, сухости, жжения в глазах (при песке в глазах), светобоязни и прочих проявлений, вплоть до возникновения ложной близорукости.
- На фоне дистрофического поражения сетчатки.
- При ретините, являющимся наследственным заболеванием сетчатки, проявляющимся неравномерным пигментным отложением на периферии сетчатки. Такие отложения порой называют костными тельцами и сбоем сумеречного зрения (в условиях малой освещенности), а, кроме того, снижением остроты зрения.
- При наличии косоглазия и птоза.
- При наличии врожденной патологии элементов зрительного анализатора.
- На фоне катаракты (с целью предупреждения возникновения амблиопии и в рамках подготовки к операции).
Противопоказания к электростимуляции глаз
У данного метода имеются и недостатки. К примеру, при наличии серьезного неврологического повреждения эта методика может быть малоэффективной или не будет давать результата вообще. С помощью этой процедуры не лечится базовое заболевание, а только устраняются его основные последствия. К тому же к применению данного способа имеются и противопоказания:
- Наличие у пациента мерцательной аритмии.
- Развитие ревматизма в активной фазе.
- Возникновение частых кровотечений.
- Появление заболеваний сердца и онкологии.
- Возникновение инфекционных заболеваний.
- Появление воспалений в острой стадии.

Запрещается использовать электростимуляцию глаз с целью восстановления сухожилий и мышц в том случае, если их сшивали менее месяца назад. Нельзя ни в коем случае применять данный способ для мышечной реабилитации беременным, так как процедура может провоцировать повышение маточного тонуса, что нередко способно оборачиваться выкидышем либо же преждевременными родами (в зависимости от сроков вынашивания).
Какой эффект достигается благодаря лечению?
Эффекты от электростимуляции мышц глаза, как правило, достигаются следующие:
- Достижение улучшения остроты зрения.
- Повышение уровня периферического зрения.
- Достижение стабилизации внутриглазного давления (при наличии компенсированной глаукомы).
- Повышение общего тонуса глазодвигательной мускулатуры.
- Расширение аккомодационных резервов.
С отзывами об электростимуляции глаза лучше ознакомиться заранее.
Как можно пройти электростимуляцию зрительного органа?
Для того чтобы узнать о показаниях к электростимуляции, необходимо записаться к офтальмологу на прием. В специализированных клиниках электростимуляцию проводят согласно медицинским показаниям и на фоне отсутствия каких-либо противопоказаний для этого вида терапии.
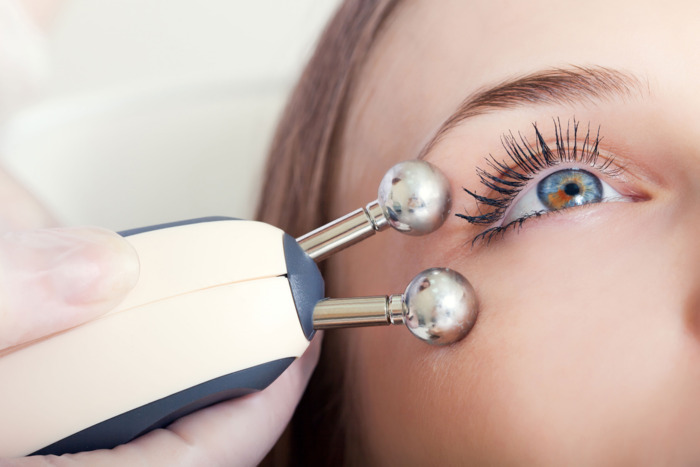
Каким образом проводится электростимуляция, и какие приборы используются?
После определения соответствующих параметров, с которыми будет выполняться эта манипуляция у конкретного больного, один из датчиков аппарата для электростимуляции глаз крепят к руке пациента, а другой, который похож на авторучку, больной прикладывает к веку. Процедура стимуляции продолжается от десяти до пятнадцати минут. Пациенты при этом не ощущают какой-либо боли или дискомфорта, а лишь видят слабо мигающий свет (а именно фосфен). Процедуру проводят ежедневно, каждый глаз обслуживается отдельно.
Результаты лечения
По данным разных источников положительные результаты после первого курса проведения электростимуляции наблюдают в 25-97 % случаев, что напрямую зависит от степени поражения зрительной функции. Результат лечения сохраняется от полугода до двух лет. Обобщая имеющиеся данные, стоит выделить ряд заболеваний, при которых электростимуляция в особенности эффективна в рамках однократного проведения лечения:
- На фоне частичной атрофии зрительных нервов после черепно-мозговых травм, при наличии глаукоматозной этиологии и токсического поражения зрительных нервов. Во всех этих случаях положительный эффект достигается в семидесяти пяти процентах случаев.
- На фоне амблиопии детского возраста эффективность колеблется в диапазоне от шестидесяти до восьмидесяти процентов.
- При наличии частичной врожденной и постневритической атрофии зрительных нервов положительный результат достигается в семидесяти девяти процентах случаев.
В ряде ситуаций на фоне неизменной после начального курса терапии остроты зрения улучшается электрофизиологический показатель, что можно расценить в качестве положительного результата стимуляции.
По отзывам, электростимуляция глаз для детей очень эффективна.
Проведение процедуры у детей
Непосредственно перед началом процедуры крайне важно правильно поставить человеку диагноз, а, кроме того, выбрать способы физиотерапии. Далее требуется подготовить ребенка, и психологически в том числе. В особенности это очень важно для детей, которые находятся в младшем возрасте. Первую процедуру обычно разрешают проводить в присутствии мамы или папы для уменьшения уровня стресса.

Длительность
Длительность каждого сеанса, как правило, достигает одного часа. В специально оборудованном процедурном кабинете малыша усаживают за стол, на котором расположен аппарат. Все время выполнения процедуры его глаза в обязательном порядке должны смотреть строго в специальный экран, который подносят близко к зрительным органам. В некоторых методах применяются специальные очки.
Как правило, курс терапии ребенка редко превышает четыре сеанса и почти не требует каких-либо восстанавливающих действий. Маленьким пациентам могут быть выписаны вспомогательные медицинские препараты, которые ускоряют заживление и закрепляют результат, а, кроме того, линзы со специальными очками.
Результаты лечения у детей
Вне зависимости от степени интенсивности болезни, быстро ощущается положительный эффект от электростимуляции глаз у детей. Однако качество терапии, прежде всего, будет зависеть также и от правильности исполнения индивидуального плана, а, кроме того, от регулярности посещения ребенком физиотерапевтического кабинета. В целом такое аппаратное лечение детей, как правило, помогает добиваться следующих результатов:
- Увеличение детской остроты зрения.
- Повышение общей работоспособности глаз наряду со снижением утомляемости.
- Улучшение качества кровоснабжения, а, кроме того, кровяной циркуляции в тканях зрительного органа.
- Блокировка дальнейшего развития заболеваний глаз у ребенка.
Таким образом, заболевания глаз у детей в срочном порядке требуют пристального внимания и выполнения всех предписанных педиатром и офтальмологом инструкций. Ведь мамам и папам важно помнить о том, что зародившиеся дефекты в раннем возрасте могут серьезно сказываться на здоровье ребенка уже во взрослом периоде его жизни.
Воздействие на сетчатку
В первую очередь процедура электростимуляции может оказывать действие на цилиарную мышцу, которая управляет процессом фокусировки изображений на сетчатку и состоянием ее фоторецепторов - колбочек и палочек. В процессе проведения процедуры происходят изменения нейронной активности зрительной системы. На уровне сетчатки достигается активация функционально угнетенного элемента наряду с улучшением энергетического обмена. А непосредственно на уровне зрительного нерва удается добиться улучшения проводимости нервного волокна.
Электростимуляция под глазами
Лечебный эффект достигается благодаря воздействию на живую ткань низкочастотными электрическими токами малой силы. Такое воздействие не вызывает видимых сокращений мышечных волокон, а работает на клеточном уровне. Район действия тока распространяется на кожу, мышечные ткани, лимфатические и кровеносные сосуды. Микротоки могут улучшать кровяную циркуляцию и движение лимфы, способствуя активизации процесса метаболизма и общей регенерации. Помимо всего прочего, оказывается противовоспалительное воздействие.
Ниже приведены отзывы об электростимуляции глаз у детей и взрослых.

Отзывы
Отзывы о данной процедуре в основном положительные. Острота зрения улучшается, а также снижается утомляемость глаз. Люди в своих комментариях сообщают, что электростимуляции обычно хорошо переносится, не вызывает побочных эффектов, безболезненна. Правда, некоторых пациентов несколько напрягает длительность сеансов. Прием вспомогательных средств на фоне данных процедур детям помогает восстановить зрение быстрее.
Электроретинограмма
Электрические явления в сетчатке и зрительном нерве
Фотохимические изменения зрительных пигментов палочек и колбочек представляют собой начальное звено в цепи явлений возбуждения зрительных рецепторов при световом раздражении. Вслед за комплексом фотохимических реакций в зрительных рецепторах, а затем и в зрительном нерве возникают электрические колебания, связанные с возбуждением сложного рецепторного аппарата глаза.
Электрические колебания, носящие название электроретинограммы могут быть обнаружены при световом раздражении и отведении разности электрических потенциалов от неповрежденного глаза или же непосредственно от сетчатки.
Для записи электроретинограммы в эксперименте на вырезанном глазе один электрод прикладывают к роговой оболочке, а второй — к противоположному полюсу глазного молока. Электроретинограмму можно отводить, помещая один электрод поверхности роговой оболочки и вводя второй электрод в нос или прикладывая его к коже лица вблизи глаза.
Зависимость возникновения электроретинограммы от фотохимических процессов в палочках и колбочках доказывается тем, что электрические реакции глаза возникают в онтогенезе одновременно с развитием с чувствительных рецепторов — палочек и колбочек — и появлением в зрительных пигментов. Содержание последних коррелирует с амплитудой волн электроретинограммы. В настоящее время еще неясно, каким образом расщепление зрительных пигментов вызывает изменение клеточных мембран, приводящее к возникновению электрической разности потенциалов. По-видимому, между фотохимическими и электрическими процессами существует какое-то промежуточное звено типа ферментативной реакции.
На электроретинограмме большинства животных, регистрируемой при освещении глаза в течение 1—2 секунд, различают несколько характерных волн ( рис. 216 ). Первая волна — волна а — представляет собой небольшое по амплитуде электроотрицательное колебание, свидетельствующее об уменьшении потенциала покоя.
Оно переходит в быстро нарастающую и медленно убывающую электроположительную волну в, имеющую значительно большую амплитуду. На фоне спада волны в нередко наблюдается медленная электроположительная волна с. В момент прекращения светового раздражения появляется еще одна электроположительная волна d.
Рис. 216. Электрорстинограмма (по Р. Граниту).
Электрорстинограмма человека имеет аналогичную форму с тем лишь отличием, что на ней между волнами а и в отмечается кратковременная волна х.
Р. Гранит, подробно проанализировавший форму электроретинограммы при различных воздействиях, пришел к заключению, что характерные ее волны обусловлены суммированием трех различных компонент. По его мнению, компонента, выявляющаяся в форме волны с, связана с палочковым зрением. Поэтому эта волна отсутствует на электроретинограмме тех животных (например, черепах), в сетчатке которых нет палочек.
Связь между волной с и палочковым зрением доказывается еще и тем, что при освещении глаза красным светом, действующим только на колбочки, на электроретинограмме нет волны с.
Вопрос о том, в каких структурах сетчатки возникают электрические колебания, регистрируемые в форме электроретинограммы, еще не решен. Для его выяснения была использована методика микроэлектродного отведения потенциалов от разных слоев сетчатки. При этом были получены разноречивые данные. По мнению одних исследователей, характерные волны электроретинограммы возникают в биполярных клетках. По мнению других, волна а электроретинограммы связана с процессом, происходящим во внешних члениках фоторецепторов, волна в возникает в наружном ядерном слое, а волна с — в пигментном эпителии. Амплитуда волны в электроретинограммы увеличивается пропорционально логарифму силы света; она возрастает также, если перед световым раздражением глаз длительное время находился в темноте. Волна d отражает реакции, возникающие в сетчатке при выключении света; чем длительнее глаз был подвергнут действию света, тем больше амплитуда волны d в момент прекращения светового раздражения.
Потенциалы действия в зрительном нерве . Медленные колебания электрических потенциалов при световом раздражении, регистрируемые в виде электроретинограммы, сопровождаются возникновением потенциалов действия в ганглиозных клетках сетчатки, от которых отходят волокна зрительного нерва. Впервые потенциалы действия в этом нерве были зарегистрированы в 1927 г. в опытах на морском угре Э. Эдрианом и Б. Метьюсом. Выбор объекта объяснялся тем, что у угря зрительный нерв состоит из небольшого числа относительно длинных волокон. Опыты показали, что в отсутствие световых раздражений — в темноте — потенцилов действия не было или же они были редкими.
Через 0,1—0,5 секунд после освещения глаза появлялась частая импульсная активность, причем в первый момент частота потенциалов была очень велика, а затем, несмотря на продолжающееся световое раздражение, она уменьшалась ( рис.217 ). Сразу по прекращении действия света возникала вновь кратковременная вспышка импульсов в зрительном нерве. Связь между изменением мембранного потенциала в фоторецепторе и потоком импульсов в афферентном нервном волокне изучена Хартлайном в экспериментах на глазу мечехвоста (Limulus). Глаз этого животного состоит из отдельных чувствительных к свету образований — омматидиев в каждом из которых расположена нервная клетка, дающая начало в нервному волокну.
Риc. 217. Изменение частоты импульсов в зрительном нерве при освещении глаза. В нижнем части рисунка отмечено время освещения глаза (по Э. Эндриану и Б. Меттюсу).
Хартлайн регистрировал микроэлектродом электрические потенциалы, возникающие в омматидии и в нервном волокне. Освещение глаза вызывает медленное электрическое колебание — рецепторный потенциал—равное 50 мв, вслед за которым появляются частые ритмические импульсы в нервном волокне ( рис. 218 ). Чем выше иитенсивность светового раздражения, тем больше величина рецепторного потенциала и частота импульсов в нерве. При длительном освещении глаза рецепторный потенциал и частота импульсов в нервном волокне уменьшаются.
В дальнейшем была зарегистрирована электрическая активность отдельных волокон зрительного нерва и у позвоночных животных. При этом были обнаружены три различные группы волокон. В первой группе волокон частая импульсная активность возникает лишь в начале светового раздражения и быстро затухает, во второй группе волокон частые импульсы появляются в момент прекращения действия света на глаз, а в третьей группе — и в начале и в момент прекращения светового раздражения (см. рис. 191). Очевидно, что первая группа волокон отходит от рецепторов, реагирующих на включение, вторая группа волокон связана с рецепторами, реагирующими на выключение, а третья группа волокон проводит импульсы от рецепторов, реагирующих и на включение и на выключении светового раздражения.
Отведение потенциалов действия от одиночного нервного волокна в сочетании с методикой точечного раздражения узким пучком световых лучей (диаметром около 0,1 мм) позволило установить площадь сетчатки, занимаемую фоторецепторами, стимуляция которых вызывает возбуждение одной и той же ганглиозной клетки. Эта площадь сетчатки представляет собой рецептивное поле данной клетки. Диаметр его равен примерно около 1 мм. Таким образом, одна ганглиозная клетка через посредство многих биполярных и горизонтальных нейронов ( см. рис. 212 ) связана с тысячами фоторецепторов. Это соответствует гистологическим данным о структуре сетчатки и тому, что на 130 млн. палочек и колбочек приходится всего около 1 млн. нервных волокон зрительного нерва. Середина рецептивного поля (диаметром около 0,2 мм в области центральной ямки и около 0,6 мм в периферических частях сетчатки) обладает максимальной чувствительностью. Края рецептивного поля оной и той же ганглиозной клетки обладают меньшей чувствительностью.
Если 2 узких луча света — оба допороговой интенсивности — действуют в пределах одного рецептивного поля, то происходит суммация рецепторных потенциалов и в ганглиозной клетке возникает импульсации, регистрируемая в нервном волокне зрительного нерва.
Если же 2 узких луча света — сворхпороговой интенсивности — действуют на разные рецептивные поля, относящиеся к разным ганглиозным клеткам сетчатки, то наблюдаются явления торможения; возбуждение одного рецептивного поля повышает порог раздражения другого рецептивного поля. Таким образом, нейронам сетчатки свойственны те же самые явления (суммация, торможение), которые характерны для нервных центров. Это дало основание считать нейроны сетчатки вынесенной на периферию частью центральной нервной системы.

Электротравмы составляют 2 - 2,5 % среди всех травматических повреждений, однако большой процент смертности и инвалидности при поражении электрическим током ставит их на одно из первых мест по значимости (МКБ-10 - T75.4 - воздействие электрического тока).
Производственные и бытовые поражения электричеством происходят, главным образом, под действием токов напряжения от 127 до 380 В. Эти поражения током дают чаще смертельные исходы в связи с тем, что вызывают фибрилляцию желудочков сердца, в то время как токи высокого напряжения вызывают большие ожоги. Ввиду хорошей электропроводимости нервной ткани сильнее всего в человеческом организме поражается нервная система. Тяжесть поражения зависит от: [1] силы тока, [2] напряжения тока, [3] продолжительности воздействия электрического тока, [4] состояния организма во время электротравмы (утомление, опьянение, повышенная влажность кожи усиливают действие электрического тока).
Патоморфология. При гистологическом исследовании нервной системы погибших после электротравмы обнаруживаются отек мягкой оболочки головного мозга, сужение сосудов, вазопарезы, точечные геморрагии, выпотевание плазмы, разрывы сосудистых стенок, набухание, тигролиз, деформация и сморщивание ядер, разрушение отростков нервных клеток, местами нейронофагия и гибель клеток. В зависимости от длительности воздействия и силы электрического тока в нервной ткани происходят вначале функционально-динамические сдвиги, которые могут приводить к стойким структурным изменениям.
Патогенез электротравмы . В первую очередь электрический ток поражает вегетативную нервную систему. Вследствие этого развиваются вазомоторные расстройства, приводящие к вторичным изменениям нервной ткани - ишемии, некрозу. Кроме того, электрический ток оказывает и прямое влияние на нервную ткань, вызывая ультрамолекулярное сотрясение цитоплазмы, смещение ионов. В результате возникают биопотенциалы повреждения, которые являются причиной дальнейшего повреждения нервной ткани и формирования различных патофизиологических изменений. Электрический ток оказывает на нервную систему свое патологическое действие и рефлекторным путем.
Клиническая картина. В зависимости от характера клинических симптомов и интенсивности их проявления выделяют четыре степени электротравмы:
I. первая степень характеризуется развитием судорожных сокращений мышц без потери сознания. Все больные в таких случаях отмечают ощущение напряжения и скованности мышц, затруднение дыхания из-за сокращения дыхательной мускулатуры;
II. вторая степень характеризуется судорожным сокращением мышц и потерей сознания;
III. третья степень проявляется потерей сознания, нарушением сердечно-сосудистой деятельности и дыхания;
IV. четвертая степень - клиническая смерть.
При I и II степени могут возникнуть симптомы повышения внутричерепного давления, неврологические и психические расстройства. Поражение нервной системы, как правило, обнаруживается непосредственно после электротравмы, но иногда признаки поражения нервной системы появляются спустя некоторое время . Обычно человек, подвергшийся электротравме, теряет сознание , наступает полное выключение двигательной, чувствительной и рефлекторной функции, т. е. развивается состояние шока . Во время падения возможен ушиб головы. Поэтому картина часто усугубляется признаками черепно-мозговой травмы. Имеет значение также сильное психотравмирующее воздействие электрического тока. После восстановления сознания возможны возбуждение, спутанность, ретроградная амнезия, головная боль и даже судороги; затем происходит полное восстановление. Также потеря сознания может быть отсроченной или повторяющейся , представляя собой в этих случаях, вероятно вазодепрессорные обмороки.
Для коматозного состояния , обусловленного воздействием техногенного электричества, характерны угнетение дыхания вплоть до его полной остановки и коллапс. Последний бывает связан как с фибрилляцией желудочков сердца, так и с параличом сосудодвигательного центра, а также уменьшением объема циркулирующей крови. У пострадавших могут повторяться тонические и клонические судороги, развивается шок, почечная недостаточность. После выхода из коматозного состояния отмечаются длительная вялость, адинамия, ретроградная амнезия. Давление цереброспинальной жидкости нередко повышено, возможны субарахноидальные кровоизлияния.
Если пострадавших удается вывести из шокового состояния, то со стороны нервной системы у них обнаруживаются самые разнообразные поражения:
• электротравматический энцефаломиелоз, для которого характерна диффузность, множественность симптоматики - нарушения психики, мозжечковые симптомы, параличи конечностей, нарушение черепно-мозговой иннервации, расстройства чувствительности, функций тазовых органов и др.;
• электротравматический энцефаломиелоз который характеризуется моносимптомами - гемиплегией, поражением зрительных нервов и др.;
• нередко после электротравмы развиваются эпилептиформные припадки, протекающие по типу общих или локальных приступов;
• поражение периферических нервов - мононевропатии (локтевого, срединного, малоберцового и часто обусловлены местным термическим воздействием тока);
• возможно развитие синдрома полного нарушения проводимости спинного мозга;
• функциональные нарушения со стороны вегетативной нервной системы: лабильность вазомоторов лица, приливы крови к лицу, акроцианоз, гипергидроз, местные отеки, сердцебиение, головокружение, головная боль - эти явления обычно сопровождаются жалобами на повышенную раздражительность, эмоциональную возбудимость, утомляемость и т.п.;
• поражения черепных нервов при электротравме обычно связаны с субарахноидальными кровоизлияниями.
Функциональные нарушения центральной нервной системы у лиц, перенесших электротравму, остаются на длительное время, что приводит к полной или частичной утрате работоспособности. У пострадавших снижается память, внимание, появляется рассеянность, повышенная утомляемость (астенизация).
Мононевропатии . Повреждение происходит как вследствие коагуляционного некроза самого нерва, так и мышц, в результате чего развивается их отек, приводящий к сдавлению нервов. В отсроченном периоде нерв может сдавливаться и рубцовой тканью. Ток низкого напряжения может повреждать периферические нервы лишь при длительном контакте или при снижении сопротивления кожи. В этих случаях нерв иногда поражается на отдалении от точки вхождения тока, например, прохождение тока от кисти до кисти может вызывать брахиальную плексопатию. Но обычно поражается один нерв, что проявляется болью в момент удара током и мышечной слабостью в зоне соответствующей иннервации, развивающуюся примерно через 1 (один) час после травмы. Как правило, восстановление – полное.
Прохождение электрического тока высокого напряжения через спинной мозг вызывает развитие отставленной миелопатии с поражением белого вещества. Преобладают пирамидные дефекты, чувствительные расстройства выражены меньше; тазовые нарушения не характерны. Симптоматика развивается, примерно, через неделю после электротравмы. Треть больных полностью выздоравливает, у трети – остаются некоторые симптомы, а в трети случаев симптоматика остается стабильной. Это состояние следует дифференцировать с компрессией спинного мозга при переломе грудных позвонков, который может наблюдаться в результат падения при травме или тетанического сокращения паравертебральных мышц во время электрического шока. Диагностическим признаком является отсутствие болевого синдрома.
При воздействии тока низкого напряжения может возникать спинальный атрофический паралич , обусловленный поражением серого вещества. Его развитие также отсрочено – через недели или месяцы появляется похудание мышц, иннервируемых из сегментов, через которые прошел ток. Через несколько месяцев наступает стабилизация процесса, иногда возможно улучшение.
Поражение головного мозга . Череп имеет высокое сопротивление, предохраняя головной мозг от воздействия электричества. Через него проходит ток только высокого напряжения. Тепло, генерируемое при этом прохождении, вызывает коагуляцию крови в подлежащих дуральных синусах и коагуляционный некроз мозга. Воздействие электротока вызывает и цереброваскулярные осложнения, такие как инфаркт мозга, субарахноидальные и внутримозговые кровоизлияния. Точная причина их развития неизвестна. Вероятно высокая температура вызывает коагуляционый некроз эндотелия и мышечной оболочки сосудов мозга, артерии становятся дилятированными, образуются фузиформные аневризмы. Кроме того может развиться тромбоз, кардиоэмболия из пристеночного тромба, разрыв сосуда. Тромбоз венозных синусов также может быть причиной развития инфаркта мозга. Другими причинами цереброваскулярных осложнений могут быть острая внутричерепная гипертензия (до 400 мм.водн.ст.) и остановка сердца.
Как показали клинические наблюдения, электрический ток способствует обострению хронического патологического процесса или развитию нового заболевания . Электрический ток больше, чем другие травмирующие факторы, обладает способностью вызывать нарушения во всех системах организма в момент его воздействия. Поэтому в первые часы и даже ближайшие дни после электротравмы трудно определить дальнейшее течение и исход болезни.
Нередко тяжелая электротравма заканчивается смертью, механизм которой сводится к трем моментам: [1] угнетению функций продолговатого мозга; [2] фибрилляции желудочков сердца, вызванного непосредственным прохождением электрического тока через сердце; [3] тетаническому спазму дыхательных мышц.
В отдаленном периоде после электротравмы иногда развивается психоорганический синдром вследствие прогрессирующей атрофии вещества мозга и гидроцефалии. Характерны упорные головные боли, астенизация, нарушения памяти, эмоциональная и вегетативная лабильность. Нередки также периферические вегетативные синдромы (локальный цианоз, гипергидроз или ангидроз, локальное поседение или выпадение волос и др.). После электротравмы возможны затяжные астенические состояния, при которых часто отмечаются психопатии. Дифференциация указанных синдромов, иногда внешне сходных, требует детального клинического обследования.
Читайте также:


