Энтеровирусная инфекция и прививка полиомиелит

г. Новосибирск, ул. семьи Шамшиных 46-Б, офис 5, ,
У детей, привитых против полиомиелита, снижается риск заболеть энтеровирусной инфекцией
По данным специалистов отдела эпидемиологического надзора Управления Роспотребнадзора по Новосибирской области, заболеваемость энтеровирусной инфекцией за 5 месяцев 2009 года на территории Новосибирской области составила 3 случая. В прошлом году за аналогичный период заболеваемость составила 14 случаев. Эпидемиологи Новосибирской области.
По материалам официального информационного агентства Китайской народной Республики (КНР) Синьхуа с начала 2009 года в стране было зарегистрировано более 115 тысяч случаев заболевания энтеровирусной инфекции (ЭВИ), в том числе с летальным исходом у 50 человек.
В эпидемический процесс вовлечены южные, юго-восточные, а также некоторые юго-западные провинции. Наибольшее число случаев заболеваний (80% от всех) регистрируется в провинциях Хэнань, Шаньдун, Цзянсу, Аньхой, Гуандун, Хэбэй, Хубэй, Хунань, Чжецзян и Гуанси-Чжуанской автономном районе. На детей в возрасте до 5-ти лет приходится 94,8% случаев заболеваний, в частности, на младенцев в возрасте до 3-х лет - 77,6%. По данным официальных лиц, 75% случаев заболеваний были вызваны энтеровирусом 71-го типа. По прогнозам специалистов, пик заболевания следует ожидать в июле месяце.
Учитывая сложившуюся ситуацию, с целью предупреждения заболевания населения Российской Федерации, с целью предупреждения завоза с территории КНР и распространения среди населения Российской Федерации случаев энтеровирусной инфекции Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека рекомендует:
1. Юридическим лицам и индивидуальным предпринимателям, осуществляющим туроператорскую и турагентскую деятельность, проводить обязательное информирование граждан планирующих выезд в КНР о возможном риске заражения энтеровирусной инфекцией, мерах личной профилактики и действиях в случае заболевания (появление сыпи на лице, руках, ногах, лихорадки, респираторного синдрома, расстройства желудочно-кишечного тракта и др.).
2. Гражданам, по возможности, отказаться от поездки в КНР в этот период.
Энтеровирус (enterovirus) ‑ вирус, попадающий в организм человека через желудочно-кишечный тракт, размножающийся там, а затем обычно поражающий центральную нервную систему. Имеется достаточно много разновидностей (серотипов) энтеровирусов. Энтеровирусы способны поражать многие ткани и органы человека (центральная нервная система, сердце, легкие, печень, почки и др.), поэтому проявления болезни могут быть различными.
Энтеровирусы отличаются высокой устойчивостью во внешней среде, способны сохранять жизнеспособность в воде поверхностных водоемов и влажной почве до нескольких месяцев. При 50 0С энтеровирусы быстро разрушаются. В замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, при хранении в обычном холодильнике (+4. - +6.С) - в течение нескольких недель, а при комнатной температуре - на протяжении нескольких дней. Энтеровирусы быстро разрушаются под воздействием дезинфицирующих средств, ультрафиолетового облучения или при высушивании.
Источником инфекции является больной человек или бессимптомный носитель вируса. Вирус выделяется из носоглотки и кишечного тракта и может передаваться как фекально-оральным, так и респираторным путями. Важным путем является контакт с загрязненными предметами и руками другого человека с последующей внедрением вируса через рот, нос или глаза. Вирус может передаваться через воду, овощи, руки, игрушки и другие объекты внешней среды.
Наиболее восприимчивы к энтеровирусам дети, они служат основными распространителями инфекции. Уровень естественного иммунитета с возрастом увеличивается. Вирус распространяется в условиях антисанитарии - чем хуже санитарные условия, тем в более раннем возрасте происходит инфекция, и вырабатывается невосприимчивость.
Инкубационный период широко варьирует, составляя от 2 до 35 дней, в среднем - до 1 недели. Высокая заразительность энтеровирусов убедительно доказана. Часто наблюдается внутрисемейное распространение инфекции. инфекции, когда возбудитель присутствует в экскретах организма в наибольших концентрациях.
Клиническая картина: при заражении вирусом EV71 поднимается температура, появляется сыпь на коже рук и ног, на ладонях, стопах, полости рта, отек конечностей. Инфекция может вызывать такие осложнения, как менингит, энцефалит, отек легких и паралич. В тяжелой форме энтеровирус может привести к летальному исходу. В основном вирус EV71 поражает детей до 10 лет, серьезные осложнения вирус чаще всего вызывает у детей до двух лет.
Диагноз энтеровирусной инфекции устанавливается только на основании лабораторного подтверждения.
Профилактические мероприятия направлены на предотвращение загрязнения возбудителем объектов окружающей среды, санитарное благоустройство источников водоснабжения, соблюдение правил удаления и обезвреживания нечистот, обеспечения населения безопасными продуктами питания и доброкачественной питьевой водой.
Методы специфической профилактики (вакцинация) энтеровирусных инфекций не разработаны. Однако, одним из эффективных методов борьбы с энтеровирусными инфекциями является вакцинация против полиомиелита, так как вакцинный штамм вируса обладает антагонистическим действием на энтеровирус. Этот способ был успешно использован для борьбы со вспышками заболевания, вызванного EV71 в Болгарии и вспышек в ряде городов Сибирского федерального округа.
Управление Роспотребнадзора по Новосибирской рекомендует гражданам, выезжающим в провинции Китая с повышенной заболеваемостью энтеровирусной инфекцией:
-воздержитесь от купания в открытых водоемах, особенно маленьким детям.
- используйте для питья доброкачественную воду (чай, бутилированная вода).
-овощи, фрукты, ягоды употреблять в пищу только поле того, как вы их тщательно вымоете и обдадите кипятком.
- строго соблюдайте правила личной гигиены. Мойте руки с мылом перед каждым приемом пищи и после каждого посещения туалета.
Кроме того, рекомендуется проверить, привит ли ваш ребенок против полиомиелита в рамках национального календаря прививок.

- К сожалению, нет. Заразиться энтеровирусной инфекцией можно не только через воду или при употреблении в пищу загрязненных вирусами продуктов, но и через загрязненные бытовые предметы, а также при чихании и кашле заболевшего человека.
Возможна также трансплацентарная передача энтеровирусной инфекции от зараженной беременной женщины плоду.
- Какие симптомы энтеровирусных инфекций встречаются наиболее часто ?
-Наиболее характерные клинические признаки энтеровирусной инфекции у детей и взрослых:
-общее недомогание - головная боль, боль в мышцах, повышение температуры тела;
-воспаление горла, кашель, насморк;
- боли в животе, расстройства пищеварения (встречаются редко);
-высыпания на коже, как правило, на конечностях и в полости рта.
- Какие заболевания вызывают энтеровирусы ?
-Обычно энтеровирусы вызывают заболевания, которые врачи условно делят на потенциально-тяжелые и менее опасные. К первым относятся энцефалит, серозный менингит, полиомиелит, миокардит. К менее опасным относятся лихорадка с сыпью или без нее, герпетическая ангина, конъюнктивит, фарингит, гастроэнтерит, трехдневная лихорадка.
- Болеют ли домашние животные или птицы энтеровирусной инфекцией, и можем ли мы заразиться от них ?
- Нет. Животные и птицы не болеют энтеровирусными инфекциями и не являются их носителями. Заразным может быть только больной человек или вирусоноситель.
- В какое время года можно заразиться энтеровирусной инфекцией ?
-Энтеровирусной инфекцией можно заразиться в любое время года, однако особенно часто случаи этой болезни регистрируется в летний период и в начале осени.
- Недавно мой ребенок переболел энтеровирусной инфекцией? Возможно ли повторное заражение этой же инфекцией через какое-либо время ?
-После перенесенной энтеровирусной инфекции в организме человека, обычно, формируется сильный иммунитет, который защищает его от заражения этим же вирусом еще раз. Однако, этот иммунитет не эффективен против всех разновидностей энтеровирусной инфекции.

Это высыпания пятен розоватого цвета, локализующихся, преимущественно, в ротовой полости и на конечностях (как правило, на стопах и кистях рук).
- Можно ли лечить энтеровирусную инфекцию антибиотиками ?
-Нет. Лечить антибиотиками вирусные (в т.ч. энтеровирусные) инфекции нельзя.
- Существуют ли прививки против энтеровирусной инфекции ?
-Прививок от энтеровирусов, как таковых, не разработано. Исключение составляет вакцина от полиомиелита.
- В группе детского сада, куда ходит мой сын, выявлен случай заражения энтеровирусом. Какие лекарства нам следует принять для профилактики, чтобы не заразиться ?
-Специфической профилактики от энтеровирусов не существует. Нет ни одного клинически доказанного медицинского препарата, прием которого позволял бы снизить риск заражения.
Полиомиелит: осталось совсем чуть-чуть. - Доктор Комаровский (Июль 2020).
Энтеровирусные факты
- Энтеровирусы представляют собой небольшие РНК-вирусы, которые могут вызывать такие заболевания, как простуда, менингит, кисть, ящур, гипоксия (снижение уровня кислорода в крови), геморрагический конъюнктивит, миоперикардит, сыпь, герпангина, плевродиния, респираторные инфекции и нечасто паралич.
- Было несколько вспышек энтеровирусных инфекций; вспышка в августе 2014 года произошла из-за штамма, названного энтеровирусом D68, или EV-D68, энтеровирусом, который вызывает более серьезные симптомы респираторных проблем, главным образом у детей (младенцев и малышей), чем это было замечено ранее.
- Симптомы и признаки энтеровирусной инфекции включают гриппоподобные симптомы (такие как лихорадка, кашель, боли в теле и / или мышечные боли, насморк и чихание), которые могут стать более серьезными и включать затрудненное дыхание и / или свистящее дыхание.
- Энтеровирусы чаще всего вызывают различные инфекции у детей; факторы риска включают связь с инфицированными индивидуумами, проблемы иммунной системы, беременность и проблемы с дыханием с повышенным риском в течение летнего и раннего осеннего месяцев.
- Энтеровирусы являются заразными от человека к человеку прямым и косвенным контактом.
- Инкубационный период для энтеровирусной инфекции составляет около трех-десяти дней, а симптомы продолжаются около недели при неосложненных инфекциях.
- Заразный период для энтеровирусной инфекции начинается примерно через три дня после заражения и остается около 10 дней после появления симптомов; люди могут пролить инфекционные вирусы без симптомов.
- Энтеровирусные инфекции диагностируются по клиническим признакам и, реже, с помощью ПЦР-тестов или культивирования энтеровируса из крови человека, спинномозговой жидкости или других жидкостей организма.
- Лечение энтеровирусных инфекций в основном благоприятно и предназначено для снижения симптомов, вызванных различными типами энтеровирусов.
- Большинство пациентов лечится поддерживающей терапией и / или их врачом первичной медико-санитарной помощи; пациентам с осложнениями может потребоваться консультация с специалистами по инфекционным заболеваниям, специалистами по критическому уходу, кардиологами и / или специалистами по лечению.
- У большинства людей с энтеровирусными инфекциями нет осложнений; однако более серьезные инфекции могут приводить к гипоксии, менингиту, проблемам с глазами, сердечному приступу (миоперикардит) и редко параличу и / или мышечной слабости.
- В большинстве случаев прогноз (исходы) энтеровирусных инфекций хорош без осложнений; однако прогноз ухудшается по мере увеличения тяжести инфекции и развития осложнений.
- Можно предотвратить или уменьшить вероятность заражения энтеровирусом. Доступна вакцина для предотвращения полиомиелита, но нет никаких доступных для вакцин вакцин для предотвращения энтеровирусных инфекций, не связанных с полиомиелитом. Тем не менее, избегая контакта с инфицированными людьми, используя хорошие методы мойки рук и дезинфицирующие предметы, которые касаются инфицированных людей, можно уменьшить вероятность заражения.

Изображение сыпи на лице ребенка из-за энтеровируса (эховирус-9); ИСТОЧНИК: CDC / Heinz F. Eichenwald, MD, больница Нью-Йорка, Корнелл-Юнив; Энн Каин
Что такое энтеровирус?
Человеческие энтеровирусы представляют собой род семейства Picornaviridae (небольшие РНК-вирусы), которые первоначально классифицировались или назывались полиовирусами, вирусами Коксаки (группы A и B), эховирусами и энтеровирусами. Риновирусы включены как энтеровирусы многими исследователями, но не все. Существует более 100 видов известных энтеровирусов. Эти вирусы обычно передаются человеку человеку путем прямого контакта с вирусами, которые проливаются из желудочно-кишечного тракта или верхних дыхательных путей. В общем, эти вирусы обычно классифицируются как полиомиелит или неполиовирусы. Полиовирусы (только три типа, P1-3) и неполиовирусы могут иметь сходные начальные симптомы. В большинстве инфекций, вызванных как полиомиелитом, так и неполиовирусами, индивидуумы могут быть бессимптомными (не проявлять каких-либо симптомов) или иметь только легкие симптомы, включая лихорадку, головную боль, боль в горле, потерю аппетита и дискомфорт в области живота, который устраняется без осложнений (осложнения). Тем не менее, у некоторых пациентов, особенно детей, эти инфекции могут вызывать серьезное заболевание, которое может вызвать пожизненные проблемы и нередко может привести к смерти.
Недавно названия видов, не являющихся энтеровирусными, были пересмотрены для удаления имен хозяев (человека, быка, обезьяны и свиней) и заменены на обозначение группы (от A до J) и число серотипов. Группа основана на сходстве в области РНК, которая кодирует внешний белок вируса, а число серотипов соответствует конкретной нейтрализующей сыворотке (антитело). Следовательно, человеческий энтеровирус 68, например (также называемый HEV-68 и ED68), теперь называется EV-D68. В течение следующих нескольких лет будут возникать путаница и совпадение имен энтеровирусов, когда исследователи и клиницисты приспосабливаются к этому обширному изменению имени. В этой статье будут использоваться как новые, так и принятые в настоящее время названия этих вирусов и болезнь (ы), которые они могут вызвать. Например, вирусы Coxsackie могут быть помечены как CV-A4 или CV-B5, в зависимости от их группы и / или серотипа; аналогично эховирусу = E-14 или риновирусу = RV-A25, RV-B79 или RV-C41.
Какие типы болезней вызывают энтеровирусы?
Как уже отмечалось ранее, энтеровирусы вызывают два основных типа заболеваний человека, полиомиелита и не-полиомиелита. В этой статье основное внимание будет уделено энтеровирусам, не вызывающим болезни полиомиелита. Полиовирусы, вызывающие паралич и другие симптомы, широко освещаются в других статьях. Неполиомиелитные энтеровирусы могут вызывать широкий спектр инфекций, которые перекрываются; например…
- энтеровирус: асептический менингит с сыпью, конъюнктивитом, кистью, ногами и ртом (EV-71), паралич (EV-71), миоперикардит
- группа A Вирус Коксаки: вялый паралич, болезнь руки, стопы и рта, геморрагический конъюнктивит, герпангина, асептический менингит (с или без сыпи)
- группа B Вирус Коксаки: спастический паралич, герпангина, плевродиния, миокардит, перикардит и менингоэнцефалит
- эховирус: простуда, сыпь, асептический менингит, миоперикардит, паралич, геморрагический конъюнктивит
- риновирус: простуда (более 100 различных серотипов).
Симптомы этих заболеваний описаны ниже.
Каковы причины и факторы риска для энтеровирусной инфекции?
Причинами энтеровирусных инфекций являются просто переход одного из многих энтеровирусов от одного человека непосредственно к другому, обычно путем контакта с респираторными выделениями и / или стулом от инфицированных людей. Иногда источники окружающей среды, такие как вода, могут быть заражены энтеровирусами, которые могут инфицировать людей. Наиболее распространенным фактором риска получения энтеровирусной инфекции является прямой контакт с любыми выделениями организма (особенно респираторными и / или фекальными) у инфицированного человека. Лица с незрелыми (новорожденными и младенцами) или скомпрометированные иммунные системы также подвержены более высокому риску энтеровирусных инфекций, чем нормальные дети или взрослые. Беременные женщины и люди с респираторными проблемами, такими как астма, подвергаются более высокому риску. Лица подвергаются наибольшему риску в течение осенних и летних месяцев.
Являются ли инфекционисты энтеровирусами?
Да, энтеровирусы часто заражаются прямым контактом от человека к человеку с респираторными выделениями или контактом с фекальным материалом. Некоторые энтеровирусы могут передаваться косвенно, когда неинфицированные люди контактируют с пищевыми продуктами или жидкостями, зараженными выделениями (фекалиями, устными выделениями или капельками) от инфицированных лиц. Вирусы способны выживать на поверхностях, таких как столы и дверные ручки, в течение нескольких дней.
Каков период инкубации для энтеровирусной инфекции?
Средний период инкубации (время от воздействия первых симптомов) колеблется от 3 до 10 дней. Симптомы при наличии неосложненных инфекций продолжаются около недели.
Каков инфекционный период для энтеровирусной инфекции?
В общем, индивидуумы заразительны примерно через три дня после контакта с вирусом и остаются заразными до примерно 10 дней после появления симптомов. Люди могут пролить инфекционные вирусы, даже если у них нет симптомов или во время инкубационного периода и / или после прекращения симптомов.
Каковы симптомы и признаки энтеровирусной инфекции у детей и взрослых?
Ранее, многие люди, инфицированные энтеровирусами, не имеют или только незначительные симптомы (лихорадка, головная боль, боль в горле, потеря аппетита и дискомфорт в области брюшной полости, часто без диареи) инфекции, которая может продолжаться около недели и решить без дальнейших проблем, Однако у людей с повышенным риском может развиться один или несколько из следующих симптомов:
- Простуда: высыпание носа, кашель, умеренная лихорадка, легкое недомогание
- Гипоксия (низкий уровень кислорода в крови): одышка, хрипы, кашель, быстрое дыхание, изменение окраски кожи (синеватый до вишнево-красного), быстрый пульс
- Асептический менингит: наиболее распространенный среди младенцев и детей; может также возникать при сыпь (на лице, шее и конечностях), лихорадка, болезненная головная боль, жесткая шея, боли в теле, чувствительность к свету, тошнота и рвота, раздражительность
- Конъюнктивит (геморрагический): боль в глазах, кровотечение, наблюдаемое в белых глазах, светобоязнь (избегание света из-за дискомфорта)
- Миоперикардит: одышка, боль в груди, лихорадка, слабость
- Herpangina: небольшие плоские болячки на слизистой оболочке полости рта (миндалины и мягкое небо), которые могут вызвать волдыри и изъязвление
- Pleurodynia: прерывистая боль в груди обычно выше нижней части грудной клетки; некоторые люди могут иметь множественное трение, которое можно услышать, когда врач осмотрит сундук с помощью стетоскопа
- Болезнь рук, стопы и рта (HFMD): небольшие узлы и волдыри, которые нежны и кажутся серыми, которые возникают на руках, ногах и в полости рта
- Энцефалит: Симптомы варьируются от летаргии и сонливости до изменений личности, судорог и комы.
- Паралич (редко в вирусных инфекциях полиомиелита и без полиомиелита): вялый паралич, который часто несимметричен с пораженными мышцами проксимальной конечности; нижние конечности поражаются чаще, чем верхние конечности (полиовирус, энтеровирус 71 и коксакивирус A7); другие не-полиомиелитные энтеровирусы обычно имеют менее выраженные симптомы (например, мышечную слабость и окуломоторный паралич), если паралич развивается
Как отмечено выше, некоторые штаммы энтеровирусов вызывают разные симптомы, некоторые из которых гораздо более тяжелые, чем другие. Кроме того, некоторые штаммы иногда кажутся более трансмиссивными и вызывают более интенсивные или тяжелые симптомы. Два последних примера - энтеровирус 71 (EV-71) и EV-D68.
Как врачи диагностируют энтеровирусную инфекцию?
В общем, энтеровирусные инфекции чаще всего диагностируются по клиническим симптомам. Анализы крови проводятся нечасто; лучшим испытанием является полимеразная цепная реакция (ПЦР), которая доступна в специализированных лабораториях и используется чаще всего во время вспышек вирусных инфекций. Кроме того, полезно проводить различие между энтеровирусными инфекциями и другими вирусными инфекциями, такими как вирусы ротавируса и гриппа. Нередко заражающий энтеровирус выделяют клеточными культурами, взятыми из крови, фекалиями или спинномозговой жидкостью, а затем идентифицируют с помощью дальнейших иммунологических тестов. Другие тесты, такие как рентгенография грудной клетки, эхокардиография, поясничная пункция и ЭКГ, могут помочь определить степень заражения.
Каково лечение энтеровирусной инфекции?
Вкратце, лучшим средством лечения энтеровирусной инфекции является профилактика. Для полиовируса имеется эффективная вакцина; к сожалению, для не-полиомиелитных энтеровирусов лечение является благоприятным и предназначено для уменьшения симптомов, потому что в настоящее время нет противовирусных препаратов, которые в настоящее время одобрены для лечения этих типов энтеровирусных инфекций. Иммуноглобулины использовались у инфицированных новорожденных и иммунокомпрометированных хозяев для лечения и профилактики инфекций центральной нервной системы без полиомиелита, но эти иммуноглобулиновые обработки не всегда очень эффективны. Следовательно, приводятся вспомогательные меры, такие как контроль лихорадки, методы вспомогательного дыхания (от ингаляционных стероидов до интубации), лекарства от болевого контроля и актуальные средства для кожи и слизистых оболочек для снижения симптомов.
Какие типы врачей лечат энтеровирусные инфекции?
Многие люди лечатся только с помощью поддерживающих мер; некоторые из них лечатся их основным врачом (обычно педиатром, но, возможно, специалистом по семейной практике или внутренней медицине). В других случаях, особенно у лиц с осложнениями, пациентов могут лечить специалисты по инфекционным заболеваниям, специалисты по критическому уходу, кардиологи и / или специалисты по лечению. Редко можно обратиться к специалисту по неврологии.
Вспышки энтеровирусов без полиомиелита, включая энтеровирус D68 (EV-D68) и 71
Недавние вспышки различных не-полиомиелитных энтеровирусов перечислены ниже; (данные были изменены из отчетов Центров США по контролю и профилактике заболеваний (CDC) в 2015 году.
- Coxsackievirus A16 является наиболее распространенной причиной заболеваний рук, стоп и рта (HFMD) в Соединенных Штатах. Однако в 2011 и 2012 годах coxsackievirus A6 был распространенной причиной HFMD в этой стране; некоторые из зараженных людей стали тяжело больными.
- Coxsackievirus A24 и энтеровирус 70 были связаны со вспышками конъюнктивита.
- Эховирусы 13, 18 и 30 вызвали вспышки вирусного менингита в Соединенных Штатах.
- Энтеровирус 71 вызвал крупные вспышки HFMD во всем мире, особенно у детей в Азии, особенно в Китае. Некоторые инфекции от этого вируса были связаны с тяжелым неврологическим заболеванием, таким как энцефалит ствола мозга.
- Энтеровирус D 68 имел общенациональную вспышку в США с августа 2014 года по январь 2015 года. В общей сложности 1153 человека в 49 штатах и округ Колумбия подтвердили инфекцию D68. Почти все инфицированные были детьми, у которых также была астма или хрипы. У 14 пациентов, умерших, были обнаружены энтеровирусы D68. Тем не менее, CDC указал, что, вероятно, миллионы энтеровирусов, инфицированных D68 (дети грудного возраста, дети младшего возраста и дети) с легкой болезнью, которые не обращались за медицинской помощью или не прошли тестирование на инфекцию в Соединенных Штатах.
Каковы осложнения энтеровирусной инфекции?
Большинство энтеровирусных инфекций длится от недели до 10 дней и не имеют осложнений. Однако у некоторых пациентов могут возникать осложнения и варьироваться от легкой (сыпь, мягкий конъюнктивит, поражения кожи) до более тяжелой (одышка, энцефалит, миоперикардит, боли в груди, слабость с параличом, кома и редко, смерть).
Каков прогноз энтеровирусной инфекции?
Прогноз большинства энтеровирусных инфекций хорош; большинство людей спонтанно разрешают свою инфекцию примерно через семь-десять дней и не имеют осложнений. Некоторые пациенты, особенно те, у кого иммунодефицит каким-либо образом, могут развиваться более тяжелые инфекции. Более серьезные инфекции могут иметь прогноз, который может варьироваться от хорошего до бедного, в зависимости от тяжести вирусного штамма, вызывающего инфекцию, и силы (или слабости) иммунного ответа индивидуума. Рекомендуется консультация с соответствующим специалистом (кардиологом, пульмонологом или другими, в зависимости от конкретных осложнений).
Можно ли предотвратить энтеровирусную инфекцию? Существует ли вакцина для энтеровирусов?
Люди могут снизить вероятность заражения энтеровирусом, просто избегая прямого контакта с людьми, инфицированными энтеровирусами, и используя такие методы, как хорошая мытье рук, чистка или дезинфекция предметов, которые контактируют с инфицированными людьми. Люди регулярно вакцинируются против некоторых энтеровирусов (полиовирусов); в результате, полиомиелит редко встречается в развивающихся странах. К сожалению, вакцины для не-полиомиелитов отсутствуют, хотя китайские исследователи указали, что у них есть две вакцины против энтеровируса 71 в успешных испытаниях фазы 3. Одной из причин отсутствия вакцин для этих вирусов является то, что существует очень большое количество подтипов не-полиомиелитных энтеровирусов, и вакцина, разработанная против одного подтипа, обычно не эффективна против другого подтипа.
Общие сведения
Полиомиелит — что это за болезнь? Полиомиелит — это остро протекающее антропонозное инфекционное заболевание вирусной этиологии с высокой контагиозностью, проявляющееся различными клиническими формами — от бессимптомного течения до тяжелых необратимых параличей.
В России заболеваемость полиомиелитом носит спорадический характер. Эпидемиологическая статистика в России свидетельствует, что усредненный показатель заболеваемости полиомиелитом за последние 10 лет составляет в среднем 1,7 случаев на 100 тысяч детей в возрасте до 15 лет. При этом, в 69% случаях ВАПП регистрировали у детей в возрасте до 6 месяцев, в 15% в возрасте 6-12 месяцев и в 14,5% — в возрасте 1-2 лет. То есть, анализ данных показывает, что 84% всех случаев ВАПП у реципиентов приходится на детей до 1 года.
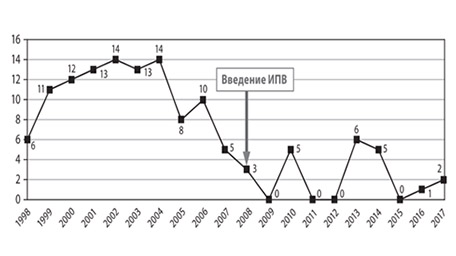
Статистическая информация о количестве зарегистрированных случаев вакциноассоциированного полиомиелита в РФ за период 1998-2017 гг.
Встречается заболевание во всех возрастных группах, однако наиболее восприимчивы к полиомиелиту (60-80%) дети до 4-х лет. Дети 1-го года жизни полиомиелитом практически не болеют, что обусловлено наличием у подавляющего большинства из них врожденного иммунитета. Согласно данным исследований около 62% новорожденных имеют антитела к вирусу полиомиелита всех трех типов. При этом, уровень антител у ребенка и матери одинаков. По мере роста (к 6–9 месяцу) уровень антител существенно снижается, то есть, восприимчивость к полиовирусу возрастает. Поэтому вакцинация начинается в первом полугодии жизни ребенка, с 3-х месячного возраста. У всех лиц после перенесенного заболевания вырабатывается стойкий типоспецифический пожизненный иммунитет, то есть, возможность развития заболевания сохраняется при заражении человека другим типом полиовируса, однако на практике такие случаи встречаются достаточно редко.
Спецификой полиомиелита, как и других управляемых инфекций является отсутствие препаратов, воздействующие на полиовирусы и неэффективность лечения больных и в тоже время заболевание относится к управляемым средствами иммунопрофилактики.
Патогенез
Проникнув через носоглотку и пищеварительный тракт, вирус начинается первичное размножение/накопление в эпителиальных клетках тонкого кишечника и глотки. Далее вирус продолжает размножение в региональных лимфоузлах и по лимфатическим путям попадает в кровь, что способствует диссеминации и размножению вируса в различных органах и тканях: селезенке, печени, лимфатических узлах, сердечной мышце, легких , мышечной ткани и особенно, в коричневом жире, представляющим депо накопления вируса. В этот период признаки специфического поражения органов отсутствуют. Затем наступает следующий этап — проникновение вируса через эндотелий капилляров/по периферическим нервам в ЦНС и возникает воспаление мозговой ткани и оболочек мозга. К специфике острого полиомиелита относится поражение мотонейронов (крупных двигательных клеток), расположенных чаще в сером веществе передних рогов спинного мозга и в стволе головного мозга (в ядрах двигательных черепно-мозговых нервов).
При полной гибели мотонейронов развиваются вялые параличи мышц конечностей, лица и туловища. Частичное повреждение мотонейронов приводит к развитию вялых парезов этих мышц. Воспалительный процесс в оболочках мозга развивается по типу серозного менингита. Морфологические изменения и титр вируса в тканях мозга нарастают очень быстро (1–2 дня), затем титр вируса быстро падает и вскоре полностью исчезает из ЦНС. Именно этим объясняется редкое выделение вируса из ткани мозга и ликвора пациентов. При этом, клинические проявления в виде вялых параличей/парезов нарастают очень быстро.
Спинной мозг на вскрытии отечный со смазанной границей между белым и серым веществом, а в тяжелых случаях — отмечается западение серого вещества мозга. Двигательные клетки набухшие, полностью распавшиеся или значительно изменены. Изменения в пораженных клетках начинаются с распада тифоидного вещества, далее исчезают внутриклеточные фибриллы, появляется кариоцитолиз в ядре и в последнюю очередь распадается ядро клетки, что служит показателем необратимости изменений. Погибшие нервные клетки заменяются на нейронофагические узелки, а в последующем на их месте разрастается глиозная ткань.
Однако, наряду с разрушенными клетками могут присутствовать и полностью сохраненные нейроны. Такая мозаичность поражения клеток клинически выражается в беспорядочном и асимметричном распределении парезов/параличей отдельных мышц или их группы и является характерным признаком острого полиомиелита. Некробиотические и дистрофические изменения в оболочках/веществе мозга протекают сочетанно с явлениями воспаления в виде периваскулярных инфильтратов.
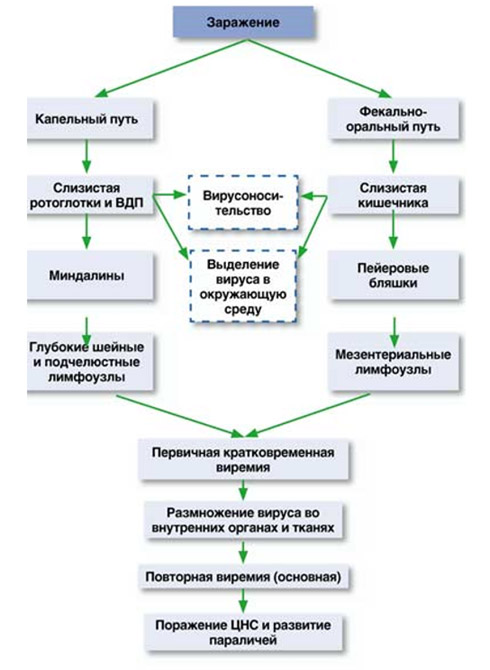
Схема патогенеза полиомиелита
Классификация
В основу классификации полиомиелита положены такие признаки как клиническое течение заболевания, уровень поражения, течение, специфика осложнений. В соответствии с ними выделяют:
- Полиомиелит без поражения ЦНС (непаралитический полиомиелит) — вирусоносительство; инаппарантная форма (латентная, бессимптомная форма); абортивная (висцеральная) форма; менингеальная форма (синдром серозного менингита).
- Полиомиелит с поражением ЦНС (паралитический полиомиелит) — спинальная форма с учетом уровня поражения – шейный, поясничный, грудной отделы; бульбарная форма (поражение ядер краниальных нервов 9—12 пар); понтинная форма (поражение ядер 7 пары); церебральная форма (синдром полиоэнцефалита); сочетанные формы (бульбоспинальная, бульбопонтоспинальная, понтоспинальная).
По течению: острое; затяжное; постполиомиелитный синдром (хроническое).
Причины
Возбудитель полиомиелита (фото ниже) — РНК-содержащий вирус, принадлежащий к пикорнавирусам рода Enterovirus, который представлен 3 серотипами: (штамм Брунгильд-1 тип, штамм Лансинг-2 тип и штамм Леон-3 тип). Принято считать, что I тип является эпидемически наиболее значимым и способен вызывать параличи. Довольно распространенным является и II тип. Реже встречается III тип. Вирусы полиомиелита паразитируют исключительно в организме человека.
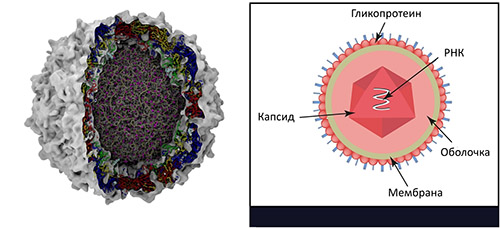
Диаметр вируса 27-30 нм. Устойчив во внешней среде: вне организма человека остается жизнеспособным при температуре 0-8 С несколько месяцев, а в замороженных фекалиях 20-40 С на протяжении нескольких лет. Даже при неоднократном замораживании и оттаивании вирус сохраняет свои вирулентные/патогенные свойства. Может длительно сохраняться в воде, молоке, масле, на белье, в сточных водах. Напротив, высокая температура губительно действует на него: вирус погибает при 60 С в течение 10 минут, а при кипячении – мгновенно. Также вирус чувствителен к хлорсодержащим дезинфицирующим средствам, высушиванию и УФО. Как и другие энтеровирусы, вирус полиомиелита чрезвычайно устойчив к антибактериальным препаратам.
При остром полиомиелите источником инфекции и резервуаром диких (невакцинных) штаммов является человек (больной/вирусоноситель). Как передается полиомиелит? Передача вируса реализуется фекально-оральным, и значительно реже – воздушно-капельным механизмом через пищевой, контактный и водные пути передачи. Поскольку вирус выделяется с кишечным/носоглоточным содержимым, это и определяет пути распространения инфекции. Выделение вируса с содержимым кишечника (фекалиями) может продолжаться длительно (на протяжении несколько недель, реже — 2-3 месяцев). В носоглоточном содержимом вирус присутствует не более 10-12 дней. Наиболее заразен больной человек на протяжении 4–7 дней после начала болезни.
Как можно заразиться? Заразиться можно при:
- фекально-оральном механизме передачи через грязные руки, общую посуду, вещи, продукты питания, воду, средства личной гигиены при несоблюдении правил личной гигиены;
- воздушно-капельном механизме — при кашле и чихании.
Распространению полиомиелита способствует пребывание большого количества людей в небольшом помещении, несоблюдение санитарно-гигиенических норм и требований, снижение иммунитета. В зоне наибольшего риска находятся детские коллективы. Инкубационный период в среднем составляет 7-14 дней, однако может варьировать в пределах 4—35 суток.
Симптомы полиомиелита
Симптомы полиомиелита у взрослых и признаки полиомиелита у детей идентичны, однако полиомиелит у взрослых независимо от клинической формы протекает более тяжело. Развитие клинической формы и признаки заболевания обусловлены непосредственно этапами развития инфекционного процесса и уровнем иммунного статуса инфицированного. В целом, по данным анализа на полиомиелит в 90-95% случаев развивается инаппарантная форма, в 4-6% — абортивная и в 1-2% — паралитическая. Продромальный период не характерен, тем не менее может быть и проявляться невыраженными катаральными явлениями со стороны верхних дыхательных путей (умеренная гиперемия зева, першение/легкая боль в горле), повышением температуры до субфебрильных цифр, которые либо через 1-3 дня проходят или на их фоне развиваются симптоматика периода разгара.
По сути, представляет собой вирусоносительство. Возбудитель локализуется в пределах кишечника/глоточного кольца и за пределы этих органов не выходит, клинических проявлений заболевания отсутствуют. Диагноз ставится на данных лабораторного обследования. Поскольку больные этой формой являются основным источником инфекции, она имеет важное эпидемиологическое значение. У больных после перенесенного инаппарантного полиомиелита вырабатывается стойкий иммунитет.
Протекает по типу острой кратковременной инфекции, длительность которой варьирует в пределах 5-10 дней. Начало заболевания чаще внезапное с симптомами гриппоподобного симптомокомплекса с умеренно выраженной интоксикацией и повышением температуры тела. Больных беспокоит недомогание, снижение аппетита, общая слабость, головная боль. У некоторых больных развивается катаральное воспаление ВДП, проявляющееся гиперемией слизистой оболочки ротоглотки и болью в горле, гипергидрозом, бледностью, адинамией. Реже появляются тошнота, рвота и признаки дисфункции кишечника.
Неврологическая симптоматика отсутствует. Эта клиническая форма имеет благоприятное течение. Форма протекает благоприятно, однако, как и пациенты с инаппарантной формой больные с абортивной формой и являются для окружающих источником инфекции, поскольку они выделяют вирус полиомиелита.
Характерно острое начало с одно/двухволновым течением. При одноволновом течении отмечается резким повышением температуры тела на 1-2-й день появляются рвота, выраженная головная боль и менингеальные знаки — ригидность затылочных мышц, симптомы Брудзинского/Кернига. В ряде случаев могут возникать признаки менингорадикулярного синдрома (гиперестезия кожи, спонтанные боли в конечностях/спине, симптомы натяжения корешков, боли по ходу нервных стволов).
Включает несколько стадий: предпаралитическую, паралитическую, восстановительную и стадию последствий (резидуальную).
Ее продолжительность 1-6 дней. В течении этого времени вирус присутствует в организме и его можно выявить в фекалиях до начала манифестации заболевания. Характерно острое начало, повышение температуры до 38-40 С, появление недомогания и общей слабости. Нередко начинается с диспептических и катаральных явлений. Затем заболевание прогрессирует, часто возникает рвота, усиливается головная боль, появляются боли в конечностях/спине. Неврологическая симптоматика развивается часто во время второй волны повышения температуры. Характерна сонливость пациента, мышечные подергивания. Симптомы поражения НС соответствуют менингорадикулярному синдрому. При объективном обследовании — вегетативные расстройства (на коже пятнистая эритема, потливость), менингеальные знаки умеренно выражены.
Зачастую параличи у больных развиваются без четко выраженного предпаралитического периода, часто в конце лихорадочного периода после снижения температуры. Предвестниками их появления может быть выраженная слабость в течение нескольких часов/дней. В зависимости от места поражения нервной системы выделяют несколько форм:
Клиника ВАПП является типичной для полиомиелита, однако преобладает спинальная клиническая форма. Характерно развитие асимметричных, в основном проксимальных вялых парезов/параличей без выраженных нарушения чувствительности с появлением ранних атрофий и стойкими остаточными явлениями. Течение ВАПП по мнению специалистов является более тяжелым, а выделение вакцинного штамма вируса продолжается на протяжении полугода.
Анализы и диагностика
В настоящее время диагностика полиомиелита из-за редкой встречаемости представляет некоторые трудности, что обусловлено частыми стертыми формами или протекающим с легкой клинической симптоматикой и отсутствием эпидемиологической настороженности. Поэтому используется двухэтапная схема постановки диагноза: предварительная диагностика, базирующаяся на результатах эпидемиологического анализа и клинических проявлениях и окончательный диагноз по результатам вирусологического (выделение вируса из слюны, кала, носоглоточной слизи, крови), серологического (анализ на антитела к полиомиелиту) — РСК, ИФА, реакция преципитации РП/реакция нейтрализации (РН) и инструментального метода (электронейромиография, МРТ спинного мозга, УЗИ головного мозга). Дифференциация типов вируса полиомиелита осуществляется методом ПЦР.
Дифференциальная диагностика полиомиелита проводится с целым рядом заболеваний в зависимости от клинической формы полиомиелита, например:
- Менингеальная форма дифференцируется с серозными менингитами другой этиологии: паротитным, энтеровирусным (ECHO/Коксаки), туберкулезным.
- Спинальная форма с полиомиелитоподобными заболеваниями, костно-суставной патологией, миелитом, полирадикулоневритом.
- Бульбарная форма с полирадикулоневритом и бульварным синдромом.
Лечение
До настоящего времени препараты, воздействующие на полиовирусы, отсутствуют. Поскольку этиотропное лечение полиомиелита не разработано, проводится патогенетическая/симптоматическая терапия. Объем терапевтических мероприятий определяется клинической формой и выраженностью синдромов заболевания, тяжестью течения и наличием осложнений. Лечение больных, независимо от формы полиомиелита проводится в стационарных условиях (в боксе инфекционного отделения).
В остром периоде — строгий постельный режим в течении 14 дней, поскольку физическая активность увеличивает риск развития осложнений. Хороший эффект оказывает применение Интерферона альфа–2b с витамином С/Е (суппозитории) и Интерферон альфа-2α в/м, обладающие противовирусным и иммуномодулирующим действием.
При выраженной головной боли, температуре, рвоте проводится дегидрирующая терапия (Лазикс, Диакарб) в сочетании с анальгетиками (Анальгин, Парацетамол). При менингорадикуляторном синдроме показаны витамины группы В (особенно В12); со 2 недели болезни — тепловые процедуры и физиотерапия.
При появлении симптомов отека мозга назначается дегидратационная терапия различной интенсивности (Диакарб, Маннитол, Фуросемид, концентрированная плазма, Лазикс), которая проводится включительно до начала восстановительного периода, т.е. на протяжении первых 2-3 недель болезни. По показаниям — сосудистые препараты (Трентал, Цитофлавин, Актовегин).
На протяжении всего паралитического периода — абсолютный покой, поскольку физическое/психическое напряжение может иметь негативные последствия. Лечение зависит от стадии болезни и носит последовательный и непрерывный характер.
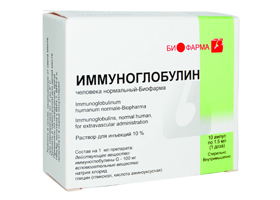
К препаратам специфической терапии в какой-то степени относится Иммуноглобулин (в течение 2–3 дней по 0,5–1 мл/кг массы тела). Также показаны энергокорректоры (Элькар). С целью улучшения микроциркуляции и дезинтоксикации используются комбинации (Альбумин с Пентоксифиллином (Тренталом) или Дипиридамолом (Курантилом). Дегидратационная терапия. При болевом синдроме и гиперестезии — болеутоляющие и успокаивающие лекарственные средства (Баралгин, Кетанов).
В случаях острого отека мозга, выраженного длительно сохраняющегося болевого синдрома могут назначаться кортикостероидные гормоны (Преднизолон, Дексаметазон, Метилпреднизолон) на протяжении 20–30 дней по 1 мг/кг в сутки). При дыхательных расстройствах показано назначение ИВЛ.
Лечение при появлении первых признаков восстановления пораженных мышц направлено на восстановление двигательных функций и нормализацию проведения нервно-мышечного импульса. С этой целью за 15–20 минут до массажа/занятий ЛФК назначаются Прозерин, Дибазол, Галантамин последовательными курсами продолжительностью 20–30 суток (одновременное их назначение нецелесообразно.)
Широко используются в восстановительном периоде анаболические стероиды (Метандростенолон, Неробол, Ретаболил и др. курсами по 20 дней с интервалами 40-50 дней; ноотропные препараты (Церебролизин, Пирацетам, Кортексин); витамины группы В в комплексе (Нейрорубин) или по отдельности. Применение медикаментозных препаратов сочетают с ЛФК, физиотерапевтическими процедурам, массажем. В восстановительный период важно контролировать правильное положение туловища и пораженных конечностей, что достигается путем сна на твердой поверхности, бинтованием, наложения лонгет на конечности. Сформировавшиеся контрактуры необходимо исправлять гипсованием. При выраженных костных деформациях, стойких параличах/парезах, когда восстановление прекращается проводят протезирование.
Читайте также:


