Габагамма отзывы больных невропатической болью
А.Н.Баринов
Первый Московский Государственный Медицинский Университет им. И.М.Сеченова
Ключевым направлением в симптоматическом лечении острой боли в спине является применение нестероидных противовоспалительных средств (НСПВС) блокирующих выработку медиаторов воспаления - простагландинов за счет ингибирования фермента циклооксигеназы (ЦОГ). Эти препараты должны назначаться при боли в спине, прежде всего врачами общей практики (терапевтами, врачами ЛФК, хирургами, семейными врачами и даже провизорами аптек), а не только узкими специалистами (неврологами, ортопедами, ревматологами). Следует помнить, что НСПВС особенно эффективны на ранних стадиях развития боли. Именно на этом раннем этапе - этапе острой и подострой боли с помощью традиционных НСПВС возможно воздействовать на периферические компоненты болевого синдрома - соматические (устранение воспаления, отека и др.) и нейрохимические стимуляторы болевых рецепторов. В дальнейшем, когда включаются центральные патофизиологические механизмы боли, монотерапия НСПВС вряд ли будет эффективна [1, 2, 5, 6]. Показано, что в случае возникновении невропатического болевого синдрома, например при дискогенных пояснично-крестцовых радикулопатиях, симптоматическая терапия НСПВС менее эффективна, чем комбинированная терапия, включающая помимо НСПВС комплекс витаминов группы В (Мильгамма® Верваг Фарма ГмбХ и Ко.КГ, Германия), оказывающих патогенетическое действие при поражении периферических нервов [4]. Мильгамма® имеет небольшой объем ампулы (2 мл) и представляет собой сбалансированную комбинацию нейротропных витаминов: тиамина, пиридоксина и цианокобаламина, а также лидокаин, что позволяет делать инъекции безболезненными.
При отсутствии противопоказаний желательно дополнить лечение немедикаментозной терапией: тепловыми физиопроцедурами, мануальной терапией, вакуумным и ручным массажем [1, 6]. В некоторых случаях релаксации паравертебральных мышц и восстановление микроциркуляции в миофасциальных триггерных зонах удается достичь без дополнительного медикаментозного воздействия при применении вышеуказанных физиотерапевтических методов и ударно-волновой терапии.
Следует отметить, что на первом и втором этапах лечения пациенты с острыми болями в спине не нуждаются в обязательной консультации невролога или ревматолога и представляют контингент больных для врачей общей практики, а затем - врача ЛФК. При острых скелетно-мышечных болях в спине нет необходимости в соблюдении постельного режима даже в первые дни заболевания, а также в использовании опоры при передвижении (трости или костыля). Необходимо убедить пациента, что небольшая физическая нагрузка не опасна, посоветовать поддерживать повседневную активность, а после купирования острого болевого синдрома, как можно скорее приступить к работе, не забывая при этом о лечебной физкультуре, необходимой для предотвращения последующих эпизодов болей в спине [3,6].
Дополнительным и наиболее эффективным консервативным методом терапии скелетно-мышечных болей в спине на любом этапе лечения оказывается локальное инъекционное введение (блокада) кортикостероидов (например, бетаметазона) в очаг воспаления или дегенеративно-дистрофического процесса (рис. 1). Такой способ введения применяется для глюкокортикоидов (эпидурально, фораминально, параартикулярно в фасеточные суставы, в миофасциальные триггерные точки и др.) и местных анестетиков [6, 8]. Однако проведение блокад требует наличия специальных навыков у врача, осуществляющего эту процедуру, а также дорогостоящей аппаратуры, обеспечивающей правильное попадание иглы в пораженную область (рентгенографической установки с электронно-оптическим преобразователем или ультразвукового сканера), поэтому методика блокад пока не распространена повсеместно.
Рис. 1. Блокада фасеточного сустава.
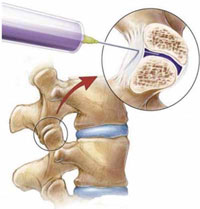
Помимо лечебных целей, в ряде случаев проведение блокад необходимо для диагностики и определения оптимальной стратегии последующего лечения. Так, например, диагностическая блокада фасеточного сустава (см. рис. 1) или крестцово-подвздошного сочленения 2% раствором лидокаина не только позволяет определить источник боли в спине, но и предсказать эффективность малоинвазивной нейрохирургической процедуры - высокочастотной денервации сустава (рис. 2). Понятно, что без кортикостероида длительность действия анестетика составит всего лишь несколько часов, но в случае исчезновения после блокады хотя бы на час болевого синдрома у пациента мы можем уверенно говорить о том, что дорогостоящая процедура денервации будет эффективна [8].
Рис. 2. Денервация фасеточного сустава L4-L5 слева
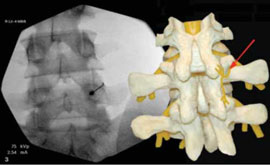
Примечание. Стрелкой показан коагулируемый фасеточный нерв.
Таким же образом определяется прогноз эффективности внутридисковой электротермической аннулопластики (рис. 3), лазерной вапоризации или холодноплазменной аблации межпозвонкового диска при радикулопатии. Если интрафораминальное введение анестетика под контролем компьютерной томографии (рис. 4) устраняет болевой синдром, то проведение вышеуказанных малоинвазивных пункционных нейрохирургических воздействий также будет эффективным [7].
Рис. 3. Внутридисковая радиочастотная электротермическая аннулопластика
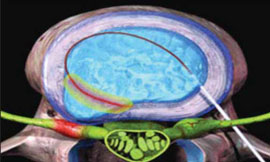
Рис. 4. Селективная фораминальная блокада
А. Схема проведения блокады
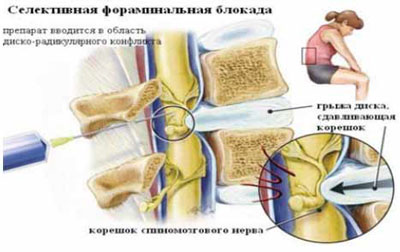
Б. Введение иглы в межпозвонковое отверстие под КТ-контролем
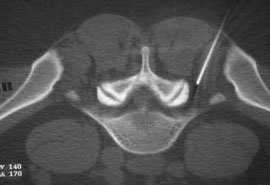
В. Введение раствора анестетика с рентгенконтрастным препаратом (омнипак)
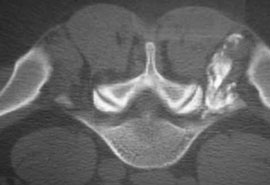
Следует отметить, что в ряде случаев достаточный терапевтический эффект имеет интрафораминальное введение вместе с 2 мл 2% раствора лидокаина 1 мл бетаметазона. Как видно на рис. 4В большая часть инъекционного раствора не попадает в межпозвоночное отверстие, инфильтрируя мягкие ткани по ходу иглы. Именно поэтому нет смысла использовать большой объем раствора анестетика. Обычно, фораминальной блокады бывает достаточно для того, что бы уменьшить выраженность болевых ощущений и чувствительных (а иногда и двигательных) расстройств на 2-4 нед или до следующего обострения радикулопатии. В случае кратковременной эффективности вышеуказанной блокады и/или плохой переносимости глюкокортикоидов и при условии наличия несеквестрированной латеральной (фораминальной) грыжи диска, менее 7 мм, проводится малоинвазивная процедура лазерной вапоризации (или ее модификации - фораминопластики), холодноплазменной аблации или внутридисковой электротермической аннулопластики, которая эффективна у 50-65% пациентов [7]. Если и эта малоинвазивная процедура не приводит к регрессу боли, тогда производится микродискэктомия.
Вопрос о проведении пункционных или открытых нейрохирургических вмешательств при болях в спине ставится в случае неэффективности правильно проводимой консервативной терапии в течение 3 мес [1, 6]. К сожалению, нередко оперативное вмешательство проводится при отсутствии должных показаний (прогрессирующий парез иннервируемых пораженным корешком мышц конечности, тазовые нарушения, перемежающаяся хромота, вызванная стенозом позвоночного канала), что чревато формированием хронического постдискэктомического болевого синдрома, обусловленного множеством факторов (нарушением биомеханики движения в оперированном сегменте позвоночника, спаечным процессом, хроническим эпидуритом и т. п.).
Ограничивающим фактором применения антидепрессантов и антиконвульсантов первого поколения (например, карбамазепина) в лечении радикулопатии является наличие выраженных побочных явлений (сонливость, потеря координации движений, повышение артериального давления, задержка мочи и т. д.) и синдрома отмены (возобновление болей, развитие тревоги, психомоторного возбуждения и даже судорожных припадков при резком прекращении приема этих лекарств). К дополнительным недостаткам антидепрессантов можно отнести нелинейность фармакокинетики, т.е. при приеме небольших доз концентрация вещества в плазме может быть больше, чем при приеме больших доз.
В связи с этим возникла необходимость создания новых высокоэффективных препаратов, не имеющих столь выраженных побочных эффектов. В этой связи представляет особый интерес габапентин (антиконвульсант последнего поколения), структурно близкий к гамма-аминомасляной кислоте (ГАМК) - неиротрансмиттеру, участвующему в торможении передачи и модуляции боли. Предполагается, что центральный анальгетический эффект габапентина развивается вследствие взаимодействия со специфическими а252-кальциевыми каналами, что приводит к снижению потенциала действия мембран ноцицепторов - нервные клетки, участвующие в проведении болевого импульса становятся менее возбудимыми. Показано, что габапентин повышает концентрацию ГАМК в нейрональной цитоплазме и увеличивает содержание серотонина в плазме крови. Габапентин не только значимо уменьшает выраженность болевого синдрома при пояснично-крестцовых радикулопатиях, но и улучшает качество жизни больных, так как частота возникновения побочных эффектов минимальна [2].
Появление антиконвульсанта нового поколения -габапентина (Габагамма, Вёрваг Фарма (Германия)) позволило значительно увеличить возможности врачей при лечении синдрома невропатической боли при радикулопатиях, так как при назначении препарата боли купируются у большинства больных, эффект наступает быстро, отсутствуют значительные побочные явления, и при необходимости его можно принимать в течение длительного периода (при необходимости период может достигать нескольких лет).
Продолжительность лечения препаратом Габагамма (габентин) пациентов с радикулопатией нейропатического генеза составляет в среднем 6 нед с последующей медленной отменой препарата. Начальная доза препарата составляет 300 мг/сут с дальнейшим титрованием дозы (табл. 1) до 1800 мг/сут.
Таблица 1. Подбор дозы препарата Габагамма (габапентин) в стандартных случаях
Начальное титрование дозы (первая неделя)
Наличие двух дозировок препарата Габагамма (габепентин) - 300 и 400 мг позволяет более точно титровать дозу с учетом индивидуальных особенностей пациентов: в тех случаях, когда стандартная доза 300 мг, принимаемая на ночь оказывается недостаточной для купирования болевого синдрома на протяжении всей ночи, а 2 капсулы препарата (600 мг) вызывают избыточную сонливость в утренние часы, можно рекомендовать пациентам использовать дозировку 400 мг на ночь, а 300 мг принимать утром и днем. В случаях, когда пациент имеет избыточную массу тела, или имеет рост выше среднего, целесообразно назначение Габагаммы 400 мг с дальнейшим титрованием дозы (табл. 2) до 2400 мг/сут.
Таблица 2. Подбор дозы препарата Габагамма (габапентин) у крупных пациентов
| Начальное титрование дозы (1-я неделя) | Коррекция дозы | ||||
| Доза | 1-й день | 2-й день | 3-й день | доза | 2-я неделя |
| 1200 мг | 400 мг 1 раз в день | 400 мг 2 раза в день | 400 мг З раза в день | 2400 мг | 800 мг З раза в день |
Таким образом, Габагамма (габапентин) обладает большим потенциалом для лечения невропатического болевого синдрома при радикулопатиях в комбинации с другими методами лечения.
Наиболее сложной психотерапевтической задачей является устранение страха, связанного с болью, а также его влияния на поведение (избегание движения - кинезиофобию), когнитивную деятельность (повышенную сосредоточенность на соматических ощущениях) и формирование эмоционального дистресса у пациентов, страдающих хроническими скелетно-мышечными болями. Страх боли связан с более частыми жалобами на боль, нарушением внимания, снижением физической активности и нарастанием инвалидизации [1,10].
Лечение, направленное на уменьшение страха, связанного с болью основано на методе экспозиции - постепенном предъявлении раздражителя (повышении вызывающей боль активности) в безопасной обстановке, например, в тренажерном зале под наблюдением врача ЛФК. Это позволяет улучшить физическую активность и уменьшить интенсивность боли, а также кинезиофобию. Для нормализации психологического состояния пациентов с хроническими болевыми синдромами необходимо использовать комплексный подход, сочетающий в себе методы психотерапии, рефлексотерапии, лечебной физкультуры и фармакотерапии [1]. Стратегия психотерапии должна быть направлена:
В зависимости от характера психопатологической симптоматики, выраженности мотиваций и работоспособности пациента для лечения психогенных болевых синдромов могут быть использованы разные психотерапевтические техники - поддерживающая психотерапия, суггестивные методики (гипноз, аутогенная релаксация), динамическая психотерапия, групповая психотерапия, поведенческая терапия, биологическая обратная связь [10].
Анализ литературных данных, касающихся диагностики и лечения боли, а также наш собственный клинический опыт показывают, что ни один из отдельно применяющихся методов хирургического, фармакологического, физического или психологического лечения хронической боли не может сравниться по своей эффективности с многопрофильным подходом, применяющимся в специализированных клиниках боли, когда все вышеуказанные методы, назначенные вместе в одном комплексе, взаимно усиливают (потенцируют) друг друга. При этом риск возникновения побочных явлений существенно снижается за счет снижения доз и сокращения курса приема аналгетиков.
| Рейтинг 3,9 / 5 |
| Эффективность |
| Цена/качество |
| Побочные эффекты |
Габагамма (Gabagamma): 4 отзыва врачей, инструкция по применению, аналоги, инфографика, 1 форма выпуска.
Отзывы врачей о габагамме
| Рейтинг 3,8 / 5 |
| Эффективность |
| Цена/качество |
| Побочные эффекты |
Препарат эффективен при лечении нейропатической боли, т.е. неврогенной природы, а не посттравматического генеза в первые дни. Хорошо лечатся такие диагнозы как: нейропатия тройничного нерва, постгерпетическая межреберная невралгия. Успешно применяется при лечении панических атак и бессонницы, вегетативной дисфункции нервной системы. Довольно быстрый эффект. Приём 1-3 месяца.
Скорее из минусов, как и у всех нейролептиков, выписывается по рецепту врача. Иногда наблюдается головокружение при больших дозах.
Препарат работает, пока его принимает пациент. После пройденного курса возможно понадобится повторный курс (впрочем, как и у всех психотропных препаратов). Эффективная дозировка 300 мг на ночь.
| Рейтинг 3,8 / 5 |
| Эффективность |
| Цена/качество |
| Побочные эффекты |
Качественный дженерик габапентина, более доступный по цене, чем оригинальный препарат.
Применяется при хронической невропатической боли, имеет дозозависимый эффект. Дозы и курс лечения подбираются врачом. Чаще всего эффективная доза составляет 1800 мг в сутки, максимум до 3600 мг в сутки. Может влиять на скорость реакции.
| Рейтинг 4,2 / 5 |
| Эффективность |
| Цена/качество |
| Побочные эффекты |
Неплохой препарат для снятия нейропатических болевых ощущений (постгерпетические боли, невралгия тройничного нерва, радикулопатии, таламический синдром после инсульта), входит в первую линию терапии.
Не так уж часто, но имеются побочные эффекты в виде головокружения, общей слабости, тошноты. Важно соблюдение правильной схемы титрации, особенно у лиц пожилого возраста (старше 70 лет).
Как противоэпилептический препарат практически не используется.
| Рейтинг 3,8 / 5 |
| Эффективность |
| Цена/качество |
| Побочные эффекты |
Снимает болевой синдром при невралгии тройничного нерва, нейропатии седалищного нерва.
Очень часто больные, особенно пожилые, жалуются на головокружение, спутанность сознания, тошноту. Поэтому применять надо с осторожностью, предупреждая пациента о возможном побочном действии.
Как собственно противоэпилептический препарат применяется редко.
Отзывы пациентов о габагамме
Формы выпуска

Инструкция по применению габагаммы
Противоэпилептический препарат. Габапентин по строению сходен с нейротрансмиттером гамма-аминомасляной кислотой (ГАМК), однако его механизм действия отличается от других препаратов, взаимодействующих с ГАМК-рецепторами (вальпроат, барбитураты, бензодиазепины, ингибиторы ГАМК-трансаминазы, ингибиторы захвата ГАМК, агонисты ГАМК и пролекарственные формы ГАМК). Он не обладает ГАМК-ергическими свойствами и не влияет за захват и метаболизм ГАМК. Предварительные исследования показали, что габапентин связывается с α2-δ-субъединицей вольтаж-зависимых кальциевых каналов и снижает поток ионов кальция, играющий важную роль в возникновении нейропатической боли.
Другими механизмами действия габапентина при нейропатической боли являются уменьшение глутамат-зависимой гибели нейронов, увеличение синтеза ГАМК, подавление высвобождения нейротрансмиттеров моноаминовой группы.
Габапентин в клинически значимых концентрациях не связывается с рецепторами других распространенных препаратов или нейротрансмиттеров, включая рецепторы ГАМКа, ГАМКв, бензодиазепиновые, глутамата, глицина или N-метил-D-аспарататa. В отличие от фенитоина и карбамазепина габапентин не взаимодействует с натриевыми каналами in vitro. Габапентин частично ослаблял эффекты агониста глютаматных рецепторов N-метил-D-аспарата в некоторых тестах in vitro, но только в концентрации более 100 мкмоль, которая не достигается in vivo. Габапентин несколько уменьшает выброс моноаминовых нейротрансмиттеров in vitro.
Всасывание и распределение
Биодоступность габапентина не пропорциональна дозе. Так, при увеличении дозы она снижается. После приема внутрь Cmax габапентина в плазме достигается через 2-3 ч. Абсолютная биодоступность габапентина в капсулах составляет около 60%. Пища, в т.ч. с большим содержанием жиров, не оказывает влияния на фармакокинетику.
Выведение габапентина из плазмы лучше всего описывается с помощью линейной модели. T1/2 из плазмы не зависит от дозы и составляет в среднем 5-7 ч.
Фармакокинетика не меняется при повторном применении; равновесные концентрации в плазме можно предсказать на основании результатов однократного приема препарата.
Влияние на способность управлять транспортными средствами и механизмами
Габапентин может оказывать незначительное или умереннее влияние на способность управлять автомобилем и работать с механизмами. Препарат действует на ЦНС и может вызвать сонливость, головокружение и другие симптомы. Если эти нежелательные явления выражены даже в легкой степени, они могут быть потенциально опасны при управлении транспортными средствами или при эксплуатации механизмов. Симптомы могут чаще появляться в начале лечения и при увеличении дозы.

Габапентин облегчает боль, связанную с повреждением нервов. Помогает при радикулите, нейропатии, после операции на позвоночнике. Особенности применения, побочные эффекты. Сравнение с аналогами.
Российский препарат Габапентин, содержащий основное действующее вещество с таким же названием, я принимала в течение 16 дней, на это количество времени хватило одной упаковки.
Хотя назначено это вещество мне было на три месяца, однако остальное время я принимала другие аналоги Габапентина: венгерский Тебантин и хорватскую Катэну. В своем отзыве я проведу краткий анализ и сравнение этих препаратов, какой из них я приобретала чаще и почему.
Назначили мне это лекарство в дозе 300 мг, выпускается оно в капсулах, поэтому и покупала я его в такой же дозировке. Отпускаться Габапентин должен строго по рецепту, однако некоторые аптеки весьма формально к этому относились, где-то достаточно было сказать, что рецепт есть в наличии, не предъявляя его.
Упаковка препарата ничего особенного из себя не представляет, невзрачная белая коробка. На двух сторонах указано название и дозировка.

На двух других - условия хранения и отпуска, а также информация о производителе (он российский).


Срок годности - 2 года.
Стоимость - 400 рублей (за упаковку с 50 капсулами).
В упаковке содержатся 5 блистеров по 10 капсул и инструкция к препарату. На одной стороне блистера несколько раз написано название лекарства и дозировка, поэтому при желании его можно разрезать на небольшие части.

На обратной стороне в середине указан срок годности.

Сами капсулы белого цвета, они очень большие, их длина чуть больше 2 см, а ширина - до 0,8 см. Это самые большие капсулы из всех лекарств в виде такой формы, что я когда-либо принимала.

А учитывая то, что капсулы желательно пить в том виде, в каком они выпускаются, то эти капсулы вызывали у меня ужас, глотала я их с трудом и каждый раз настраивала себя на прием Габапентина.
Инструкция к препарату очень длинная, с обеих сторон некрупным шрифтом указана вся необходимая информация.

Полный состав капсулы:

Основное действующее вещество имеет аналогичное название - ГАБАПЕНТИН.
Относится оно к группе лекарств:
Несмотря на это, Габапентин помимо противосудорожного обладает ещё и обезболивающим действием при нейропатической боли, хотя точный механизм действия неизвестен.
Именно нейропатической боль явилась показанием для приема Габапентина в моем случае.
Что такое НЕЙРОПАТИЧЕСКАЯ БОЛЬ:
это боль, которая возникает в результате повреждения отделов периферической или центральной нервной системы, отвечающих за проведение импульса.
Причины: сдавление нерва, невралгия тройничного нерва, постгерпетическая невралгия, фантомные боли и др.
Обычные обезболивающие препараты при нейропатической боли малоэффективны, поэтому в схему лечения подключают противоэпилептические средства.
ПОКАЗАНИЯ и ПРОТИВОПОКАЗАНИЯ к применению:

Использование при беременности и грудном вскармливании:

СПОСОБ ПРИМЕНЕНИЯ и ДОЗЫ:


Очень важно, что начинать лечение Габапентином нужно путем постепенного увеличения дозы. Также постепенно необходимо отменять препарат, чтобы избежать неприятного синдрома отмены.
Возможные ПОБОЧНЫЕ ДЕЙСТВИЯ:
Вирусные инфекции, пневмония, отит и др.
Анорексия, повышение аппетита
Сонливость, головокружение, бессонница, нарушение чувствительности, нарушение координации
Депрессия, нервозность, нарушение мышления, эмоциональная лабильность, утомляемость
Одышка, бронхит, фарингит, кашель, ринит
Ощущение сердцебиения, артериальная гипертензия или вазодилатация
Запор, диарея, тошнота, рвота, боль в животе, метеоризм
Миалгии, артралгии, боль в спине, подёргивания мышц
Острая почечная недостаточность
Повышение массы тела
Повышение активности печеночных ферментов
При резкой отмене препарата возможен СИНДРОМ ОТМЕНЫ:
Беспокойство, бессонница, тошнота, боли различной локализации, повышенное потоотделение
Влияние на способность управлять транспортом:

ОСОБЫЕ УКАЗАНИЯ:
Родственникам и близким необходимо тщательно наблюдать за теми, кто принимает Габапентин, поскольку могут возрасти риски суицидальных мыслей.

Также описывается развитие зависимости от лекарства, поэтому курс лечения, по возможности, должен быть как можно короче.
Во время лечения следует воздержаться от приема алкоголя.
МОЙ ЛИЧНЫЙ ОПЫТ ПРИМЕНЕНИЯ:
Почти два года назад я перенесла операцию на позвоночнике, мне удалили межпозвоночную грыжу. Восстановление было непростым и длительным, оно было неполным, но я уже смогла более полугода обходиться без лекарств.
В конце прошлого года внезапно снова появились сильные боли в спине в зоне операции и в ноге по ходу седалищного нерва. Я испугалась, что это рецидив грыжи, но при МРТ нашли лишь фиброзные изменения, было сделано заключение, что боли появились в результате рубцово-спаечного процесса.
Это были боли нейропатического характера. Назначенные в самом начале обезболивающие и противовоспалительные (дексалгин, налгезин) существенного эффекта не давали.
Поэтому в схему моего лечения, включающую капельницы, уколы, таблетки, физиотерапию, добавили Габапентин.
Сначала это была Катэна (хорватский аналог габапентина), так как в больнице была только она, затем я принимала Тебантин (Габапентин венгерского производства), после которого был куплен российский ГАБАПЕНТИН (производитель - ООО "ПИК-ФАРМА ЛЕК").
Габапентин я продолжила принимать в той же дозе, что и аналоги, - по одной капсуле 300 мг три раза в день. Суточная доза - 900 мг. Это минимальная доза, которую назначают при нейропатической боли. Мне её было достаточно.
Старалась пить капсулы после еды, чтобы уменьшить вероятность раздражения слизистой желудка.
Я уже отмечала, что капсулы Габапентина крупные, мне было трудно их глотать, приходилось запивать достаточно большим количеством воды. Это минус данного препарата.
Эффект меня радовал: боли постепенно уменьшались. Они не исчезли совсем, но стали тупыми и менее ощутимыми, с утра иногда совсем не было болей. Дополнительно обезболивающих я могла уже не использовать.
Из побочных эффектов у меня была небольшая слабость и периодически сонливость. В целом, я хорошо переносила это лекарство. Адаптация к нему у меня уже произошла, так как я уже около месяца принимала аналоги. И видимо, на минимальной дозе побочные эффекты не так выражены.
Никаких аллергических реакций на препарат у меня не было.
Габапентина мне хватило на 16 дней, далее я пила уже хорватскую Катену.
Сравнение Габапентина с Тебантином (аналог из Венгрии) и Катэной (аналог из Хорватии):
Самые большие - у Габапентина. Лично я их пила с затруднением, с другими аналогами такого не было.

На фото белые капсулы - Габапентин, жёлтые - Катэна.
Самый недорогой - Габапентин (около 400 р.), Катэна дороже (чуть больше 500 р.), Тебантин самый дорогой (более 700 р.)
Примерно одинаков. Лично я разницы не ощутила.
Если не брать во внимание период адаптации к действующему веществу и побочные действия от других лекарств, то переносимость всех трёх аналогов была хорошая в минимальных дозах.
Основное действующее вещество - одинаковое (Габапентин). Вот только не известно, откуда оно: производится в странах-изготовителях или поставляется из других (например, из Китая)? Здесь я почему-то больше доверяю европейцам.
А вот состав вспомогательных компонентов лучше выглядит у Габапентина, у других аналогов есть красители, благодаря которым капсулы цветные.
Таким образом, все три аналога эффективны и неплохо переносятся. Но лично я для дальнейшего лечения выбрала Катэну, так как мне было неприятно глотать большие капсулы Габапентина, а Тебантин дороговат. Но если решающую роль играет цена, то лучше выбрать именно российский препарат.
ВЫВОДЫ:
Габапентин российского производства является эффективным средством, которое борется с нейропатической болью. Лично мне хватало даже минимальных доз для положительного эффекта. Переносится в небольших дозах препарат хорошо (в больших не знаю, не пробовала).
Нужно учитывать особенности его применения:
- постепенное увеличение дозы в начале приема и медленное снижение во время отмены
- избегать приема алкоголя во время лечения Габапентином
- прием три раза в сутки
- следить за состоянием, так как возможно суицидальное поведение
- курс лечения должен быть как можно короче
Препарат очень серьезный, применяться должен только по строгим показаниям, поэтому назначается врачом и отпускается по рецепту.
Читайте также:


