Гаврилова с и болезнь альцгеймера
ФАРМАКОТЕРАПИЯ БОЛЕЗНИ АЛЬЦГЕЙМЕРА: МИФ ИЛИ РЕАЛЬНОСТЬ?
С. И. Гаврилова
Научно-методический центр по изучению болезни Альцгеймера и ассоциированных с ней расстройств НЦПЗ РАМН, Москва
Проведенные в НЦПЗ РАМН эпидемиологические исследования показали, что 4,5 % (более 70 тыс. чел.) московского населения в возрасте 60 и старше лет страдают деменцией альцгеймеровского типа, причем у 1,8 % обследованных (более 30 тыс. чел.) выявлены выраженные и тяжелые, т. е. требующие постороннего ухода и надзора, формы слабоумия (Калын Я. Б., Гаврилова С. И., 1997). Экстраполяция полученных данных на население старших возрастов России в целом позволяет говорит о том, что уже в настоящее время общая численность больных, страдающих болезнью Альцгеймера, в России приближается к 1,4 млн. человек.
По оценке специалистов Национального института старения США болезнь Альцгеймера занимает 4-е место среди причин смерти населения США, а общая численность таких больных составляет около 4 млн. человек. По различным оценкам, на медицинское и различные виды социального обслуживания пациентов с болезнью Альцгеймера в США ежегодно затрачивается от 40 до 78 млн. дол. (Henke С . I., Burchmore M. J., 1997). Близкие показатели экономических затрат на этих пациентов приводятся канадскими исследователями ( Ostbye Т., Crosse E ., 1987).
К сожалению, мы не располагаем соответствующими данными по России. Однако, даже если корригировать эти расчеты в соответствии с более ограниченными возможностями диагностики, лечения и социальной помощи больным в России, очевидно, что связанные с болезнью Альцгеймера экономические затраты российского общества (а в еще большей мере моральное бремя семей больных) действительно огромны.
Несмотря на бурное развитие в США, Японии и странах Западной Европы молекулярно-генетических, нейрохимических и нейрофизиологических и др. исследований болезни Альцгеймера, которые внесли существенный вклад в понимание ее патогенетических механизмов, этиология так называемых спорадических форм болезни, составляющих от 75 до 90 % всех случаев заболевания, остается неизвестной, а соответственно этиологически ориентированной терапии заболевания до сих пор не существует.
Тем не менее, в последнее десятилетие попытки целенаправленного воздействия на различные звенья патогенеза нейродегенеративного процесса, лежащего в основе болезни Альцгеймера, привели к разработке нескольких направлений терапевтического воздействия на проявления этого разрушительного заболевания.
Существующие в настоящее время стратегии терапевтического воздействия представлены следующими основными направлениями: 1) компенсаторная (заместительная) терапия, направленная на преодоление нейротрансмиттерного дефицита; 2) протективная терапия: применение нейропротекторов и нейротрофических факторов; коррекция нарушений свободно-радикальных процессов, а также метаболизма кальция; 3) противовоспалительная терапия; 4) гормональная терапия; 5) поведенческая терапия, в том числе, психофармакотерапия продуктивных психопатологических расстройств и психологическая коррекция (тренинг) когнитивных функций.
Наиболее многочисленные и хорошо разработанные компенсаторные терапевтические подходы основаны на попытках компенсации холинергической недостаточности, которой отводят ведущую роль в патогенезе нарушений памяти и когнитивных функций при болезни Альцгеймера. В настоящее время общепризнано, что наиболее эффективный подход в лечении болезни Альцгеймера основан на использовании ингибиторов ацетилхолинэстеразы (АХЭ).
Представитель нового поколения ингибиторов АХЭ — экселон (ривастигмин). Экселон — псевдообратимый ингибитор АХЭ карбаматного типа, имеющий селективное действие на ацетилхолинэстеразу в ЦНС — прошел успешно клинические испытания в США и нескольких европейских странах в двух больших мультицентровых (двойных слепых) исследованиях ( R . Anand , G . Gharabawi ; 1996). Проведенное в нашей клинике клиническое изучение экселона также дало чрезвычайно обнадеживающие результаты как в отношении терапевтической эффективности, так и клинической безопасности длительного (6 мес.) применения препарата у больных с мягкой и умеренной деменцией альцгеймеровского типа. Особенностью применения экселона является индивидуальный подбор оптимальных терапевтических дозировок на уровне максимально переносимых доз в диапазоне от 3,0 до 12 мг/сутки и возможность его сочетания с другими медикаментозными средствами, нередко необходимыми пожилым больным.
Помимо холинергического дефицита, который является наиболее ранним и выраженным проявлением болезни Альцгеймера, установлена также недостаточность других нейротрансмиттерных систем, в частности, серотонинергической, глутаматергической, а также нарушение активности моноаминоксидазы (МАО) типа В ( Q . В. Baker , С. P . Reynolds , 1989; S . L . Lowe et al ., 1990; K . Blennow et al ., 1992). При этих видах нейротрансмиттерной недостаточности используют различные средства заместительной терапии, в частности модулятор глутаматергической системы акатинол мемантин (для коррекции глутаматергической дисфункции), ингибиторы обратного захвата серотонина (циталопрам) — при серотонинергическом дефиците и др.
Имеются также данные об успешном применении ингибиторов МАО-В (селегилин) для лечения болезни Альцгеймера.
Симптоматические терапевтические эффекты большинства упомянутых препаратов считаются доказанными, однако, ни один из применяемых методов заместительной терапии не обладает установленной способностью надежно стабилизировать или существенно влиять на течение самого нейродегенеративного процесса.
Протективная терапия направлена на сохранение и повышение жизнеспособности (выживаемости) нейронов. Она включает терапию препаратами, обладающими нейротрофическими свойствами, ноотропами, антиоксидантами, вазоактивными средствами и др.
Применение ноотропов, например, пирацетама (ноотропил), пиридитола (энцефабол), улучшающих церебральный метаболизм, не дало однако достоверных позитивных результатов при лечении больных, страдающих болезнью Альцгеймера. Применение больших доз пирацетама может оказать даже отрицательный эффект, поскольку имеются данные о возможном нейротрансмиттерном истощении при их применении.
Новые направления патогенетической терапии болезни Альцгеймера, основанные на современной концепции нейропротекции, связаны с разработкой нейротрофинов. К сожалению, несмотря на значительные экспериментальные достижения в этой области, пока нет доступного для периферического введения и проникающего через гематоэнцефалический барьер препарата, содержащего фактор роста нервной ткани ( NGF ). Тем не менее, уже в настоящее время можно говорить о нейропротективной терапии болезни Альцгеймера с помощью препарата церебролизин, имеющего нейротрофические свойства.
Церебролизин — средство, давно применяющееся в неврологии для лечения инсульта и других форм церебрально-сосудистой патологии, в последние годы рекомендован для лечения деменций альцгеймеровского типа. Он содержит биологически активные нейропептиды с низким молекулярным весом и обладает мультимодальным действием: регуляторным действием на мозговой метаболизм, нейропротективными свойствами и уникальной нейронспецифической активностью, сходной с активностью NGF . Независимые клинические исследования, проведенные в разных странах мира (в том числе, двойные слепые испытания), доказали эффективность препарата для лечения болезни Альцгеймера при внутривенном капельном введении 20-30 мл препарата в 150 мл изотонического раствора хлорида натрия, а также показали отсутствие каких-либо побочных эффектов (Е. Ruether et al ., 1994; Н. Селезнева и соавт., 1997) при его введении в течение месяца.
Противовоспалительная терапия и терапия эстрогенами пока находятся в стадии изучения ( J . В. Rich et al ., 1995). Основанием для разработки этих направлений терапии болезни Альцгеймера послужили эпидемиологические данные, согласно которым лица, длительно получавшие негормональную противовоспалительную терапию или заместительную терапию эстрогенами, достоверно реже заболевают болезнью Альцгеймера.
Поведенческая терапия. Лечение продуктивных психопатологических расстройств и поведенческих нарушений приобретает особую значимость в связи с,. тем, что именно такие проявления болезни делают пациентов трудными для обследования, реабилитационных мероприятий и особенно для ухода. Вместе с тем, чрезвычайно важно правильно оценить происхождение психотических симптомов, например, состояния спутанности. Делирий, острая спутанность сознания и Другие психотические состояния экзогенного типа, как правило, развиваются У страдающих деменцией больных при присоединении дополнительных экзогенных вредностей — чаще всего интеркуррентных соматических заболеваний или при утяжелении соматических дисфункций (например, при атонии кишечника и запорах), а также в результате лекарственной или иной интоксикации. Каждый случай возникновения психотических расстройств экзогенного типа требует обязательного тщательного (с проведением необходимых клинических и лабораторных исследований) выяснения его причины и устранения ее. Особенно часто утяжеление симптомов деменции и/или развитие состояний спутанности вызывает неадекватное назначение психотропных средств, в частности, препаратов, имеющих антихолинергические эффекты (трициклических антидепрессантов), нейролептиков, бета-блокаторов, бензодиазепинов и седативных гипнотиков. Поэтому при лечении больных, страдающих болезнью Альцгеймера, по возможности необходимо избегать их назначения. Это — фундаментальный принцип лечения пациентов с болезнью Альцгеймера и сенильной деменцией альцгеймеровского типа.
Прогнозируемый на ближайшие десятилетия рост численности больных, страдающих болезнью Альцгеймера, и почти полное отсутствие в практической медицине России средств лечения этого тяжелого недуга требуют принятия неотложных мер для разработки средств и методов эффективной терапии заболевания. Упоминавшиеся выше актуальные проблемы фармакотерапии болезни Альцгеймера, в том числе, создание методов терапии, стабилизирующей нейродегенеративный процесс, и разработка дифференцированных терапевтических подходов являются в высокой степени актуальными задачами для отечественной медицинской науки.
Единственное в России специализированное научно-медицинское подразделение — Отдел по изучению болезни Альцгеймера и ассоциированных с ней расстройств НЦПЗ РАМН — в течение последних 10 лет интенсивно занимается мультидисциплинарными исследованиями болезни Альцгеймера и других ослабоумливающих процессов позднего возраста. Постановлением Президиума РАМН от 25.10.1995 г. на него возложена функция Научно-методического центра РАМН по проблеме изучения болезни Альцгеймера и ассоциированных с ней расстройств.
Проведенные в этом научном подразделении исследования позволили внести существенный вклад в разработку как базисных, так и практических аспектов деменции альцгеймеровского типа. В частности, усовершенствованы стандарты диагностики болезни Альцгеймера, разработаны новые (в том числе, нейропсихологические, нейроинтраскопические и нейрофизиологические) методы дифференциальной диагностики деменции различного генеза на ранних этапах их развития.
Разработана концепция гетерогенности деменции альцгеймеровского типа, создающая предпосылки для дифференцированных терапевтических подходов. Определены эпидемиологические показатели психических расстройств позднего возраста, и, в том числе, болезни Альцгеймера и других деменции и показаны тенденции их динамики в последние годы. Установлены генетические и средовые факторы риска развития болезни Альцгеймера для отечественной популяции.
На протяжении последних 5 лет в Научно-методическом центре по изучению болезни Альцгеймера регулярно проводится изучение новых лекарственных средств (главным образом ведущих зарубежных фирм) для лечения болезни Альцгеймера.
За этот период было проведено в общей сложности 445 курсов терапии различными медикаментозными средствами, в том числе 85 курсов нейропротективной терапии (кортексин и церебролизин), 255 курсов холинергической терапии (в т. ч. амиридином 150, глиатилином 50, экселоном 30, арисептом 25). Кроме того, было проведено 105 курсов глутаматергической терапии препаратом акатинол мемантин.
Проведенные исследования показали большую или меньшую эффективность изучавшихся препаратов по результатам оценки их воздействия как на симптомы когнитивного дефицита, так и на возможности повседневного функционирования пациентов, а также на поведенческие расстройства, имевшиеся у этих больных. Были обнаружены определенные различия в терапевтическом воздействии исследовавшихся препаратов на различные составляющие синдрома деменции, в том числе на собственно когнитивные симптомы, на нарушения функций праксиса и моторики, на аффективные и психотические расстройства.
Кроме того, была установлена определенная зависимость терапевтического ответа от тяжести деменции (этапа течения болезни) и от особенностей ее структуры. Было установлено, что качество терапевтического ответа определяется в значительной степени особенностями генотипа АроЕ. Так, показано, что больные — носители генотипа АроЕ4 реагируют на терапию ингибиторами ацетилхолинэстеразы значительно хуже, нежели пациенты без эпсилон 4 аллеля в генотипе АроЕ.
Таким образом, назначая длительный курс весьма дорогостоящей терапии, например, ингибиторами ацетилхолинэстеразы, необходимо учитывать возможности реакции пациента на назначаемое лекарственное средство.
В связи со сказанным очевидна острая необходимость в разработке дифференцированных терапевтических программ, целенаправленно ориентированных на особенности течения болезни при различных ее клинических разновидностях с учетом генетических характеристик пациентов. Думаю, что решение этих задач станет возможным уже в ближайшие годы.
Основанием для такой оптимистической оценки перспектив развития фармакотерапии БА служат данные анализа долговременных эффектов разработанной нами оригинальной стратегии сочетанного воздействия на различные компоненты патологического процесса, лежащего в основе болезни Альцгеймера. Основой этой стратегии является сочетание заместительной (холинергического и/или глутаматергического действия) и нейропротективной терапии.
Для того чтобы оценить, действительно ли разработанная нами стратегия лечения дает очевидные долговременные результаты, мы провели сравнительную оценку темпа прогрессирования когнитивного дефицита в 2-х группах (табл.1) прослеженных не менее 2-х лет больных с мягкой и умеренной деменцией альцгеймеровского типа (болезнь Альцгеймера, по критериям МКБ-10 и NINCDS / ADRDA ( G . M . McKhann и соавт., 1984).
Больные 1-й группы (61 человек) получили не менее 2-х курсов сочетанной терапии различными медикаментозными средствами, в т. ч. церебролизином 28 больных, кортексином — 14; глиатилином — 20; ингибиторами ацетилхолинэстеразы — 37; акатинолом мемантином — 24.
Таблица 1. Распределение больных с болезнью Альцгеймера., получавших и не получавших терапию, в зависимости от тяжести исходного состояния
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Врачи различной специализации, сталкивающиеся с проблемами ведения больных этих возрастных групп, найдут в ней практическую помощь в ориентировании и распознавании этапов развития болезни Альцгеймера.
The paper analyses the currently available data on the diagnosis and treatment of Alzheimer’s disease, a most common disease among elderly and senile subjects.
It will render assistance to practitioners of different disciplines who face the problems of management of these age group patients in orientating and recognizing the stages of Alzheimer’s disease.
С.И. Гаврилова, Научный Центр психического здоровья РАМН, отдел по изучению болезни Альцгеймера и ассоциированных с ней расстройств (рук. – проф. С.И. Гаврилова)
S. I. Gavrilova, Department for Study of Alzheimer’s Disease and Its Related Disorders (Head Prof. S.I. Gavrilova), Research Center of Mental Health, Russian Academy of Medical Sciences
Болезнь Альцгеймера, по мнению ведущих специалистов и в соответствии с официальной точкой зрения экспертных групп таких авторитетных институтов, как Всемирная Организация Здравоохранения или Национальный институт старения США, рассматривается в настоящее время как одно из наиболее частых заболеваний у лиц пожилого и старческого возрастов и сопоставимо по распространенности с кардиальными и церебральными инфарктами среди пожилого населения (K.F. Jellinger и соавт., 1994). Вследствие большой частоты и особой тяжести медицинских и социально-экономических последствий этого крайне тяжелого страдания, разрушающего не только интеллект, но и все стороны психической деятельности и самую личность пациентов, болезнь Альцгеймера признана одной из главных медицинских и социально-экономических проблем современного цивилизованного мира. По мнению ведущих специалистов, социальное бремя проблем, связанных с болезнью Альцгеймера, будет продолжать неуклонно возрастать по мере “постарения” населения, увеличения доли и абсолютной численности пожилых и стариков в обществе.
Предлагаемая работа предназначена для практических врачей разных специальностей, имеющих дело с больными пожилого и престарелого возраста, для того чтобы помочь им ориентироваться в вопросах диагностической квалификации состояний клинически выраженной деменции и в распознавании начальных проявлений психоорганического снижения познавательных функций, определяющих клиническую картину инициальных этапов развития болезни Альцгеймера.
Определение и критерии диагностики
В соответствии с традиционными представлениями, сложившимися со времени описания А. Альцгеймером (1907) случая пресенильной деменции, сопровождавшейся корковыми очаговыми расстройствами (афазией, апраксией и агнозией) и характерными нейропатологическими признаками мозговой дегенерации, болезнь, позднее названную его именем, рассматривали как редкую форму первичной дегенеративной деменции.
Начиная с конца 60-х – начала 70-х годов в зарубежной, особенно англо-американской, психиатрии стала преобладать тенденция к изменению содержания понятия болезнь Альцгеймера и расширению ее диагностических границ за счет включения в эту нозологическую категорию значительной части случаев сенильной деменции. Основанием для этого послужило накопление нейроморфологических данных об общности гистопатологических признаков, выявляемых при аутопсийном исследовании мозга умерших пациентов.
Это привело к тому, что за последние два десятилетия традиционные представления о диагностических критериях болезни Альцгеймера подверглись существенной трансформации. В соответствии с разработанными различными экспертными группами диагностическими рекомендациями, в том числе NINCDS/ADRDA (G.D.McKhann и соавт., 1984); DSM-IIIR (АРА,1987), CERAD (S.S.Mirra и соавт., 1994) и утвержденной Всемирной Организацией Здравоохранения Международной классификацией болезней 10-го пересмотра (WHO, 1992), диагностическая рубрика “болезнь Альцгеймера” охватывает как относительно редкую форму пресенильной деменции, в целом соответствующую классическому описанию A.AIzheimer, так и широко распространенную в населении старших возрастов сенильную деменцию альцгеймеровского типа.
В течение последнего десятилетия эта концепция, однако, все чаще подвергается критическому реанализу. Основанием для него стали убедительные доказательства, полученные на клиническом, нейропсихологическом, нейрофизиологическом, нейроинтраскопическом, нейрохимическом и генетическом уровнях, гетерогенности болезни Альцгеймера в ее современном понимании (С.И.Гаврилова,1987; С.И.Гаврилова и соавт., 1990, 1992; Н.К.Корсакова и соавт.,1991; А.Ф. Изнак и соавт., 1992; Е.И.Рогаев, 1996; C.Gottfries, 1988, 1993; K.BIennow, 1990; A.Wallin, K.BIennow, 1996). Эти новые данные дают основания для дифференциации по крайней мере двух ее основных, относительно самостоятельных клинических форм: пресенильного типа, соответствующего классической болезни Альцгеймера и сенильного типа (или сенильной деменции альцгеймеровского типа). На этом основании делаются правомерными предложения о новом усовершенствовании терминологической рубрификации болезни Альцгеймера. Шведские исследователи (A.Wallin и K.BIennow, 1996) считают более адекватным термин “альцгеймеровский синдром”, отечественные исследователи (С.И.Гаврилова и соавт., 1990) последовательно придерживаются терминологии “деменция альцгеймеровского типа”. Аналогична терминологическая рубрификация введена и в последнюю версию диагностического и статистического руководства Американской психиатрической ассоциации – DSM – IV (АРА, 1994).
Однако несмотря на то, что концептуальное содержание понятия “болезнь Альцгеймера” остается проблематичным, разработанные в последние годы операциональные диагностические критерии позволяют даже в отсутствие надежных биологических маркеров с большой достоверностью идентифицировать эту форму первичной дегенеративной деменции.
Болезнь Альцгеймера – наиболее распространенная форма первичных дегенеративных деменций, которая характеризуется постепенным малозаметным началом в пресенильном или старческом возрасте, неуклонным прогрессированием расстройств памяти и высших корковых функций вплоть до тотального распада на отдаленных этапах течения болезни интеллекта и психической деятельности в целом.
Диагноз деменции альцгеймеровского типа основан на присутствии следующих облигатных признаков:
а) наличие синдрома деменции;
б) развитие множественного когнитивного дефицита, который определяется сочетанием расстройств памяти (ухудшение запоминания новой и/или воспроизведения ранее усвоенной информации) и присутствием признаков по крайней мере одного из следующих когнитивных нарушений:
- афазии (нарушение речевой функции)
- апраксии (нарушение способности к выполнению двигательной активности, несмотря на ненарушенные моторные функции)
- агнозии (невозможность распознавать или идентифицировать объекты, несмотря на сохранное сенсорное восприятие)
- нарушение интеллектуальной деятельности (планирования, программирования, абстрагирования, установления причинно-следственных связей);
Но лучше всего, конечно, вообще избежать болезни. Поэтому наряду с разработками лекарств ученые и врачи ищут методы предотвращения заболеваний. Эксперты анализируют образ жизни, состояние здоровья больших групп людей по всему миру и показатели их заболеваемости тем или иным недугом. Недавно в авторитетном международном научно-медицинском журнале Frontiers in neurology вышел обзор данных о профилактике болезни Альцгеймера и деменции (слабоумия). Работу провела крупная группа ученых из Китая , США , Великобритании , Израиля и Канады .
ЧТО ТАКОЕ ПРОФИЛАКТИКА НА САМОМ ДЕЛЕ
Чтобы понять, на каком этапе и кому может помочь соблюдение правил (см. ниже), важно знать, что такое профилактика на самом деле, поясняют авторы работы. Всемирная организация здравоохранения выделяет три вида профилактики:
- первичная профилактика направлена на то, чтобы избежать возникновения болезни;
- вторичная предназначена для того, чтобы распознавать болезнь на ранних стадиях, когда еще даже не появились симптомы. Задача — остановить или замедлить развитие болезни. Этот вид профилактики включает в себя, в том числе, скрининги. То есть проверки и обследования людей из групп риска развития той или иной болезни;
- третичная профилактика применяется, когда человек уже заболел. В данном случае стоит цель избежать прогрессирования болезни, тяжелых осложнений и инвалидности.
Итого: в отличие от бытующих представлений профилактика возможна и тогда, когда человек уже болен. Скажем, ему поставлен диагноз болезнь Альцгеймера. А это значит, что правила, о которых рассказывается ниже, способны помочь абсолютно любому человеку. Если не избежать болезни, то как минимум снизить риск тяжелых осложнений.
ТРИ СТАДИИ АЛЬЦГЕЙМЕРА
Национальный институт исследований старения (США) и Альцгеймеровская ассоциация в 2011 году разработали модель, выделяющую три стадии болезни. На первой стадии у пациента нет ни малейших внешних признаков заболевания, в то время как в мозге уже появляются предшественники грядущей катастрофы. Стартует процесс накопления амилоидных бляшек и деформированного тау -белка, которые впоследствии буквально душат клетки мозга нейроны. Справедливости ради отметим: для исследователей еще остается немало загадок. В частности, амилоидные сгустки-бляшки с помощью метода позитронно-эмиссионной томографии мозга можно найти у многих людей уже с 40 лет. Но, к счастью, болезнь Альцгеймера при этом развивается далеко не у всех. Потому-то ранняя диагностика недуга по-прежнему остается одной из главных проблем.
СПАСИ СЕБЯ САМ
1. Отказаться от курения.
4,7 миллионов случаев заболевания болезнью Альцгеймера во всем мире связаны в первую очередь с курением, посчитали исследователи. Как такое может быть? Если пояснять упрощенно, то вредные токсины, которые попадают в организм при курении, вызывают воспаление стенок кровеносных сосудов. В том числе в головном мозге. Из-за этого ускоренно накапливаются те самые опасные амилоидные бляшки, из-за которых гибнут нервные клетки нейроны.
Если сократить уровень курения в мире на 25%, то удалось бы спасти от Альцгеймера примерно 1 миллион людей, уверяют ученые.

2. Избавиться от лишнего веса и ожирения в среднем возрасте (после 40 лет).
Речь идет о тех, у кого индекс массы тела (ИМТ) выше 30, уточняют ученые. Напомним: чтобы посчитать ИМТ, берем свой рост в метрах, возводим в квадрат. А потом массу тела в кг делим на полученную цифру.
Около 677 000 случаев болезни Альцгеймера в мире связаны главным образом именно с избыточным весом, говорится в исследовании.
В том числе из-за снижения такой защиты начинают ускоренно развиваться процессы, вызывающие болезнь Альцгеймера.
3. Заниматься физическими упражнениями, не вести сидячий образ жизни.
4,3 млн случаев болезни Альцгеймера связаны с недостатком физнагрузок, ужасаются ученые. Из-за этого страдает кровообращение в мозге. А значит — выше риск накопления опасных веществ, которые могли бы вымываться с током крови.
Совет: золотым международным стандартом на сегодня считается минимум 150 минут двигательной активности в неделю, или не менее чем по 30 минут 5 дней в неделю. А лучше — по 40 — 60 минут каждый день. Самый безопасный вид физнагрузок — кардиологическая ходьба, то есть максимально быстрым шагом, но так, чтобы не было одышки.
4. Повышать свое образование.
Низкий уровень образования способствует развитию болезни Альцгеймера у 6,5 млн человек во всем мире, утверждают ученые (как оценивать свой уровень образования — не уточняется).
- Для профилактики болезни Альцгеймера важно создавать так называемый когнитивный резерв. Этого можно добиться с помощью занятий, которые ведут к образованию новых связей между нейронами и стимулируют образование новых нервных клеток (у взрослого человека их появляется очень мало, но тем не менее), - поясняет профессор Яшин . - А самое мощное средство для создания когнитивного резерва — это как раз получение незнакомых навыков и знаний. Например, изучение иностранного языка, посещение увлекательных образовательных лекций или их просмотр по телевизору, овладение компьютерными навыками в пожилом возрасте, обучение танцам, рисованию, лепке — все, что требует от нас запоминания и вспоминания, творческого подхода — все это помогает создавать и укреплять связи между нейронами.
5. Вовремя диагностировать и лечить сахарный диабет.
Примерно 825 000 случаев развития болезни Альцгеймера ассоциируется с сахарным диабетом, пишут авторы исследования.
6. Уделять внимание лечению депрессии.
Это заболевание провоцирует не менее 3,6 млн случаев болезни Альцгеймера во всем мире, предупреждают ученые.
Наличие депрессии само по себе уже сигналит, что в мозге какие-то неполадки, из-за которых нейроны могут оказаться более беззащитны перед повреждающими процессами. Долговременные наблюдения за большими группами людей показывают, что депрессия является важным фактором риска, повышающим вероятность болезни Альцгеймера.
7. Нормализовать давление и не допускать усугубления гипертонии в среднем возрасте (после 40 лет).
По данным авторов исследования из-за нелеченой гипертонии зарабатывают себе Альцгеймер 1,7 млн пациентов. Повышенное давление грозит не только инфарктами и инсультами, но и развитием деменции, подчеркивают ученые.
В ТЕМУ

Учёные назвали 10 факторов риска, повышающих шансы заполучить деменцию.
Фото Pixabay.
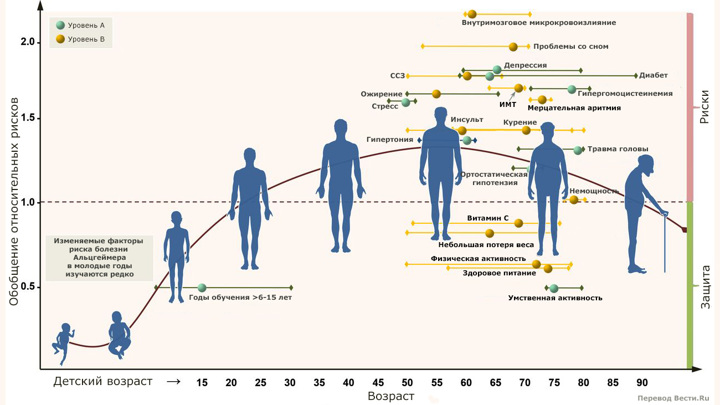
Учёные учли десятки различных факторов риска. Перевод Вести.Ru.
Иллюстрация Journal of Neurology, Neurosurgery & Psychiatry 2020.

Учёные предполагают, что человек, который исключил эти 10 факторов из своей жизни, может с высокой вероятностью предотвратить возникновение болезни Альцгеймера у себя и своих родственников.
Обширный систематический обзор, охватывающий сотни клинических испытаний и наблюдательных исследований, помог выявить 10 наиболее распространённых факторов риска развития болезни Альцгеймера.
Отметим, что подавляющее большинство случаев болезни Альцгеймера обусловлено сложным сочетанием генетики, образа жизни и возраста. Однако понимание того, какие факторы внешней среды, усиливают риски, является ключом к предотвращению заболевания. Новое исследование, проведенное международной группой исследователей, является крупнейшим метаанализом, проведённым по данной теме на сегодняшний день.
Исследование включало 243 наблюдательных исследования и 153 рандомизированных контролируемых клинических исследования. В конечном итоге учёные выделили 104 (!) фактора, которые человек может изменить. Десять из них были признаны исследователями имеющими "убедительные доказательства уровня А".
Итак, 10 факторов высокого риска развития болезни Альцгеймера:
- низкий уровень образования в молодом возрасте,
- низкая когнитивная активность в пожилом возрасте,
- высокий индекс массы тела в пожилом возрасте,
- гипергомоцистеинемия,
- депрессия,
- стресс,
- диабет,
- травма головы,
- гипертония в зрелом возрасте
- и ортостатическая гипотензия.
Некоторые из этих факторов риска, такие как высокий индекс массы тела, диабет и стресс, ранее были уверенно подтверждены в ходе целевых исследований и потому не вызывают удивления у специалистов.
Низкий уровень образования учёные также долгое время связывали с более высокими показателями возрастной деменции. Однако до сих пор не понятно, помогает ли образование в действительности защитить человека от нейродегенеративных заболеваний или оно просто является своего рода хорошим стартом.
Комментируя новое исследование, доктор Роза Санчо (Rosa Sancho) из проекта Alzheimer Research UK говорит, что некоторые из обнаруженных факторов риска стали для неё неожиданностью.
"Интересно, что [наши коллеги] обнаружили, что травма головы и высокий уровень соединения под названием гомоцистеин связаны с риском развития болезни Альцгеймера", – говорит Санчо.
Выявление таких факторов риска является важной отправной точкой для дальнейших исследований, которые смогут найти способы ограничить их воздействие на человека и помочь людям дольше прожить без деменции, подчёркивает исследовательница.
Например, при гипергомоцистеинемии у человека наблюдается повышенное содержание в крови аминокислоты гомоцистеина. Это состояние, как правило, не вызывает заметных симптомов, а провоцируется дефицитом витамина B12 или фолиевой кислоты.
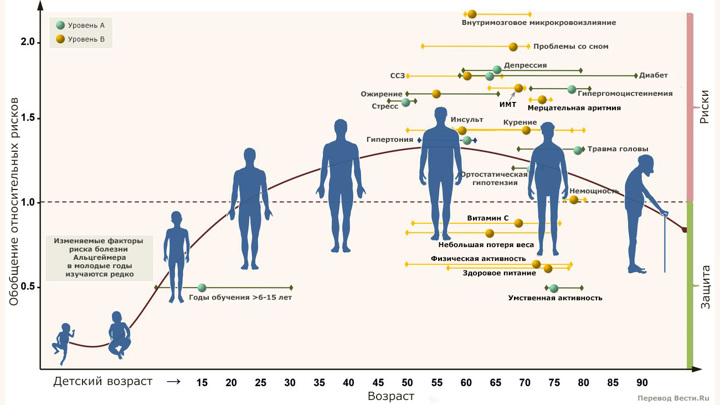
Ещё один любопытный вывод метаанализа: то, что некоторые факторы риска, обычно связываемые с болезнью Альцгеймера, такие как нерегулярный сон, курение и более низкая физическая активность, были классифицированы учёными как "более слабые доказательства уровня B". Это не означает, что эти факторы не имеют значения, но системный обзор предполагает, что они оказывают меньшее влияние.
Санчо также отмечает, что только треть людей считают, что они могут снизить риски развития у себя деменции с помощью изменения образа жизни. То есть большинство людей не понимают, что они могут реально повлиять на возрастное снижение когнитивных функций.
"Лучший способ сохранить свой мозг здоровым – это поддерживать физическую и умственную активность, придерживаться здоровой сбалансированной диеты, не курить, пить только в рекомендованных пределах и контролировать вес, холестерин и кровяное давление", – подчёркивает Санчо.
Подробные результаты нового исследования были опубликованы в издании Journal of Neurology, Neurosurgery & Psychiatry.
Ранее Вести.Ru писали о том, как виртуальная реальность помогает выявить болезнь, и о создании анализа крови, который поможет спрогнозировать появление болезни Альцгеймера. Также ранее учёными была обнаружена новая форма слабоумия, имитирующая болезнь Альцгеймера.
Читайте также:


