Гимнастика дисциркуляторная энцефалопатия 2 степени
Дисциркуляторная энцефалопатия 2-й степени – вторая из 3-х стадий развития хронического нарушения кровообращения в головном мозге. В основе заболевания лежит длительное кислородное голодание мозговых тканей, что выражается рядом симптомов и синдромов. Как распознать вторую стадию, как лечить болезнь и предупредить ее прогрессирование, сколько можно прожить – об этом далее в статье.
- Почему развивается дисциркуляторная энцефалопатия
- Особенности ДЭП 2-й степени
- Как проявляется ДЭП 2 степени
- Синдромы при ДЭП 2 степени
- Диагностика ДЭП второй степени
- Лечение дисциркуляторной энцефалопатии 2 степени
- Медикаментозное лечение ДЭП 2 степени
- Физиотерапия
- Рецепты народной медицины
- Диетотерапия при дисциркуляторной энцефалопатии 2 степени
- Лечебная гимнастика при ДЭП 2 степени
- Лечение ДЭП 2 степени в домашних условиях
- Осложнения и инвалидность
- Прогноз и профилактика
Почему развивается дисциркуляторная энцефалопатия

Выделяют много причин, по которым может развиваться дисциркуляторная энцефалопатия (ДЭП). В зависимости от этого существуют ее разные формы, например, гипертоническая, атеросклеротическая и прочие. Среди основных, наиболее распространенных факторов, провоцирующих патологию, можно отметить:
- нарушения артериального давления;
- расстройства обмена жиров и углеводов;
- патологии шейного отдела позвоночного столба;
- нарушения сердечного ритма;
- нарушения деятельности вегетативной НС;
- повышенная свертываемость крови;
- недостаточность сердечно-сосудистой и дыхательной систем.
Все они вызывают расстройства церебрального кровообращения, создают дефицит кислорода и запускают процессы разрушения нейронов.
Особенности ДЭП 2-й степени

Вторая степень дисциркуляторной энцефалопатии – промежуточное состояние. При первой симптомы настолько слабо выражены, что их можно легко принять за признаки других заболеваний. При третьей стадии ДЭП поражение нервной ткани приводит к полной утрате трудоспособности.
Своевременное выявление цереброваскулярной патологии в начале 2-й стадии и последующее грамотное комплексное лечение поможет не только остановить развитие болезни, но и (в некоторых случаях) повернуть ее вспять.
Как проявляется ДЭП 2 степени
Симптомы дисциркуляторной энцефалопатии 2-й степени:
- головокружение, утрата равновесия;
- частая длительная боль в голове;
- нарушения сна (дневная сонливость и ночная бессонница);
- расстройство моторики рук, лицевых мышечных групп, подергивания мышц, замедление движений;
- вялость, апатия, утомляемость;
- проблемы с запоминанием;
- слуховые и речевые нарушения;
- плаксивость, неустойчивость настроения;
- фобии, обиды, агрессия.

Более всего выражены те признаки, которые соответствуют основной причине болезни. Например, если дисциркуляторная энцефалопатия имеет гипертонический генез, то в процессе ее развития будет наблюдаться устойчивое повышение АД. При атеросклеротическом варианте пациент будет страдать от головокружений, астении, шумовых эффектов в ушах. Указанные признаки болезни могут проявлять себя как на протяжении дня, так и в определенное время суток.
Синдромы при ДЭП 2 степени
Часто у пациентов с дисциркуляторной энцефалопатией симптомы объединяются в синдромы. При второй степени можно наблюдать 4 основных синдрома:
- Цефалгический. Для него характерна интенсивная боль в голове, сопровождается шумом в ушах, тошнотой.
- Вестибуло-атактический. Состоит из нарушений координации передвижения в пространстве, головокружения, шаткости при ходьбе, неустойчивости.
- Диссомнический. Представлен расстройствами, связанными со сном, биоритмами. Наблюдается сильная дневная сонливость и в то же время невозможность заснуть в ночное время суток, частые просыпания, трудности с подъемом по утрам.
- Когнитивный. Человек теряет способность к запоминанию информации, у него нарушается мыслительный процесс, становится трудно сосредоточиться на чем-либо.

По мере прогрессирования нарушений появляется нервозность, раздражительность, агрессивность. Возможны обмороки, отклонения в психике, расстройства эмоциональной сферы.
Диагностика ДЭП второй степени
Клиническая картина дисциркуляторной энцефалопатии 2 степени имеет сходные признаки с таковыми других нарушений ЦНС. Чтобы подтвердить диагноз, невролог может назначить следующие диагностические процедуры:
- лабораторные анализы крови на свертываемость, липидограмму;
- компьютерную или магнитно-резонансную томографию;
- УЗ-исследование сосудистого русла головы и шеи, реоэнцефалографию;
- ангиографию сосудов шеи и головы;
- исследование глазного дна;
- УЗИ почек (при гипертонической форме ДЭП);
- УЗИ сердца;
- электрокардиограмму.
Кроме того, будут проведены различные тесты, выявляющие наличие неврологических и психических нарушений.
Лечение дисциркуляторной энцефалопатии 2 степени

Эффективность терапии дисциркуляторной энцефалопатии второй степени зависит от того, насколько неукоснительно будет придерживаться пациент назначений врача. Полное излечение от болезни не представляется возможным, если ее причиной стали хронические патологии в организме, например, гипертензия, атеросклеротические изменения в сосудах, сахарный диабет. В таких случаях выполнение рекомендаций позволит остановить развитие ДЭП, улучшить состояние, продлить жизнь. Если патология появилась в результате сдавления кровеносных сосудов в головном мозге, то ее полное устранение возможно путем оперативного вмешательства.
Лечение ДЭП 2 степени подразумевает комплексный подход и включает:
- фармакотерапию;
- физиопроцедуры;
- народную медицину;
- диетотерапию;
- ЛФК.

Прием лекарственных препаратов направлен на уменьшение или устранение симптомов дисциркуляторной энцефалопатии и терапию болезни, послужившей причиной:
- Для активации процессов в головном мозге – препараты группы рацетамов (Ноотропил).
- Для улучшения церебрального кровотока – Трентал, Кавинтон
- Для защиты нервных клеток от дальнейшей гибели – Глиалитин.
- Для активизации метаболических процессов в мозговой ткани – Церебролизин.
- Для нормализации артериального давления – Эналаприл, Анаприлин и другие.
- При атеросклеротических отложениях – Липостат, Холестирамин.
- При высоком риске тромбоза – Аспирин, Тенектеплаза.
- Противодиабетические средства – Инсулин, Метморфин.
Физиотерапевтические методы лечения ДЭП 2 степени в дополнение к медикаментозным препаратам позволяют повысить эффективность терапевтических мер.
| Эффект | Метод физиотерапии |
| Расширяет сосуды, улучает кровоток в мозге | Лекарственный электрофорез |
| Тонизирует, стимулирует биоэлектрическую активность нейронов | Контрастный душ |
| Понижает свертываемость крови | Магнитное излучение низкой частоты |
| Улучшает трофику мозговой ткани | Дарсонвализация, диадинамотерапия |
| Активизирует обменные процессы | Лазерное воздействие, трансцеребральное увч-воздействие |
Пациентам с дисциркуляторной энцефалопатией 2 степени показано санаторно-курортное лечение сероводородом, радоном. Однако бальнеотерапию назначают лишь тем, у кого отсутствуют явные двигательные расстройства и психоневрологические отклонения.

При диагнозе ДЭП 2 степени допускается дополнительное применение народных рецептов. Растительные отвары и настои укрепляют иммунную систему, восстанавливают работоспособность, придают жизненных сил и энергии, нормализуют состояние кровеносных сосудов, артериальное давление, поддерживают сердечную мышцу.
- Клюква с медом. Измельчить клюкву, соединить с медом в пропорции 2:1. Хранить в холодильнике, принимать по 15 мл 4 раза на день. Продолжительность курса – без ограничений.
- Красный клевер (цветки). Заполнить любую емкость из стекла сухим сырьем, не доходя до верха на 2 пальца. Залить водкой, убрать в темное место на 14 суток. Принимать по 5 мл 3 раза за день. Длительность курса индивидуальная.
- Боярышник (ягоды). На 500 мл кипящей воды взять 4 ч. л. сырья, прокипятить смесь на протяжении четверти часа, настоять ночь. После фильтрации в отвар положить пару ложек меда. Пить по ¾ стакана 4 раза на день.
Многие пациенты недооценивают значимость диеты в выздоровлении. Однако придерживаясь правильного питания, можно существенно улучшить самочувствие и избавиться от многих проблем со здоровьем. Такие перемены положительно сказываются на динамике выздоровления.

При изменении привычного питания в организме происходят следующие изменения:
- улучшается состав крови;
- лучше работает пищеварительная система, а значит, лучше усваиваются необходимые питательные вещества;
- выводятся токсичные продукты обмена;
- нормализуется давление крови;
- улучшается состояние кровеносных сосудов;
- появляется энергия, повышается настроение.
При дисциркуляторной энцефалопатии особое значение нужно уделить калорийности и пищевой ценности рациона. Низкокалорийная диета с высоким содержанием витаминов, минералов, омега-ненасыщенных жирных кислот нормализует АД и уменьшает холестерин. Следует включить в меню блюда из морепродуктов, рыбы, свежих овощей, ягод и фруктов, зелени в любом виде. Предпочтение нужно отдавать нежирным продуктам, орехам, маслам изо льна, оливы, кукурузы.
Обязательно нужно отказаться от употребления животных жиров: сливочного масла, сала, жаренного и жирного вареного мяса. Не рекомендуется злоупотреблять жирными молочными продуктами (лучше выбрать кисломолочный вариант с низким содержанием жира). Майонез, копченые и соленые блюда, а также сдобные изделия и спиртные напитки находятся под запретом.

В основе лечебной гимнастики при дисциркуляторной энцефалопатии лежит достижение следующих целей:
- усилить кровоток в головном мозге, обеспечить приток кислорода и питательных соединений;
- улучшить координацию движений;
- нормализовать работу вестибулярного аппарата, восстановить способность удерживать равновесие;
- стимулировать мозговую активность рефлекторным путем (от мышц к мозгу);
- уравновесить тормозные и возбуждающие реакции в ЦНС;
- устранить застойные явления в различных мышечных группах;
- улучшить настроение;
- поднять уверенность в своих силах.
При ДЭП 2 степени показаны любые, возможные для выполнения, направления спортивной деятельности. Это могут быть: плавание и пешие прогулки, езда на велосипеде и танцевальные тренировки, лыжи и скандинавская ходьба.

Обязательным является ежедневное выполнение гимнастики. В гимнастический комплекс должны входить разнообразные упражнения: для мелких и крупных суставов, с элементами растяжки и расслабления, глазная и пальчиковая гимнастика, дыхательные упражнения и на равновесие. При этом упражнения должны быть подобраны таким образом, чтобы их можно было выполнять из любого положения тела, то есть вносить в комплекс больше разнообразия.
Чтобы остановить патологические изменения нервной ткани в головном мозге, нужно придерживаться некоторых рекомендаций.
- Меньше лежать или сидеть. Необходимо двигаться как можно больше, даже если передвижение дается с трудом. В процессе двигательной активности кровь быстрее циркулирует по организму, больше насыщается кислородом, что запускает процессы самовосстановления тканей. Особенно важны прогулки на свежем воздухе.
- Следить за массой тела. Атеросклероз и гипертония, как правило, являются следствием лишней массы тела. Соблюдение диеты – залог улучшения состояния кровеносных сосудов и самочувствия при дисциркуляторной энцефалопатии.
- Отказаться от сигарет и спиртных напитков.
- Следить за питанием. Необходимо тщательно продумать рацион, чтобы продукты, входящие в него, содержали все необходимые вещества.
Большое значение для лечения ДЭП 2 степени имеет и активизация мыслительной деятельности любыми способами. Например, можно чередовать игры в шахматы и шашки, решать головоломки, разгадывать кроссворды. Такой подход укрепляет межнейронные связи в головном мозге и препятствует дальнейшей деградации нервных клеток.

Осложнения и инвалидность
Для второй стадии ДЭП характерна высокая вероятность развития осложнений: отек головного мозга, тромбоз кровеносных сосудов, предынсультные состояния и прочие. Если лечение отсутствует или выполняется через раз, наступает третья стадия, при которой человек полностью утрачивает способность к каким-либо действиям.
Пациенту могут дать третью группу инвалидности при ДЭП 2 степени, если ему становится трудно выполнять профессиональную деятельность. В более тяжелых случаях, если пациент не может работать, он получает вторую группу инвалидности. При 3 степени ДЭП дают 1 группу инвалидности, поскольку большинство таких больных не в состоянии самостоятельно обслужить себя.
Прогноз и профилактика
Прогноз дисциркуляторной энцефалопатии второй степени зависит от нескольких факторов: как быстро прогрессирует заболевание, степень поражения головного мозга, наличие сопутствующих болезней и развитие последствий. Главным моментом, определяющим возможность остановить патологию, служит желание самого пациента и его готовность изменить образ жизни и выполнять рекомендации доктора.
Ремиссия при ДЭП 2 степени может иметь место при своевременном обращении к специалисту и грамотном подходе к терапии. Третья степень болезни не поддается терапевтическому воздействию, поэтому для пациента со второй стадией ДЭП основной задачей является остановить патологические процессы в головном мозге.
Многих пациентов интересует вопрос, сколько живут с ДЭП 2 степени. Без терапии и при быстром прогрессировании заболевания, наличии сопутствующих хронических декомпенсированных заболеваний продолжительность жизни существенно сокращается. Это связано с высоким риском возможного инсульта, инфаркта миокарда. В то же время, изменив образ жизни, прислушиваясь к рекомендациям лечащего врача, можно продлить жизнь еще на многие годы.
Д исциркуляторная энцефалопатия 2 степени — это хроническое заболевание, характеризующееся постепенным нарастанием ишемии головного мозга из-за недостаточного кровообращения.
Патологический процесс на этой стадии уже не поддается полному излечению, но есть хорошие шансы компенсировать нарушение и восстановить питание хотя бы частично.
От успеха лечения зависит прогноз и сколько проживет пациент.
Клиника уже хорошо заметна. Терапия консервативная, реже оперативная. Если имеет место физический фактор влияния (опухоль, сосудистое образование и прочие).
Механизм развития, отличия от начальной стадии
Процесс характеризуется идентичными явлениями с той лишь разницей, что отклонение в питании не стремительное и происходит не в один момент.
Энцефалопатия нарастает и формируется постепенно, исподволь. Порой десятилетиями, пока не достигнет определенной фазы и не спровоцирует нарушения работы церебральных структур.
Почему оно возникает — это вопрос индивидуальный. Основное фактор — атеросклероз.
То есть сужение артерий по причине отложение липидных соединений, холестерина. Или же спазма, патологического напряжения гладкой мускулатуры сосуда.
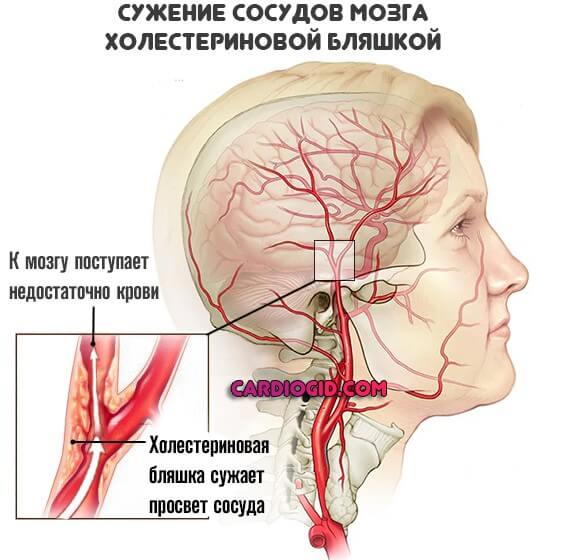
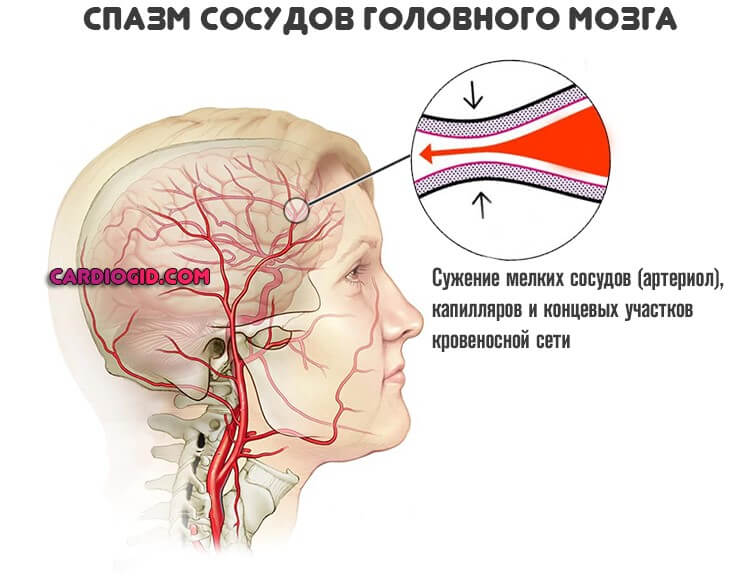
Независимо от причины, суть остается той же: просвет артерии уменьшается, растет давление, питание и обеспечение кислородом ослабевает.
Другой возможный вариант — врожденные аномалии формирования кровоснабжающих структур, но это относительно редкое явление.
Также встречаются факторы, вроде опухолей, сосудистых проблем, мальформаций, аневризм. Вариантов множество.
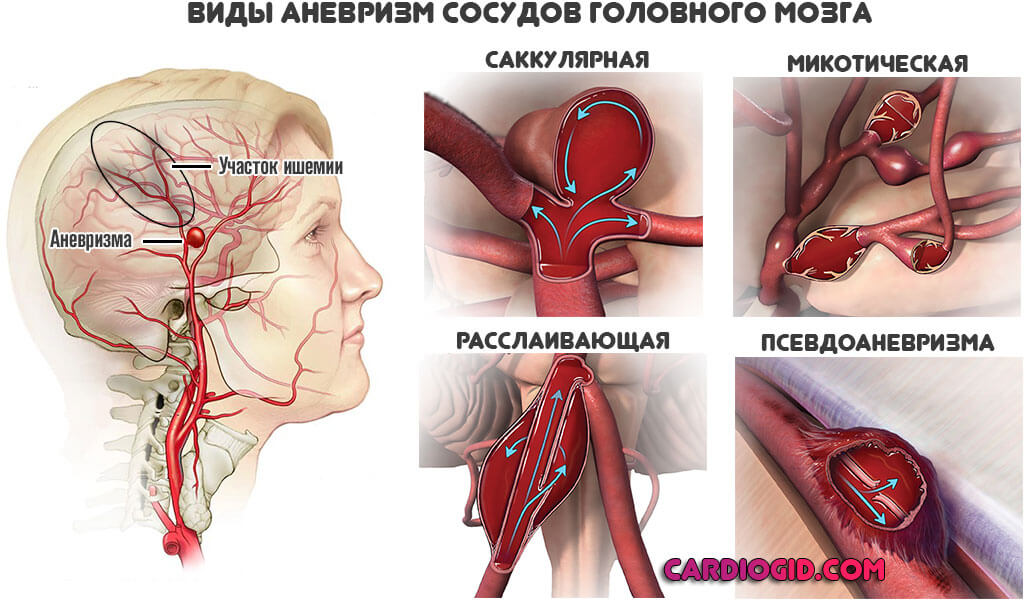
Так или иначе, итог всегда идентичен. Нарушение церебрального кровотока сопровождается сначала компенсацией состояния за счет роста давления и увеличения частоты сердечных сокращений.
Начиная со второго этапа, обнаруживаются структурные изменения в головном мозгу: расширение желудочков и прочие.
В перспективе некоторого времени вполне возможно развитие острого нарушения церебрального кровотока — инсульт. Даже если его нет, неврологические дисфункции постепенно, но неумолимо нарастают и скорость формирования дефицита растет по мере прогрессирования нарушения.
На второй стадии эффективность восстановления снижается, полного излечения уже добиться невозможно. Однако шансы на компенсацию состояния медикаментозными методами все же присутствуют.
Чем отличается первая стадия дисциркуляторной энцефалопатии от второй?
Поздний этап характеризуется рядом специфических черт:
- Более выраженная клиническая картина. Интенсивность симптомов выше, их продолжительность также. Присутствуют дополнительные признаки.
- Общая тяжесть состояния пациента. Самочувствие мешает реализации профессиональных навыков. Но дееспособность все еще сохранена.
- Наличие выраженных структурных изменений.
- Перспективы полного восстановления туманны. Возможности излечения уже нет, как было сказано. На первом же этапе есть все шансы добиться устранения нарушения.
По понятным причинам, отличаются и прогнозы.
Симптомы
Клиническая картина вариативна, во многом комплекс проявлений зависит от индивидуальных особенностей организма, локализации ишемического процесса, также от возраста и некоторых прочих факторов.
Примерный список проявлений можно представить так:
- Головные боли на постоянной основе. Интенсивность их значительна, переносятся тяжело. Характер дискомфорта — стреляющий, давящий, распирающий. Локализация — затылок. Теменная область. Встречаются диффузные, разлитые по всему черепу боли.
Если на первой стадии дискомфорт протекает незначительными по длительности приступами, то на следующей продолжительность намного выше, по нескольку часов или большую часть дня.
Интенсивность растет в утреннее время после неудобного положения шеи не подушке. Также вечером, по окончании нагрузки.
- Головокружение. Мир в буквальном смысле вращается. Нарушается нормальная координация, человек не в силах ориентироваться в пространстве. Это приводит к тому, что пациент принимает вынужденное положение тела и меньше двигается.
Симптом не постоянный, возникает приступами, сходит на нет спустя несколько часов. Сравнительно хорошо снимается специализированными препаратами.
- Нарушение интеллектуально-мнестической сферы. Скорость мышления снижается, больной становится рассеянным, забывчивым. Плохо ориентируется в абстрактных понятиях, возможно нарушение понимания времени, это симптом, который встречается по мере прогрессирования, ближе к третьей степени расстройства достигают критической точки.
На 2-ой же стадии нарушение мышления уже очевидны и видны даже без специального обследования. В том числе и самому пациенту, который пока еще сохраняет здравый рассудок.
- 2 степень дисциркуляторной энцефалопатии сопровождается нарушениями работы органов чувств. Снижается острота зрения, слуха, обнаруживается шум и звон в ушах. Также наблюдается падение интенсивности тактильных ощущений.
Пациент хуже воспринимает окружающий мир. А в совокупности с интеллектуальными нарушениями возникает еще и заторможенность. Что существенно снижает познавательные способности.
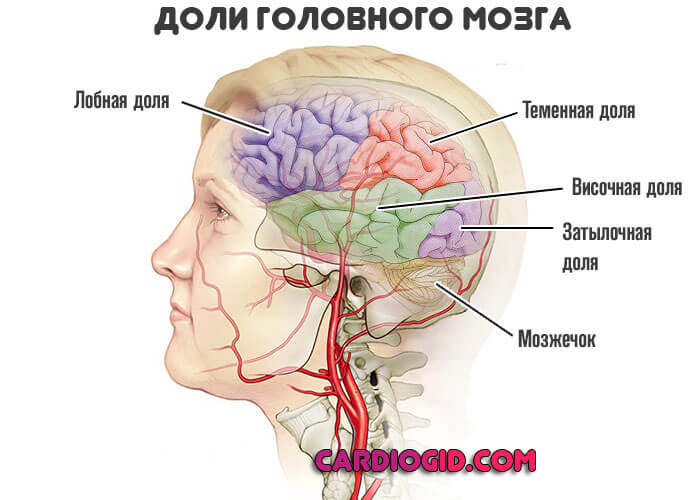
- Расстройства артикуляции, невозможность управлять мимическими мышцами. Лицо принимает характер застывшей маски, экспрессия, выражение эмоций затруднено.
Восстановление этой сферы представляет большие сложности. Причиной подобного явления становится нарушение работы лобной и теменной долей.
- Слабость, сонливость, повышенная утомляемость. Астения — часть неврологического дефицита. Развивается едва ли не сразу после начала процесса.
На втором этапе нарушение принимает катастрофические масштабы. Человек не может нормально трудиться, реализовать себя в социуме, вынужден больше отдыхать.
Продуктивность падает, что существенно усложняет профессиональную активность. Но пациент все еще дееспособен.
- Симптомы ДЭП 2 степени включают в себя и нарушения сна. Сопровождается расстройство быстрыми и частыми пробуждениями сразу после погружения в бессознательное состояние.
По прошествии такой ночи больной ощущает себя еще хуже, чем в вечернее время. Подобное расстройство приводит к усугублению состояния, питание головного мозга ухудшается.
- Нарушение двигательной активности. Если на первой стадии страдает только мелкая моторика и пациент не может управлять собственными пальцами, на второй интенсивность признака растет.
Нарушается координация, двигательная активность дается труднее из-за слабости мускулатуры. Это опасное явление.
- Также отмечаются психические и поведенческие расстройства. Эмоциональная нестабильность, повышенная агрессивность, плаксивость, раздражительность.
Наблюдается обострение типичных черт характера, в зависимости от акцентуации. Обычно усиливаются негативные качества. Ухаживать за больными на второй стадии уже непросто из-за неадекватных реакций.
Клиника дисциркуляторной энцефалопатии ослабевает при систематическом применении медикаментов. Особенно, если курс подобран правильно. Однако полного восстановления ждать не следует.
Без терапии патологический процесс переходит на новую стадию спустя несколько лет (от 1 до 3, обычно по нижней названной границе).
Терапия также не способна полностью остановить прогрессирование, но сроки значительные (более 5 лет) или неопределенно долгие, если повезет.
Причины
Дисциркуляторная энцефалопатия развивается как итог нарушение мозгового кровообращения. Оно, в свою очередь, формируется в результате влияния одного или группы факторов:
- Гипертоническая болезнь 2 степени или симптоматический рост артериального давления при сохранении стабильных измененных цифр. Патологический процесс не всегда приводит к нарушению, но риски крайне высоки. У пожилых пациентов негативный сценарий почти неминуем.
- Атеросклероз сосудов церебральных структур. В результате отложения холестерина или же спазма в ответ на применении препаратов, курение, потребление кофеина, алкоголя. Лечение позволяет быстро справиться с проблемой и полностью устранить нарушение кровообращения.

- Васкулиты . Воспаления сосудов разной этиологии. В основном артерий. Встречается подобный диагноз сравнительно редко, но сопровождается тяжелым течением и способен спровоцировать отмирание тканей вне инсульта.
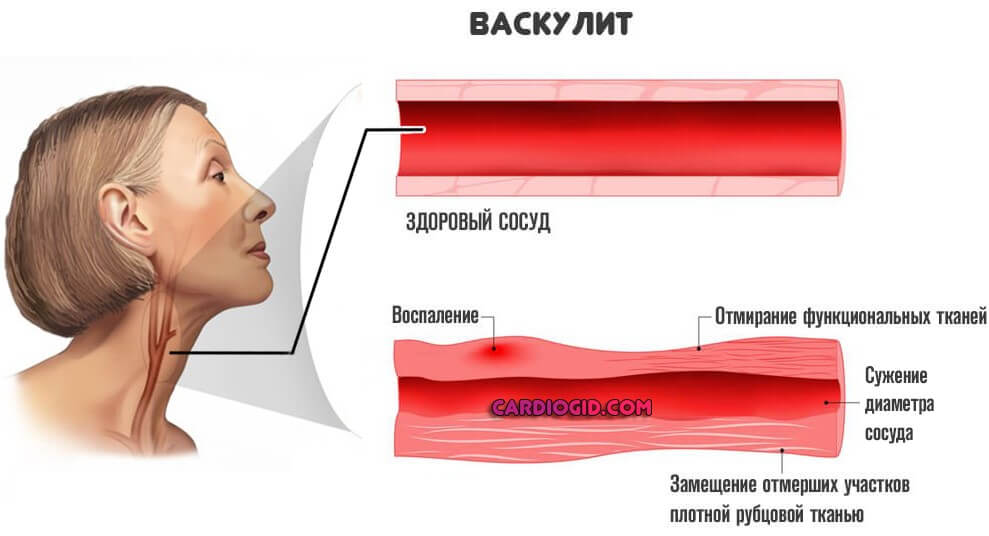
- Нарушение анатомического строения сонных и/или позвоночных артерий. В результате приобретенных или врожденных заболеваний. Суть примерно одна. К головному мозгу поступает недостаточное количество крови с кислородом и питательными веществами. Восстановление требуется срочно. Потому как энцефалопатия почти гарантированно закончится в краткосрочной перспективе ишемическим инсультом.
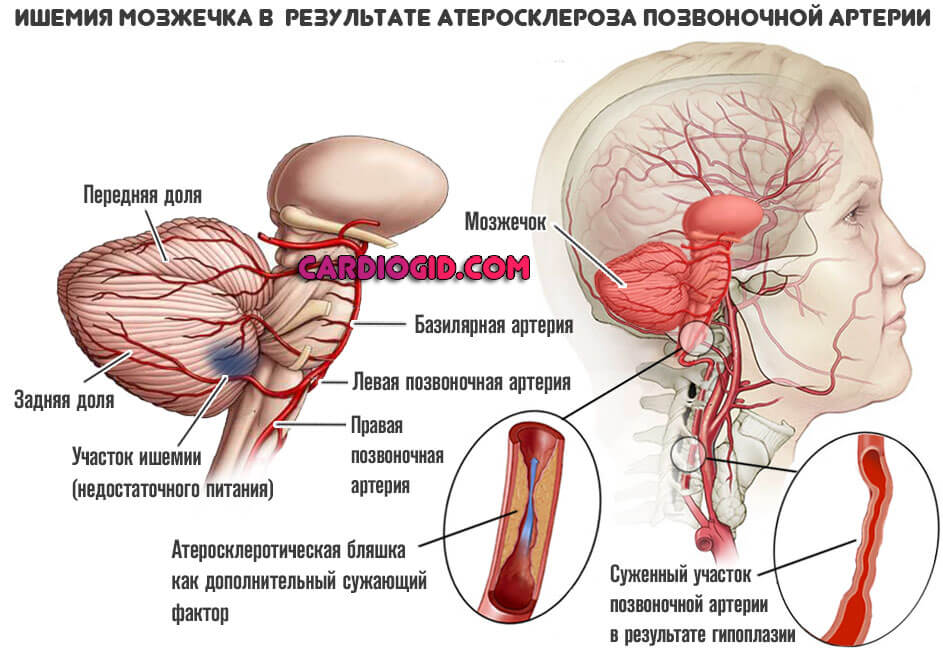
- Сахарный диебет. Дает осложнение в виде атеросклероза. По такой сложной цепочке и развивается нарушение трофики нервных тканей.
- Сердечная недостаточность в суб- и декомпенсированной фазе .
- Тромбоз. Частичная окклюзия (закупорка) как сосудов мозга, так сонных или позвоночных артерий.
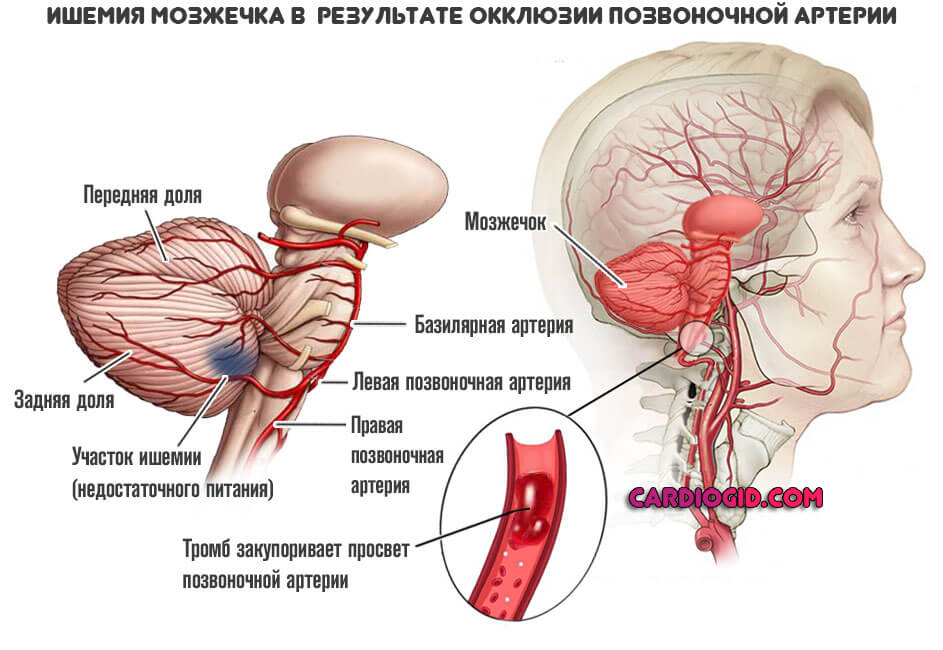
- Опухоли головного мозга. Доброкачественные или же агрессивные. Большой роли это не играет. Потому как основным фактором выступает компрессия тканей и сосудов.
- Также опасность представляют гематомы, аневризмы и мальформации.
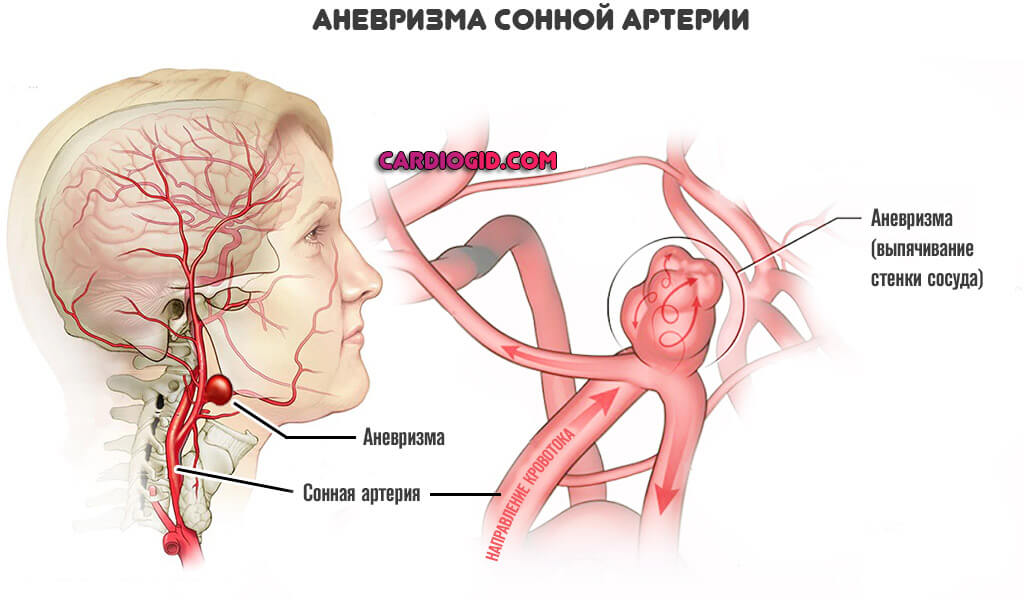
Перечень неполный, но именно эти моменты оказывают наибольшее влияние.
Диагностика
Обследование проводится неврологом. Желательно в стационарных условиях для быстрого обнаружения особенностей процесса и оперативной коррекции курса лечения при необходимости.
Список мероприятий идентичен почти всегда:
- Опрос больного, чтобы определиться с симптомами.
- Сбор анамнеза. Семейная история, сроки начала энцефалопатии, был ли выставлен диагноз ранее, образ жизни, привычки, особенно вредные, характер питания. Прочие важные моменты, такие как перенесенные и текущие заболевания.
Методика направлена на выявление вероятной причины состояния. Не зная о происхождении возможности эффективно лечить человека нет. Оба описанных способа: и сбор анамнеза, и опрос задают вектор диагностики. Они очень важны.
- Допплерография, дуплексное сканирование головы и шеи. Цель — оценить характер и качество кровотока в церебральных тканях. Также степень нарушения нормального процесса.
- Ангиография.
- МРТ головного мозга. Артерий. Используется для выявления структурных изменений, в том числе опухолей и иных. Считается золотым стандартом в деле обследования.
- ЭКГ, ЭХО, суточное мониторирование в рамках кардиологической диагностики. Требуется не всегда.
- Эндокринные методики. Анализ крови на сахар, тест с глюкозой, исследование на гормоны гипофиза, щитовидки, коры надпочечников. По мере надобности.
- Офтальмоскопия. Чтобы обнаружить отклонения со стороны глазного дна.
По прямым и косвенным признакам врачи выставляют диагноз. Если есть какие-либо сомнения, необходимо повторить обследования в определенной части.
Как лечить ДЭП на 2 стадии
Терапия направлена на решение двух задач. Первая — устранение причины. Вторая — купирование симптомов и вместе с тем предотвращение прогрессирования болезни. В основном требуется медикаментозная коррекция.
Что касается фундаментальной задачи по борьбе с провоцирующим фактором, здесь все зависит от типа заболевания:
- тромбоз требует применения антикоагулянтов и фибринолитиков;
- диабет — изменения рациона и введения инсулина;
- атеросклероз предполагает назначение статинов;
- гипертония — группу медикаментов для снижения артериального давления и т.д. Это вопрос индивидуальный;
- опухоли, аневризмы и мальформации устраняются только хирургическим путем. Объем вмешательства различен. Зависит от случая.
Что же касается собственно самого устранения симптомов и превенции прогрессирования болезни, назначаются медикаменты нескольких групп:
- Средства цереброваскулярного действия. Нормализуют кровоток в головном мозге. Пирацетам в качестве основного. Также возможно применение Кавинтона.
- Препараты, направленные на купирование ишемии. Актовегин и аналоги.
- Ноотропные медикаменты. Используются для ускорения обменных процессов и защиты тканей от деструкции. Глицин, Фенибут и прочие.
- Головокружение снимается Тагистой, Вестибо и подобными лекарственными средствами.
Названные препараты не стоит принимать при опухолях, тем более злокачественных. Потому как они поспособствуют быстрому росту новообразований: питаться лучше начинают не только нервные ткани, но и аномальные структуры.
Или же нужно тщательно подобрать наименования, под контролем специалиста, и четко следовать схеме.
Диагноз ДЭП предполагает систематическое лечение, потому как заболевание хроническое и не поддается тотальному восстановлению.
Рекомендуется принимать витаминно-минеральные комплексы, скорректировать рацион (меньше соли, больше продуктов растительного происхождения), хотя критического значения питание и не имеет.
Нужно отказаться от курения, приема спиртного, кофеина, важно оптимизировать механическую нагрузку. Посильная активность поспособствует нормализации мозгового кровообращения. Потому пренебрегать физкультурой нельзя.
Возможна физиотерапия, массаж при синдроме позвоночной артерии. Электрофорез. По потребностям, если это поможет достижению целей лечения.
Прогноз
Сказать что-либо конкретное сложно. Энцефалопатия 2 степени отличается по течению, агрессивности, для уточнения нужно брать в расчет массу факторов.
Перспективы однозначно хуже, чем при первой степени патологического процесса. Излечение уже невозможно.
Все же это не приговор. При грамотной комплексной терапии есть шансы перевести заболевание в вялотекущую фазу, компенсировать основные неврологические функции и вернуться к активной жизни.
Далее сценарий зависит от возраста, общего состояния здоровья, готовности пациента выполнять рекомендации. Порой требуется кардинально изменить образ жизни, это серьезное испытание для воли.
Обычно удается отсрочить наступление критической фазы на 5-10 лет. Возможно и неопределенно долгое сохранение нормального положения вещей. В том числе и до конца жизни . Такой прогноз называют условно-благоприятным.
Возможные последствия
Ключевые среди них:
- Ишемический инсульт.
- Тотальная сосудистая деменция. Слабоумие.
- Полная утрата трудоспособности. Также человек не в силах обслуживать себя в быту. Это глубокая инвалидность.
- Гибель от критического нарушения церебрального кровотока.
ДЭП 2 степени это хроническое заболевание, ассоциированное с дистрофическими процессами в центральной нервной системе.
Вылечить ее невозможно, но скорректировать состояние и добиться хорошего результата, продлить жизнь и повысить качество — вполне.
Важно не затягивать с обращением к неврологу и четко следовать всем назначениям.
Читайте также:


