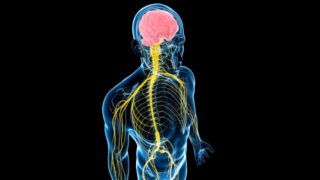
Нервные пучки на спине
Нервы спины представляют собой сложную схему, разнообразные сплетения, иннервирующие почти все ткани. Большинство из них выходят из спинномозгового канала и могут распространяться за пределы спины, например в конечности и церебральный отдел.
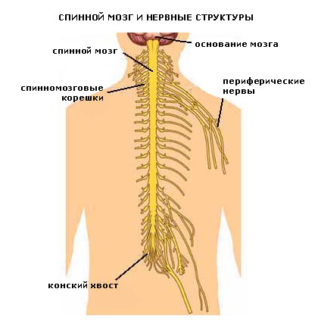
Анатомия спинномозговых нервов
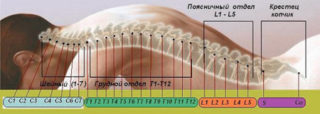
На всей продолжительности спинномозгового канала расположена 31 пара отростков:
- шейные – 8;
- грудные – 12;
- поясничные – 5;
- крестцовые – 5;
- копчиковый – 1.
Связь происходит посредством переднего и заднего корешка. Передний отвечает за чувствительность, а задний содержит множество двигательных и симпатических волокон.
В области, где соединяются корешки, располагается чувствительный узел спинного мозга, который сосредоточен в межпозвоночном отверстии. Это скопление тел чувствительных нейронов.
На небольшом расстоянии от области формирования сплетения спинного мозга разделяются на ветви:
- менингеальную или оболочечную;
- заднюю;
- переднюю;
- соединительную.
Оболочечную ветвь образуют чувствительные и симпатические волокна. Сразу после выхода она заходит обратно в межпозвоночное отверстие, иннервируя спинномозговые оболочки и сосуды.
В задней и передней ветвях присутствуют различные волокна (симптоматические, чувствительные и двигательные). Они участвуют в иннервации кожного покрова и мышечных структур тела человека:
- задними иннервируется спина, частично шея, задняя поверхность тазового отдела;
- передними иннервируется передняя поверхность шеи, тела, конечности.
Передними ветвями образованы шейное, поясничное и крестцовое сплетения. Кроме того, из корешков спинного мозга (с 8 шейного и по 3 поясничный сегмент) выходит белая соединительная ветвь, окончание которой – в узлах симпатического ствола. От каждого из последних заходит в стволы сплетений спинного мозга серая соединительная ветвь, образованная симпатическими волокнами.
Зоны иннервации сплетений
Существует несколько основных зон иннервации сплетений спины:
- шейная;
- плечевая;
- поясничная;
- крестцовая.
В шейном сплетении присутствуют передние ветви четырех верхних спинномозговых корешков шеи, соединение которых происходит с помощью дугообразных петель. Сплетение имеет связь с подъязычным и добавочным отростками, а также с симпатическим стволом.
Здесь содержатся двигательные, чувствительные, смешанные ветви. Схема иннервации позвоночника двигательными сегментами:
- глубокие шейные мышцы;
- мышцы шеи, расположенные под подъязычной костью;
- подбородочно-подъязычная мышца.
Чувствительными ветвями иннервируются кожные покровы надключичного отдела, шейной области и мочки уха. Смешанные ветви участвуют в иннервации диафрагмального нерва, который распространяется в грудной отдел, в частности, в перикард, плевру, брюшину, выстилающую диафрагму.
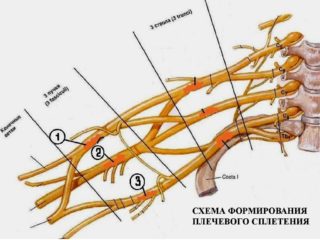
В плечевой зоне сосредоточены передние ветви 5-8 шейных отростков спинного мозга и частично 1 грудного. Три пучка располагаются в надключичном отделе, окружая подмышечную артерию: медиальный, латеральный и задний.
Плечевое сплетение разделено на 2 части: подключичную и надключичную. В последней располагаются:
- дорсальный корешок, иннервирующий мышцу, которая поднимает лопатку и ромбовидные мышцы;
- надлопаточный нерв, проходящий в зоне лопаточной вырезки, направленный в надостную и подостную мышцы;
- подлопаточный корешок, иннервирующий большую круглую и одноименную мышцы;
- длинный грудной нерв, иннервирующий переднюю зубчатую мышцу;
- грудные нервы, иннервирующие грудные мышцы;
- грудоспинной корешок, иннервирующий широчайшую мышцу спины.
В подключенном сплетении располагается продолжение трех пучков надключичного сплетения.
В поясничном сплетении присутствуют передние ветви 12-го грудного и первых четырех поясничных нервов спинного мозга. Его локализация – в большой поясничной мышце и на переднем отделе квадратной мышцы поясницы.
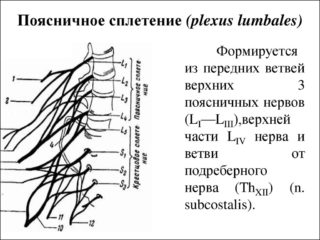
Поясничное сплетение – исток следующих корешков:
- подвздошно-подчревного;
- подвздошно-пахового;
- бедренно-полового;
- латерального кожного нерва бедра;
- запирательного;
- бедренного.
В сплетении в области крестца присутствуют передние ветви крестцового и копчикового спинномозговых нервов. Его локализация – на переднем отделе грушевидной мышцы.
Анатомия межреберных нервов
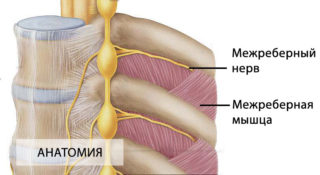
В спине присутствуют не только нервные окончания позвоночника, но и межреберные отростки, которые проходят по промежуткам между наружной и внутренней межреберными мышцами. В начале они располагаются под нижним краем конкретного ребра, в области между веной и артерией.
Из верхних шести нервов отходят отростки в кожу передней грудной стенки, которые именуют передними кожными ветвями. Пять нижних межреберных нервов и подреберный нерв отходят в переднюю стенку брюшины, распространяются в области между поперечной и внутренней косой мышцами, проходят сквозь стенку влагалища.
Передние ветви (межреберные и подреберные) иннервируют наружные и внутренние мышечные структуры, мышцы, участвующие в поднятии ребер, поперечную мышцу груди и мышцу живота и др.
Из каждого межреберного нерва отходят латеральные и передние кожные ветви, которые участвуют в иннервации кожного покрова груди и живота. Первые разделяются на переднюю и задние ветви, соединяются с медиальным кожным отростком плеча и носят название межреберно-плечевых нервов.
Передние кожные ветви распространяются из межреберных нервов, проходят по краю грудины и прямой мышце живота. Ими иннервируются молочные железы.
Поражение нервов спины
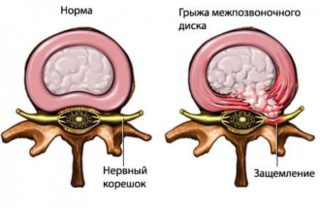
Нервы поясничного отдела или любого другого в спине могут травмироваться под действием провоцирующих факторов. В большинстве случаев болевой синдром в спине возникает по причине защемления корешка межпозвонковой грыжей. Также защемлять нервы могут остеофиты (наросты на позвонках), опухолевидные и кистозные новообразования в позвоночном столбе.
Редко корешковые симптомы возникают на фоне карциноматозного менингита. Еще реже подобная клиническая картина проявляется при наличии объемных образований в спинномозговом канале: эпидурального абсцесса, спинальной менингиомы и т.д., которые чаще протекают с типичными симптомами дисфункции спинного мозга.
Болеть спина может при воспалении корешков, вызванном инфекционными патогенами: микобактериями, грибками, сифилитической инфекцией и др.
Острый дискомфорт возникает, если человек застудил поясничный корешок. В таком случае боль распространяется на ягодицу, конечность, стопу. При застуживании отростка в позвоночнике в области лопатки симптом иррадиирует в руку, шею, ребра сзади со спины. Дискомфорт усиливается во время движения, поворота корпуса, наклона, кашля.
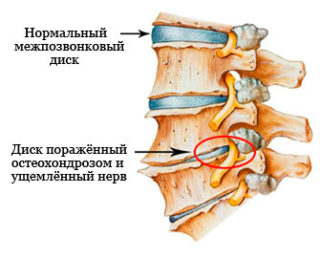
Компрессия отростков, расположенных в спинномозговом канале, характеризуется нарушением чувствительности кожного покрова ниже уровня зажатия, вялым пара- или тетрапарезом, изменением рефлексов, дисфункцией сфинктеров.
Для подтверждения диагноза и выявления места, в котором зажало корешок, проводится нейротомография и нейрофизиологическое обследование. Чем раньше будет устранена причина компрессии, тем ниже риск появления негативных последствий, среди которых – отмирание отростка. Для назначения лечения нужно идти к врачу.
Лечить пораженные нервы в позвоночнике можно консервативно и хирургическим путем. В первом случае назначают анальгетики или НПВС, гормональные или наркотические препараты для устранения боли, миорелаксанты для снятия мышечного спазма.
Если причиной компрессии выступает присутствие инородного включения (опухоли, остеофитов или др.), проводится операция по удалению дефекта. В послеоперационный период назначают физиотерапевтические процедуры, ЛФК.
Определить причину боли в спине сможет только врач на основании комплексной диагностики. Симптомы, присущие лишь заболеваниям нервной системы, отсутствуют.
Поиск и подбор лечения в России и за рубежом








- заявка на лечение
- сотрудничество
- Контакты
- Операции на суставах
- Протезирование тазобедренного сустава
- Эндопротезирование коленного сустава
- Плечевой сустав - эндопротезирование
- Коксартроз - Классификация коксартроза
- Заболевания суставов - Остеоартороз, остеоартрит
- Гонартроз - Артроз коленного сустава
- Мениск - повреждения мениска
- Киста Беккера - удаление кисты
- Артроскопия коленного сустава
- Повреждения и травмы связок
- Разрыв ахиллова сухожилия
- Синдром карпального канала
- Осанка - нарушения осанки
- Аномалии развития позвоночника
- Остеохондроз - Лечение остеохондроза
- Врожденная мышечная кривошея
- Остеохондропатии
- Фиксация костных отломков - Остеосинтез
- Деформация грудной клетки
- Врожденные аномалии верхних конечностей
- Удлинение нижних конечностей
- Врожденный вывих бедра
- Плоскостопие - уплощение свода стопы
- Остеотомия - рассечение кости
- Виды резекции кости
- Вальгусная деформация большого пальца стопы
- Пяточная шпора - лечение
- Вросший ноготь
- Травмы спортсменов - лечение и реабилитация
- Исправление кривизны ног
- Свод стопы - болевой синдром
- Боли в суставах пальцев стопы
- Механизм развития подошвенного фасциита
- Большеберцовый нерв - сдавление
- Деформация стопы - Полая стопа
- Диабетические язвы стопы
- Молоткообразные пальцы стопы
- Стадии артроза сустава стопы
- Воспаление сумки Ахиллова сухожилия
- Деформация голеней
- Позвоночник человека - функции
- Обследование позвоночника
- Межпозвоночная грыжа
- Нехирургическое лечение межпозвоночной грыжи
- Хирургическое лечение межпозвоночной грыжи
- Защемление седалищного нерва
- Сужение спинномозгового канала
- Соскальзывание позвонка - спондилолистез
- Нервные пучки - сдавление в поясничном отделе
- Проявления анкилозирующего спондилита
- Intradiscal Electrothermic Therapy – IDET - лечение боли
- Профилактика сколиоза
- Компрессионный перелом позвоночника
- Интеркорпоральный спондилодез
- Лечение позвоночника - Зарубежные медицинские центры
- Эндопротезирование суставов в Израиле
- Лечение в Германии - ЭНДО-Клиника - Гамбург
- Эндопротезирование суставов в Германии
- Протезирование межпозвоночного диска в Германии
- Детская ортопедия в Германии
- Голеностопный сустав - имплантация хряща
- Восстановление суставного хряща
- Центр восстановительной медицины и реабилитации Левинштейн
- Миниинвазивная хирургия суставов - профессор В.Зиберт - клиника Кассель
- Протезирование после ампутаций
- Когда проводится ампутация
- Инновационные технологии протезирования конечностей
- Подготовка к протезированию конечности
- Готовность культи к протезированию
- Методы ампутации конечностей
- Реконструкция культи
- Протезы верхних конечностей
- Протезирование плеча
- Виды протезов верхних конечностей
- Бионический протез кисти
- Протезы нижних конечностей
- Протезы ноги C-Leg
- Ампутация в области тазобедренного сустава
- Модульный протез - акриловое бедро
- Коленные узлы протеза
- Протезы стопы
- Культеприемные гильзы
- Протезирование при короткой культе
- Как протез крепится к культе
- Временные протезы конечности
- Специальные протезы конечностей
- Schlesier-бандаж
- Ортопедический аппарат для лиц с вялым параличом
- Протезирование конечностей у детей
- Местный и локальный отек культи
- Фантомный болевой синдром
- Рекомендации пациентам после ампутации конечности
- Модели чехлов на культю
- Новые разработки в области протезирование конечностей при ампутации
- Протезирование нижних конечностей в Москве
- Протезирование суставов в Израиле у профессора А.Менахема
- Интервью с профессором В.Зибертом - руководителем клиники Кассель
- Экзоскелет в реабилитации
- Новое в протезировании коленного сустава
- Протезирование ног в Израиле
- Ампутация стопы - протезирование в Израиле
- Косметические протезы пальцев - в Израиле
- Установка бионического протеза руки в Германии
- Хирургическая ортопедия в Чехии
- Ортопедия в Берлине
- Эндопротезирование локтевого сустава в Мюнхене
- Протезирование лучезапястного сустава в Германии
- Больница Красного Креста - Берлин
- Репротезирование тазобедренного сустава в клинике Красного Креста - Берлин
- Больница Sana Sommerfeld - реабилитация после протезирования в Германии
- Протезирование коленного сустава - в Финляндии
- Протезирование тазобедренного сустава - в Финляндии
- Реабилитационный центр в Турции
- Лечение остеосаркомы в Москве – ведущие специалисты
НЕРВНЫЕ ПУЧКИ - СДАВЛЕНИЕ В ПОЯСНИЧНОМ ОТДЕЛЕ
Болезни позвоночника, приводящие к синдрому конского хвоста
Отметим, что когда врач проводит люмбальную пункцию на уровне 4-го и 5-го поясничных позвонков, он никак не может повредить спинной мозг – на этом уровне его уже нет, зато есть как раз конский хвост. Конский хвост – это пучок нервов, которые проходят в нижнем отделе спинномозгового канала. Эти нервы начинаются от 5-го поясничного сегмента и ниже. Данные нервы обеспечивают функцию нижних конечностей, а также таких органов, как мочевой пузырь и кишечник.
Синдром конского хвоста – это состояние, при котором отмечается сдавление этих нервных корешков. При этом, кроме сдавления их поражение может проявляться и в виде воспаления. Такой эффект может привести к появлению болей, снижению рефлексов, мышечной слабости и уменьшению чувствительности. Хотя эти симптомы и могут быть резко выраженными, а в некоторых случаях приводить к снижению физической активности, в большинстве случаев они поддаются консервативной терапии.
В серьезных случаях нарушения функции этого образования, возникает так называемый синдром конского хвоста. Оно чаще всего вызвано сдавлением нервных пучков в нижнем отделе спинномозгового канала. Лечение этого синдрома хирургическое и срочное, так как он может привести к возникновению нарушения функции мочевого пузыря и кишечника, а также параличу ног.
Что может привести к возникновению синдрома конского хвоста
Причиной развития синдрома конского хвоста является значительное сужение нижнего отдела спинномозгового канала, при котором отмечается сдавление нервных корешков. Среди многочисленных причин возникновения синдрома конского хвоста можно отметить: травма позвоночника в нижних отделах, грыжа межпозвоночного диска, спинальный стеноз, опухоли спинного мозга, метастазы в позвоночник, менингиомы, шванномы, эпендимомы, воспалительные заболевания, инфекции, а также медицинские вмешательства.
Травмы
Травмы в виде переломов частичного подвывиха поясничного позвонка, в результате чего происходит сдавление конского хвоста. Скопление крови вокруг нервов в области конского хвоста (так называемая эпидуральная гематома), что также приводит к сдавлению конского хвоста. Проникающая травма (например, огнестрельное ранение), что может привести к сдавлению нервных корешков конского хвоста. Могут также быть такие редкие осложнения после манипуляций на позвоночнике, такие как подвывих.
Грыжа межпозвоночного диска
В большинстве случаев грыжи межпозвоночного диска разрешаются сами по себе и хорошо поддаются консервативной терапии, включая противовоспалительные препараты и физиотерапию, а также отдых в течение короткого периода времени. Грыжа межпозвоночного диска в поясничном отделе является причиной синдрома конского хвоста в 1 – 15% случаев. В 90% случаев грыжа межпозвоночного диска встречается на уровне 4-5 поясничных позвонков и 5-го поясничного и 1-го крестцового позвонков. В 70% случаев грыжи межпозвоночного диска, которая ведет к синдрому конского хвоста, встречаются у людей с хронической болью в спине, а в 30% случаев синдром конского хвоста может быть первым проявлением грыжи межпозвоночного диска. Грыжа диска, которая приводит к возникновению синдрома конского хвоста, встречается чаще всего у мужчин в возрасте 30-40 лет. В большинстве случаев синдрома конского хвоста, причиной которого является грыжа межпозвоночного диска, затрагиваются большие части веществе диска, которые полностью отделяются от нормального диска и сдавливают нервные корешки конского хвоста.
Спинальный стеноз
Спинальный стеноз – это состояние, при котором отмечается сужение диаметра спинномозгового канала, в котором проходит спинной мозг и нервные корешки, отходящие от него. Причиной сужения спинномозгового канала может быть развитие аномальных наростов на позвонках или дегенеративные изменения в межпозвоночных дисках. Аномальное соскальзывание одного позвонка с другого называется спондилолистез. В тяжелых случаях спондилолистез также может привести к сдавлению конского хвоста.
Опухоли
Синдром конского хвоста может быть вызван отдельными опухолями спинного мозга или его оболочек либо метастазами опухолей из других органов. Метастазы в позвоночнике чаще всего бываю из опухолей простаты и легких, а также молочной железы. Наиболее часто самым первым проявлением синдрома конского хвоста у больных с опухолью позвоночника или спинного мозга является выраженная боль в спине или нижней конечности. В дальнейшем возникает мышечная слабость. Также часто отмечается снижение или полная потеря чувствительности в ноге, а также нарушение функции мочевого пузыря и прямой кишки в виде недержания.
Воспалительные заболевания
Длительные воспалительные состояния позвоночника, такие как болезнь Педжета и анкилозирующий спондилит, могут быть причиной сужения спинномозгового канала и вести к возникновению синдрома конского хвоста.
Инфекционные заболевания
Инфекции в спинномозговом канале (например, эпидуральный абсцесс) могут вызвать деформации нервных корешков и позвоночника. Среди симптомов отмечаются выраженная боль в спине и быстрое наступление мышечной слабости.
Неотложные состояния
Плохо зафиксированные металлоконструкции в позвоночнике могут вызвать сдавление и травму нервных корешков и привести к синдрому конского хвоста. Продолжительная спинальная анестезия связана со случаями синдрома костного хвоста. Люмбальная пункция может быть причиной скопления в спинномозговом канале крови (спонтанная эпидуральная гематома) у больных, которые получают препараты, снижающие свертываемость крови. Это скопление крови также может вызвать сдавление конского хвоста.
+7 (495) 740-58-10 - ортопедическая справочная - лучшие клиники и центры
Ч еловеческое тело, как и все сложные живые организмы, имеет в своём строении множество мышц. Человек — существо сухопутное и прямоходящее, а значит, у него хорошо развита скелетная мускулатура, позволяющая эффективно перемещаться. Простейшие механизмы выполняющие двигательную функцию в виде сократительных белков появились у одноклеточных организмов. Позднее, уже у многоклеточных, для этих целей были выделены отдельные профилированные клетки, предназначенные для сокращения. Так что в эволюционном плане мышцы куда древнее костей.
Если считать количество, то анатомически выделено около 600 скелетных мышц. Мышечная масса от всего веса может составлять от 44 до 50 %, в зависимости от возраста и уровня подготовки. У грудных младенцев мышцы есть, но не развиты, поэтому их вес составляет всего 23 %. По мере роста ребёнка первыми крепнут мышцы живота, потом — жевательные, к моменту, когда младенец начинает ползать, тренируются мышцы шеи, спины и конечностей. Пока человек растет, мышечная масса увеличивается в 35 раз. Конечно, у мужчин, в силу гендерных особенностей, мускулатура развита сильнее, но общее строение примерно одинаковое. Общее развитие мускулатуры, если человек не решил вдруг заняться спортом, продолжается до 25—30 лет.
С точки зрения строения, принято выделять три вида мышечной ткани: гладкую, поперечно-полосатую (скелетная мускулатура) и миокард (сердечная мышца).
Гладкая мускулатура представлена в основном в стенках сосудов и внутренних органах, кишечнике и т. д. Эта мышечная ткань подключена к вегетативной нервной системе, которая работает непроизвольно, автоматически, то есть не поддаётся волевому управлению в привычном понимании. Мы не можем открывать привратник желудка по желанию, как, например, открывать рот. Сокращения гладких мышц, волнообразные и плавные, происходят почти постоянно.
Скелетная мускулатура позволяет человеку совершать телодвижения, выстраивать различные позы, совершать работу и может действовать по воле человека. Однако, даже когда наше внимание не сосредоточено на том или ином телодвижении, мышцы всё равно находятся в работе, поддерживая осанку, не давая голове упасть, а также помогают в дыхании и удержании равновесия. Скелетные мышцы способны совершать большую работу по мере надобности и расслабляться, однако при перегрузках они утомляются. Они растут и крепнут при увеличении нагрузки и, наоборот, уменьшаются и атрофируются, если нагрузка отсутствует. Кстати, замечено — чтобы натренировать мускул, времени нужно вдвое больше, нежели для того, чтобы он атрофировался.
Миокард имеет строение, схожее с поперечно-полосатой мускулатурой, однако имеет свои особенности строения и особую систему генерации ритмических сокращений, благодаря чему сердце совершает непрерывную интенсивную работу, независимо от воли хозяина и почти неутомимо.
По месту расположения бывают мышцы глубокие, расположенные внутри, ближе к скелету и органам, и поверхностные — расположенные ближе к коже. Мышцы тела наслаиваются друг на друга, в некоторых местах образовывая три-четыре слоя.
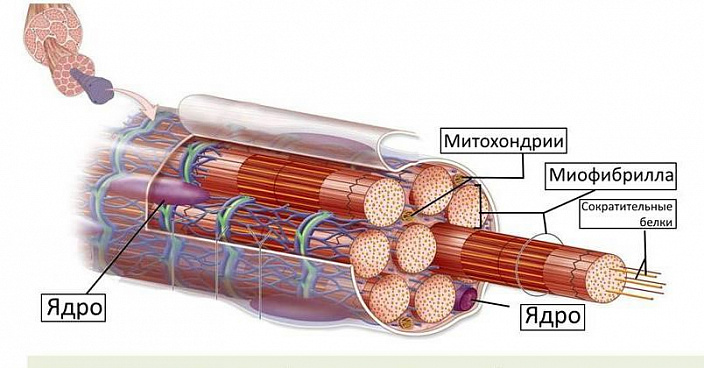
Итак, рассмотрим вкратце, как устроена мышца. Миоцит, или мышечная клетка, в отличие от других клеток, очень длинная и узкая, почти в сотню раз длиннее своего диаметра. Миоцит называют скорее не клеткой, а волокном. Пучки таких волокон и формируют мускулы. Каждый пучок заключен в собственную оболочку, несколько пучков формируют более крупный пучок, также имеющий свою оболочку, что в итоге и составляет тело мышц.
Миоциты бывают двух типов — медленные и быстрые волокна. Медленные волокна имеют красноватый цвет и более выносливы, быстрые же волокна — более бледные, но способны развить силу в 10 раз больше. Красные пучки преобладают в мышцах, предназначенных для статических нагрузок (спина, шея), быстрые — для динамических (конечности). Какое соотношение волокон вырастет в каждой мышце, заложено генетически и с возрастом (или тренировками) не изменяется.
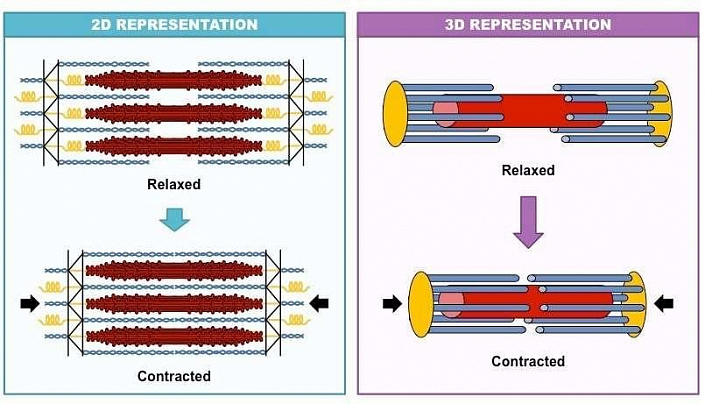
Как же работает миоцит, как он сокращается? Мышечная клетка в основе своей имеет длинные микрофибриллы — последовательность контейнеров (саркомеров), где содержатся нити рабочих белков — актина и миозина, расположенных продольно. Таких контейнеров в клетке очень много. При поступлении активирующего импульса от нервного волокна на белковых нитях миозина активизируются микроотростки, которые цепляют нити актина и продвигают их вдоль себя к центру контейнера, располагаясь более компактно и уменьшая его длину. Это всё равно что поместить ладони на столе пальцами друг к другу: при сближении пальцы правой руки пройдут между пальцами левой, и расстояние между ладонями сократится. Чтобы сохранить это положение, нужен постоянный поток нервных импульсов и достаточное количество ионов Ca, K, Na и Cl. Когда нервный импульс отсутствует, белки актина автоматически возвращаются на исходное место, и мышца снова удлиняется. На микроуровне выигранное расстояние мизерно, но учитывая количество саркомеров, оно позволяет некоторым миоцитам уменьшиться аж вдвое.
Все мышцы обязательно крепятся к костям с помощью сухожилий. В начале и конце мышечное волокно исходит из сухожилия, которое к концам уплотняется и крепится к кости. Сухожилия могут быть длинными, как у мышц конечностей, или широкими, как у брюшных мышц, могут делить одну мышцу на несколько последовательных пучков. Сухожилия очень прочные. Например, ахиллово, или пяточное сухожилие, может выдержать нагрузку в 500 кг, а сухожилие четырёхглавой мышцы бедра — аж 600 кг! В сухожилиях находятся чувствительные волокна нервов, которые сообщают мозгу о выполняемой работе и степени усталости. Также мышца имеет хвост и голову, хвост немного у́же и длиннее, зато голова интенсивнее сокращается.
Сила мускула зависит от его толщины, то есть от количества волокон в нём, однако возрастание мощности имеет один научный парадокс — при увеличении массы мышцы вдвое, сила её увеличивается втрое. Объяснить это научно пока никто не может.
Каждая мышца имеет своё место и своё назначение, её строение соответствует её функциям. В данной статье мы поговорим о мышцах спины, которые покрывают значительную площадь тела человека.
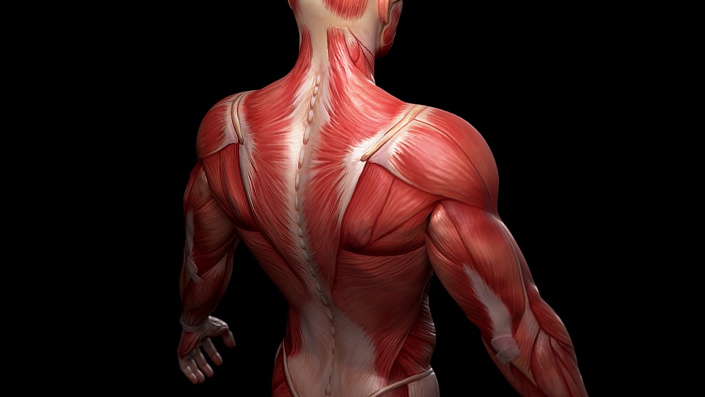
Мышцы спины: анатомия
Человек, как прямоходящее существо, имеет особо развитый мышечный корсет в области спины. Спинные мышцы не только держат вертикальное положение тела, но и обеспечивают правильные изгибы позвоночника, защищают его от внешних повреждений и перегрузок, а также помогают удержать равновесие при различных позах.
Все мышцы спины расположены симметрично относительно позвоночника и являются парными. Они образуют несколько слоёв, от самых глубоких, находящихся у костей, до поверхностных, рельеф которых формирует телосложение. Анатомически спина делится на пять зон: позвоночная, лопаточная, подлопаточная, поясничная и крестцовая. Мышц в этой области очень много — больше двадцати, и все они различны по размерам — от больших до крохотных. Рассмотрим некоторые из них.
Все спинные мышцы можно разделить на две большие группы — внешние и внутренние. В свою очередь внешние делятся на мышцы первого, второго и третьего слоя, а внутренние — на мышцы поверхностные, средние и глубокие.
- трапециевидная мышца (верхняя, средняя, капюшонная),
- ромбовидные (малая и большая) мышцы.
- разгибатель спины — крестцово-остистая (длиннейшая мышца и подвздошно-остистая),

Мышцы спины – одна из крупнейших мускульных групп в человеческом теле и одна из самых важных для нашего организма. Анатомия мышц спины человека в первую очередь обусловлена тем, что они отвечают за прямохождение, то есть за устойчивость и движения тела в вертикальном положении. Мышечный корсет из глубоких (deep muscles) и поверхностных (superficial muscles) спинальных мышц:
- связывает позвонки и удерживает физиологический изгиб хребта;
- защищает позвоночник от избыточных нагрузок;
- формирует прочную, но упругую защиту костей, суставов, внутренних органов;
- позволяет нам ходить, сидеть, наклоняться, поворачивать шею и туловище, поднимать и опускать руки и ноги.
Сильная спина: не только для красоты
Как устроен мышечный корсет спины?
Зная расположение мышц, физиологию и биомеханику их работы, легче понять, как правильно развивать ту или иную мускульную группу, давая ей соответствующую нагрузку. Поэтому первой книгой, которую вы откроете перед тем, как начать заниматься своим телом, должен быть анатомический атлас с подробными фото и таблицами. Не будет лишней и популярная статья по миологии – науке о том, как устроены и действуют мышцы, а видео тренировок с комментариями знающих людей помогут вам на себе почувствовать, как расположены мышцы на вашей спине. Оценив их состояние, вы не будете тратить время на те, которые развиты лучше, и подберете упражнения для ослабленных.
Согласно анатомической классификации, спину разделяют на пять зон: позвоночная, она тянется вдоль всего основного стержня тела; лопаточная и подлопаточная; области поясницы и крестца.

По расположению спинальные мышцы бывают двух видов:
- поверхностные изначально крепятся к так называемым остистым, длинным, отросткам позвоночника (эти бугорки прощупываются вдоль всего позвоночного столба) и заканчиваются на различных участках плечевого пояса, ребер, лопаток, таза;
- начало прикрепления глубоких – парные, более короткие поперечные отростки. Переплетаясь, прочные волокна мышечной ткани связывают позвонки между собой.
Поверхностные мышцы
Трапецию очень любят бодибилдеры, так как она в значительной мере формирует рельеф тела, и ее размер у человека сразу показывает, занимается ли он силовыми тренировками. Большая и плоская, она охватывает почти всю спину – от задней поверхности шеи до лопаток. Начинается эта мышца от затылочной кости, всех шейных и грудных позвонков, а в конце фиксируется на верхушке лопатки. Справа и слева она имеет вид прямоугольных треугольников, а вместе они сливаются в перевернутую трапецию, основанием обращенную к линии плеч.
Главная функция трапециевидной мышцы спины – контролировать движение лопаток. Одни пучки волокон их опускают, другие приподнимают, например, когда мы в недоумении пожимаем плечами или работаем веслами. Чтобы разбудить трапецию полностью и почувствовать, как она отзывается на усилие, запрокиньте голову, держа спину неподвижно.
Широчайшая мышца спины сверху частично прикрыта трапецией, ее широкий плоский треугольник дотягивается чуть ниже талии. В начале ее волокна крепятся к нижним парам грудных и ко всем поясничным позвонкам, крестцу, подвздошному гребню и четырем парам нижних ребер. Вытягиваясь в стороны/вверх, они заканчиваются на так называемом малом бугорке плечевой кости. Она работает, когда мы:
- разгибаем плечо, опускаем руку и отводим назад/вниз, одновременно поворачивая ладонью вовнутрь;
- плаваем, подтягиваемся, отжимаемся (выполняем движения, когда рука закреплена или тянется вперед, а мы подтягиваем за ней туловище);
- дышим (нижние ребра подтягиваются кверху).
![]()
Главные мышцы этой зоны – ромбовидные, словно мостики или площадки, они соединяют лопатки с позвонками верха спины. Большая ромбовидная мышца берет начало от четырех верхних грудных, малая – от двух нижних шейных позвонков и низа выйной связки. Направляясь наискосок книзу, обе они крепятся к внутреннему углу лопатки и позволяют приподнимать, сводить и разводить лопатки. Проще говоря, именно ромбы отвечают за осанку – когда им не хватает силы, лопатки сдвигаются вперед, из-за чего человек выглядит сутулым.
Ниже находятся более ме
лкие мышцы. Одна из них, малая круглая (скорее продолговатая), идет от четырех верхних позвонков шеи по диагонали вниз, к верхней части внутреннего края лопатки; она тянет лопатку кверху. Мускульная группа задних зубчатых мышц помогает дышать: верхняя поднимает, а нижняя опускает ребра при вдохах и выдохах. Хотя зубчатые мышцы тонкие и внешне незаметные, они могут принести много неприятностей из-за особенностей их иннервации, за которую отвечают межреберные нервы. Защемление этих нервных корешков вызывает знакомую многим межреберную невралгию.
Глубокие мышцы
К основным глубоким мышцам спины относятся ременная мышца шеи; поперечно- и крестцово-остистая (она же выпрямитель/разгибатель спины). За гибкость фигуры и осанку также отвечают группы небольших мускульных пучков.
Несмотря на обманчивое наименование, ее относят к глубоким мышцам спины. Частично она прикрыта трапециями; начинается она от пяти нижних шейных и третьего-пятого верхних грудных позвонков, наискосок тянется кнаружи вверх и фиксируется на поперечных отростках трех верхних шейных позвонков.
Правая часть мышцы при усилии поворачивает голову вправо, левая, соответственно, – влево. Разгибая шею и запрокидывая голову, мы заставляем работать обе ее части.
Одна из самых важных, но внешне незаметных мышц, позволяющих нам оставаться стройными и гибкими, – поперечно-остистая. Сплетенная из коротких, диагонально расположенных волокон, она лежит глубже выпрямителя и заполняет собой промежутки между остистыми и поперечными отростками позвонков, связывая их друг с другом.
- Полуостистая ее часть облегает хребет амортизирующим корсетом.
- Многораздельная (мультифидус) напоминает туго оплетенный вокруг позвоночника жгут из мышечных волокон. Межостистые пучки связывают позвонки по вертикали, кроме крестца, а межпоперечные натянуты между поперечными отростками.
- Вращатели – пучки волокон разной длины – закреплены на позвоночнике, как струны-растяжки. Они наискосок соединяют соседние позвонки или переброшены через несколько позвонков, обеспечивая упругую подвижность хребта.
Крестцово-остистая мышца поддерживает туловище вертикально и отвечает за подвижность позвоночника. Благодаря ей мы можем наклонять и поворачивать голову во все стороны, сгибать и разгибать спину, вращать корпусом. В поясничном отделе она работает совместно с квадратной мышцей поясницы, которая формально не относится к спине, так как расположена на задней стенке живота и отделена от нее прослойкой соединительной ткани (фасцией).
Памятка для новичков
Хотя строение мышц спины на первый взгляд кажется сложным, со временем вы сможете разобраться в хитрых терминах и удивитесь – надо же, как все разумно устроено в нашем теле! Каждое движение зависит от определенной мышцы, и, давая ей потрудиться, вы постепенно приучите ее к интенсивной работе, а в благодарность получите красивую и подтянутую фигуру.
Но не торопитесь сразу в тренажерный зал и тем более не начинайте работать с тяжестями самостоятельно, если вы раньше этого не делали! Среди городских жителей трудно найти полностью здорового человека. Сидячая работа и привычка отдыхать у телевизора не только портят осанку, но и провоцируют различные заболевания позвоночника. Поэтому перед тем как составить план первой тренировки, посоветуйтесь с врачом: людям с сильным сколиозом, старыми травмами, ущемлениями и смещениями дисков не всегда можно качать спину.
Иннервацию сгибателей/разгибателей спины обеспечивают дорсальные, или задние, корешки спинномозговых нервов. У людей со слабой спиной при резких движениях или неправильной тренировке они могут защемляться и вызывать сильную боль. Если вы не страдаете серьезными заболеваниями, но иногда чувствуете боли в крестце, вам стоит пройти обследование и начать заниматься лечебной физкультурой, чтобы укрепить мышечный корсет. Когда тело окрепнет, вы сможете перейти к силовым нагрузкам, без которых не обходится ни одна тренировка на спину.
Читайте также:



