Гипоксически-ишемической энцефалопатии у новорожденных у кого было
может мне память изменяет
но многим детям после выписки из роддома такой диагноз ставят, точно не помню, но энцелофапатия у нас в карточке было написано. А сейчас всё вроде нормально, девочка развита соответственно возрасту и врачи говорят что здорова. Не отчаивайтесь, удачи.
Перестань срочно рыдать- все совсем не страшно
у меня были очень тяжелые роды эстренные оперативные кесарево, в следствии в 1 месяц я своему ребенку вызвала на дом невропатолога и она нам поставила этот диагноз, далее назначила миксуру с цитралью, циннаризин, глицин, ЛФК- это гимнастика, и массаж. Мы курс пропили - у нас заметно улучшение и вообще это не страшный диагноз и до года наши дети как тесто, можно все грамотно скорректировать. Сейчас нам 4 месяца, я взяла у своего педиатра направление в детский центр - это который реабелитационный по Каландарашвили и мы проходим там курс - ЛФК,массаж, электрофарез,микстура с цитралью, глицин,пантогам. Доченьке очень нравится и сейчас намного лучше. Так что не надо отчаиваться, удачи, терпения, а главное здоровья. Не надо нервничать, а то молоко грудное пропадет, если конечно вы кормите грудью. Ведь все знают что грудное мамино молоко лучшее лекарство.
Дорогая мама, не надо плакать и расстраиваться
почти каждому 2 му ребенку ставят такой диагноз. У меня у первого ребенка тоже ставили энцефалопатию. У него был гипертонус ножек, ослабленный тонус рук и т.д. Знакомый невропатолог тоже ошарашил меня и расстроил всех моих родных. Муж вообще у меня понял врача что наш ребенок ненормальный, короче страстей хватило. Но сестра , она врач педиатр успокоила, что ничего страшного, надо пройти курсы лечения. Первым делом мы пригласили массажиста на дом (ребенку не было и месяца) 10 сеансов массажа. В 3 и 8 месяцев прошли курс лечения в реабилитационном центре. Пропили все лекарства назначенные врачом. Сама до 1,5 лет делала постоянно массаж, особеннно стоп и ручек. Сейчас сыну 5 лет, опережает сверстников по развитию, рано начал ходить , говорить, в 1,5 года знал все буквы. Так что не расстраивайтесь , все исправимо, обязательно пригасите сейчас массажиста не жалейте денег на это. массаж творит чудеса. До года все можно исправить. Да еще мы купили мяч , такой специальный для гимнастики (аж с Москвы привезли, сейчас такие здесь продают). В реабилитации нам показали упражнения на нем , для расслабления и укрпеления мышц. так что все средства хороши. Всего вам хорошего. Здоровья. И не плачьте.
у нас тоже такой диагноз был
главное спокойствие. Пропить все назначенные таблетки, делать массажи (гидромассажи). Мы тоже пили до 1 года цитралю и.т.п. Сейчас нам прописали конвулекс, сначала не хотели пить, но сын сильно беспокойный,не спал пропили 10 дней и видим улучшение, спит спокойно. Хотя, таблетками увлекаться тоже не стоит. Из того что нам прописывали, мы пили только цитралю и неочень сильные таблетки. Если у вас в роду нет эпелепсии, то боятся нечему. А если есть, то надо лечиться обязательно! А так это обычный диагноз большинства нынешних детей.
нам до этого ставили ПЭП. Нам сейчас восьмой месяц пошел. Вроде все нормально было. Пили лекарства, делали четвертый массаж в январе. Вот завтра-послезавтра получим направление в реабилитационный центр. Бабушка говорит, не надо по холоду его туда таскать (от нас до ГРЭСа приличное расстояние), но я решила потратиться на такси, но зато чтобы его там подлечили хорошенько. Забыла сказать, мы еще в 4 месяца получили туда направление, приехали, познакомились, но к концу дня заболели ОРЗ и врач сказала, встретимся весной. Но получается теперь, что встретимся чуть раньше. И насчет эпилепсии, у нас она приобретенная у меня в результате травмы в раннем детстве. Приступ был один раз шесть лет назад легкой формы (просто потеряла сознание), обследовалась, лечилась фенобарбиталом. потом по совету врача перестала его принимать, чтобы забеременеть (говорят, что фенобарбитал очень влияет на ребенка), вот родила и роды были очень тяжелые. Мне ставили эпидуральную анестезию, видимо, я чересчур оказалась легкой добычей для этого препарата, потому что совершенно ничего не почувствовала, никакой родовой боли. Мамочки, я до сих пор мучаюсь, потому что я не знала в тот момент когда тужиться, тужилась как попало, тем более что мне еще сделали стимуляцию (лежала в патологии). Ребенок родился в асфиксии,не сразу закричал, лежал в ПИТе, я ходила под дверями два дня, постоянно слезы на глазах, врачи уже выговаривали мне, что у меня все время глаза на мокром месте. А на каком месте им быть? В общем, мы еще и в патологии полежали 21 день. Я считаю, что роды-последствие того, что у нас сейчас произошло. Во-первых, ребенка вытащили, не дав ему время на то, чтобы самому появиться, во-вторых, поставили препарат, который так на меня повлиял. Ну кого теперь винить? Ни родные, ни я сама не знали, что так получится. Извините, что так много напечатала, но я просто не могу сдержать в себе эту боль.
Диагностика и лечение перинатальной энцефалопатии у малыша, факторы риска возникновения перинатальной энцефалопатии

Алла Вильниц детский невролог, к.м.н, ст. научный сотрудник НИИ детских инфекций МЗ РФ
Перинатальная энцефалопатия (ПЭП) (пери- + лат. natus — "рождение" + греч. encephalon — "головной мозг" + греч. patia — "нарушение") — термин, объединяющий большую группу различных по причине и не уточненных по происхождению поражений головного мозга, возникающих во время беременности и родов. ПЭП может проявляться по-разному, например синдромом гипервозбудимости, когда повышена раздражительность ребенка, снижен аппетит, малыш часто срыгивает во время кормления и отказывается от груди, меньше спит, труднее засыпает и т.д. Более редким, но и более тяжелым проявлением перинатальной энцефалопатии является синдром угнетения центральной нервной системы. У таких детей значительно снижена двигательная активность. Малыш выглядит вялым, крик тихий и слабый. Он быстро устает во время кормления, в наиболее тяжелых случаях сосательный рефлекс отсутствует. Часто проявления перинатальной энцефалопатии выражены незначительно, но детишки, перенесшие данное состояние, все же требуют к себе повышенного внимания, а иногда — и специального лечения.

Причины возникновения перинатальной патологии
К факторам риска возникновения перинатальной патологии головного мозга относятся:
- Различные хронические заболевания матери.
- Острые инфекционные заболевания или обострения хронических очагов инфекции в организме матери в период беременности.
- Нарушения питания.
- Слишком молодой возраст беременной.
- Наследственные заболевания и нарушения обмена веществ.
- Патологическое течение беременности (ранние и поздние токсикозы, угроза прерывания беременности и пр.).
- Патологическое течение родов (стремительные роды, слабость родовой деятельности и пр.) и травмы при оказании помощи во время родов.
- Вредные воздействия окружающей среды, неблагоприятная экологическая обстановка (ионизирующее излучение, токсические воздействия, в том числе при применении различных лекарственных веществ, загрязнение окружающей среды солями тяжелых металлов и промышленными отходами и пр.).
- Недоношенность и незрелость плода с различными нарушениями его жизнедеятельности в первые дни жизни.
Следует отметить, что наиболее часто встречаются гипоксически-ишемические (их причина — недостаточность кислорода, возникающая во время внутриутробной жизни малыша) и смешанные поражения центральной нервной системы, что объясняется тем, что практически любое неблагополучие в период беременности и родов приводит к нарушению снабжения кислородом тканей плода и в первую очередь головного мозга. Во многих случаях причины возникновения ПЭП установить не удается.
Составить объективное представление о состоянии ребенка в момент рождения помогает 10-балльная шкала Апгар. При этом учитывается активность ребенка, цвет кожных покровов, выраженность физиологических рефлексов новорожденного, состояние дыхательной и сердечно-сосудистой систем. Каждый из показателей оценивается от 0 до 2 баллов. Шкала Апгар позволяет уже в родзале оценить адаптацию ребенка к внеутробным условиям существования в течение первых минут после рождения. Сумма баллов от 1 до 3 указывает на тяжелое состояние, от 4 до 6 — на состояние средней тяжести, от 7 до 10 — на удовлетворительное. Низкие баллы относят к факторам риска для жизни ребенка и развития неврологических нарушений и диктуют необходимость применения экстренной интенсивной терапии.
К сожалению, высокие баллы по шкале Апгар полностью не исключают риск возникновения неврологических нарушений, ряд симптомов возникает уже после 7-го дня жизни, и очень важно как можно раньше выявить возможные проявления ПЭП. Пластичность мозга ребенка необычайно велика, своевременно проводимые лечебные мероприятия помогают в большинстве случаев избежать развития неврологического дефицита, предупредить нарушения в эмоционально-волевой сфере и познавательной деятельности.
Течение ПЭП и возможные прогнозы
В течение ПЭП выделяют три периода: острый (1-й месяц жизни), восстановительный (с 1 мес. до 1 года у доношенных, до 2 лет — у недоношенных) и исход заболевания. В каждом периоде ПЭП выделяют различные синдромы. Чаще наблюдается сочетание нескольких синдромов. Такая классификация целесообразна, так как она позволяет выделить синдромы в зависимости от возраста ребенка. Для каждого синдрома разработана соответствующая тактика лечения. Выраженность каждого синдрома и их сочетание позволяют определить тяжесть состояния, правильно назначить терапию, строить прогнозы. Хочется отметить, что даже минимальные проявления перинатальной энцефалопатии требуют соответствующего лечения для предотвращения неблагоприятных исходов.
Перечислим основные синдромы ПЭП.
Острый период:
- Синдром угнетения ЦНС.
- Коматозный синдром.
- Синдром повышенной нервно-рефлекторной возбудимости.
- Судорожный синдром.
- Гипертензионно-гидроцефальный синдром.
Восстановительный период:
- Синдром повышенной нервно-рефлекторной возбудимости.
- Эпилептический синдром.
- Гипертензионно-гидроцефальный синдром.
- Синдром вегето-висцеральных дисфункций.
- Синдром двигательных нарушений.
- Синдром задержки психомоторного развития.
Исходы:
- Полное выздоровление.
- Задержка психического, моторного или речевого развития.
- Синдром гиперактивности с дефицитом внимания (минимальная мозговая дисфункция).
- Невротические реакции.
- Вегетативно-висцеральные дисфункции.
- Эпилепсия.
- Гидроцефалия.
- Детский церебральный паралич.
Все больные с тяжелыми и среднетяжелыми поражениями мозга нуждаются в стационарном лечении. Дети с легкими нарушениями выписываются из роддома под амбулаторное наблюдение невролога.
Остановимся более подробно на клинических проявлениях отдельных синдромов ПЭП, которые наиболее часто встречаются в амбулаторных условиях.
Синдром повышенной нервно-рефлекторной возбудимости проявляется усилением спонтанной двигательной активности, беспокойным поверхностным сном, удлинением периода активного бодрствования, трудностью засыпания, частым немотивированным плачем, оживлением безусловных врожденных рефлексов, переменным мышечным тонусом, тремором (подергиванием) конечностей, подбородка. У недоношенных данный синдром в большинстве случаев отражает понижение порога судорожной готовности, то есть говорит о том, что у малыша легко могут развиться судороги, например, при повышении температуры или действии других раздражителей. При благоприятном течении выраженность симптомов постепенно уменьшается и исчезает в сроки от 4-6 месяцев до 1 года. При неблагоприятном течении заболевания и отсутствии своевременной терапии может развиться эпилептический синдром.
Судорожный (эпилептический) синдром может проявляться в любом возрасте. В младенчестве он характеризуется многообразием форм. Часто наблюдается имитация безусловных двигательных рефлексов в виде приступообразно возникающих сгибаний и наклонов головы с напряжением рук и ног, поворотом головы в сторону и разгибанием одноименных руки и ноги; эпизодов вздрагиваний, приступообразных подергиваний конечностей, имитаций сосательных движений и пр. Порой даже специалисту бывает сложно без дополнительных методов исследований определить природу возникающих судорожных состояний.
Гипертензионно-гидроцефальный синдром характеризуется избыточным количеством жидкости в пространствах головного мозга, содержащих ликвор (спинномозговую жидкость), что приводит к повышению внутричерепного давления. Врачи часто называют это нарушение родителям именно так — говорят, что у малыша повышенное внутричерепное давление. Механизм возникновения этого синдрома может быть различным: чрезмерная выработка ликвора, нарушение всасывания избытков ликвора в кровеносное русло, либо их сочетание. Основными симптомами при гипертензионно-гидроцефальном синдроме, на которые ориентируются врачи и которые могут контролировать и родители, являются темпы прироста окружности головы ребенка и размеры и состояние большого родничка. У большинства доношенных новорожденных в норме окружность головы при рождении составляет 34 — 35 см. В среднем в первое полугодие ежемесячный прирост окружности головы составляет 1,5 см (в первый месяц — до 2,5 см), достигая к 6 месяцам около 44 см. Во втором полугодии темпы прироста уменьшаются; к году окружность головы — 47-48 см. Беспокойный сон, частые обильные срыгивания, монотонный плач в сочетании с выбуханием, усиленной пульсацией большого родничка и запрокидыванием головы сзади — наиболее типичные проявления данного синдрома.
Однако большие размеры головы часто бывают и у абсолютно здоровых малышей и определяются конституциональными и семейными особенностями. Большой размер родничка и "задержка" его закрытия часто наблюдаются при рахите. Маленький размер родничка при рождении повышает риск возникновения внутричерепной гипертензии при различных неблагоприятных ситуациях (перегревание, повышение температуры тела и др.). Проведение нейросонографического исследования головного мозга позволяет правильно поставить диагноз таким пациентам и определиться с тактикой терапии. В подавляющем большинстве случаев к концу первого полугодия жизни ребенка отмечается нормализация роста окружности головы. У части больных детей к 8-12 месяцам сохраняется гидроцефальный синдром без признаков повышения внутричерепного давления. В тяжелых случаях отмечается развитие гидроцефалии.
Коматозный синдром является проявлением тяжелого состояния новорожденного, которое оценивается 1-4 баллами по шкале Апгар. У больных детей проявляются выраженная вялость, снижение двигательной активности вплоть до полного ее отсутствия, угнетены все жизненно важные функции: дыхание, сердечная деятельность. Могут отмечаться приступы судорог. Тяжелое состояние сохраняется 10-15 дней, при этом отсутствуют рефлексы сосания и глотания.
Синдром вегето-висцеральных дисфункций, как правило, проявляется после первого месяца жизни на фоне повышенной нервной возбудимости и гипертензионно-гидроцефального синдрома. Отмечаются частые срыгивания, задержка прибавки массы тела, нарушения сердечного и дыхательного ритма, терморегуляции, изменение окраски и температуры кожных покровов, "мраморность" кожи, нарушение функций желудочно-кишечного тракта. Часто этот синдром может сочетаться с энтеритами, энтероколитами (воспаление тонкого, толстого кишечника, проявляющееся расстройством стула, нарушением прибавки массы тела), обусловленными патогенными микроорганизмами, с рахитом, утяжеляя их течение.
Синдром двигательных нарушений выявляется с первых недель жизни. С рождения может наблюдаться нарушение мышечного тонуса, как в сторону его снижения, так и повышения, может выявляться его асимметрия, отмечается снижение или чрезмерное усиление спонтанной двигательной активности. Часто синдром двигательных нарушений сочетается с задержкой психомоторного и речевого развития, т.к. нарушения мышечного тонуса и наличие патологической двигательной активности (гиперкинезы) препятствуют проведению целенаправленных движений, формированию нормальных двигательных функций, овладению речью.
При задержке психомоторного развития ребенок позднее начинает держать голову, сидеть, ползать, ходить. Преимущественное нарушение психического развития можно заподозрить при слабом монотонным крике, нарушении артикуляции, бедности мимики, позднем появлении улыбки, задержке зрительно-слуховых реакций.
Детский церебральный паралич (ДЦП) — неврологическое заболевание, возникающее вследствие раннего поражения центральной нервной системы. При ДЦП нарушения развития носят, как правило, сложную структуру, сочетаются нарушения двигательные, нарушения речи, задержка психического развития. Двигательные нарушения при ДЦП выражаются в поражении верхних и нижних конечностей; страдает мелкая моторика, мышцы артикуляционного аппарата, мышцы-глазодвигатели. Нарушения речи выявляются у большинства больных: от легких (стертых) форм до совершенно неразборчивой речи. У 20 — 25% детей имеются характерные нарушения зрения: сходящееся и расходящееся косоглазие, нистагм, ограничение полей зрения. У большинства детей отмечается задержка психического развития. У части детей имеют место нарушения интеллекта (умственная отсталость).
Синдромом гиперактивности с дефицитом внимания — нарушение поведения, связанное с тем, что ребенок плохо владеет своим вниманием. Таким детям трудно сосредоточиться на каком-либо деле, особенно если оно не очень интересное: они вертятся и не могут спокойно усидеть на месте, постоянно отвлекаются даже по пустякам. Их активность зачастую слишком бурная и хаотичная.
Диагностика перинатального поражения головного мозга
Диагноз перинатального поражения головного мозга может быть поставлен на основании клинических данных и знаний особенностей течения беременности и родов.
Данные дополнительных методов исследований носят вспомогательный характер и помогают уточнить характер и степень поражения головного мозга, служат для наблюдения за течением заболевания, оценки эффективности проводимой терапии.
Нейросонография (НСГ) — безопасный метод осмотра головного мозга, позволяющий оценить состояние ткани мозга, ликворных пространств. Он выявляет внутричерепные поражения, характер поражений мозга.
Допплерография позволяет оценивать величину кровотока в сосудах головного мозга.
Электроэнцефалограмма (ЭЭГ) — метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов мозга. По данным ЭЭГ можно судить о степени задержки возрастного развития мозга, наличии межполушарных асимметрий, наличии эпилептической активности, ее очагов в различных отделах мозга.
Видеомониторинг — способ, позволяющий оценить спонтанную двигательную активность у ребенка с помощью видеозаписей. Сочетание видео- и ЭЭГ-мониторингов позволяет точно выявить характер приступов (пароксизмов) у детей раннего возраста.
Электронейромиография (ЭНМГ) — незаменимый метод в диагностике врожденных и приобретенных нервно-мышечных заболеваний.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — современные методы, позволяющие детально оценить структурные изменения головного мозга. Широкое использование этих методов в раннем детском возрасте затруднено из-за необходимости применения наркоза.
Позитронно-эмиссионная томография (ПЭТ) позволяет определить интенсивность обмена веществ в тканях и интенсивность мозгового кровотока на различных уровнях и в различных структурах центральной нервной системы.
Наиболее широко при ПЭП используются нейросонография и электроэнцефалография.
При патологии ЦНС обязателен осмотр окулиста. Изменения, выявляемые на глазном дне, помогают диагностировать генетические заболевания, оценивать степень выраженности внутричерепной гипертензии, состояние зрительных нервов.
Лечение ПЭП
Как уже говорилось выше, дети с тяжелыми и среднетяжелыми поражениями центральной нервной системы во время острого периода заболевания нуждаются в стационарном лечении. У большинства детей с легкими проявлениями синдромов повышенной нервно-рефлекторной возбудимости и двигательных нарушений удается ограничиться подбором индивидуального режима, педагогической коррекцией, массажем, лечебной физкультурой, применением физиотерапевтических методов. Из медикаментозных методов для таких больных чаще используют фитотерапию (настои и отвары седативных и мочегонных трав) и гомеопатические препараты.
При гипертензионно-гидроцефальном синдроме учитывается степень выраженности гипертензии и выраженность гидроцефального синдрома. При повышенном внутричерепном давлении рекомендуется приподнять головной конец кроватки на 20-30°. Для этого можно подложить что-либо под ножки кроватки или под матрас. Медикаментозная терапия назначается только врачом, эффективность оценивается по клиническим проявлениям и данным НСГ. В легких случаях ограничиваются фитопрепаратами (отвары хвоща полевого, листа толокнянки и др.). При более тяжелых случаях используют диакарб, уменьшающий выработку ликвора и увеличивающий его отток. При неэффективности медикаментозного лечения в особо тяжелых случаях приходится прибегать к нейрохирургическим методам терапии.
При выраженных двигательных нарушениях основной акцент уделяется методам массажа, лечебной физкультуры, физиотерапии. Медикаментозная терапия зависит от ведущего синдрома: при мышечной гипотонии, периферических парезах назначают препараты, улучшающие нервно-мышечную передачу (дибазол, иногда галантамин), при повышенном тонусе применяют средства, способствующие его снижению — мидокалм или баклофен. Используются различные варианты введения препаратов внутрь и с помощью электрофореза.
Подбор препаратов детям с эпилептическим синдромом зависит от формы заболевания. Прием противосудорожных препаратов (антиконвульсантов), дозы, время приема определяются врачом. Смена препаратов осуществляется постепенно под контролем ЭЭГ. Резкая самопроизвольная отмена препаратов может спровоцировать учащение приступов. В настоящее время используют широкий арсенал противосудорожных средств. Прием антиконвульсантов не безразличен для организма и назначается только при установленном диагнозе эпилепсии или эпилептическом синдроме под контролем лабораторных показателей. Однако отсутствие своевременного лечения эпилептических пароксизмов приводит к нарушению психического развития. Массаж и физиотерапевтическое лечение детям с эпилептическим синдромом противопоказаны.
При синдроме задержки психомоторного развития наряду с немедикаментозными методами лечения и социально-педагогической коррекцией применяются препараты, активирующие мозговую деятельность, улучшающие мозговой кровоток, способствующие образованию новых связей между нервными клетками. Выбор препаратов большой (ноотропил, луцетам, пантогам, винпоцетин, актовегин, кортексин и пр.). В каждом случае схема медикаментозного лечения подбирается индивидуально в зависимости от выраженности симптоматики и индивидуальной переносимости.
Практически при всех синдромах ПЭП больным назначают препараты витаминов группы "В", которые могут применяться внутрь, внутримышечно и в электрофорезе.
К годовалому возрасту у большинства зрелых детей явления ПЭП исчезают либо выявляются незначительные проявления перинатальной энцефалопатии, не оказывающие существенного воздействия на дальнейшее развитие ребенка. Частыми последствиями перенесенной энцефалопатии являются минимальная мозговая дисфункция (легкие нарушения поведения и обучения), гидроцефальный синдром. Наиболее тяжелыми исходами являются детский церебральный паралич и эпилепсия.
Гипоксически-ишемическая энцефалопатия (ГИЭ) встречается примерно у 1-6 из 1000 живорожденных и является самой важной проблемой неонатальной неврологии (Levene et al., 1985, Volpe, 2001, Ferriero, 2004). Гипоксически-ишемическая энцефалопатия (ГИЭ) относится к серьезным состояниям, при котором 15-20% пострадавших детей умирает в течение неонатального периода, а у 25% развиваются стойкие неврологические последствия (Volpe, 2008). Более двадцати лет назад было отмечено завышенное значение перинатальной гипоксии в этиологии задержки умственного развития и церебрального паралича (Freeman и Nelson, 1988, Вах и Nelson, 1993).
Badawi et al. (1998) обнаружили, что многие новорожденные подвергались антенатальным факторам риска, таким как лечение материнского бесплодия или заболеваний щитовидной железы, тогда как другие имели и анте-, и интранатальные факторы риска. Хотя не исключается возможность наличия пренатальных факторов риска, вероятно повышающих чувствительность ребенка к проблемам родового периода, в проспективном исследовании результатов MPT Cowan et al. (2003) было отмечено, что у большинства новорожденных (n=351) с неонатальной энцефалопатией повреждение мозга возникало в момент рождения или незадолго до этого.
Патофизиология. Недостаточное поступление кислорода, вызывающее развитие гипоксической-ишемической энцефалопатии (ГИЭ), может возникнуть по двум механизмам: гипоксемия, т.е. ограниченный доступ кислорода в кровь; и ишемия, т.е. сниженная перфузия головного мозга. В большинстве случаев оба механизма связаны с асфиксией в виде гипоксии, сопровождающейся гиперкарбией (Altman et al., 1993). Обычно присутствующий при гипоксии ацидоз в значительной степени связан с повышенным образованием лактата. Преобразование глюкозы в молочную кислоту менее эффективно, чем окисление в цикле Кребса и митохондриальной системе транспорта электронов.
В результате окисления каждой молекулы глюкозы, переработанной в анаэробных условиях, образуется только две молекулы аденозина дифосфата (АДФ) по сравнению с 38 молекулами при аэробных условиях. Несмотря на значительное повышение скорости гликолиза и усиление мозгового кровотока из-за ацидоза и гиперкапнии (Laptook et al., 1988), потребности ткани мозга в кислороде не могут быть удовлетворены. Повышенная скорость гликолиза приводит к падению уровня глюкозы в мозге. Предупреждение этого состояния предварительным введением глюкозы повышает выработку АТФ и улучшает выживаемость (Vannucci и Yager, 1992). Однако избыточный уровень глюкозы в то же время приводит к повышенному образованию лактата, вредного для мозговой ткани взрослого, но, по-видимому, полезного для ЦНС новорожденного (Hattori и Wasterlain, 1990).
В итоге, в результате нехватки кислорода в клетках мозга снижается количество фосфокреатина и АТФ, конечных акцепторов электронов. Эти изменения были продемонстрированы у новорожденных с использованием фосфорной МРС (магнитно-резонансная спектроскопия) (Younkin et al., 1988, Laptook et al., 1989). Падение уровня высокоэнергетических соединений фосфата наблюдалось даже при стабилизации кардиопульмональной функции (Hope et al., 1984). В экспериментах на животных снижение уровня АТФ более чем на 30% происходило за 6 минут (Raichle, 1983). Также было отмечено накопление лактата, сохранявшееся в течение длительного периода времени (Groenendaal et al, 1994, Robertson et al., 1999).
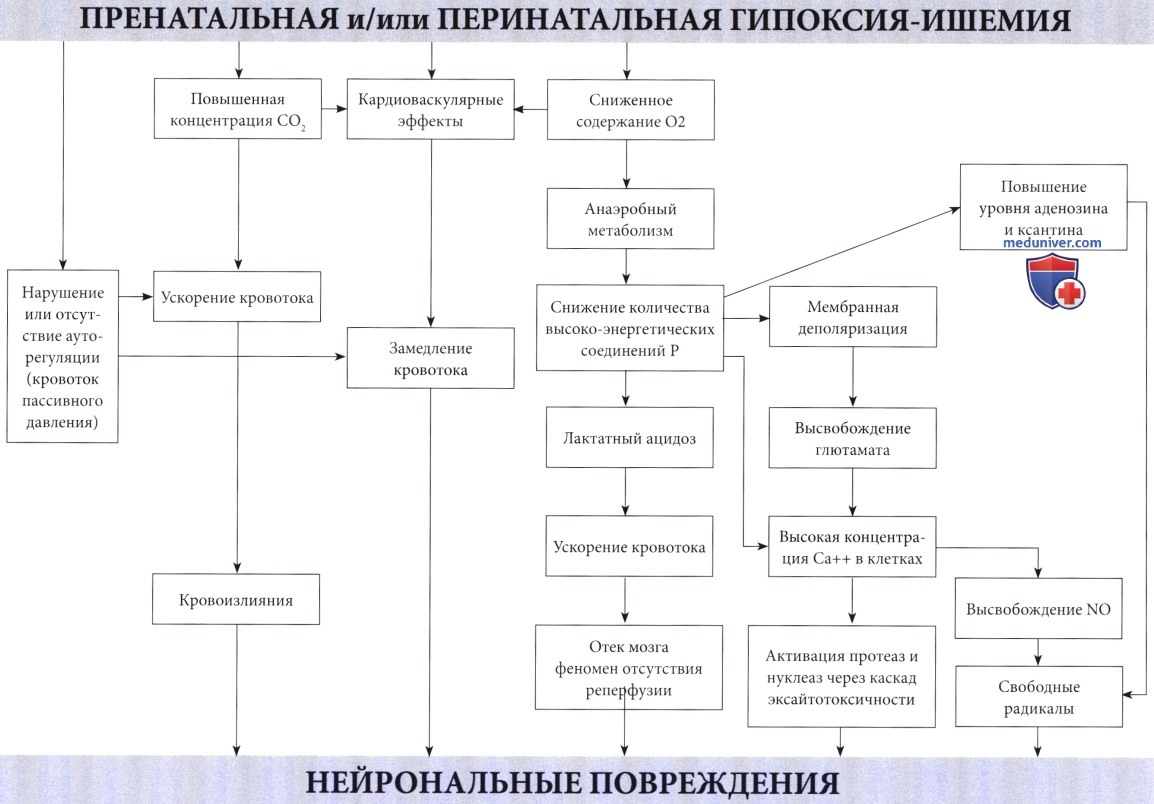
Механизм повреждения мозга при гипоксически-ишемической энцефалопатии.
Нейрональные повреждения являются следствием различных комбинаций кровоизлияний и некрозов.
Последние связаны с каскадом событий, инициированных высвобождением глютамата, приводящим к массивному входу кальция в клетки.
Образование оксида азота (NO), вероятно, также является важным фактором.
В действительности, нарушению мозговой функции предшествует сбой в энергетическом метаболизме (см. Volpe, 2001). При угрозе перебоев организм отвечает угнетением нейрональной активности по неопределенному механизму, но при длительной гипоксии этого недостаточно.
Однако мозг новорожденного чрезвычайно устойчив к гипоксии. При экспериментах на плодах обезьян потребовалось снижение сатурации кислорода на 90% в течение не менее 25 минут, чтобы вызвать повреждение ткани мозга. В результате, любой, достаточно тяжелый для повреждения мозга эпизод асфиксии вызывает нарушения и других органов, особенно сердца, и при таких условиях ишемия постоянна.
Ишемия оказывает влияние, подобное асфиксии (Painter, 1989). Процесс гликолиза ускоряется, но поглощению глюкозы препятствует нарушение кровотока, соответственно запасы высокоэнергетических фосфатов истощаются, и накапливается лактат.
Влияние гиперлактатемии многопланово. Первоначально оно благотворно, поскольку повышает приток крови к мозгу, но затем становится вредным, так как хотя бы отчасти влияет на отек мозга, который в свою очередь может сдавить капиллярное русло и вызвать ишемию (Myers, 1972). В то же время он нарушает ауторегуляцию церебрального кровообращения, приводя к мозговому кровотоку пассивного давления (Lou, 1988), что делает мозг более чувствительным к изменениям системного давления крови. Сочетание отека мозга и системной недостаточности кровообращения, вероятно, играет существенную роль в происхождении гипоксического повреждения ЦНС. Гипоксия обычно повышает долю сердечного выброса, предназначенную для головного мозга.
По мере усиления степени гипоксии наблюдается уменьшение сердечного выброса с последующей неспособностью поддерживать артериальное давление на необходимом уровне. Но показатели частоты сердечных сокращений и артериального давления остаются неизменными до тех пор, пока артериальная сатурация не снизится более, чем на 65%, а затем также линейно снижаются. Это снижение может поддерживаться на протяжении часов без развития энцефалопатии, если содержание кислорода в артериальной крови не упадет более, чем на 85% (Fenichel, 1997).
Механизм отека мозга и гипоксического повреждения у плодов до конца неясен. Levene et al. (1989) выявили хорошую корреляцию между высокой скоростью мозгового кровотока—предположительно отражающей церебральную гиперемию, которая, в свою очередь, может отвечать за повышение внутричерепного давления — и неблагоприятным течением. Lupton et al. (1988) показали, что отек в большей степени является следствием, чем причиной, нейрональных некрозов, объясняя, таким образом, ограниченную эффективность противоотечного лечения новорожденных с ГИЭ (Levene et al., 1987). Не было замечено различий в степени внутричерепной гипертензии у детей с ГИЭ в группе выживших и умерших (Goitein et al, 1983).
Последние данные подтверждают основную роль апоптоза в развитии гипоксически-ишемического повреждения мозга новорожденных, возможно, даже большую, чем некроз после повреждения. Во время неонатального поражения мозга токсичность возбуждающих медиаторов, оксидативный стресс и воспаление способствуют ускоренной гибели клеток, главным образом, посредством апоптоза или некроза, что зависит от области поражения и тяжести повреждения. В настоящее время известно, что ГИЭ состоит из двух последовательных стадий, с окончательным повреждением с отсрочкой на несколько часов во время второй из них, определяемой как вторичная недостаточность энергии. Тем не менее, профилактика возможна, как только появляется терапевтическое окно.
Механизмы повреждения и некроза клеток при гипоксии и ишемии не просто итог энергетической недостаточности. Это вторичные пусковые факторы каскада разрушительных событий при достижении критического уровня дефицита энергии. Такие события происходят в течение нескольких часов. Избыточная мембранная деполяризация и высвобождение возбуждающих аминокислотных нейротрансмиттеров, в первую очередь глютамата (Lipton и Rosenberg, 1994), приводит к массивному входу кальция через NMDA и АМРА мембранные рецепторы (Morley et al., 1994) и к накоплению кальция в цитозоле. Кальций, в свою очередь, активирует различные липазы, протеазы и нуклеазы с последующим разрушением основных клеточных белков. Свободные радикалы прямо или косвенно вызваны повышенным уровнем кальция в цитозоле (McCord, 1985) и оксида азота (Dawson et al., 1992), играющего главную роль в их образовании.
Этот каскад возбуждающих медиаторов в конечном счете приводит к повреждению мембраны, разрушению цитоскелета и, наконец, к дезинтеграции клетки.
Теоретически существует возможность предотвращения многих процессов, поэтому проводились исследования с различными средствами, в том числе блокаторами кальциевых каналов (Miller, 1993, Palmer и Vanucci, 1993); антагонистами возбуждающих аминокислот (Hattori et al., 1989), особенно магнезией (Marret et al., 1995, Nelson и Grether, 1995); ингибиторами синтеза оксида азота (Dawson et al., 1992); акцепторами свободных радикалов (Palmer и Vannucci, 1993) и веществами, подавляющими образование свободных радикалов типа аллопуринола (Palmer et al., 1990, van Bel et al., 1998, Benders et al., 2006).
Редактор: Искандер Милевски. Дата публикации: 25.11.2018
Читайте также:


