Инъекции для нервных корешков
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
Уколы при защемлении нерва в пояснице назначаются для снятия болевого синдрома, уменьшения воспалительных явлений и расслабления спазмированных мышечных волокон. В зависимости от локализации поражения, стадии заболевания и характера мышечного спазма индивидуально подбирается комплекс препаратов.
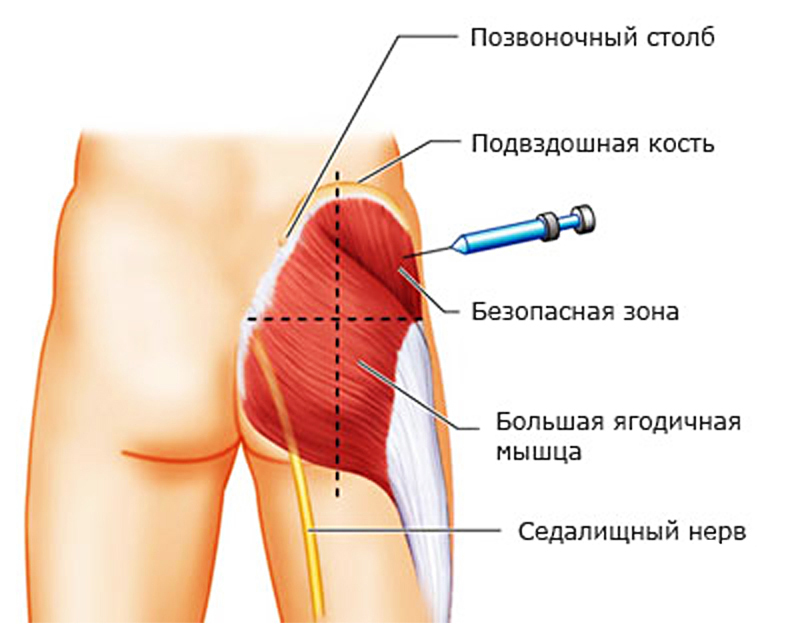
Преимущество инъекционного способа введения лекарства заключается в том, что целебные вещества действуют непосредственно на очаг воспаления и достигают его уже через 5–10 минут. При этом отсутствуют тошнота, изжога и горечь во рту, появляющиеся при приеме таблеток.
Симптомы и причины патологии
Ущемление поясничного нерва сопровождается характерной симптоматикой.

Учитывая симптомы заболевания, врач находит локализацию поражения и ставит предварительный диагноз.
К защемлению нерва приводят:
- травмы позвоночника;
- длительные физические нагрузки;
- систематические нарушения положения тела при выполнении работы;
- беременность в последнем триместре;
- регулярное нарушение режима питания, вес тела выше нормы;
- малоподвижный образ жизни.
Патологические причины защемления нервных корешков:
- остеохондроз позвоночника, приводящий к деформации или смещению позвонка;
- сдавливание корешков спинного мозга в области поясницы или участков самого нерва при нагрузках на позвоночник;
- дегенеративно-дистрофические изменения в межпозвоночном диске, приводящие к протрузии;
- непроизвольные сокращения мышц, которые появляются при воспалении;
- воспалительные заболевания позвоночника, приводящие к отекам тканей;
- опухоли позвоночника.

Список инъекционных препаратов

- Часто назначают препараты, содержащие витамины группы В, так как они обеспечивают работу сердечно-сосудистой и нервной систем, позитивно влияют на обмен веществ Это, например, Мильгамма, которая состоит из тиамина гидрохлорида (В1), пиридоксина гидрохлорид (В6), цианокобаламин (В12) и лидокаина гидрохлорид (В6).
- Для уменьшения боли применяют препараты Кетанов, Анальгин.
- Тройчатка. Содержит димедрол, анальгин, папаверин. Анальгин дает хороший обезболивающий эффект. Димедрол оказывает седативное воздействие. Папаверин используется как спазмолитическое средство.
- Если боли длительное время не проходят, пациенту назначают инъекции новокаина в поясницу с последующим растяжением мышц.
- Для лечения воспаления используют селективные и неселективные НПВС. Распространены такие неселективные НПВС: Диклофенак (Вольтарен, Ортофен), Мовалис (Мелоксикам), Кетопрофен. Побочным эффектом неселективных НПВС является их негативное воздействие на слизистую оболочку ЖКТ. Поэтому пациентам с болезнями печени, язвой желудка, склонностью к кровотечениям ЖКТ они противопоказаны. Запрещается также использовать их беременным женщинам и кормящим мамам.
Селективные НПВС (Нимесулид) действуют на ЖКТ более мягко, поэтому их можно использовать длительно. - При подозрении на возможные осложнения со стороны ЖКТ рекомендуют в комплексе с нестероидными противовоспалительными препаратами колоть ингибиторы протонной помпы (Рабепразол, Омепразол).
- При кардиоваскулярных осложнениях применяют инъекции с Парацетамолом, Нимесулидом.
- При наличии комплекса кардиологических и гастроэнтерологических заболеваний назначают Омепразол, Нимесулид с Аспирином.
- Кортикостероидные препараты (Преднизолон) назначаются в особых случаях. Они обладают мощным противовоспалительным действием, но имеют много побочных эффектов. Поэтому их принимают только под наблюдением врача.
- Миорелаксанты помогают снять мышечный спазм, рекомендуются в комплексе с НПВС.
- Для устранения остаточных явлений после блокады нервно-мышечной передачи миорелаксантами назначают Прозерин.
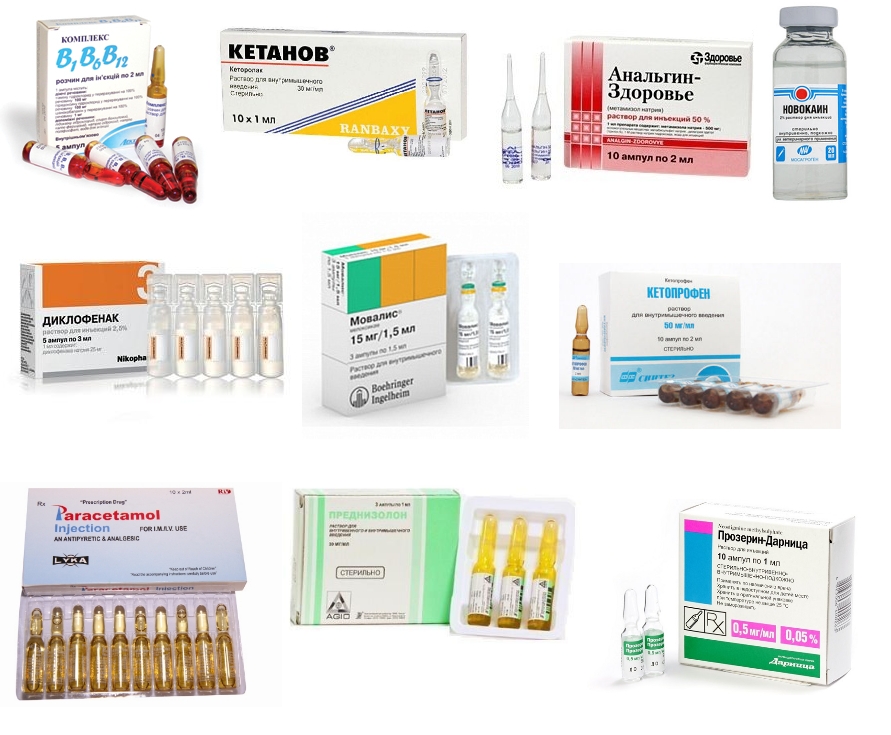
При непереносимости новокаина пациенту вводят блокады на основе лидокаина или его аналогов.
Особые указания
При терапии инъекциями следует строго придерживаться правил:

- Препарат, его дозировку и длительность курса лечения должен назначать врач после предварительного обследования.
- Делать уколы может только опытная медицинская сестра или доктор.
- Лекарственные средства должны соответствовать срокам и условиям хранения.
- Необходимо внимательно изучать название препарата на ампуле и на упаковке.
- Четко соблюдать инструкцию по приготовлению лекарственного раствора.
- Кожные покровы перед началом манипуляции нужно обработать спиртом.
- После введения иглы следует проверить, не поврежден ли какой-либо кровеносный сосуд.
- Вводить раствор медленно.
При соблюдении этих норм инъекция будет безболезненной, а риск осложнений минимальный.
Блокадами позвоночника называют инъекции растворов анестетиков (новокаина или лидокаина) в точно определенные точки, располагающиеся вдоль оси позвоночного столба. Их нельзя назвать полноценным методом лечения болезней позвоночника, поскольку с их помощью можно лишь устранить болевой синдром, но не повлиять на причину его развития. Но блокады спины позволяют справиться с очень сильным болевым синдромом, моментально привести к улучшению состояния больного и предотвратить формирование в коре головного мозга очага возбуждения, что является их огромным преимуществом.
Только один вид блокады позвоночника обладает действительно лечебный действием – инъекции глюкокортикоидных гормонов (кортикостероидов), имеющих противовоспалительными свойствами.

Что такое блокада позвоночника
Заболевания позвоночника могут сопровождаться мощными болями, отдающими в пах, ягодицы, ноги, плечевой пояс, шею и голову. Нередко они являются следствием ущемления отходящих от спинного мозга нервных корешков и достигают такой силы, что становятся нестерпимыми. В таких ситуациях как раз и прибегать к помощи блокад позвоночника.
Для быстрого купирования болей пациенту вводят анестетик в строго определенные точки паравертебрального или эпидурального пространства. Это приводит к блокированию передачи импульсов боли по нервам и быстрому улучшению состояния пациента. Обезболивающий эффект наступает в течение нескольких минут, что дарит существенное облегчение больному и возвращает ему возможность нормально двигаться.

Блокады позвоночника могут выполняться только в медицинских учреждениях в условиях абсолютной стерильности специально обученными медработниками. При соблюдении техники их проведения они не наносят никакого вреда. В противном случае присутствует высокий риск повреждения нервных волокон и проникновения инфекций в спинной мозг, что может привести к таким тяжелым осложнениям, как парез, паралич, миелит, энцефалит и пр.
Показания
Любые сильные боли непременно должны быстро купироваться во избежание развития психологических проблем и формирования в коре головного мозга стойкого очага возбуждения, что отрицательно скажется на результативности проводимой терапии. При длительном сохранении сильных болей даже после их отступления любое влияние может спровоцировать активизацию сформированного болевого очага головного мозга и провоцировать новый приступ, что очень сложно поддается лечению консервативными методами.
Поэтому при наличии показаний важно своевременно выполнять блокады позвоночника. Процедура используется для купирования болевого синдрома, вызванного:
- воспалением скелетных мышц;
- протрузиями и грыжами межпозвоночных дисков;
- радикулитом;
- анкилозирующим спондилоартритом;
- остеохондрозом;
- невритом;
- невралгиями;
- спондилоартрозом.

Блокады позвоночника рекомендуется делать не чаще четырех раз в год. Но в некоторых ситуациях они выполняются через каждые 2–3 дня десятикратно.
Она может использоваться в диагностических целях. Если после ее проведения боли устраняются или как минимум значительно уменьшаются, это красноречиво свидетельствует об их неврологической природе. Если же положительные изменения после инъекций отсутствуют, следует провести более тщательную диагностику состояния пациента для определения причины развития болевого синдрома.
Блокады отличаются по виду используемых препаратов, по области и глубине их введения. Какие именно уколы принесут максимальный эффект, врач выбирает индивидуально, основываясь на диагнозе пациента и наблюдающейся симптоматике.
Инъекции выполняются в любой отдел спины:
- шейный – способствуют ликвидации болей в шее, голове, плечевом поясе руках и на протяжении всего позвоночника;
- грудной – устраняет боли в руках, груди и всем туловище;
- поясничный – ликвидирует боли в пояснице и применяется для диагностики;
- область копчика – способствует устранению боли в пояснично-крестцовом отделе позвоночника.
Блокада в область шейных позвонков приводит к устранению болей во всей спине, но требует высокой квалификации от специалиста.

Инъекции могут осуществляться не только в мягкие ткани, но и в сухожилия, а также в точки прохождения нервных волокон или конкретные биологически активные точки и т. д. Таким путем может вводиться раствор лидокаина или новокаина, обладающих исключительно обезболивающими свойствами.
Также выделяют лечебные блокады. Они подразумевают введение смеси анестетика с кортикостероидами. Это позволяет дополнительно получить противовоспалительный эффект. Они помогают избежать развития характерных для системных кортикостероидов побочных эффектов и добиться выраженного противовоспалительного действия.
Но основное различие между блокадами спины заключается в методике их проведения. Поэтому выделяют:
- эпидуральные;
- паравертебральные;
- межреберные.

Эпидуральной называется блокада, при которой препараты вводятся в щель между надкосницей позвоночного канала и твердой мозговой оболочкой. Она наиболее эффективна при возникновении болей в области поясницы и часто используется в качестве анестезии для проведения ряда операций.
Для ее выполнения пациент ложится на тот или иной бок, реже на живот. Суть процедуры заключается в следующем:
- область поясницы обрабатывается раствором антисептика;
- проводится местное обезболивание тканей в проекции позвонков поясничного отдела;
- определяются анатомические ориентиры по выступающим остистым отросткам;
- игла вводится строго между третьим и четвертым или четвертым и пятым поясничными позвонками, пронизывая все связки и упираясь в твердую оболочку;
- осторожно преодолевается сопротивление границ эпидурального пространства и медленно вводится смесь выбранных препаратов;
- удаляется игла, а место ее введения закрывается стерильной повязкой.

Выполнение эпидуральной блокады может сопровождаться резким изменением артериального давления в сторону повышения или снижения. Поэтому пациентам предварительно могут вводиться кофеин или эфедрин в зависимости от типичного для него уровня рабочего давления.
Эффект от манипуляции наблюдается сразу же и сохраняется достаточно долго. При своевременном проведении эпидуральная блокада позволяет полностью разорвать цепь передачи болевых импульсов.
Паравертебральная блокада представляет собой процедуру, в ходе которой раствор препаратов вводится в область прохождения конкретной ветки нерва в зоне, так называемой паравертебральной линии. Она проходит на уровне поперечных позвоночных отростков.
Действие анестетика приводит к выключению нервного волокна, благодаря чему эффективно устраняются боли в органах или участках тела, иннервирующихся им. Поскольку ответственные за работу разных органов и частей тела нервы пронизывают мягкие ткани на разной глубине, различают 4 вида паравертебральных блокад:
- тканевые;
- рецепторные;
- проводниковые;
- ганглионарные.
В ходе процедуры отсутствует вмешательство в спинномозговые оболочки, что является ее несомненным преимуществом и делает ее более популярной, чем эпидуральную блокаду. Инъекции препаратов в область паравертебральной линии также используются для диагностики невралгических нарушений, поскольку они дают результат исключительно при болевом синдроме, спровоцированном поражением соответствующего нервного корешка.

При очаге болей в области поясницы манипуляция осуществляется из положения лежа на животе. Врач пальпаторно находит участок наибольшей болезненности и после обработки кожных покровов антисептиком и внутрикожной инъекции новокаина вводит на расстоянии 3–4 см от остистых отростков иглу шприца для выполнения блокады.
Иглу медленно продвигают вглубь мягких тканей, постепенно мелкими дозами вводя раствор, вплоть до того, как она упрется в поперечный отросток позвонка. С этого момента направление продвижения иглы меняют, чтобы она могла обогнуть позвонок по его верхней или нижней границе. Таким образом, ее погружает еще на 2 см вглубь, и медленно вводят оставшийся раствор. Суммарно игла при паравертебральной блокаде проникает на глубину 5–6 см.
В определенных случаях требуется выполнять двусторонние паравертебральные блокады и использовать от 3 до 6 точек.
При необходимости обезболить шею или грудной отдел позвоночника анестетик вводят с двух сторон в 2-х см от позвонка, провоцирующего болевой синдром. Иглу погружают на 3–3,5 см в мягкие ткани.
После процедуры пациенту следует оставаться лежать и избегать изменения положения тела в течение 2 часов.
Введение растворов анестетиков в область межреберья требуется при поражении нервов в этом участке. Препараты могут вводиться в область задней, передней, боковой части ребер, а также по парастернальной линии.

Процедура осуществляется из положения лежа на здоровом боку. Изначально кожа обязательно обрабатывается раствором антисептика и подготавливается путем местного обезболивания раствором новокаина. Затем вводят перпендикулярно нижнему краю нужного ребра иглу для проведения блокады. После достижения его края направление ее введения меняют, благодаря чему она погружается в мягкие ткани под ребром. В ходе выполнения манипуляции периодически делают контрольную аспирацию, чтобы убедиться в отсутствии повреждения кровеносных сосудов.
Противопоказания и осложнения
Даже при очень сильном болевом синдроме блокада спины не всегда может быть проведена. Противопоказаниями для ее выполнения служат:
- состояния, сопровождающиеся нарушением свертываемости крови;
- беременность и кормление грудью;
- выраженная брадикардия, гипотония;
- миастения;
- тяжелая почечная или печеночная недостаточность;
- психические нарушения;
- эпилепсия;
- повышенная чувствительность к новокаину и лидокаину;
- серьезные патологии сердца и сосудов;
- острые инфекционные заболевания.
При нарушении техники проведения блокады позвоночника возможно развитие воспалительного процесса и нарушение целостности твердой оболочки спинного мозга, что может привести к резкому снижению внутричерепного давления. Также существует риск повреждения кровеносного сосуда, результатом чего станет образование крупной гематомы и онемение соответствующей части тела.
Возможная альтернатива
Таким образом, блокады являются эффективным способом купирования болевого синдрома. Но они не решают проблемы, а лишь на время убирают ее признаки. Да, и могут применяться они только 4 раза в год, а кроме того, имеют большое количество противопоказаний.
Чтобы окончательно устранить проблему требуется воздействовать на причины возникновения болей. Поскольку чаще всего они провоцируются ущемлением нервных корешков, отходящих от спинного мозга, причины следует искать в позвоночнике.

Именно от состояния позвоночника во многом зависит качество работы всех составляющих организма. Исправить возрастные изменения в нем, восстановить нормальное положение позвонков, исправить дефекты осанки и устранить давление на нервные окончания способна мануальная терапия и в особенности метод Гриценко. Этот способ лечения воздействует непосредственно на причины возникновения болей и способствует уменьшению частоты их возникновения и интенсивности. При этом мануальная терапия абсолютно безопасна и имеет очень узкий перечень противопоказаний.
Терапия корешковых поражений должна быть направлена на вертебральный очаг, паравертебральные ткани, на дисциркуляторные явления в сдавленном корешке.
Чем раньше будет устранен отек корешка, тем вернее будут устранены необратимые явления дегенерации аксонов, тем меньше остается спаечных изменений. Ранний, с первых минут покой, положение на щите — conditio sine qua поп при острой или подострой корешковой компрессии грыжей диска.
Для этого в условиях полного покоя хороши и блокады. При резких болях предпочтительнее тракция подводная или с предварительными инъекционными и другими физическими процедурами, способствующими расслаблению мышц. Применение тепловых процедур на поясничную или шейную область вне тракционного лечения нежелательно в остром периоде. Вызывая гиперемию глубоких тканей, в том числе эпидуральных, они нередко провоцируют усиление боли (Arseni С, Stanciu M., 1972; Богородинский Д.К. с соавт., 1975).
Усиление болей в первые минуты медленно усиливаемой тракции не должно служить поводом для ее прекращения.
Если мышцы шеи напряжены, их в течение 2-3 дней предварительно расслабляют теплыми грелками или ново-каинизацией мышц (поднимающей лопатку и передней лестничной). Попытки предпослать шейной тракции расслабление мышц с помощью лекарственных релаксантов успехом не увенчались: лечебный эффект оставался таким же, как и без релаксантов (Valtonen E. etai, 1968). Целесообразнее осторожная постизометрическая релаксация. Мы сочетаем традиционный метод с другими терапевтическими средствами, в частности с физиотерапевтическими. Результаты тракции представляются особенно четкими в случаях, в которых другие методы долго не приносили облегчения, а также у которых болевой синдром уменьшается сразу же после процедуры растяжения. У одних пациентов улучшение сохраняется в течение нескольких лет, у других — лишь в течение нескольких месяцев.
Благоприятные изменения под влиянием растяжения шейного отдела позвоночника наблюдаются в первую очередь при брахиальгии корешковой и некорешковой, включая плечелопаточный периартроз, синдром плечо-кисть, а также при острых, подострых и хронических шейных болях. Больные с корешковыми поражениями при лечении без растяжения выписываются без улучшения в 14,5%, тогда как среди лечившихся растяжением отсутствие лечебного эффекта установлено лишь в 2%. Полная ремиссия среди лечившихся растяжением наступила у 29%, тогда как в контрольной группе — лишь у 7,2%.
Независимо от тракционного лечения, с первого же дня при наличии признаков отека корешка и перидуральной клетчатки, компрессии конского хвоста и каудогенной перемежающейся хромоты назначают салуретики, производные бензотиазидина, гипотиазид, фуросемид, лазикс, дегидратирующие средства (Бротман М.К., 1971; Штульман Д.Р., 1972; Благодатский Д.М., Мейерович СИ., 1978; Верник А.Я., Рывкин Я.Р., 1982) и одновременно соли калия. Целесообразно применение маннитола, если учесть длительность его действия (Будашевский Б. Г., 1960), отсутствие симптома отдачи (Чеботарева Н.М., Выборов М.П., 1967) и благоприятное влияние на мозговой кровоток (Лебедев В.В. с соавт., 1979). Уменьшение болей наступает через несколько часов — разумная альтернатива наркотическим средствам. Внутривенно медленно струйно или быстро капельно вводят препарат в дозе 1,0 на 1 кг веса больного.
В тяжелых случаях, особенно при сопутствующей гипертонии, показано введение эуфиллина внутривенно (или в суппозиториях) или актовегина, сермиона. Широко применяют трентал, троксевазин (Авраменко А.И. с соавт., 1986).
Лекарственную блокаду вегетативных ганглиев во всех их звеньях пытаются создать комплексом ганглерона — периферического холинолитика-ганглиоблокатора, влияющего на преганглионарный уровень; допегита, препятствующего выработке медиатора на уровне ганглия и участвующего в формировании боли; дигидроэрготоксина — периферического адренолитика, влияющего на постганглионарные механизмы, подавляя медиатор (Орехова М.Г. с соавт., 1986). Из холинолитических средств применяется спазмолитик в облатках по 0,02-0,1 с добавлением белой глины, 2 раза в день после еды или в 1% растворе по 1,0 один раз вдень. Лечение проводится 2-3 недели. При наличии венозного застойного компонента корешковой компрессии назначаются легкие слабительные, свечи с анальгетиками, эс-кузан (с учетом свертываемости крови).
Из десенсибилизирующих противогистаминных средств назначают димедрол или супрастин, пипольфен. Дозировки для внутреннего приема — в пределах 25-75% разовых доз, применяемых в готовых формах — 1-2 раза в сутки, для инъекций — 1 мл 1% раствора димедрола или 1 мл 2% раствора супрастина.
При вертеброгенных корешковых синдромах, осложненных компрессией радикуломедуллярных артерий и ишемическими спинальными расстройствами, требуются дополнительные мероприятия (Михеев В.В. с соавт., 1972; Герман Д.Г., 1972). При выраженном склерозе сосудов компенсация за счет измененных коллатералей недостаточна, что отражается на результатах лечения (Коломейцева И.П. с соавт., 1969).
С успехом применяют пирроксан, обладающий регулирующим влиянием на симпатоадрена-ловую систему и поэтому оказывающий не кратковременное, а стойкое нормализующее действие на сосудистую систему, включая сосуды корешков и спинного мозга (Евдокимов СИ., 1977). Еще более эффективно недавно синтезированное в Казани вазоактивное средство из группы фос-форорганических веществ — димефосфон, по 0,5 столовой ложки три раза в день в течение двух-трех недель (Данилов В.И., Горожанин А.В., 1995). В постинсультный период назначают средства, способствующие рассасыванию некротического очага, биостимуляторы (алоэ, стекловидное тело), лидазу, витамины группы В, препараты, тонизирующие и улучшающие проводимость в нервах, антихолинэс-теразные препараты типа прозерина, секуринина, галантамина, дибазола. Препарат дезоксипеганин гидрохлорид рекомендуют вводить непосредственно в пораженную мышцу — по 2 мл в моторную точку (Тарасюк В.К. с соавт., 1989), в последующем — массаж, ЛФК.
У больных миелопатией (включая парализующий ишиас) эффект отмечается при сочетании указанной терапии с электростимуляцией мышц паретичных конечностей. Назрела необходимость внедрения стимуляции с программным биоэлектрическим управлением. Особенно благоприятный эффект отмечали при слабости перонеальных мышц Л.С.Алексеев (1970), И.З.Самосюк и В.И.Зборовский (1973). Р.М.Шагурина (1966) предложила ритмическую электростимуляцию прямоугольными экспоненциальными импульсными токами низкой частоты. Один электрод устанавливается на двигательную точку, а второй, размером 100-200 см2, — на пояснично-крестцовую область. 20-25 таких процедур стимуляции нервов и мышц с обязательным воздействием импульсным током и на спинально-корешковую зону обеспечивают улучшение двигательных и трофических функций, эффект обезболивания.
Неоднозначно решается вопрос о применении глюкокортикоидов, которые рекомендуются иногда при спаечных корешковых процессах (Hausmanowa-Petrusewicz J-, Herman Е., 1959; Бротман М.К., 1975).
Остеохондроз — заболевание, протекающее обычно без грубых висцеральных и эндокринных расстройств. Деонтологическая ситуация во многом сходна с той, которая существует в роддоме: поступает практически здоровая мать. Какой она выпишется? К нам поступают больные, у которых в конце концов наступает ремиссия. Какой ценой? Мы полагаем, что оправданным является применение кортикостероидов лишь в расчете на их местное действие, т.е. только 0,25-0,5-1,0 мл гидрокортизона или эквивалентные дозы аналогов. Та же тактика, как уже упоминалось, должна соблюдаться в отношении оперативных вмешательств (только по крайним показаниям!), рентгенотерапии (она нежелательна вообще), антипиретиков. При постламинэктомическом синдроме из-за наличия эпидурита и лептоменингита, когда подозревается инфекционный компонент, иногда приходится назначать антибиотики (Массалитин Н.П., МартыненкоА.А., 1969; Овечкин Р.В., 1969; Бротман М.К., 1975).
При корешковых и других компрессионных синдромах врач решает вопрос о показаниях ко всем воздействиям, которые описаны выше. При некорешковых синдромах вопрос стоит о назначении медикаментозных, физиотерапевтических и др. воздействий, включая психотерапевтические.
На этапе регрессирования обострения и в стадии ремиссии основные реабилитационные мероприятия, как и при некорешковых синдромах, — это режим, массаж, ЛФК. Если при корешковых и невральных поражениях возникают парезы и контрактуры мышц, следует своевременно начать и ортопедическое пособие (Коваленок Л.П., Зражевский СВ., 1993), иначе деформации неизбежны. На любой стадии и на любом этапе подбор методов лечения должен проводиться с учетом его направленности и нацеленности по схеме А.Я.Попелянского.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Читайте также:


