Как делают абляцию нервов
Радиочастотная абляция позвоночника (РЧА) представляет собой современный безопасный, селективный малоинвазивный метод лечения, широко применяемый в спинальной хирургии для устранения сильных болей. Она обеспечивает длительный эффект, что обусловлено блокированием передачи сигнала от места возникновения нервного импульса в центральную нервную систему.

Аппарат для радиочастотной абляции
РЧА: что это
Впервые методика радиочастотной абляции была опробована в 1980 г. С тех пор она постоянно совершенствовалась и вытесняла другие способы лечения боли. Сегодня РЧА является одной из самых востребованных малоинвазивной процедурой, главным образом, благодаря высокой точности действий хирурга и контролируемости каждой манипуляции.

Иглы установленные в суставы позвоночника
Ее суть состоит во введении проводниковой иглы длиной 100–150 мм под контролем ЭОП до фасеточного нерва сбоку от поврежденного сустава и введении сквозь нее подключенного к генератору электрода. Она имеет рабочий оголенный конец со срезом 5–10 мм. Радиочастотный генератор обеспечивает поддержание нужного уровня напряжения в создаваемой электрической цепи и подсоединен к двум электродам: активному (повреждающему) и индифферентному (рассеянному).
Выделение тепла наблюдается только непосредственно вокруг неизолированного конца повреждающего электрода в результате прохождения по нему электрического тока. При этом интенсивность нагрева тканей определяется ее электрическим сопротивлением.

Медиальный нерв фасеточного сустава на который идет радиочастотное воздействие
Поэтому для абляции нервов разной природы требуется воздействие тока разной частоты. Приближение иглы к нерву на оптимальное расстояние можно почувствовать по возникновению ощущения гудения или покалывания при поддержании напряжения на значениях до 0,5 В.
Она может выполняться в двух режимах:
- Непрерывном – постоянно поступающее в окружающие активную часть электрода ткани тепло приводит к прижиганию волокон нервной ткани на данном участке, величиной 0,7 см. Наиболее активно коагуляция осуществляется в области, находящейся в непосредственной близости от электрода. По мере отдаления от него наблюдается снижение ее интенсивности. В ходе исследований было доказано, что наиболее эффективно располагать наконечник параллельно нерву и при необходимости следует производить множественное воздействие для обработки всей пораженной области. В этом режиме длительность воздействия достигает 1–1,5 мин., а ткани нагреваются до 70–90 °С.
- Импульсными токами – метод подразумевает применение электрического поля, создаваемого переменным током. Процедура РЧА позвоночника подразумевает чередование кратковременных всплесков тока по 20 мсек с паузами, длиной 480 мсек. Выраженность терапевтического эффекта не зависит от тепла. При этом создаваемая температура не превышает 42 °С, что не провоцирует термодеструкцию. Это позволяет применять его для обработки спинномозговых ганглий при радикулопатии и в других случаях, когда использование больших температур противопоказано.

Схема установки игл
После завершения процедуры в место воздействия вводится определенный объем смеси местных анестетиков и гидрокортизона. Только после этого проводниковая игла удаляется.
Манипуляцию проводят с каждым поврежденным суставом, вызывающим болезненные ощущения. РЧА позволяет купировать боли, но без внесения корректив в образ жизни сохраняется высокий риск рецидива, но уже с локализацией очага поражения в другом месте.

ЭОП - рентген установка под которой производится РЧА
Показания к проведению радиочастотной абляции
РЧА успешно проводится при:
- фасеточном синдроме;
- радикулопатии;
- нейропатических болях;
- дисфункции крестцово-подвздошного сустава.
- невралгии тройничного нерва
- межреберной невралгии
- невралгия большого затылочного нерва
- кокцигодиния
- боль в шее
- боль в грудном отделе позвоночник
- боль в пояснице
РЧА часто применяется при фасеточном синдроме, когда консервативная терапия не дает желаемых результатов. Заболевание сопровождается глубокими, ноющими болями в пояснице, часто отдающими в ноги, ягодицы, пах, и утренней скованностью.

Иглы установленные в суставы позвонков.
Считается, что радиочастотная абляция фасеточных суставов поясничного отдела позвоночника будет эффективна, если правильно выполненная блокада с анестетиком приносит существенное облегчение болевого синдрома.
Также метод хорошо зарекомендовал себя в лечение корешковой боли, если при трансфораминальном введении анестетика наблюдается выраженное снижение интенсивности болевых ощущений.
Нередко причиной боли выступает повреждение капсулы сустава. Наиболее подверженным подобным травмам считается С5-С6. Повреждения фасеточных суставов шеи провоцирует головные боли, существенный дискомфорт в области лопаток и трапециевидных мышц. В таких случаях радиочастотная абляция фасеточных суставов шейного отдела позвоночника также весьма эффективна.
Превосходно зарекомендовала себя РЧА позвоночника поясничного отдела при патологиях крестцово-поясничного сочленения. Именно нарушения в этом сегменте приводят к возникновению болей у 10–35% пациентов.
В любом случае, чтобы процедура с высокой долей вероятности дала хорошие результаты должно быть выполнено несколько условий:
- сохранение боли в шее дольше 2-х месяцев;
- отсутствие положительных результатов после консервативной терапии;
- улучшение состояния после блокады.
Противопоказания и реабилитация
РЧА фасеточных нервов поясничного отдела позвоночника не может быть выполнена при:
- локальной или генерализированной инфекции;
- геморрагическом диатезе;
- беременности.
Процедура не требует длительного пребывания в стационаре. Практически сразу же после ее завершения пациенты могут ходить и уже через 2 часа вернуться домой. В период восстановления ограничения накладываются в основном только на подъем тяжестей и активные виды спорта. Но выполнение легкой бытовой работы допускается. При радиочастотной абляции поясничного отдела не рекомендуется первый день наклоняться. В остальном пациенты могут вести привычный образ жизни.

Аппара для абляции с иглами.
РЧА позвоночника поясничного и грудного отдела цена

Стоимость радиочастотного лечения боли в спине 68 000 руб и зависит от:
— Стоимости игл для радиочастотной абляции;
— Клиники и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Операцию;
— Стоимости игл для радиочастотной абляции ;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Врач-невролог, врач-реабилитолог, врач первой категории
Врач-невролог, врач-гирудотерапевт
Специализируется в области лечения заболеваний позвоночника, хронической недостаточности мозгового кровообращения и инсультов, ЧМТ, головных болей различного генеза, головокружений, стрессов, нарушение памяти, внимания и сна, деменции, болезней Паркинсона и Альцгеймера. Также проводит гирудотерапию.
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Радиочастотная абляция нервов – это вид интервенционного лечения боли, основанный на воздействии электрического тока сверхвысокой частоты на нервные корешки, сплетения и периферические нервы. За счет этого происходит нарушение проведения болевых импульсов в пораженных нервных и/или нервных узлах, что делает передачу болевых импульсов затруднительной или невозможной. Такое лечение используется преимущественно у пациентов с болью, которая не устраняется традиционными медикаментозными средствами.
Радиочастотная денервация применяется преимущественно в онкологии, неврологии, нейрохирургии, травматологии-ортопедии. Процедуру назначают для устранения фармакорезистентного болевого синдрома.
- Остеохондроз и спондилоартроз пояснично-крестцового, грудного, шейного отделов позвоночника.
- Поли- и мононейропатии периферических нервов, плекситы
- Радикулярные болевые синдромы при грыжах дисков.
- Постгерпетическая невралгия.
- Компрессионно-ишемические (туннельные) нейропатии.
- Невралгия тройничного нерва (при отсутствии показаний к хирургическому лечению).
- Хронические боли в крупных суставах и др.
Врач под контролем УЗИ или рентген-аппарата подводит электрод к пораженному нервному окончанию. На фоне воздействия электрического тока сверхвысокой частоты происходит нагревание нервной ткани, что сопровождается ее органическим повреждением, либо нарушается функция мембраны нервного волокна и ее внутренних структур, при приводит к нарушению проведения болевых сигналов.
Результаты радиочастотной абляции:
- Частичное или полное устранение болевого синдрома.
- Улучшение качества жизни.
- Снижение количества лекарственных препаратов для лечения боли, а во многих случаях и полный отказ от них.
Радиочастотная абляция (РЧА) чаще всего проводится в амбулаторных условиях или в дневном стационаре. Длительность процедуры зависит от количества точек воздействия, но обычно находится в пределах 30-90 минут. Высокая точность и безопасность выполнения манипуляции достигается за счет использования ультразвукового или рентгенографического контроля.
С целью предотвращения повреждения здоровых структур врачи используются преимущественно импульсный вариант РЧА. Он предусматривает подачу электрических импульсов на электрод короткими сериями, что вызывает прогревание тканей лишь до 42оС. При такой температуре риск развития осложнений практически полностью отсутствует.
- Высококлассные специалисты.
При проведении интервенций используется навигационное оборудование высокого разрешения, что в разы повышает безопасность и эффективность (рентгеновская установка Siemens Artis One). В ряде клинических ситуаций используется двойная навигация: рентген + УЗИ, что позволяет обеспечить точное размещение электродов и максимально достигать нужной цели, не травмируя рядом расположенные ткани.
Радиочастотная денервация обеспечивает надежное устранение боли с минимальным риском развития осложнений.
Наши врачи подбирают оптимальный вариант лечения болевого синдрома, исходя из особенностей конкретного клинического случая. Это обеспечивает достижение наилучшего терапевтического результата.
Интервенционная медицина боли это
- минимальная травматичность/быстрое восстановление после процедуры
- амбулаторно или кратковременная госпитализация/не нарушает ваш повседневный ритм жизни
- манипуляции выполняются под местной анестезией/безопасность
- точная доставка лекарственного средства/высокая безопасность и эффективность
- купирование боли более чем в 80% при соответствующих показаниях/эффективность
- ранняя реабилитация/улучшение качества жизни
- снижается потребность в обезболивающих и риск побочных эффектов/безопасность
- позволяет избежать операции/безопасность
К нам обращаются при
ИНТЕРВЕНЦИОННЫЕ МЕТОДИКИ
- Блокада периферического нерва под ультразвуковой навигацией с использованием нейростимуляции
- Блокада триггерных точек под ультразвуковой навигацией
- Нейролизис периферического нерва с использованием ультразвуковой навигации и нейростимуляции
- Трансфораминальная эпидуральная блокада спинномозгового нервного корешка под рентгеннавигацией с нейростимулятором на поясничном уровне
- Трансфораминальная эпидуральная блокада спинномозгового нервного корешка под рентгеннавигацией с нейростимулятором на грудном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под рентгеннавигацией с нейростимулятором на шейном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под рентгеннавигацией с нейростимулятором на грудном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под рентгеннавигацией с нейростимулятором на поясничном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под ультразвуковой навигацией с нейростимулятором на шейном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под ультразвуковой навигацией с нейростимулятором на грудном уровне
- Импульсная радиочастотная абляция спинномозгового нервного корешка под ультразвуковой навигацией с нейростимулятором на поясничном уровне
- Эпидуральная трансламинарная блокада на шейном, грудном и поясничном уровне под рентген или ультразвуковой навигацией
- Сакральная эпидуральная блокада под рентген или ультразвуковой навигацией
- Эпидурография
- Адгезиолизис эпидурального пространства под рентгеннаввигацией
- Блокада коленного сустава под ультразвуковой навигацией
- Блокада бурсы коленного сустава под ультразвуковой навигацией
- Блокада тазобедренного сустава под ультразвуковой навигацией
- Блокада бурсы тазобедренного сустава под ультразвуковой навигацией
- Блокада локтевого сустава под рентген или ультразвуковой навигацией
- Блокада бурсы локтевого сустава под ультразвуковой навигацией
- Блокада плечевого сустава под ультразвуковой навигацией
- Блокада мелких суставов кистей и стоп под ультразвуковой навигацией
- Блокада фасеточных суставов на шейном, грудном и поясничном уровнях с использованием ультразвуковой навигации и нейростимуляции
- Блокада фасеточных суставов на шейном, грудном и поясничном уровнях с использованием ультразвуковой навигации и нейростимуляции
- Блокада медиальных ветвей спинномозговых нервов на шейном грудном и поясничном уровнях с использованием ультразвуковой навигации и нейростимуляции
- Блокада медиальных ветвей спинномозговых нервов на шейном грудном и поясничном уровнях с использованием рентген навигации и нейростимуляции
- Стандартная радиочастотная абляция медиальных ветвей спинномозговых нервов на шейном грудном и поясничном уровнях с использованием рентген навигации и нейростимуляции
- Нейролизис суставных ветвей коленного сустава с использованием ультразвуковой или рентгеннавигации
- Нейролизис суставных ветвей тазобедренного сустава с использованием ультразвуковой или рентгеннавигации
- Стандартная радиочастотная абляция суставных ветвей коленного сустава с использованием ультразвуковой и/или рентгеннавигации
- Стандартная радиочастотная абляция суставных ветвей тазобедренного сустава с использованием ультразвуковой и/или рентгеннавигации
- Стандартная радиочастотная абляция суставных ветвей крестцово-подвздошного сочленения с использованием рентген или ультразвуковой навигации
- Пролотерапия суставов под ультразвуковой или рентгеннавигацией
- Пролотерапия связок и сухожилий под ультразвуковой навигацией
- Стандартная радиочастотная абляция спланхнических нервов с использованием ультразвуковой или рентгеннавигации и нейростимулятора
- Импульсная радиочастотная абляция чревного сплетения задним доступом с использованием рентгеннавигации
- Импульсная радиочастотная абляция верхнего и нижнего подчревных сплетений задним доступом с использованием рентгеннавигации
- Нейролизис чревного сплетения передним доступом с использованием ультразвуковой навигации
- Нейролизис чревного сплетения задним доступом с использованием рентгеннавигации
- Нейролизис передним доступом верхнего и нижнего подчревных сплетений с использованием ультразвуковой навигации
- Нейролизис задним доступом верхнего и нижнего подчревных сплетений с использованием рентгеннавигации
- Симпатэктомия с использованием рентгеннавигации
- Стандартная радиочастотная абляция коммуникантных ветвей спинномозговых нервов с использованием рентгеннавигации
- Импульсная радиочастотная абляция ганглиев задних корешков спинномозговых нервов с использованием рентген и/или ультразвуковой навигации
- Установка спинальной/эпидуральной порт-системы
- Установка спинальной/эпидуральной помпы
- Введение ботулинического токсина в отдельные мышцы под ультразвуковой навигацией
- Нейролизис непарного ганглия с использованием рентген или ультразвуковой навигации
- Дискография с использованием рентгеннавигации
51.Коррекция грыжи межпозвонкового диска медицинским озоном
Этапы лечения:
Предполагает проведение комплекса клинических и лабораторных исследований, УЗИ, рентгенографию, МРТ, МСКТ и другие. На этом этапе исключаются заболевания требующие экстренной и неотложной помощи, включая инфекционные процессы, травмы, опухоли, психические отклонения.
Предполагаемый источник боли подтверждается диагностическим блоком. Это наиболее точный метод выявления источника боли в современной медицине.
- Целенаправленная фармакотерапия - минимально инвазивная процедура, заключающаяся в чрез кожном точном позиционировании игл (под контролем УЗИ/Rgнавигации) с целевой доставкой действующего лекарственного вещества в заинтересованную зону. Метод позволяет лечить конкретный источник боли, значительно снизить дозы лекарств и риски побочных эффектов.
- Импульсная радиочастотная нейромодуляция – длительная (до года) блокада проводников боли импульсными высокочастотными токами, при сохранении анатомической целости нерва.
- Радиочастотная абляция – разрушение проводников боли путем нагревания их высокочастотными токами
- Химический нейролизис – разрушение проводников боли химическими агентами (спирт, фенол)
- Имплантация эпидуральног/спинального порта – показана при распространенной боли, не поддающейся лечению выше описанными методами.
Разработка индивидуальной восстановительной программы. Исчезновение боли позволяет максимально эффективно проводить реабилитационные мероприятия, включая физиолечение и лечебную физкультуру.
Высокая безопасность лечения обеспечивается современным навигационным оборудованием:
- С-дуга PilipsBVPulsera, Нидерланды
- аппарат УЗИ MindrayM7, КНР
- нейростимуляторСтимуплекс, Германия
Радиочастотная абляция проводится аппаратом CosmanG4, США.
В медицинскую практику метод радиочастотной абляции был внедрен в 1980 году. Он постоянно усовершенствовался и впоследствии стал одним из ведущих способов купирования боли в суставах. На сегодняшний день РЧА является востребованным инвазивным методом лечения. Приоритет заключается в высокой точности хирургических манипуляций и аппаратурном контроле каждого действия.
Что такое радиочастотная абляция позвоночника
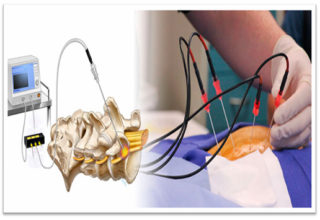
Радиочастотная абляция позвоночника (РЧА) является инновационным и безопасным селективным методом терапии позвоночного столба. В спинальной хирургии применяется с целью купирования интенсивных болевых ощущений. Манипуляция обеспечивает продолжительный эффект, что объясняется блокадой передачи нервного импульса в кору головного мозга.
Основу способа составляет высокочастотное облучение нервных окончаний в болевых зонах. Электрический ток, продуцируемый радиоволнами, применяется для нагревания небольшой области, в результате чего нервные окончания коагулируются (прижигаются), и купируется боль.
Уровень эффективности РЧА составляет 70%. Результат зависит от провокатора и области болевых ощущений. Обычно метод действует 8—18 месяцев. Иногда болевые ощущения не беспокоят пациента на протяжении нескольких лет.
Суть метода заключается во введении иглы длиной 100–150 мм до фасеточного нерва, расположенного сбоку от сустава. Контроль манипуляции обеспечивается ЭОП. Игла становится проводником электрода, который подключен к генератору.
Радиочастотный генератор подает нужный уровень напряжения. Он питается от активного и индифферентного электрода. Первый является повреждающим, а второй — рассеивающим. Тепло аккумулируется вокруг повреждающего электрода в результате пропускания им тока. Уровень нагрева находится в зависимости от показателя электрического сопротивления. Для абляции нервов в разных областях требуется ток разной частотности. Нужное расстояние от иглы до нерва определяется по ощущению гудения или покалывания при заданном напряжении в 0,5 В.
Показания и противопоказания
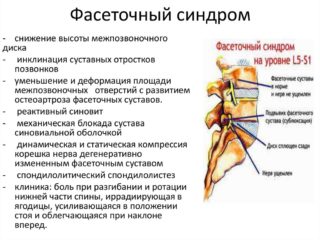
К основным показаниям относят:
- Фасеточный синдром. Развивается при спондилоартрозе. Болевые ощущения локализуются в шейном или грудном отделе позвоночника.
- Дискогенная боль. Чаще всего провоцируется патологическими состояниями межпозвонковых дисков нижнего отдела. Боль распространяется на область ног. Ограничивается подвижность.
- Стеноз канала позвоночного столба.
- Радикулопатия.
- Нейропатическая боль.
- Нарушение функции крестцово-подвздошного сустава.
- Декомпрессионные процессы в позвоночнике.
- Невралгия тройничного нерва.
- Кокцигодиния (боль в области копчика).
- Грыжа в области позвоночника.
Чаще всего РЧА проводится при фасеточном синдроме, когда консервативное лечение не дает результатов. Патология характеризуется глубокими болевыми ощущениями в пояснице. Они распространяются в нижние конечности, ягодицы и пах. Характеризуются чувством скованности по утрам.
Радиочастотная абляция фасеточных суставов поясницы может подействовать эффективно в том случае, если блокада анестетиком обеспечивает купирование неприятных ощущений.
Положительное воздействие оказывает метод при устранении корешковой боли. Появляется она по причине нарушения морфологии суставной капсулы.
Повреждение фасеточных суставов шейного отдела вызывает мигрень, чувство дискомфорта в лопатках и трапециевидных мышцах. Радиочастотная абляция в этом случае также обладает высокой степенью эффективности.
Применение метода оправдано и при наличии патологий в области крестцово-поясничного сочленения. Морфологическое нарушение этого сегмента вызывает боли в 10—35% случаев.
Для высокой результативности процедуры необходимо соблюдение некоторых условий:
- наличие болей более 2-х месяцев;
- отсутствие положительной динамики после консервативного лечения;
- оптимизация состояния после блокады анестетиками.
Реабилитация посредством РЧА противопоказана при следующих патологических состояниях:
- наличие локальной или распространенной инфекции;
- геморрагический диатез;
- беременность.
Процедура не требует продолжительного пребывания в стационарных условиях. Пациенты могут вернуться домой через 2 часа после манипуляции.
Подготовка и техника проведения операции
Предполагается соблюдение следующих мер предосторожности:
- в течение 6 часов после процедуры не есть;
- прием жидкости ограничить за 2 часа до манипуляции;
- при использовании инсулина скорректировать дозировку лекарственного препарата в день проведения процедуры;
- прием всех лекарственных препаратов осуществлять после операции;
- приехать в стационар с близкими или родными, чтобы они помогли вернуться домой;
- в течение 12 часов после блокады ограничить физические нагрузки и отказаться от вождения автомобиля;
- не принимать ванны на протяжении 1—2 дней после операции.
Перед проведением процедуры требуется консультация специалиста, который детально разъяснит суть метода, отметит возможные осложнения и побочные эффекты.
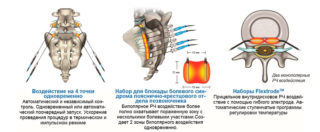
На первом этапе вводится игла-проводник. К ней подключается аппаратура, которая осуществляет подачу радиочастотного тока через электрод в окружающие ткани. Манипуляция может спровоцировать незначительные болевые ощущения. Контроль правильного положения иглы обеспечивается специальной рентгеновской установкой. РЧА проводится под местной анестезией.
Обезболивание предполагает введение анестетика и мягкого седативного средства. Препараты уменьшают дискомфорт и болевые ощущения.
Есть два режима проведения манипуляции:
- Непрерывный. Основан на непрекращающемся поступлении активного электрода в ткани. Тепло обеспечивает прижигание волокон нервной ткани в поврежденной области. Процесс коагуляции осуществляется в зонах, находящихся около электрода. Их площадь составляет 0,7 см. При отдалении от участка происходит снижение интенсивности воздействия. Горизонтальное положение иглы к нерву является более эффективным. При необходимости на пораженную зону производится множественное воздействие. В таком режиме манипуляция длится 1–1,5 мин, а ткани нагреваются до 70–90 °С.
- Импульсный. Режим предполагает использование электрического поля, создаваемого переменным током. Процедура проходит при чередовании кратковременных импульсов тока продолжительностью 20 мсек, между которыми образуются паузы длиной 480 мсек. Температура не превышает 42°С, что дает возможность исключить термическую деструкцию. Импульсный метод оказывает воздействие на спинномозговые ганглии при радикулопатии и других заболеваниях, когда использование высоких температур противопоказано. После завершения процедуры в область воздействия вводятся анестетики и гидрокортизон. После этого удаляется игла.
РЧА на позвоночнике позволяет устранить болевые ощущения, но без соблюдения мер профилактики риск рецидива возрастает. Очаг поражения может возникнуть в другой области.
Радиочастотная абляция межпозвоночных дисков зарекомендовала себя как высокоэффективный и безопасный метод. Отзывы об РЧА поясничного отдела позвоночника положительные. Самым частым последствием является отечность в области введения иглы. Как правило, она исчезает в течение нескольких дней.
Для лечения поражений позвоночника применяют различные терапевтические способы, в том числе и хирургические методики, способные в некоторых случаях полностью устранить заболевание. В связи с этим далее в статье рассмотрим, что собой представляет радиочастотная денервация позвоночных суставов и каким образом она выполняется.
Что такое радиочастотная денервация
Радиочастотная денервация (РЧД) – малоинвазивная нейрохирургическая процедура, применяемая для устранения сильной болезненности в позвоночном столбе.
Справка. Методика также имеет несколько других названий: радиочастотная деструкция, радиочастотная абляция (РЧА).
Суть метода заключается в нейтрализации нервных волокон, передающих болевой импульс головному мозгу.
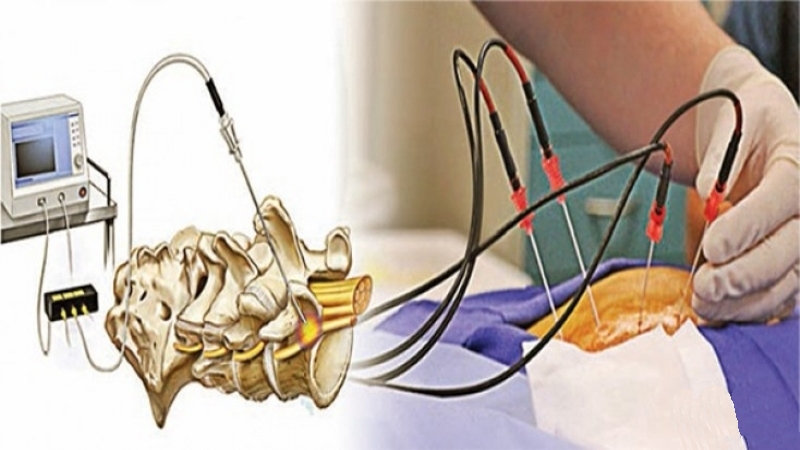
Для достижения этой цели используется эффект термокоагуляции, заключающийся в подаче электрического тока, под действием которого происходят разрушение и прижигание нерва.
Радиочастотная деструкция позвоночника обладает целым перечнем преимуществ:
- Высокая эффективность.
- Малотравматичность.
- Безопасность.
- Непродолжительный период восстановления.
- Существенное и быстрое улучшение качества жизни.
- Процедура не требует много времени на проведение.
- Хорошая переносимость процедуры.
- Применение местной анестезии.
- Возможность повторного проведения при появлении болей.
Помимо этого, риск развития побочных явлений и различных осложнений практически отсутствует.
Показания
Основными показаниями для проведения радиочастотной абляции являются такие патологии и обстоятельства, как:
- межпозвонковая грыжа до 6 мм,
- спондилоартроз,
- интенсивная головная боль, которая носит постоянный или приступообразный характер,
- межреберная невралгия,
- болевой синдром на фоне стеноза позвоночного канала,
- боль в любом отделе позвоночника, которая длится полгода и более,
- корешковый болевой синдром, распространяющийся на нижние конечности.

Также методика применяется при отсутствии устойчивого эффекта либо неэффективности консервативной терапии, которая проводилась в течение 3 недель.
Противопоказания
Методика хирургического вмешательства противопоказана к проведению в следующих случаях:
- Инфекционное поражение (местное либо генерализованное).
- Опухолевые новообразования.
- Выраженная неврологическая симптоматика.
- Дефекты и повреждения спинного мозга.
- Психические заболевания.
- Тяжелая анемия.
Также оперативное вмешательство запрещено проводить при ухудшении общего состояния человека.
Ход операции
Перед процедурой больной проходит обследование, которое необходимо для выявления характеристик протекания патологии и особенностей организма больного.
В основном подготовительный этап состоит из следующих манипуляций:
- лабораторные анализы – общий анализ мочи и крови, исследование крови на ВИЧ, гепатит,
- аппаратная диагностика – МРТ, ЭКГ, рентген легких,
- заключение невролога,
- беседа со специалистами (нейрохирургом и анестезиологом).
Запрещается прием пищи и воды за 8 часов до начала операции.
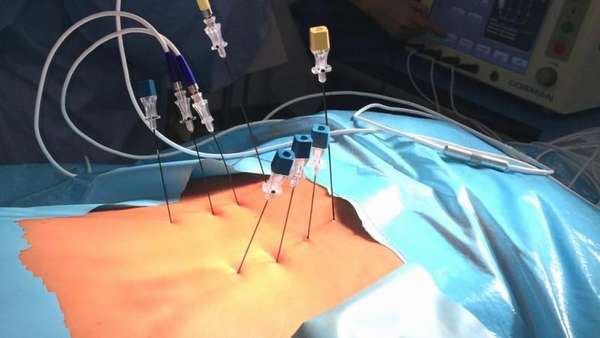
Процедура РЧА поясничного отдела позвоночника или любого другого его сегмента выглядит следующим образом:
- Расположение больного на операционном столе в положении лежа на спине.
- Проведение обезболивания. Применяется местная анестезия.
- Обработка и подготовка участка, на котором будут проводиться лечебные манипуляции.
- Введение пункционным способом (через проколы) специальных игл с небольшими электродами. Иглы вводятся непосредственно в нервные волокна, которые подлежат воздействию. Манипуляция проходит под контролем интраоперационного рентгена.
- После постановки игл через подсоединенные электроды происходит подача электрического тока.
- Из-за сопротивления окружающих тканей происходит нагрев электродов.
- Высокая температура на протяжении 2 минут разрушает нервы, которые передают болевые импульсы.
- После этого через эту же иглу происходит подача обезболивающего и противовоспалительного препарата.
- Извлечение игл и обработка кожного покрова.
Продолжительность проведения процедуры составляет приблизительно 20-40 минут.
Положительный результат в большинстве случаев заметен сразу после проведения манипуляции. Пациент ощущает значительное снижение или полное исчезновение болезненных ощущений.
Однако окончательно оценить результативность операции возможно только спустя 1-1,5 месяца, поскольку иногда эффект может быть отсрочен на 4-6 недель.
Справка. Методика эффективна в 85% случаев (боль исчезает полностью), и только в 15% случаев наблюдается несущественный дискомфорт.

Продолжительность терапевтического эффекта может составлять от нескольких месяцев до нескольких лет.
Кроме того, малоинвазивный характер методики сводит к минимуму развитие негативных последствий. К возможным осложнениям при РЧД позвоночника можно отнести лишь дискомфорт в месте прокола, образование гематомы или гиперемии. Но и такие проявления исчезают на протяжении нескольких дней.
Реабилитация
После процедуры пациент переводится в палату, где за ним наблюдает медперсонал на протяжении 2 часов. Если состояние пациента в норме, его отпускают домой.
Важно! Пациент в течение 1-1,5 месяца должен соблюдать рекомендации доктора.
На протяжении этого времени необходимо придерживаться таких правил, как:

прием НПВС (2-3 дня) – для купирования дискомфорта в зоне прокола,
При несоблюдении этих правил эффект от денервации нервных окончаний межпозвонковых суставов может снизиться.
Заключение
При хирургическом вмешательстве на позвоночнике всегда присутствует риск развития осложнений. Однако такая методика, как РЧД, минимизирует развитие последствий и побочных явлений, при этом оказывает высокий терапевтический эффект.
Читайте также:


