Как катаракта влияет на нервную систему
Немного о заболевании
Катаракта – это офтальмологическое заболевание, характеризующееся помутнением и утратой естественной прозрачности хрусталика. Для болезни характерны затуманенность зрения, ухудшение ночного видения, ослабление цветового восприятия, двоение в глазах, сенситивность к яркому освещению. При отсутствии своевременного лечения возможна полная потеря зрения.
Хрусталик человеческого глаза – это своеобразный оптический прибор, линза, расположенная между стекловидным телом и сетчаткой, которая пропускает и преломляет световые лучи.

Он состоит из белков и воды. Белковые соединения размещаются таким образом, что свет свободно проходит через них и фокусируется в центральной ямке желтого тела. Здоровый хрусталик имеет эластичную и прозрачную структуру. Он изменяет свою форму, моментально фокусируется на предметах и переключается с далеких на близкие.
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Основной причиной болезни является естественное старение организма. С возрастом хрусталик становится плотным и менее эластичным. Этот процесс неизбежен, и оказать на него влияние невозможно.
Другими причинами развития патологии являются:
- хромосомные аномалии, вызывающие развитие болезни Дауна, синдрома Марфана или Элерса-Данлоса;
- генетические изменения в структуре белков, отвечающих за прозрачность хрусталика;
- инфекционные болезни, перенесенные женщиной во время беременности: краснуха, вирус Эпштейна-Барра, токсоплазмоз, полиомиелит, герпес, ветряная оспа;
- хронические заболевания матери, сахарный диабет, патологии эндокринной системы, употребление алкоголя и никотина;
- прием антибиотиков тетрациклиновой группы на поздних сроках беременности;
- длительное воздействие УФ-излучения на органы зрения;
- сахарный диабет;
- травмы глаза: ушибы, проколы, порезы, химические и термические ожоги;
- прием кортикостероидных препаратов;
- миопия (близорукость), при которой человек хорошо различает предметы, расположенные близко и плохо, находящиеся на удаленном расстоянии;
- отслоение сетчатки глаза;
- глаукома.
Основным симптомом катаракты является нечеткое, замутненное зрение.
Помутнение хрусталика имеет разную локализацию и размеры, поэтому обнаружить у себя заболевание можно не сразу.
При поражении центральной части глаза признаки болезни проявляются наиболее ярко. Контуры предметов теряют четкость, выглядят размытыми. В темное время суток, когда зрачок глаза расширен, зрение становится более четким.
Кроме нечеткого зрения, на развитие болезни могут указывать следующие признаки:
- зрачок приобретает белую, серую или желтую окраску;
- двоение в глазах – этот симптом проявляется только на ранней стадии болезни, поэтому на него следует обратить особое внимание;
- расплывчатое изображение, которое трудно скорректировать с помощью очков или линз;
- больной плохо видит предметы, находящиеся как на близком, так и на дальнем расстоянии;
- улучшение зрения на короткое время, которое вновь постепенно снижается;
- повышенная светочувствительность, при которой любой источник света кажется очень ярким;
- появление в вечернее и ночное время ореолов, вспышек и бликов перед глазами;
- снижение восприятия цветовой гаммы: все цвета кажутся бледными, синий и фиолетовый цвет слабо воспринимаются;
- трудности во время работы с мелкими предметами, при чтении и письме.
Катаракта проявляется постепенно, поэтому многие пациенты редко обращают внимание на начальные симптомы заболевания и обращаются за медицинской помощью, когда болезнь уже развилась. Чем раньше будут проведены диагностические мероприятия, тем больше шансов у больного сохранить зрение.
При первых признаках заболевания необходимо обратиться за консультацией к врачу-офтальмологу.
Для диагностики патологии используется метод биомикроскопии, при котором при помощи лампы проводится измерение переднего отрезка глаза. Во время обследования специалист изучает структуру и размеры хрусталика, устанавливает локализацию и протяженность помутнения.
Чтобы диагностировать катаракту с помощью специального оборудования, используются следующие методы:
- визометрия – измерение остроты зрения;
- кераторефрактометрия – определение степени нарушения зрения;
- тонометрия – измерение внутриглазного давления;
- офтальмоскопия — изучение глазного дна и определение состояния сетчатки;
- периметрия – исследование поля зрения;
- ультразвуковое исследование роговицы, хрусталика, стекловидного тела и передней камеры глаза.
Если у больного была диагностирована катаракта, врач немедленно назначает лечение. Терапия проводится даже при слабо выраженных признаках заболевания.
Консервативное лечение проводится с использованием специальных препаратов, которые способны замедлить развитие заболевания. Для этого назначают лекарственные средства, содержащие значительное количество рибофлавина, аскорбиновой кислоты, йодистого калия, никотинамида, нехватка в организме которых вызывает развитие катаракты. Они активизируют обменные процессы и улучшают кровообращение.
Для улучшения энергетического обмена и защиты хрусталика от реакции окисления могут быть назначены глазные капли:
- Офтан Катахром;
- Тауфон;
- Таурин;
- Цистеин;
- Квинакс;
- Вицеин;
- Вита-Йодурол;
- Витафакол;
- Капли Смирнова.
На ранней стадии при нехватке витаминов используются комплексные средства: Лютеин-комплекс, Черника-форте. Окувайт.
Для кратковременного расширения зрачка закапывают растворы гоматропина, мезатона, гидрохлорида фенамин, эфедрина, гидрохлорида адреналина.
По назначению врача в условиях стационара проводится курс лечения электрофорезом и глазные ванночки с раствором цистеина.
Использование народных средств возможно, если катаракта находится на начальной стадии. Без операционного вмешательства они могут лишь дополнить медикаментозное лечение. Терапия натуральными ингредиентами должна проводиться только после консультации с лечащим врачом. Замедлить развитие заболевания помогут следующие составы:
- Смесь из 10г крапивы, 30 г полевого хвоща, 20 г спорыша залить стаканом кипяченой воды и варить на медленном огне в течение трех минут. Перед использованием состав процеживают и принимают внутрь по 100 мл перед приемом пищи в течение 15 – 30 дней.
- Смешать по 20 граммов морской капусты, пустырника, череды, черноплодной рябины, ягод боярышника, залить кипятком и настоять в течение 5 часов, принимать по 1 столовой ложке после еды один месяц.
- Для приготовления капель две части сока алоэ смешать с одной частью живородка и сока каланхоэ. Закапывать в глаза по 2 капли трижды в день.
- 1 ст.ложку радиолы розовой смешать с 15 гр заманихи, крапивы двудомной, ягодами боярышника и шиповника, залить стаканом кипятка и настоять 30 минут. Состав принимать по 50 мл до приема пищи в течение трех недель.
В настоящее время хирургическое вмешательство – это единственная возможность полностью избавить больного от катаракты. После операции у 90% пациентов восстанавливается зрение.
Несколько лет назад операция по замене хрусталика проводилась только при зрелой катаракте. Сейчас хирургическое лечение доступно на любой стадии болезни. Наиболее подходящий метод удаления катаракты определяется лечащим врачом. Существует несколько способов микрохирургических операций по удалению и замене пораженного хрусталика:
- Экстракапсулярная экстракция, при котором удаляют массу и ядро хрусталика. сохраняя заднюю капсулу. Такой метод сохраняет барьер между стекловидным телом и передним отрезком глаза.
- Интракапсулярная экстракция. С помощью специального прибора выполняется большой разрез, через который удаляют хрусталик. Этот способ используется очень редко, поскольку является травматичным.
- Лазерная факоэмульсификация. С помощью лазера выполняется микроскопический разрез, через который удаляют затвердевший хрусталик
- Ультразвуковая факоэмульсификация. Это наиболее востребованный способ, при котором в переднюю камеру глаза вводится наконечник прибора, издающего ультразвуковые волны, которые дробят хрусталик. Остатки массы удаляют с помощью специальных трубок.
Опасность болезни или что будет, если не делать операцию
При отсутствии лечения катаракты около половины пациентов теряют зрение или приобретают такие необратимые заболевания, как глаукома, отслоение сетчатки, косоглазие.
Развитие болезни может привести к развитию таких осложнений:
Оставленная без лечения катаракта может спровоцировать резкое повышение внутриглазного давления в результате затрудненного оттока внутриглазной жидкости, которое вызывает увеличенный в размере хрусталик.
Патология сопровождается воспалением ресничного тела и радужной оболочки глаза, при котором больной испытывает сильные головные боли. Сосудистая сетка органа зрения приобретает красноватый или синюшный оттенок. Подвижность зрачка резко снижается.
Для заболевания характерно снижение остроты зрения в результате нарушения зрительной функции, также наблюдается атрофия сетчатки глаза, отсутствие реакции на свет, при этом структурные изменения в органах зрения не происходят. Обычно болезнь появляется вследствие врожденной катаракты. Лечение проводится только хирургическим путем.
Как предотвратить осложнения
Чтобы предупредить развитие болезни, необходимо не только своевременно начать лечение, но и соблюдать ряд профилактических мер:
- один раз в полгода посещать врача-офтальмолога с целью ранней диагностики катаракты;
- систематически контролировать уровень сахара в крови;
- своевременно лечить инфекционные заболевания;
- использовать солнцезащитные очки для защиты глаз от ультрафиолетового излучения;
- употреблять в пищу продуктов, содержащих антиоксиданты;
- соблюдать правила безопасности при использовании при использовании химических веществ;
- отказ от вредных привычек и употребления алкоголя.
Внимательное отношение к своему здоровью поможет предотвратить развитие опасного заболевания. Особенно это важно для людей среднего и пожилого возраста.
Катаракта — симптомы, последствия, методы лечения:
Заключение
Каждый случай катаракты индивидуален. При проявлении первых признаков болезни следует обратиться к специалисту. Своевременно начатое лечение поможет сохранить зрение и улучшить качество жизни.
Что такое катаракта
Катаракта – одно из самых распространенных заболеваний у людей старше 50 лет. При катаракте происходит помутнение хрусталика — важной части глаза, которая непосредственно влияет на остроту зрения. Именно поэтому зрение постепенно ухудшается, а отсутствие своевременного лечения может привести к полной слепоте.

У молодых людей хрусталик отличается прозрачностью и эластичностью — он может изменять свою форму, моментально фокусируясь на нужном предмете, что позволяет глазу одинаково хорошо видеть и вдали, и вблизи.
Но по мере взросления кровоснабжение глаз нарушается — хрусталик, лишенный полноценного питания, мутнеет и теряет прозрачность. Как следствие — в глаза попадает меньше света, что является причиной данного заболевания.
Причины развития катаракты
На сегодняшний день известны различные причины, способствующие возникновению недуга. Все катаракты подразделяются на две большие группы: врождённые и приобретённые.
Врождённая катаракта у детей начинает проявляться, как правило, уже с первых месяцев жизни. Причины возникновения врождённой катаракты в 20 – 30% случаев остаются неизвестными, поэтому решение проблемы и поиск причин развития катаракты у детей актуальны сегодня.
Как бы то ни было, заболевание уже достаточно хорошо изучено и можно выделить следующие причины возникновения катаракты:
1. Инфекционная — вирусные инфекции у матери;
2. Метаболические —галактоземия, гипогликемия, сахарный диабет, гипокальциемия, белковый дефицит, авитаминозы А, В, С;
3. Токсические — медикаменты, излучение;
4. Несовместимость резус-фактора матери и ребёнка;
5. Внутриглазные воспалительные процессы;
6. Изменения во внутриутробном развитии — сохранение эмбриональных остатков.
Приобретённая катаракта возникает у людей пожилого возраста. Причины, способные вызывать приобретённую катаракту:

1. Возрастные изменения структуры глаза, которые возникают в результате нарушения обмена веществ;
2. Травмы глаза (контузии, химические или механические травмы);
3. Эндокринные заболевания (сахарный диабет, нарушение обмена веществ, авитаминоз);
4. Уже имеющиеся глазные заболевания, например, близорукость высокой степени, глаукома;
5. В результате операции на глазном яблоке, если была сохранена только капсула хрусталика, происходит её постепенное помутнение;
6. Токсическое отравление;
7. Лучевое и ультрафиолетовое облучение;
8. Повышенная радиация;
Специалистами также выделяются факторы риска развития катаракты:
1. Неправильное питание;
2. Курение;
3. Отсутствие своевременного лечения хронических заболеваний (сахарный диабет, гепатит, холецистит, язва желудка);
4. Алкоголизм;
5. Травмы или воспалительные заболевания глаз, перенесённые в прошлом;
6. Наличие катаракты родственников первой степени родства;
7. Длительное применение некоторых медикаментозных препаратов.
Симптомы катаракты
При катаракте симптомы варьируются в зависимости от локализации, формы, а также стадии помутнения хрусталика. Всем пациентам с данным диагнозом присуще постепенное, но прогрессирующее снижение зрения. Большинство людей жалуется на наличие пелены или тумана перед глазами, наличие чёрных точек ощущаемых ими в поле зрения, которые двигаются одновременно с движениями глаза и, остаются зафиксированными, когда глаз пациента не двигается.
К симптомам катаракты относят двоения предметов, ореолы вокруг объектов при ярком освещении, оптические искажения, светобоязнь, головокружение, нарушения зрения, которые усиливаются в ночное время суток, при управлении транспортными средствами, письме, чтении, шитье и при работе с мелкими деталями.
По мере созревания катаракты зрение у человека ухудшается, теряется возможность не только чтения, но иузнавания лиц окружающих и предметов. В дальнейшем остаётся только способность различать свет и тень. Совокупность данных симптомов катаракты приводит к развитию профессиональной и социальной дезадаптации человека. При отсутствии своевременного лечения недуг чаще всего приводит к полной слепоте.
Чтобы не запускать болезнь, необходимо знать, как лечить катаракту на начальных стадиях.
Стадии развития катаракты

Катаракта имеет четыре стадии развития, а именно:
1. Начальная - помутнение хрусталика появляется по периферии, не затрагивая оптическую зону;
2. Незрелая - распространение помутнений в центральную оптическую зону. При незрелой катаракте помутнение хрусталика неизменно приводит к серьезному снижению остроты зрения;
3. Зрелая - вся область хрусталика затянута помутнением. Предметная потеря зрения и снижение остроты зрения до уровня светоощущения;
4. Перезрелая - прогрессирование симптомов катаракты, сопровождаемое распадом хрусталиковых волокон, вещество хрусталика разжижается, хрусталик приобретает однородный молочно-белый оттенок. Это наиболее опасная стадия, для которой характерно развитие тяжёлых осложнений, например, разрыв капсулы с выходом её содержимого в полость глаза, что также влечёт за собой неблагоприятные последствия.
Лечение катаракты
Чтобы отстрочить развитие катаракты, необходимо долгие годы придерживаться здорового образа жизни и держать организм в тонусе, хотя в некоторых случаях старение организма начинается довольно рано даже у здоровых людей.
Офтальмологи довольно часто лечат начальную катаракту специальными каплями. Эти лекарства содержат витамины, минералы, аминокислоты, АТФ, антиоксиданты и другие компоненты, которые улучшают обмен веществ в тканях хрусталика. В состав некоторых препаратов входят вещества, стимулирующие протеолиз — расщепление уже имеющихся помутнений. Прерывать лечение крайне нежелательно, поскольку это обычно приводит к быстрому прогрессированию катаракты.
Но необходимо учитывать, что этот метод не подойдет для лечения второй и выше стадии катаракты.
Чаще всего оперативное лечение проводится по показаниям, когда человеку становится трудно выполнять привычную деятельность, что негативно сказывается на качестве его жизни. Существуют также неотложные показания, при которых операцию необходимо назначить как можно скорее.
Неотложные показания к удалению хрусталика:
- нарушение целостности капсулы вследствие травмы;
- перезрелая или набухающая катаракта;
- смещение хрусталика со своей нормальной позиции (вывих, подвывих).
Неоспоримым показанием к операции считается и ухудшение зрения на 50%. В таком состоянии человеку становится трудно вести обычный образ жизни, а имплантация интраокулярной линзы позволяет вернуть и даже улучшить зрение, если имеются сопутствующие нарушения (близорукость, дальнозоркость или астигматизм). Не стоит оттягивать лечение, так как стоимость операции по удалению катаракты с осложнениями в разы больше.
Профилактика катаракты
Если в анамнезе человека имеются заболевания, которые могут спровоцировать помутнение хрусталика, то необходимо выполнять все рекомендации по профилактике, которая поможет отстрочить помутнение хрусталика, если у человека есть предрасположенность к быстрому старению.
Меры профилактики катаракты:
- Защита глаз — специальные защитные и солнцезащитные очки;
- Добавление в рацион продуктов с антиоксидантами;
- Контроль уровня холестерина и глюкозы в организме;
- Своевременное лечение офтальмологических заболеваний;
- Правильная коррекция зрения;
- Регулярный прием поливитаминов;
- Следование рекомендациям лечащего офтальмолога;
- Отказ от вредных привычек, особенно от курения.
Необходимо помнить, что назначить правильное лечение при катаракте может только офтальмолог.

Лечение заболевания нельзя откладывать, так как болезнь необратима, а её развитие может быть скоротечным. Поэтому очень важно своевременно проходить обследования у офтальмолога, не дожидаясь первых признаков катаракты глаза. Врач сможет предложить медикаментозное лечение, глазные капли от катаракты. Поможет выявить причину помутнения хрусталика, ведь возможно она связана с сопутствующими заболеваниями. Лечение катаракты без операции возможно только на начальном этапе.
Симптомы катаракты
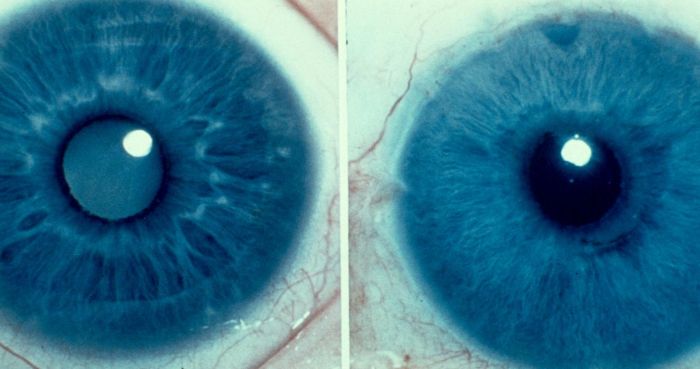
Признаки и симптомы катаракты глаза зависят от локализации и степени помутнений. Наблюдается постепенное ухудшение зрения. По мере прогрессирования заболевания зрачок становится молочно-белым. Что в конечном итоге приводит к полной потере зрения.
К первым признакам катаракты глаза можно отнести:
• Нечеткость изображения. Ощущение, как будто смотришь через мутное стекло;
• Двоение в глазах;
• Нарушения восприятия цвета;
• Появление пятнышек, мушек, искорок перед глазами;
• Появление ореола вокруг солнца или искусственного источника света.
Почему же происходят эти нарушения зрения? И что называют катарактой в офтальмологии?
Катаракта (греч. Katarraktes – пелена, водопад) – помутнение хрусталика, сопровождающееся снижением остроты зрения. Свет, попадая через зрачок, проходит через хрусталик — прозрачную двояковыпуклую линзу — и, затем фокусируется на сетчатке. Сетчатка — чувствительная мембрана, воспринимающая изображение предметов. Здесь световые лучи преобразуются в импульсы, которые по зрительному нерву передаются в мозг, где и происходит формирование внутренних образов.
Часто глаз сравнивают с фотоаппаратом, так вот хрусталик — это линза в объективе, а сетчатка — матрица фотоаппарата. Теперь представьте, что будет, если на линзе появилось пятнышко или она помутнела, что произойдет с фотографией? Правильно, фотография уже не будет такой яркой и четкой. Скорее всего фотограф захочет поменять объектив. Точно такая же ситуация происходит и с линзой глаза человека, только заменить хрусталик не так просто, хотя и возможно.
Факторы риска для развития катаракты:
• Наличие катаракты у ближайших родственников;
• Общие заболевания (сахарный диабет, сниженная активность паращитовидных желёз, дерматит);
• Травмы глаз (контузии), радиация, инфракрасное излучение (катаракта стеклодувов), электротравма;
• Избыточная инсоляция (пребывание на солнце без темных очков);
• Заболевания глаз (хронические воспаления радужки и сетчатки);
• Длительное применение некоторых лекарственных средств (стероидов, фенотеазинов и др .);
Как мы видим при катаракте
Затем по мере развития катаракты, хрусталик начинает увеличиваться в размерах, что, в свою очередь, вызывает внутриглазное давление. Начинает быстро прогрессировать близорукость. В этот период важно провести хирургическое вмешательство, заменить хрусталик на искусственную линзу, так как в противном случае человек может просто ослепнуть. Далее помутнение распространяется на все зоны хрусталика, острота зрения стремительно снижается. Цвет зрачка меняется с чёрного до молочно-белого.
Диаметр хрусталика составляет около одного сантиметра, а его максимальная толщина примерно 3,6-5 мм (в зависимости от напряжения аккомодации). Очевидно, что больше всего зрение страдает, если катаракта расположилась в центральной части хрусталика, а менее всего — на периферии.
Характеристики катаракты глаза
Катаракту различают по происхождению, по степени зрелости, по расположению помутнений.
Катаракта может быть, как врожденной, так и приобретённой.
Врожденная катаракта может быть следствием генетического дефекта или вирусных заболеваний матери во время беременности, таких как корь, краснуха, грипп и др.
Приобретённая катаракта бывает:
• Возрастная (сенильная) катаракта диагностируется чаще у людей старше пятидесяти лет. Причину появления связывают с нарушениями обмена веществ в хрусталике глаза.
• Травматическая. Развивается вследствие механического повреждения хрусталика.
• Осложнённая. Образуется на фоне эндокринной патологии, при некоторых кожных заболеваниях, а также, как осложнение протекающих в глазу патологических процессов (например, глаукомы, воспалении сосудистой оболочки).
• Лучевая катаракта. Развивается в результате воздействия на глаз ультразвука, тока СВЧ , инфракрасных лучей и некоторых других видов излучения.
• Токсическая катаракта возникает вследствие вредного влияния некоторых лекарственных препаратов и химических веществ.
Для предотвращения развития катаракты необходимо исключить факторы риска, лечить основное заболевание, а также использовать глазные капли, способствующие улучшению обмена веществ внутри глаза.

По расположению помутнений катаракта глаза подразделяется на:
Ядерная. Этот вид катаракт особенно часто возникает при близорукости. Помутнение выглядит как белое пятно, имеющее резко очерченные границы, расположенное в центральной части (ядре) хрусталика.
Слоистая (зонулярная) катаракта. Характерна для врожденной патологии. Помутнение располагается в хрусталике в виде колец, лежащих между ядром и кортикальными слоями.
Передняя и задняя полярные катаракты. Это помутнения хрусталика в виде небольшого пятнышка (1-2 мм), которое располагается на переднем или заднем полюсе хрусталика. Как правило, это врожденная катаракта. Обычно этот вид катаракты не прогрессирует.
Веретенообразная катаракта располагается по оси центральной части хрусталика, своей формой, напоминая веретено. При такой патологии зрение обычно сохранено, лечение не требуется.
Субкапсулярная катаракта, получила название из-за своего расположения. Так как помутнение располагается в субкапсулярной части глазного яблока. Как правило быстро прогрессирует. Наблюдаются снижение зрения, нарушение восприятия цвета, падает четкость изображения. Этот вид катаракты на поздних стадиях требует хирургического вмешательства.
Полная (тотальная) катаракта встречается редко. Это врожденное двустороннее заболевание, требующее лечение в первые месяцы жизни.
Корковая (кортикальная) катаракта. Наиболее частый вид возрастной (сенильной) катаракты. Развитие помутнений начинается в средних и глубоких слоях коры хрусталика, с постепенным прохождением классических стадий заболевания от начальной до зрелой формы катаракты.
Стадии возрастной катаракты
В процессе созревания возрастная катаракта имеет четыре стадии:
Незрелая катаракта. По мере увеличения зоны помутнения хрусталика, наступает, так называемая, вторая стадия катаракты. Изменения зрения становятся достаточно выраженными. Человек скорее всего будет жаловаться на то, что видит все как в тумане. Появляются трудности с чтением и письмом. Раздражают яркие источники света, возникает светобоязнь (фотофобия).
Немного лучше зрение становится в полумраке, при расширенном зрачке. Здесь важно отметить, что снижение зрения при катаракте, плохо поддаётся коррекции очками или контактными линзами. Ведь здесь дело не в способности глаза к аккомодации, а в том, что глазная линза достаточно мутная, что не позволяет пропускать свет и получать четкое изображение на сетчатке глаза. Поэтому, если время упущено и катаракта начала приносить зрительные неудобства, рекомендуется операция по замене хрусталика. Если же человек не готов к операции (эмоциональная неготовность, медицинские противопоказания и пр.), то необходимо продолжить терапию антиоксидантными и витаминными каплями (например, Офтан Катахром) для замедления развития катаракты.
Зрелая катаракта. Это такая стадия, когда помутнение затронуло весь хрусталик. На этой стадии человек почти ничего не видит, лишь различает свет. При зрелой катаракте необходима операция.
Перезрелая катаракта. Это последняя стадия катаракты, хрусталик полностью разрушен. Возможны осложнения этого состояния.
Противопоказания до операции по имплантации искусственного хрусталика
Несмотря на то, что операция по рефракционной замене хрусталика достаточно популярна, есть ряд противопоказаний для ее проведения:
• Воспалительные процессы в глазном аппарате;
• Слишком маленькая передняя камера;
• Перенесённый инсульт или инфаркт и некоторые другие.
Вторичная катаракта. Симптомы
Интересно, что операция по замене хрусталика не гарантирует полного выздоровления. Оказывается возможно повторное развитие катаракты. Почему это происходит? Дело в том, что при проведение операции по замене хрусталика обычно сохраняют его заднюю капсулу. Так как она является необходимой опорой для новой линзы. Так вот, эта задняя капсула может быть подвержена деструкции. Для этого есть предрасполагающие факторы:
• Реакция на искусственную линзу;
• Не до конца удаленные фрагменты хрусталика;
• Сопутствующие заболевания (сахарный диабет, артериальная гипертензия и др.);
• Офтальмологические болезни (увесит, глаукома и др.);
• Осложнения после факоэмульсификации катаракты;
• Неблагоприятные факторы: длительное воздействие солнца, сварки, излучения и др.
Картина развития вторичной катаркты может различаться. Течение может быть быстрым или медленным. В любом случае, симптомы будут похожи на те, которые возникают при возрастной катаракте:
• Появление пелены перед глазами;
• Нарушения восприятия цветовой гаммы;
• Двоение в глазах;
• Мушки, пятна перед глазами;
• Снижение остроты зрения.
Вторичная катаракта требует лечения. Золотым стандартом лечения является лазерная дисцизия. Удаление вторичной катаракты малотравматично. Почти у всех людей с вторичной катарактой прогноз лечения благоприятный. Около 98% пациентов отмечают значительное улучшение зрения.

Несмотря на то, что во многих источниках написано о том, что катаракта любой стадии — это показание к хирургическому вмешательству, не во всех случаях есть возможность немедленно сделать операцию. Поэтому очень важна профилактика глазных болезней. Что можно сделать для предупреждения развития катаракты? Прежде всего, если даже жалобы на изменения в зрении отсутствуют, по достижению пенсионного возраста нужно регулярно посещать офтальмолога. А также помните, что народные средства от катаракты глаз для восстановления зрения, это хорошо, но в современном мире, есть доступные и достаточно эффективные глазные капли. На начальных стадиях применение антиоксидантных и витаминных капель для замедления развития катаракты достаточно эффективно. Какие капли для глаз от катаракты выбрать, всегда подскажет врач офтальмолог. Главное помнить, что своевременное лечение поможет сохранить хорошее зрение на долгие годы.
Читайте также:


