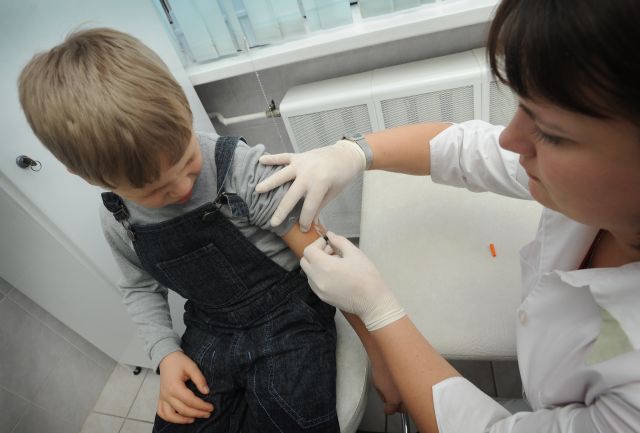
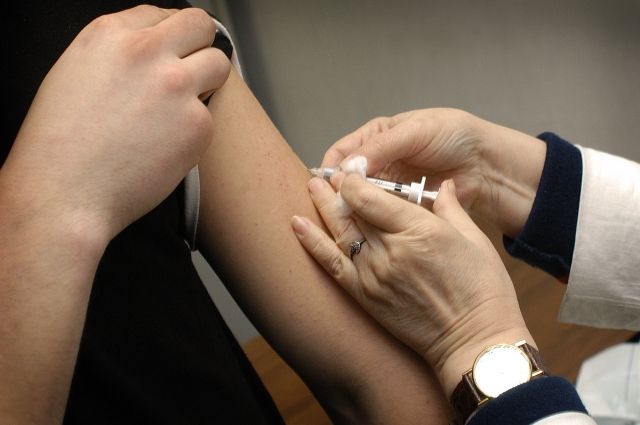
Краснуха у детей привитых от полиомиелита
Понедельник, 11 Ноября 2013
Что такое полиомиелит?
Полиомиелит , или детский паралич, это заболевание вирусной природы. Хотя полиомиелит преимущественно детская болезнь, заболевают им и взрослые, причем у них он протекает особенно тяжело. Вирус полиомиелита проникает в организм через рот и распространяется в горло и пищеварительную систему. Преодолев слизистую оболочку дыхательных путей или пищеварительного тракта, вирус попадает в головной и спинной мозг. Вирус полиомиелита может передаваться при непосредственном контакте с мочой, калом или зараженной слюной. Случаи заболевания полиомиелитом стали в настоящее время редкостью в результате вакцинации.
Более частой формой является полиомиелит без развития параличей. Он может проявляться следующей симптоматикой:
- температура, головная боль, рвота
- слабость в мышцах или и напряженность мышц шеи и спины (выражены в течение всего периода лихорадки);
- затрудненное глотание
- температура держится три дня и более.
После нескольких недель существования такой симптоматики больной полностью выздоравливает.
Худший прогноз возможен при паралитической форме поражения ЦНС, когда появившиеся боли в конечностях и спине сменяются параличами отдельных мышц туловища, конечностей, шеи, т.е. их выраженной слабостью и неспособностью к произвольному движению. Обычно страдает только часть одной из конечностей, но иногда паралич распространяется в восходящем направлении на мышцы, иннервируемые продолговатым мозгом. Возможен летальный исход вследствие паралича дыхательных мышц или мышц глотки. Выраженность паралича достигает максимума в течение одной недели, после чего более чем у половины больных постепенно происходит полное восстановление функции мышц. Однако около 1/4 больных паралитической формой полиомиелита остаются инвалидами.
Что можете сделать вы
При подозрении на заболевание следует немедленно обратиться к врачу
Что может сделать врач
Врач сможет подтвердить диагноз на основании объективного осмотра и наблюдения, изучения истории заболевания. Кроме того, могут потребоваться дополнительные анализы, например спинномозговая пункция, для оценки числа лейкоцитов, уровня глюкозы и белка в спинномозговой жидкости и давления в ней. Если состояние пациента ухудшается или прогрессирует, требуется госпитализация. В лечении полиомиелита в первую очередь важен абсолютный покой, который уменьшит вероятность костно-суставных осложнений: постельный режим, использование поддерживающих корсетов. Кроме того, применяют физиотерапевтические процедуры для профилактики тугоподвижности суставов - горячие компрессы на область болезненных мышц, лечебная физкультура под контролем врача. Иногда назначают препараты с противовоспалительным действием, анальгетики и транквилизаторы.
Профилактика
Профилактика полиомиелита осуществляется с помощью инактивированной полиомиелитной вакцины .
В результате широких научных исследований в 19581960 были доказаны ее безопасность и эффективность, после чего началась широкая иммунизация населения, которая привела к резкому снижению заболеваемости, а в отдельных районах к полной ее ликвидации. Однако специалисты предупреждают, что без дальнейшего продолжения вакцинации риск вновь столкнуться с этим инвалидизирующим, потенциально смертельным заболеванием может вернуться. Иммунизация против полиомиелита проводится в возрастах, установленных Национальным календарем профилактических прививок: вакцинация трехкратная в 3 мес., 4,5 мес. и 6 мес., однократная ревакцинация в 18 мес., 24 мес., 6 лет. В большинстве случаев это обеспечивает пожизненную защиту.
При подозрении на полиомиелит больной должен быть госпитализирован и изолирован. Следует избегать необязательных контактов с больными, у которых диагноз полиомиелита подтвержден или подозревается. Другие профилактические меры включают предупреждение излишнего утомления и простуды , отсрочку операций на носе и горле до осени. Следует защищать продукты питания от мух, а также воздерживаться от купания в загрязненных водоемах
Корь - это широко распространенное острое инфекционное заболевание, встречающееся главным образом у детей и характеризующееся повышением температуры, катаральным воспалением слизистых оболочек носа, глаз и горла и появлением на коже пятнистой сыпи. Корь является одной из самых заразных болезней, известных на сегодняшний день. Для этой инфекции характерна почти 100% восприимчивость - то есть если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью - вероятность заболеть чрезвычайно высока. Вот почему так важно строгое соблюдение сроков вакцинации и проведение противоэпидемических мероприятий в очаге инфекции.
Причины заболевания
Путь передачи инфекции воздушно-капельный. Вирус выделяется во внешнюю среду с капельками слюны при разговоре, во время кашля , чихания. Несмотря на нестойкость к воздействию внешней среды известны случаи распространения вируса с током воздуха по вентиляционной системе здания. Источник инфекции - больной корью, который заразен для окружающих с последних 2 дней инкубационного периода до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. После перенесенного заболевания у выздоровевших сохраняется пожизненный иммунитет. Дети, родившиеся от перенесших корь матерей, остаются невосприимчивыми к болезни до 3 месяцев, так как в течение этого периода в их крови сохраняются защитные материнские антитела. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
Симптомы кори
Инкубационный период, т.е. время от заражения до появления первых симптомов, длится от 7 до 14 дней. Важно помнить, что болезнь начинается не с появления сыпи, а с симптомов простуды : температура 38-40 градусов, резкая слабость, отсутствие аппетита, сухой кашель, насморк. Позже появляется конъюнктивит (воспаление слизистой оболочки глаза). Примерно через 24 дня после первых симптомов болезни на слизистой оболочке щек (напротив коренных зубов) возникают мелкие беловатые высыпания. На 3-5 день болезни появляется сыпь в виде ярких пятен, которые имеют тенденцию сливаться между собой. Сначала она обнаруживается за ушами и на лбу, затем быстро распространяется ниже на лицо, шею, тело и конечности. Мелкие розовые пятна сыпи быстро увеличиваются в размерах, приобретают неправильную форму, иногда сливаются. В период максимального высыпания, через 2-3 дня после появления сыпи, температура снова может подниматься до 40.5°. Сыпь держится 4-7 дней. На месте пятен остаются очаги коричневой пигментации, через 2 недели кожа становится чистой.
Осложнения развиваются чаще у детей в возрасте до пяти лет или у взрослых старше 20 лет. Наиболее распространенными являются воспаление среднего уха ( отит ), слепота, бронхопневмония, воспаление шейных лимфоузлов, ларингит, энцефалит. К сожалению, осложнения кори не так уж редки, поэтому лечение заболевания должно проводиться под медицинским контролем участковый врач посещает пациента раз в несколько дней.
Что можете сделать вы
При малейшем подозрении на развитие кори следует незамедлительно обратиться к врачу. Это важно не только для скорейшей постановки диагноза и начала лечения, но и для принятия противоэпидемических мер в коллективе, который посещал заболевший.
Что может сделать врач
В типичных случаях диагностика кори не вызывает затруднений. Участковый врач ставит диагноз на дому по клинической картине заболевания и назначает лечение. Иногда могут потребоваться серологические методы исследования (выявление антител к вирусу кори в сыворотки крови больного).
Лечение неосложнённой кори симптоматическое, включает постельный режим, обильное питье, жаропонижающие, средства от насморка и боли в горле , отхаркивающие препараты, витамины. В случае развития осложнений кори дальнейшее лечение проводят в стационаре.
Профилактика кори
Надежным и эффективным методом профилактики кори является вакцинация. Прививка от кори это, по своей сути, искусственное инфицирование вирусом, но очень ослабленным, в результате которого организм вырабатывает защитный иммунитет. У некоторых детей с 6 по 20 день после прививки могут отмечаться слабые реакции в виде повышения температуры, а иногда появления конъюнктивита и необильной сыпи. Эти симптомы сохраняются 2-3 дня, после чего все благополучно проходит. Не пугайтесь, это вполне возможно и не опасно. Однако на всякий случай, при возникновении каких-либо осложнений после прививок обязательно обращайтесь к врачу. Первую вакцинацию проводят детям в возрасте 12 месяцев, вторую - в возрасте 6 лет. Вакцинация против кори может проводится моновакцинами или тривакциной (корь, краснуха и эпидемический паротит). Эффективность противокоревой вакцины одинакова, независимо от того, какая вакцина применяется. Прививка обеспечивает стойкий защитный эффект в течение 15 лет. Живые вакцины не назначают беременным женщинам, больным туберкулезом , лейкозом, лимфомой, а также ВИЧ-инфицированным.
При выявлении кори проводят профилактические мероприятия в очаге инфекции т.е. в том коллективе, где находился ребенок. Детям до 3 лет, беременным женщинам, больным туберкулезом и лицам с ослабленной иммунной системой обычно вводят противокоревой иммуноглобулин (пассивная иммунизация) в первые 5 дней после контакта с больным. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат срочной вакцинации. Вакцина может обеспечить защитный эффект при использовании ее до контакта или в течение 2 суток после контакта с больным корью. На детей, которые контактировали с заболевшим, не были привиты и не болели корью, налагают карантин. Первые семь дней после одноразового контакта позволяется посещать детский коллектив. Потом, до 17 дня после контакта включительно (а для детей, которые с целью профилактики получили иммуноглобулин, - до 21 дня) таких детей изолируют. В очаге инфекции ежедневно проводят профилактический осмотр и термометрию детей, которые находились в контакте с тем, кто заболел. Всех обнаруженных больных корью срочно изолируют.
Общие сведения
Краснуха является вирусной инфекцией, при которой на теле появляется сыпь, сходная с сыпью при обычной кори. Но в отличие от кори, которая представляет собой серьёзное, зачастую угрожающее жизни заболевание, краснуха менее опасна. Однако если женщина заболевает краснухой в течение первых четырёх месяцев беременности , есть риск заражения вирусом плода. Краснуха, перенесенная внутриутробно, может привести к тяжелой патологии у ребенка. После краснухи остается пожизненный иммунитет.
Возбудителем заболевания является вирус краснухи, передающийся воздушно-капельным путём. Заразиться можно при контактах с больным человеком в течение определенного промежутка времени - неделя до и две недели после появления сыпи.
Cимптомы краснухи
Лёгкая форма краснухи, как правило, не требует госпитализации. Ее проявление схожи с симптомами обычной простуды и включают головные боли, покраснение глаз. Характерным симптомом является сыпь в виде плоских розовых пятнышек, которая появляются прежде всего на лице, а потом переходит на тело и конечности. Обычно она исчезает в течение нескольких дней. В некоторых случаях, чаще у взрослых, возникает воспаление в суставах, сопровождающееся артралгиями.
В некоторых случаях увеличиваются лимфатические узлы за ушами и на шее.
Осложнения при краснухе
В случае заражения беременной женщины в первые месяцы беременности вероятность преждевременных родов ( выкидышей ) или рождения ребенка с пороками развития достигает 50%. К числу возможных пороков относятся:
- глухота;
- врождённые пороки сердца;
- задержки в умственном развитии;
- катаракта и другие пороки глаз;
- дефекты костной ткани;
- болезни крови;
- энцефалит.
Что можете сделать вы
Пейте как можно больше жидкости. Принимайте жаропонижающие препараты.
Чтобы предотвратить дальнейшее распространение вируса, оставайтесь дома, старайтесь не контактировать с беременными женщинами в течение недели до и двух недель после появления сыпи.
Если вы находитесь на ранних сроках беременности (первые три месяца) и не знаете, есть ли у вас иммунитет от краснухи или подозреваете, что заразились ею, срочно проконсультируйтесь с врачом.
Что может сделать врач
Врач может госпитализировать вас или порекомендовать лечение на дому с максимальным ограничением контактов.
Если вы беременны, при подтверждении диагноза врач может предложить искусственный аборт .
Профилактические меры
Вакцинация проводится детям в возрасте 1 года, 6 и 12 лет, особенно девочкам. Как минимум за три месяца до беременности следует вакцинироваться взрослым женщинам, если они раньше не болели краснухой и не вакцинировались
Двое суток рожала дома
Историю рождения малыша в домашних условиях рассказала жительница Минусинска Оксана, с которой я познакомилась во время интервью на улице.
Отказ от прививок нередко приводит к смерти ребёнка в самом раннем возрасте. О том, как на её глазах умирал грудничок, до сих пор не может забыть заместитель главного врача по медицинской части городской детской поликлиники № 2 Оксана Братковская.

По словам Оксаны Валерьевны, дифтерия имеет определённую цикличность, вызывается диким вирусом, который время от времени появляется в окружающей среде. А распространяют его дети, у которых нет прививок.

Коварная краснуха
В национальный календарь прививок входят вакцины против вирусного гепатита В, БЦЖ. Первую ставят младенцу в течение 24 часов после его появления на свет, вторую - в течение трёх-семи суток. Потом ребёнка прививают от пневмококковой инфекции, дифтерии, коклюша, столбняка, полиомиелита, кори, эпидемического паротита, краснухи. Последняя сегодня вызывает особые опасения у педиатров. Вирус страшно коварен. Если женщина на любом сроке беременности будет находиться в контакте с больным ребёнком, у которого нет прививки от краснухи, это может привести к гибели её плода или серьёзным уродствам новорождённого. Приходится беременность прерывать.
По словам медиков, привиться от краснухи можно в любом возрасте, важно дать письменное согласие на медицинское вмешательство. С 2007 года это обязательный документ, который подписывают родители или законные представители несовершеннолетних детей при проведении профилактической вакцинации. Но есть и те, кто отказывается это делать. Таких в крае 5% из 100. Мотивы отказов разные: кому-то не позволяют религиозные взгляды, кто-то считает, раз нет заболеваний, не нужны и прививки, но большинство просто начитались отрицательных отзывов в Интернете на сайтах, которые ведут антипрививочную пропаганду. Её можно квалифицировать не иначе как своего рода подрывную деятельность в вопросе охраны здоровья населения.
Врачи пытаются достучаться до отказников, убеждают, что любая инфекция проще переносится в детском возрасте и малыш не заболеет тяжёлым недугом. Кроме того, именно на родителях лежит ответственность за здоровье и жизнь своего ребёнка, так что отказ от вакцинации можно расценить как неоказание ему помощи.
Инфекция никуда не делась
Нужно ли прививать детей и зачем? С таким вопросом мы обратились к молодым мамам прямо на улице, и вот что услышали.
«Все прививки ставим, потому что видим, какую роль они играют: вспышек таких заболеваний, как корь, краснуха, дифтерия, коклюш, нет.
Но отношусь настороженно к прививкам от гриппа, потому что читаю в Интернете очень много разной информации против этой вакцинации, - высказывает своё отношение мама двоих детей из Абакана Екатерина.
«Инфекция никуда не делась - если ребёнок не привит и случится вспышка инфекции, он не будет от неё застрахован. У моего семилетнего сына был медотвод с рождения, сейчас нагоняем сроки и ставим все прививки. Мы много путешествуем, и я понимаю, что в поезде или самолёте можно столкнуться с переносчиком вируса. Даже староверы, чьих поселений в нашей округе много, прививают детей, несмотря на то что живут в тайге, - приводит пример жительница Курагино Галина.
Просто ищут причины

Врач-эпидемиолог отделения вакцинопрофилактики Красноярского краевого центра профилактики и борьбы со СПИД Галина Зарянко уверена, что причины отказа от прививок в большинстве своем надуманные.
Записаться на прививку
Краснуха — это вирусная инфекция, которая проявляется невысокой температурой, недомоганием, увеличением лимфатических узлов и появлением мелкопятнистой сыпи сначала на лице, затем на туловище.
Обычно заболевание протекает легко, в 25-50% случаев даже бессимптомно, и проходит самостоятельно.
Однако краснуха очень опасна для беременных женщин. Заражение вирусом краснухи в первом триместре беременности часто приводит к выкидышам или смерти ребенка вскоре после рождения.
Передача вируса плоду ведет к серьезным врожденным аномалиям развития, таким как: пороки сердца, катаракта (поражение глаз) и глухота — что известно как синдром врожденной краснухи.
При планировании беременности женщине стоит убедиться в том, что она защищена от краснухи, или сделать прививку — как минимум, за месяц до желаемой беременности.
Вакцины, используемые в DocDeti
Национальный календарь профилактических прививок предусматривает двукратную вакцинацию против краснухи:
- в 12 месяцев и в 6 лет (с 4 до 6 лет по данным CDC).
При догоняющей вакцинации минимальный интервал между прививками в РФ составляет 3 месяца (1 месяц по данным CDC).
Вакцинация рекомендована всем женщинам, планирующим беременность, если у них не определяются защитные антитела против краснухи.
По календарю вакцинация проводится девушкам в возрасте от 18 до 25 лет, не болевшим, привитым однократно или не привитым ранее.
- Тяжелая аллергическая реакция на предыдущую дозу или на компоненты вакцины, в т.ч. на неомицин.
- Беременность и планирование беременности в течение месяца после вакцинации.
- Тяжелые иммунодефициты, связанные с онкологическими заболеваниями, иммуносупрессивной терапией, ВИЧ-инфекцией и др.
Не рекомендована вакцинация при острых инфекциях и обострении хронических заболеваний. При ОРВИ и кишечных инфекциях вакцинацию лучше отложить до нормализации температуры тела.
После вакцинации возможны местные реакции (покраснение, боль и отек в месте инъекции), а также кратковременное ухудшение самочувствия (подъем температуры тела, беспокойство). Эти реакции возникают редко и самостоятельно проходят в течение 1–3 дней.
На живые вакцины могут развиваться отсроченные реакции, напоминающие течение болезни в малой форме. Они не представляют опасности для здоровья и не заразны для окружающих.
При первичной вакцинации против краснухи у женщин иногда появляется боль или скованность в суставах. Эти реакции проходят самостоятельно и не требуют лечения.
Совместимость с другими вакцинами
Вакцины против краснухи сочетаются со всеми вакцинами календаря профилактических прививок (кроме БЦЖ), поэтому их можно вводить одномоментно с другими вакцинами в разные участки тела.
Почему наши пациенты выбирают делать прививки в DocDeti?
8 очевидных причин
Все доступные
импортные вакцины
в наличии
Вакцинация
по российскому
и международному
календарю
Отдельная комната
ожидания для пациентов,
пришедших
на вакцинацию
Подарки детям
за смелость
Профессиональные
медсестры, которые
умеют отвлечь
и успокоить малыша
Осмотр педиатра перед
вакцинацией без доплат
Контроль после
вакцинации
Составление графика
догоняющей вакцинации
Запишитесь на прививку к врачам

Екатерина Кайсина

Екатерина Трунова
Елена Колганова

Мария Ревенок

Наира Полякова

Татьяна Иванова

Иван Лукьянченко

Ксения Параничева

Ирина Шейкина
(Еловикова)

Александра Жуковская

Павел Гущин

Белла Брагвадзе

Екатерина Дюкорева
В клинике DocDeti вы можете провести комплекс вакцинации в соответствии с Национальным календарем прививок РФ, расширенный комплекс вакцинации по международному календарю, а также догоняющий комплекс вакцинации, если прививки по Национальному календарю уже имеются.
Вакцинация по программе Национального календаря прививок РФ в DocDeti стоит 29.700₽, что экономит 9.000₽ от стоимости вакцин вне рамок комплекса (по прайсу, если приобретать вакцины по отдельности, стоимость 38 700 ₽) .
В комплекс входит вакцинация от гепатита В, пневмококковой инфекции, дифтерии, коклюша, столбняка, полиомиелита, кори, краснухи, паротита, а также вакцинация от сезонного гриппа.
Стоимость расширенного комплекса вакцинации на основе Международного календаря составляет 69.700₽ при экономии в 18.200₽ от обычного прейскуранта (по прайсу, если приобретать вакцины по отдельности, стоимость 87 900 ₽).
Включает все то же, что и предыдущий комплекс, плюс дополнительно в него входит вакцинация от ряда инфекций, которые являются опасными для здоровья ребенка.
Если у ребенка уже есть все вакцины по национальному календарю, то мы предлагаем сделать расширение до комплекса на основе Международного календаря за 40.000₽ при экономии в 10.200 ₽ (по прайсу, если приобретать вакцины по отдельности, стоимость 50.200 ₽) .
- M-M-R II
- АДС-М
- АКДС
- АС-анатоксин
- Адасель
- Альгавак М
- БиВак Полио
- Варилрикс
- Гардасил
- Инфанрикс
- Инфанрикс Гекса
- Инфлювак
- Клещ-Э-Вак
- Коревая
- Краснушная
- Менактра
- Паротитная
- Паротитно-коревая
- Пентаксим
- Пневмо 23
- Полимилекс
- Превенар 13
- Регевак
- РотаТек
- Синфлорикс
- Ульрикс Квадри
- Ультрикс
- Хаврикс
- Хиберикс
- Церварикс
- Энджерикс В
- Энцепур
- Эувакс В
- Ветряная оспа
- Вирус папилломы человека
- Гемофильная инфекция типа b
- Гепатит А
- Гепатит В
- Грипп
- Дифтерия
- Клещевой энцефалит
- Коклюш
- Корь
- Краснуха
- Менингококковая инфекция
- Паротит
- Пневмококковая инфекция
- Полиомиелит
- Ротавирусная инфекция
- Столбняк
- Туберкулез
Прививки детям. Частые вопросы:
Никакой специальной подготовки перед вакцинацией не требуется. На приеме врач оценит состояние маленького пациента и при отсутствии противопоказаний даст допуск на вакцинацию. Перед прививкой нет необходимости в профилактическом назначении антигистаминных препаратов и обезболивающих. Это не рекомендовано и никак не влияет на ход вакцинации.
Легкая ОРВИ и ОКИ не являются противопоказанием к вакцинации. Она может быть проведена сразу после нормализации температуры, но если в этом нет крайней необходимости, то оптимально дождаться, когда пройдет период заразности, чтобы другие пациенты в очереди не подхватили инфекцию.
После инфекционных заболеваний средней и высокой степени тяжести (ветряная оспа, грипп) неживые вакцины могут вводиться сразу после выздоровления. А вот перед живыми инъекционными вакцинами стоит сделать перерыв, так как вакцинация в более ранний срок может оказаться менее эффективной. Достаточно 1 месяца. Живые оральные вакцины можно делать сразу после выздоровления.
Большинство вакцин являются неживыми, и привитый человек никак не влияет на окружающих. Часть вакцин содержит живые ослабленные патогены, которые привитый может выделять в окружающую среду. Эти ослабленные патогены (вирусы) не опасны для абсолютного большинства, но в некоторых ситуациях следует соблюдать осторожность. Наибольшее количество ограничений существует для живой оральной вакцины от полиомиелита (ОПВ), так как привитый в течение 60 дней выделяет вакцинный вирус в окружающую среду:
1. Тесный контакт вакцинированных с полностью невакцинированными от полиомиелита детьми нежелателен из-за риска возникновения вакцино-ассоциированного полиомиелита у восприимчивых лиц. По этой же причине при вакцинации от полиомиелита первые две дозы делаются неживой вакциной. Игра в песочнице, совместная прогулка и даже поход в гости не являются тесным контактом! Передача вакцинного вируса происходит фекально-оральным путем, так что соблюдение правил гигиены нивелируют риски.
2. Вакцинация с применением ОПВ старших детей, если мама беременна и находится на поздних сроках, не желателен, так как разобщение старшего ребенка и непривитого новорожденного может быть проблематично. В этом случае вакцинацию ОПВ лучше отложить до момента, когда у малыша будет сделано 2 дозы инактивированной вакцины от полиомиелита (ИПВ) и сделать ОПВ обоим детям одновременно, либо, по возможности, заменить на ИПВ.
3. Взрослым и детям в состоянии иммуносупрессии также необходимо избегать тесных контактов с привитыми ОПВ.
Суммарный риск ВАПП для контактных непривитых и для детей, получивших ОПВ в качестве первой дозы — 2-4 случая на 1 000 000. Как правило, речь идет о детях с иммунодефицитными состояниями, которые сами по себе очень редкие.
Привитый оральной вакциной от ротавирусной инфекции также может выделять в окружающую среду вакцинный вирус, но для контактных он не опасен.
При совместном проживании с лицами в состоянии иммуносупрессии следует соблюдать меры гигиены, так как у них вакцинный вирус может вызывать гастроэнтерит.
Привитый от ветряной оспы может выделять вакцинный вирус в случае, если в качестве реакции на вакцину у него появляется сыпь. Для передачи вируса необходим непосредственный контакт с сыпью. Его рекомендуется избегать непривитым и ранее не болевшим людям, находящимся в состоянии иммуносупрессии, а также неимунным беременным женщинам. Для всех остальных контакт с привитым совершенно безопасен!
Привитые живыми вакцинами от кори, краснухи, паротита и туберкулеза не опасны для окружающих с любым иммунным статусом!
Некоторые прививки не входят в национальный календарь профилактических прививок, но это не значит, что они менее нужные. Просто государство не финансирует их закупку для массового применения. Дополнительные прививки, которые можно сделать по желанию и, как правило, за отдельную плату. Против:
— вируса папилломы человека
Кроме того, вы можете внести корректировки в календарь вакцинации своего ребенка, введя до года дополнительную дозу от пневмококковой инфекции, что обеспечит лучшую защиту, чем схема из 2-х доз, предусмотренная национальным календарем. Вакцинация от коклюша для подростков и взрослых, также не предусмотренная законодательством, защитит вашу семью и новорожденного от этой инфекции.
К нормальным вакцинальным реакциям, которые могут возникнуть примерно у 10% детей, относятся: повышение температуры; местные проявления (краснота, припухлость, отечность); изменение настроения, капризность, плаксивость, потеря аппетита.
Если речь идет о неживых вакцинах, то все эти явления, как правило, проявляются в первые сутки и в течение трех дней сходят на нет. После вакцинации живыми инъекционными вакцинами (КПК, ветряная оспа), реакции отсрочены и проявляют себя через 1-2 недели после прививки.
Есть и более редкие реакции на живые вакцины. В указанные выше сроки в зависимости от вакцины может появиться сыпь, увеличение слюнных желез, легкий кашель, першение в горле, небольшой насморк (уменьшенные симптомы болезни, от которой была сделана прививка).
Никакого специального лечения эти состояния не требуют. Облегчить симптомы можно при помощи жаропонижающих / болеутоляющих в возрастной дозировке. В редких случаях подъем температуры может вызвать фебрильные судороги.
Единственным способом сокращения риска осложнений является соблюдение противопоказаний к вакцинации. Для каждой вакцины еще на этапе клинических испытаний накапливается огромное количество данных о ее безопасности. Если выявляется, что у людей с состоянием Х вакцина приводит к неблагоприятному последствию Y, то указания об этом появятся в инструкции по применению и врач при сборе анамнеза должен будет выяснить, нет ли у вас состояния Х прежде, чем сделать вам прививку.
Никакие анализы и профилактический прием антигистаминных, жаропонижающих, витаминов никак не влияют на частоту истинных осложнений, которые невозможно предсказать.
Однако, следует отметить, что не все состояния, перечисленные в противопоказаниях в сочетании с вакцинацией обязательно дадут осложнения. Некоторые противопоказания существуют потому, что при вакцинации на их фоне невозможно различить истинную причину неблагоприятного события.
- Врачи
- Вакцинация
- Онлайн-консультация
- Цены
- Акции
- Консультация по детскому сну
- Услуги
- Годовое обслуживание
- Контакты
- О клинике
- Новое
- Лицензия
- Справки
- База знаний
- Отзывы
Читайте также: