Лучевая диагностика абсцесс головного мозга

Абсцесс головного мозга заболевание потенциально угрожающее жизни, требующее своевременной диагностики и неотложного лечения. К счастью магнитно-резонансной томографии, в большинстве случаев, достаточно для постановки правильного диагноза и разграничения абсцесса от других образований характеризующихся кольцевидным контрастным усилением.
Клиническая картина
Клинические проявления неспецифичны и в большинстве случаев, убедительных симптомов и признаков воспалительных изменений или сепсиса не имеется. Повышение внутричерепного давления, судороги и очаговый неврологический дефицит - являются наиболее распространенными клиническими симптомами. Прорыв абсцесса в желудочковую систему, приводит к внезапному и резкому ухудшению клинических проявлений и часто предвещает неблагоприятный исход. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа.
Патология
Выделяют четыре стадии что бы разграничить патологические изменения и радиологические находки:
- ранний церебрит На начальном этапе развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- поздний церебрит В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре образуется полость, заполненная гноем.
- ранняя инкапсуляция На следующей стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- поздняя инкапсуляция В дальнейшем капсула уплотняется, вокруг нее формируется зона глиоза.
Факторы риска
Факторы риска для гематогенного распространения включают [4]:
- сброс крови справа на лево
- врожденные пороки сердца
- легочные АВМ или АВ-фистулы, как проявления наследственной геморрагической телеангиэктазии
- бактериальные эндокардиты
- внутривенное введение наркотиков
- легочные инфекции
- абсцессы легкого
- бронхоэктазы
- эмпиема
- инфекции полостей носа
- абсцесс зуба
- системный сепсис
Возбудители
- стрептококки 35-50% [4]
- особенно S. pneumoniae [5]
- стерильный в 25%
- смешанные: в 10-90% случаев в зависимости от пробы [4]
- золотистый и эпидермальный стафилококк
- Грамм отрицательные посевы более характеры у детей
- листерии у беременных женщин и пожилых мациентов
- стрептококки группы B и E. coli у младенцев
Диагностика
Компьютерная томография и магнитно-резонансная томография демонстрируют схожую картину, в тоже время МРТ имеет больше возможностей в разграничении абсцесса от других патологических процессов с кольцевидным контрастным усилением.
1) ранний церебрит
-может быть не визуализироваться на КТ
-слабо отграниченное кортикальное или субкортикальная гиподенсивная зона с масс-эффектом без или с минимальным контрастным усилением
2) поздний церебрит
-нерегулярное кольцевидное контрастное усиление с гиподенсивным центром, более четко отграниченное чем при раннем церебрите
3) ранней инкапсуляции
-хорошо отграниченное образование с кольцевидным контрастным усилением (признак двойного кольца: наружное кольцо гиподенсивное, внутреннеее гиперинтенсивное) определяется в большинстве случаев
4) поздней инкапсуляции
-образование с гиподенсивной центральной полостью и тонкостенной капсулой с кольцевидным контрастным усилением
У пациентов с подозрением на внутримозговой сепсис, необходимо проведение пре- и постконтрастных МРТ, независимо от результатов компьютерной-томографии.
Типичные проявления включают:
- кольцо изо- или гиподенсной ткани, как правило, равномерной толщины
- центральная зона низкой плотности (жидкость/гной)
- перифиерическая зона низкой плотности (вазогенный отек)
- вентрикулит может проявляться как усиление эпендимы
- обструктивная гидроцефалия проявляется расширением желудочковой системы
МРТ, особенно расширенное/дополненное спектроскопией и диффузионно взвешенными изображениями, более чувствительна к диагностике абсцессов головного мозга.
- в центре сигнал низкой интенсивности (гиперинтенсивный по отношению к ЦСЖ)
- низкая интенсивность по периферии (вазогенный отек)
- кольцевидное контрастное усиление
- могут быть проявления вентрикулита при наличии гидроцефалии
- гиперинтенсивный сигнал в центре (гипоинтенсивный по отношению к ЦСЖ, не подавляющийся на FLAIR)
- гиперинтенсивный сигнал по периферии (вазогенный отек)
- капсула абсцесса может быть визуализирована в виде тонкого кольца, промежуточного и умеренно сниженного сигнала [2]
- повышение МР-сигнала на диффузионно-взвешенных изображениях в центральных отделах [9]
- проявление истинной рестрикции/ограничения диффузии (низкая интенсивность сигнала на ИДК(ADC) обычно
650 +/- 160 x 10-6 mm2/s [10])
кольцевидная зона с МР сигналом низкой интенсивности [7]
- замкнутая в 75%
- с гладкими контурами в 90%
- в большинстве случаев соответствующая зоне контрастного усиления
- признак двойного кольца: гиперинтенсивная линия отграничена cнаружи кольцом низкой интенсивности [7]
- относительный церебральный объем крови (rCBV) снижен в зоне перифокального отека, как в сравнении с белым веществом в норме, так и в зоне перитуморального отека при глиомах высокой степени злокачественности [3]
- поднятие пика сукцината относительно специфично но не абсолютно характерно для всех абсцессов
- могут быть высокие пики лактата, ацетата(продукты анаэробного гликозиа бактерий); аланина, валина, лейцин и изолецитина (в результате протеолиза)
- Cho/Crn и NAA пики снижены [10]
Дифференциальный диагноз
Дифференциальный диагноз абсцесса головного мозга проводится между образованиями характеризующимися кольцевидным контрастным усилением и следовательно дифференциальный ряд включает:
- метастазы или глиома высокой степени злокачественности (например глиобластома)
- абсцессы, как правило, имеют более гладкую внутреннюю стенку [3]
- дополнительные/сателлитные поражения указывают на инфекцию [3]
- абсцессы могут иметь капсулу с низкой интенсивностью/плотностью 2
- относительный церебральный объем крови повышет в глиомах всокой степени злокачественности и снижен в абсцессах [3]
- кольцо низкой интенсивности на SWI при глиобластомах [7]
- незамкнуто и неровное в 85%
- отсутствует признак двойного кольца
- кистозный компонент не имеет ограничения диффузии в отличии от абсцесса
- подострый инфаркт, кровоизлияние или гематома
- демиелинизация
- постлучевой некроз
Когда образование характеризуется кольцевидным усилением и центральным ограничением дифузии, дифференциальный диагноз значительно сужается, в то же время абсцесс головного мозга наиболее характерен, в дифференциальный ряд должны быть включены [6]:
а) Определение:
• Локализованный очаг инфекции в паренхиме головного мозга, обычно бактериального характера; грибковый или паразитарный характер встречается реже
• Выделяют четыре стадии развития абсцесса: ранний церебрит, поздний церебрит, ранняя инкапсуляция, поздняя инкапсуляция
б) Визуализация:
1. Общие характеристики абсцесса головного мозга:
• Лучший диагностический критерий:
о Визуализационная картина меняется в зависимости от стадии развития абсцесса
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка:
- Образованнее кольцевым характером накопления контраста: высокая интенсивность сигнала на ДВИ, низкие значения ИКД
- Гипоинтенсивный ободок на Т2-ВИ с перифокальным отеком
• Локализация:
о Обычно супратенториальная; до 14% образований имеют инфратенториальную локализацию
о В лобной доле (при синусите, одонтогенной инфекции), височной доле (при отомастоидите)
о Обычно на границе серого и белого вещества (при гематогенном инфицировании)
о Множественные поражения могут представлять собой септические эмболы
• Размеры:
о От 5 мм до нескольких см
• Морфология:
о Тонкостенное четко определяемое объемное образование с кольцевым характером контрастирования, имеющее внешние признаки кисты
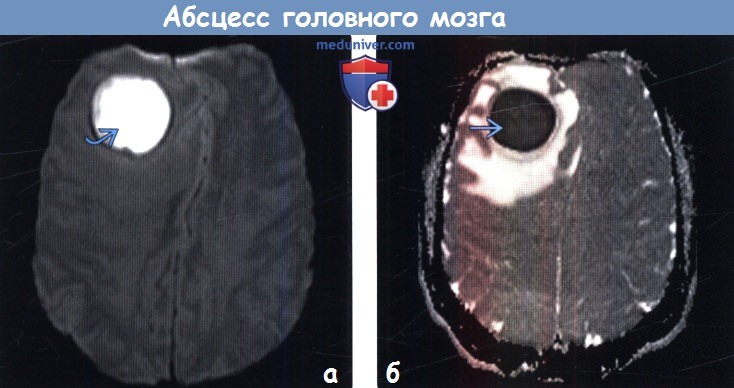
а) МРТ, ДВИ, аксиальный срез: у мужчины 20 лет с абсцессом в правой лобной доле определяется крупное объемное образование с четкими контурами и признаками ограничения диффузии.
(б) ИКД-карта, аксиальный срез: у того же пациента определяются очень низкие значения ИКД. Ограничение мобильности протонов, входящих в состав молекул воды, в полости абсцесса обусловлено присутствием некротического детрита, макромолекул, вязкостью гноя. Результаты исследований указывают на то, что стойкое или перемежающееся снижение значений ИКД в полости абсцесса после проведенной терапии является признаком реактивации инфекции или неудачного лечения.
3. МРТ признаки абсцесса головного мозга:
• Т1-ВИ:
о Ранний церебрит: плохо отграниченное от окружающих тканей объемное образование со смешанным гипо-/изоинтенсивным сигналом
о Поздний церебрит: гипоинтенсивные центральные отделы, изо-/слегка гиперинтенсивный ободок
о Ранняя инкапсуляция: край образования изо-/гиперинтенсивен по отношению к белому веществу (БВ); центральная часть гиперинтенсивна по отношению к СМЖ
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы
• Т2-ВИ:
о Ранний церебрит: плохо определяемое гиперинтенсивное объемное образование
о Поздний церебрит: гиперинтенсивная центральная часть, гипоинтенсивный край; гиперинтенсивная область перифокального отека
о Ранняя инкапсуляция: низкая интенсивность сигнала от ободка (обусловлено наличием коллагена, геморрагического компонента или парамагнитных свободных радикалов)
о Поздняя инкапсуляция: уменьшение выраженности отека и масс-эффекта
• Т2* GRE:
о Симптом двойного ободка на SWI (внешний гипоинтенсивный, внутренний гиперинтенсивный) полезен в дифференциальной диагностике с другими поражениями с кольцевым характером накопления контраста
• ДВИ:
о Увеличение интенсивности сигнала в области церебрита и абсцесса
о ИКД-карта: выраженное снижение интенсивности сигнала (низкий ИКД) в центральных отделах абсцесса
о Увеличение фракционной анизотропии (ФА) в полости абсцесса
• Постконтрастное Т1-ВИ:
о Ранний церебрит: фрагментарный характер накопления контрастного вещества
о Поздний церебрит: интенсивный характер накопления контраста по типу неравномерно выраженного ободка
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы:
- Капсула достигает наименьшей толщины на стороне, обращенной к желудочкам
• МР-спектроскопия:
о В некротическом ядре могут определяться пики аминокислот (0,9 ppm), лактата (1,3 ppm), ацетата (1,9 ppm), сукцината (2,4 ppm)
• ПВИ: более низкие значения rCBV в капсуле абсцесса по отношению к таковым в контрастируемых ободках опухолей
• Разрешающийся абсцесс: исчезновение гипоинтенсивного на Т2-ВИ ободка, повышение значений ИКД в центральной части абсцесса, исчезновение контрастирования (наступает в последнюю очередь):
о Мелкий участок кольцевого/очагового контрастирования может сохраняться на протяжении месяцев
4. Радионуклидная диагностика:
• ПЭТ: в абсцессе головного мозга-повышенный захват ФДГ и метионина, меченного изотопом углерода-11
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Советы по протоколу исследования:
о Мультипланарная МРТ ± с контрастным усилением, с получением ДВИ, ± МР-спектроскопия, ПВИ
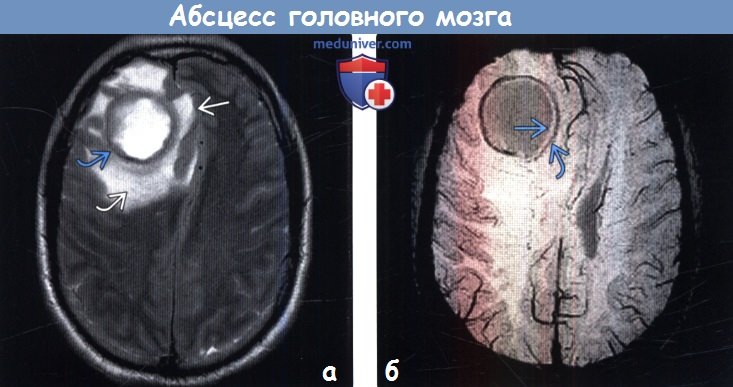
(а) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется гипоинтенсивный ободок, соответствующий стенке абсцесса, окруженного протяженным вазогенным отеком. Присутствует масс-эффект, субфальксная дислокация мозговых структур. Считается, что гипоинтенсивность сигнала от капсулы абсцесса на Т2-ВИ обусловлена свободными радикалами, вырабатываемыми фагоцитирующими макрофагами.
(б) MPT, SWI, аксиальный срез: у этого же пациента определяется симптом двойного ободка, характерный для абсцесса. Абсцесс ограничен двумя ободками, внешний из которых характеризуется гипоинтенсивным, а внутренний — гиперинтенсивным сигналом по отношению к содержимому полости.
в) Дифференциальная диагностика абсцесса головного мозга:
1. Глиобластома:
• Толстая стенка с узлом
• Низкая интенсивность сигнала на ДВИ (редко высокая, что имитирует абсцесс)
• Часто наблюдается геморрагический компонент
• Другие кистозные первичные новообразования также могут имитировать абсцесс
2. Метастатическое поражение паренхимы головного мозга:
• Объемное образование столстой стенкой, центральным некрозом с выраженным перифокальным отеком, часто множественное поражение
• Может быть представлено одиночным образованием с кольцевым характером накопления контраста
• Может имитировать абсцесс за счет ограничения диффузии на ДВИ
4. Разрешающаяся внутримозговая гематома:
• Наличие травмы или сосудистого поражения в анамнезе
• Обнаружение продуктов распада крови при МРТ
5. Подострый инфаркт головного мозга:
• Наличие инсульта, сосудистого распределения в анамнезе
• Гириформный >> кольцевой характер накопления контраста
г) Патология:
2. Макроскопические и хирургические особенности:
• Ранний церебрит (3-5 дней):
о Фокальная, но не локализованная инфекция
о Неинкапсулированное объемное образование, состоящее из полиморфноядерных лейкоцитов, отека, рассеянных очагов некроза, петехиальных кровоизлияний
• Поздний церебрит (от 4-5 дней до 2 недель):
о Слияние очагов некроза
о Ободок из воспалительных клеток, макрофагов, грануляционной ткани и фибробластов окружает некротическое ядро
о Пролиферация сосудов, перифокальный вазогенный отек
• Ранняя инкапсуляция (начинается через 2 недели):
о Коллагеновая капсула, хорошо отграниченная от окружающих тканей
о Расплавленное некротическое ядро, перифокальный глиоз
• Поздняя инкапсуляция (от нескольких недель до нескольких месяцев):
о Спадение центральной полости абсцесса
о Толстая стенка (коллаген, грануляционная ткань, макрофаги, глиоз)
3. Микроскопия:
• Ранний церебрит: гиперемированная ткань, содержащая полиморфноядерные лейкоциты, некротизированные кровеносные сосуды, микроорганизмы
• Поздний церебрит: прогрессирование некротического процесса, воспалительные клетки, фибробласты вырабатывают ранние ретикулиновые волокна по периферии абсцесса
• Ранняя инкапсуляция: пролиферация грануляционной ткани вокруг некротического ядра
• Поздняя инкапсуляция: множественные слои коллагена и фибробластов
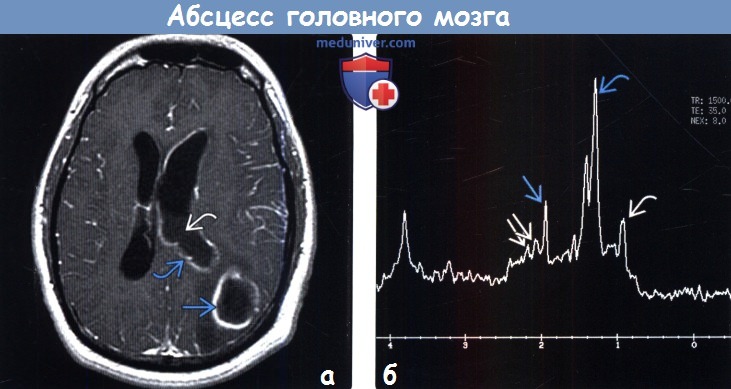
(а) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у пациента с гнойным абсцессом и вен-трикулитом определяется ободковый характер контрастирования образования, контрастирование эпендимы и детрит в желудочках.
(б) МР-спектроскопия (TR1500, ТЕЗ5): определяется спектр, характерный для бактериального абсцесса головного мозга. Присутствует высокий пик лактата на 1,3 ppm, ацетата на 1,9 ppm, аминокислот (валин, лейцин, изолейцин) на 0,9 ppm и сукцината на 2,4 ppm.
д) Клинические признаки:
1. Проявления абсцесса головного мозга:
• Наиболее частые признаки/симптомы:
о Головная боль (до 90% случаев); возможны судорожные приступы, изменение психического состояния, очаговая неврологическая симптоматика, тошнота, рвота
о Лихорадка наблюдается лишь в 50% случаев
• Другие признаки/симптомы:
о Увеличение СОЭ (75%) и числа лейкоцитов (50%), отсутствие лейкоцитоза не является основанием для исключения абсцесса
2. Демография:
• Возраст:
о Наиболее часто встречается на 3-м и 4-м десятилетии жизни; в 25% случаев - у пациентов
Редактор: Искандер Милевски. Дата публикации: 12.4.2019
Абсцесс головного мозга — очаговое скопление гноя в веществе головного мозга и является жизнеугрожающим состоянием, требующим незамедлительного лечения и быстрой идентификации при помощи инструментальных методов исследования.
Эпидемиология.
- Заболеваемость: примерно 1:100 000 в год
- М:Ж=2,3:1
- К группе высокого риска относятся пациенты с иммунодефицитом, СПИДом, а также больные, которым проводилась трансплантация костного мозга или органов.
Классификация
По этиологии:
- риногенные абсцессы мозга (вследствие гнойных ринитов, синуситов)
- отогенные абсцессы мозга (вследствие гнойных отитов, лабиринтитов, евстахиитов, мастоидитов)
- абсцессы в результате черепно-мозговой травмы
- метастатические абсцессы в результате гнойных поражений других органов, преимущественно лёгких.
По расположению очага абсцесса:
- абсцесс височной доли
- абсцесс мозжечка
- абсцесс лобной доли
- абсцесс теменной
- абсцесс затылочной доли
Клинические проявления.
Клинические проявления неспецифичны в тех случаях, когда нет убедительных данных за воспалительный процесс или сепсис.
Повышение ВЧД, судороги и фокальные неврологические нарушения – наиболее частые симптомы. В худших случаях многие абсцессы распространяются на вентрикулярную систему, что приводит к внезапному быстрому ухудшению состояния больного, и соответственно предвещает неблагоприятный исход.
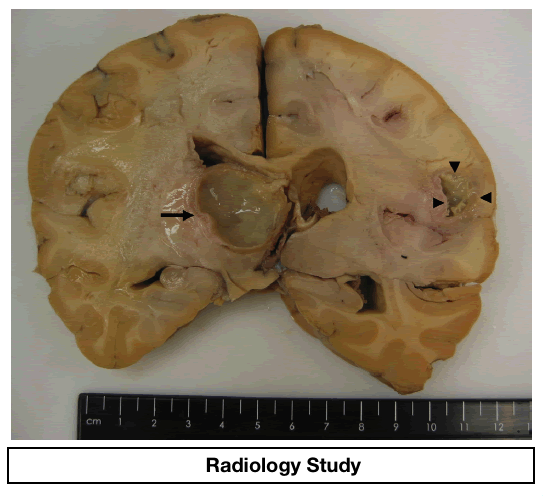
Абсцесс головного мозга является следствием роста патогенных микроорганизмов в паренхиме головного мозга, изначально приводящих к церебриту, а в дальнейшем – к формированию абсцесса.
Наиболее частым этиологическим фактором является прямое распространение инфекции (синусит, воспалительный процесс в среднем ухе), реже – гематогенная диссеминация. Еще реже абсцесс головного мозга формируется после травмы или хирургических манипуляций.
Выделяют 4 стадии абсцесса, как патоморфологически, так и радиологическими:
• ранний церебрит
• поздний церебрит
• ранняя инкапсуляция
• поздняя инкапсуляция
Факторы риска:
Факторы риска при гематогенной диссеминации включают в себя:
• левосторонний сброс крови при врожденных пороках сердца или легочная артериовенозной мальформация или фистуле
• бактериальный эндокардит (при внутривенном введении лекарств)
• заболевания легких (абсцесс легкого, бронхоэктазы, эмпиема)
• синоназальные инфекции
• зубной абсцесс
• сепсис
Микробиология:
• Streptococcus sp: 35-50%, особенно S. pneumoniae
• стерильный – 25 %
• смешанный: варьирует в зависимости от источника в пределах 10-90%
• Staphylococcus aureus и S. epidermidis – при нейрохирургических операциях
• Гр (-) флора – чаще у младенцев
• листерия – у беременных и пожилых
• у новорожденных – стрептококк группы B и кишечная палочка
Наиболее частые возбудителя у пациентов с иммунодефицитом:
• Toxoplasma gondii
• Nocardia asteroides
• Candida albicans
• Listeria monocytogenes
• Mycobacterium sp
• Aspergillus fumigatus
Картина абсцесса и на КТ, и на МРТ имеет схожие признаки, хотя МРТ способна лучше отличить абсцессы от очагов поражения с кольцевым усилением.
КТ
У пациентов с подозрением на абсцесс должны получены пре- и постконтрастные изображения при невозможности выполнения МРТ.
Типичные признаки:
• изо- или гиперденсивное кольцо ткани равномерной толщины
• центральное низкое затухание (жидкость/гной)
• окружающая область низкой плотности (вазогенный отек)
• вентрикулит
• обструктивная гидроцефалия возможна при внутрижелудочковом прорыве
МРТ
МРТ – более чувствительный и в совокупности с МРС и DWI более специфичный метод диагностики церебральных абсцессов.
1. Т1:
• низкая интенсивность центральной области (гиперинтенсивна по отношению к ЦСЖ)
• низкая интенсивность периферических областей (вазогенный отек)
• кольцевидное усиление
• может быть вентрикулит
2. Т2/FLAIR:
• высокая интенсивность центральной области (гипоинтенсивна по отношению к ЦСЖ, не ослабляется на FLAIR)
• высокая интенсивность периферических областей (вазогенный отек)
• капсула абсцесса может выглядеть как тонкий обод низкой интенсивности
3. DWI/ADC:
• высокий DWI-сигнал обычно в центре
• представляет истинную ограниченную диффузию (низкий сигнал на ADC, обычно -650+/-160 * 10^-6 mm^2/s)
• периферическая или неоднородная ограниченная диффузия; данная находка не является такой постоянной, поскольку около половины очагов с кольцевидным усилением могут не являться абсцессами
• значения ADC возрастают при успешном лечении
5. МР перфузия:
- rCBV снижен в окружающей зоне отека по сравнению и с нормальным белым веществом, и с отеком в случае высоко злокачественных глиом.
6. МР спектроскопия:
- увеличение пика сукцината – относительно специфичная черта, но не для всех абсцессов; могут быть высокие уровни лактата, ацетата, аланина, валина, лейцина и изолейцина, Cho/Crn отношение и уровень NAA снижены.
Лечение медикаментозное с применением различных антибиотиков, витаминов и ноотропных средств и нейрохирургическое, заключающееся в удалении абсцесса. Прогноз обычно благоприятный. Летальность исхода ниже 10 % .
Профилактика
Полноценное питание (употребление свежих овощей и фруктов, мясных продуктов, приём витаминов А, Е, С, а также витаминов группы B. Достаточный объём хирургической помощи по обеззараживанию раны при черепно-мозговых травмах. Своевременное лечение гнойных процессов в придаточных пазухах носа, внутреннем и среднем ухе. Своевременное лечение очагов инфекции в организме: фурункулов (гнойное воспаление волосяных луковиц), пневмонии (воспаление ткани легкого).
Под абсцессом понимают воспалительный процесс, ограниченный капсулой и развивающийся в результате попадания инфекции в органы или ткани. Абсцессы могут локализоваться в любой области организма, но чаще всего они располагаются в головном мозге и печени. Рассмотрим данные виды абсцессов.
Абсцесс головного мозга
Как правило, абсцесс головного мозга является осложнением основного заболевания. Так, инфекция может попасть в головной мозг при открытой черепно-мозговой травме, гнойном синусите или отите, фурункулах носогубного треугольника, менингите, сепсисе (заражении крови) или инфицировании раны после операции.
Выделяют три вида абсцессов в зависимости от их локализации:
- внутримозговые (в случае скопления гноя в веществе мозга);
- субдуральные (при скоплении гноя под твердой мозговой оболочкой);
- эпидуральные (в случае локализации гноя над твердой мозговой оболочкой).
Клиническая картина абсцесса головного мозга разнообразна: высокая температура, интенсивные головные боли, связанные с повышением внутричерепного давления. В тяжелых случаях может развиться спутанность сознания, которая выражается в неразборчивости или бессмысленности речи, а также жизнеугрожающие судороги, парезы или параличи (слабость и затруднение движения) рук и ног.

Подтвердит или опровергнет диагноз абсцесса головного мозга МРТ-диагностика. Магнитно-резонансная томография показывает изменения в веществе головного мозга на ранней стадии развития воспалительного процесса (церебрите). Данная стадия длится всего 3-5 дней, и за этот промежуток времени капсула абсцесса не успевает сформироваться.
На поздней стадии церебрита (от 5 до 14 дней) на фоне перифокального* отека головного мозга формируется участок некроза (полость, заполненная гноем). В ходе МРТ хорошо виден центральный некроз и сопровождающая его зона отека.
После 14-го дня формируется капсула абсцесса с обширной зоной отека вокруг него. МР-томография хорошо дифференцирует сам абсцесс, его капсулу и сопровождающий перифокальный отек. Чаще всего абсцессы головного мозга приходится дифференцировать с метастазами кистозного типа: основой в дифференциальной МРТ-диагностике этих состояний являются диффузионно-взвешенные изображения.
При МРТ отсутствует ионизирующее излучение, свойственное КТ и рентгенографии, поэтому МР-томография является абсолютно безопасной для здоровья человека процедурой. На этапе контроля лечения абсцесса МРТ может использоваться так часто, как этого требует здоровье пациента.

Абсцессы печени

Абсцессы печени могут быть пиогенными* или обусловленными амебиазом (инфекцией, поражающей толстую кишку с образованиями язв на ее оболочке) и микозом (грибковой инфекцией). При абсцессе печени пациент испытывает боли в правом боку, а в некоторых случаях болевые ощущения сопровождаются лихорадкой.
Абсцессы печени проходят три стадии развития, и МР-картина варьируется в зависимости от них. В первые 10 дней возникает некроз с мелкими участками разжижения. К 10-15-му дню некротический детрит рассасывается (на его месте теперь преобладает жидкость). После 15 дней еще сохраняется небольшое количество детрита, окруженного толстой фиброзной стенкой. МРТ дает возможность визуализировать заболевание на всех этапах.
Магнитно-резонансная томография позволяет идентифицировать абсцесс, локализовать его и определить размеры. Специальный режим диффузионно-взвешенных изображений придает абсцессу яркий МР-сигнал, а на ИКД-картах* - низкий.
Кроме того, МРТ позволяет оценивать динамику процесса в ходе лечения, ведь даже при своевременной терапии для излечения больших абсцессов могут потребоваться месяцы.
Нередко абсцессы сопровождаются тромбозом печеночных вен или воспалением желчного пузыря. По этой причине при абсцессе печени важно исключить его взаимодействие с желчными путями. Комплексное исследование органов брюшной полости и забрюшинного пространства позволит лечащему врачу оценить состояние не только печени, но и окружающих тканей.
Что такое абсцесс головного мозга и как он развивается
Абсцесс головного мозга - скопление гноя в паренхиме ГМ.
- Заболеваемость: примерно 1:100 000 в год
- М:Ж=2,3:1
- К группе высокого риска относятся пациенты с иммунодефицитом, СПИДом и больные, которым проводилась трансплантация костного мозга или органов.
- В половине случаев происходит прямое распространение инфекции (синусит, воспаление среднего уха)
- 25% - гематогенные
- Другие причины: посттравматические абсцессы, инородные тела (дренажи ЦСЖ).
- Обычно смешанная флора
- Часто стрептококки и стафилококки.
- Граница между серым и белым веществом (кортикомедуллярный стык)
- Часто лобная и теменная доли.
Клинические проявления
Абсцесс головного мозга имеет специфические симптомы , а именно классическую триаду (лихорадка, головная боль и очаговая неврологическая симптоматика) встречается менее чем у 50% больных.
Какой метод диагностики абсцесса мозга выбрать: МРТ, КТ, ангиографию
Картина зависит от стадии заболевания (ранний и поздний церебрит, стадия ранней и поздней капсулы).
Первая стадия (ранний церебрит, 3—5-й день): При КТ обычно видна субкортикальная гиподенсная зона в белом веществе, а на Т2-ВИ - гиперинтенсивный очаг
- Контрастное усиление очага наблюдается не всегда
- Неотчетливо визуализируются очаги, накапливающие КС.
Вторая стадия (поздний церебрит, от 4-го дня до 2-й недели): Центральный гиподенсный участок при КТ и гиперинтенсивный очаг на Т2-ВИ (некроз)
- Краевое контрастное усиление
- Перифокальная гиперинтенсивная зона на Т2-ВИ (перифокальный отек).
Третья стадия (начало образования капсулы, 2-я неделя):
- Центральный гиподенсный участок при КТ и гиперинтенсивный очаг на Т2-ВИ (некроз)
- В зоне центрального некроза часто наблюдается снижение ИКД
- На изображениях, взвешенных по протонной плотности, и Т2-ВИ виден изоинтенсивный или гипоинтенсивный ободок (капсула абсцесса)
- Характерно отчетливое контрастное усиление в виде кольца, толщина которого вблизи поверхности мозга больше, чем около эпендимы (капсула абсцесса)
- Часто имеются дочерние абсцессы.
Четвертая стадия (стадия сформированной капсулы, недели-месяцы): В дальнейшем капсула спадается
- Отек и объемное воздействие уменьшаются
- Контрастное усиление (рубцевание) может сохраняться на протяжении нескольких месяцев
- Абсцессы у больных с иммунодефицитом: капсула тоньше, и менее выражено контрастное усиление
- Глюкокортикоиды уменьшают отек мозга и объемное воздействие
Что хотел бы знать лечащий врач
- Дочерние абсцессы
- Локализация
- Размер
- Динамика картины в процессе лечения
Какие заболевания имеют симптомы, схожие с абсцессом головного мозга
Метастазы и мультифокальные глиальные опухоли высокой степени анаплазии:
- Относительный регионарный церебральный объем крови (орЦОК) на перфузионных изображениях как минимум в 2 раза выше, чем в нормальном белом веществе.
- ИКД в зоне некроза обычно повышен
- МРС: высокие концентрации лактата в опухолевых кистах, аминокислот - в нелеченых абсцессах; высокая концентрация общего холина исключает очаговое воспалительное поражение; однако низкая концентрация общего холина не является показателем очагового воспаления.
Паразитарные заболевания, к примеру, токсоплазмоз:
- Часто страдают лица с иммунодефицитом
- Результаты исследования ЦСЖ
Лучевой некроз:
- ИКД в зоне некроза обычно повышен
Гематома в фазе рассасывания:
- На Т2*-ВИ визуализируется кровь
- В анамнезе – кровоизлияние в мозг
Тромбированная аневризма:
- Обычно локализуется в виллизиевом круге
- Другое клиническое течение
Лечение
Лечение абсцесса головного мозга осуществляется по нескольким направлениям:
- Показания к дренированию абсцесса: размер абсцесса более 2,5 см или наличие объемного воздействия
- Дополнительная антибиотикотерапия в соответствии с антибиотикограммой
- Антибиотикотерапия является единственным методом лечения при наличии сопутствующего менингита, эпендиматита, гидроцефалии и факторов риска, являющихся противопоказанием к операции
- Лечение продолжается в течение 6-8 нед.
Врачи каких специальностей диагностируют и лечат абсцесс мозга
- Невропатолог (описание неврологической симптоматики)
- Нейхорирург (выбор тактики лечения)
- Врач функциональной диагностики (дифференциальный диагноз с другими заболеваниями ГМ)
Прогноз
- Летальность в настоящее время составляет 8-10%
- Летальность у пациентов после трансплантации - 80-90%
Возможные осложнения
- Самым частым клиническим осложнением является эпилепсия.

Абсцесс головного мозга. МРТ, Т2-ВИ в аксиальной плоскости (а), Т1 -ВИ во фронтальной плоскости после введения КС (Ь), диффузионно-взвешенные изображения в аксиальной плоскости (с) и карта ИКД (d).В правых теменной и затылочной долях визуализируется
Читайте также:


