Меновазин при воспалении седалищного нерва
Частая проблема у взрослого населения — защемление седалищного нерва или ишиас, требующий серьезного подхода к лечению. Иначе последствия для здоровья серьезные: ограничение подвижности или инвалидность.

Пик заболеваемости приходится на возраст — 30-35 лет. Бывает, что дегенеративные изменения в мягких тканях вокруг позвоночного столбца начинают проявляться уже в более молодом возрасте.
Анатомическое расположение седалищного нерва
Седалищный нерв — один из самых длинных, крупных стволов периферической нервной системы в организме взрослого человека. Берёт начало от пояснично-крестцового сплетения. Предназначение нерва — оснащение нервами органов и тканей, нижних конечностей.
Чаще всего диагностируется ишиас — воспаление нерва или синдром, способный привести к сбою функций многих систем и органов, дегенеративным процессам в позвоночнике, нарушению сгибательной функции в коленном суставе

Воспаление или защемление седалищного нерва
Защемление нерва нельзя считать отдельной патологией. Это – симптом, вызванный нарушением функций внутренних органов. Чаще всего наблюдается развитие болезни по типу люмбаго либо ишиаса с основным симптомом — боль в пояснице с отдачей в ногу.
Боль может возникнуть практически на любом участке в случае травмирования ноги, области таза, компрессии нерва, ущемления фиброзными тяжами. Провоцирующие факторы приводят к сдавливанию отдельного участка тканей.
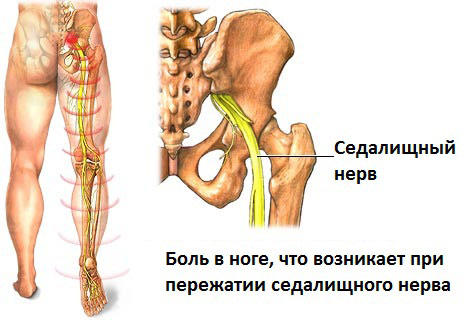
Невропатия — заболевание нервной системы на периферии. Это синоним ишиаса либо радикулита в случае воспаления, повреждения, защемления корешков спинномозговых нервов. При невропатии формируется корешковый синдром, начинают развитие невропатические боли с локализацией в ягодицах, постепенной миграцией в нижние конечности сзади.
Симптомы и характер болей
При защемлении нерва основной синдром – болезненность в пояснице с отдачей в ногу.
По интенсивности бывает разной:
- жгучая и нестерпимая с трансформацией в поясничный отдел позвоночника при ишиасе
- сильная в голени, подколенной ямке бедра при развитии невралгии
- по типу прострела с отдачей ягодичную область.
Основные симптомы при защемлении нерва:
- При защемлении нерва сгибательная способность ног в коленном суставе нарушается. Конечность начинает плохо гнуться при ходьбе и выносится вперёд. В стопах и пальцах ног явно утрачивается двигательная способность мышц. Боль усиливается при опускании ноги вниз.
- При ишиалгии боль режущая, колющая, жгучая, с внезапным возникновением в тазобедренной области. Чаще приступы начинают проявляться после физической (эмоциональной) нагрузки в случае переохлаждения, увеличения нагрузки на позвоночный столб.
- При ишиасе явно снижается чувствительность кожных покровов. Дополнительные признаки – онемение, чувство покалывания и мурашек по телу в случае нарушений со стороны вегетативной системы, тяжесть в икроножных мышцах, боль по всей длине нерва, начиная от поясницы и до пяток.
- При невропатии болевой синдром – острый, стреляющий с локализацией вверху ягодиц либо в нижней части с постепенным спуском по задней поверхности бедер под колено, голени.
Характерные симптомы в случае развития воспалительного процесса:
- парестезия, снижение чувствительности в ноге с появлением покалывания кожи в области задней части, чувства онемения;
- иннервация работы органов таза в случае сдавливания волокон нервной системы (симпатическая, парасимпатическая, вегетативная);
- сбой двигательных функций на фоне защемления двигательных нервных волокон с возникновением чувства слабости в мышцах, голени, бедрах, ягодицах;
- пациент начинает прихрамывать, видоизменяется походка.
Другими признаками являются:
- покраснение, отечность кожи;
- повышение потливости ног;
- усиление боли при длительной ходьбе, пребывании в долгом положении сидя, лежа на жесткой поверхности, когда пациент начинает принимать вынужденное положение;
- уменьшение икроножной ягодичной либо бедренной мышцы в размере при тяжелом течении патологии;
- трудности при сгибании голени, пальцев ног;
- временная обездвиженность мышечных тканей в задней части бедер.
Причины воспаления или защемления седалищного нерва
Иногда банальное переохлаждение поясницы или простуда приводит к ишиасу, если человек застудил спину при низкой температуре.
Спровоцировать могут разные факторы:
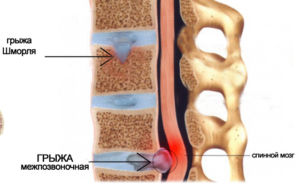
- опухоль позвоночника, сдавливание нервных волокон;
- остеохондроз поясничного отдела,межпозвоночная грыжа;
- травма позвонков со смещением позвонков либо подвывихом (вывихом);
- переохлаждение поясничной области или избыточный вес;
- опоясывающий герпес или алкоголизм;
- неврит на фоне воспалительного процесса в органах малого таза;
- сахарный диабет при нарушении нормальной подпитки нервных волокон;
- туберкулез позвоночника, рассеянный склероз.
Причины развития нейропатии — сахарный диабет, алкоголизм, т.е. метаболические нарушения под влиянием ряда токсических продуктов. Ишиас как раз и развивается на фоне нейропатии, поэтому перед лечением важно выяснять, какое именно заболевание привело к развитию патологии.
Диагностика
Прежде чем устранять защемление важно выявить провоцирующие факторы, этиологию развития болезни.
Лечит заболевание врач–невропатолог (невролог), к кому и нужно обратиться при подозрении на ишиас, появлении невыносимой боли. Для назначения эффективного лечения врач перенаправит на консультацию к нейрохирургу, физиотерапевту, вертебрологу, сосудистому хирургу.
Основной метод диагностики — рентгенография с исследованием снимков для подтверждения (исключения) дегенеративных изменений костной ткани.
Дополнительные методы:
- радиоизотопное сканирование позвоночного столба при подозрении на онкологию;
- анализ крови, мочи;
- компьютерная томография;
- УЗИ.
Первая помощь при приступе в домашних условиях
В качестве оказания первой помощи при приступах ишиаса важно пациентам:

- устранить любые движения;
- лечь на жесткую поверхность;
- обездвижить полностью пораженную конечность;
- принять обезболивающий препарат (Спазмалгон, Но-шпа, Анальгин);
- соблюдать постельный режим, пока болевой синдром не пойдёт на спад.
Методы лечения
Только комплексная терапия позволит устранить неприятные проявления в седалищном нерве. Первичное лечение — медикаментозное для снятия воспалительного процесса, обезболивания.
Дополнительно показано физиолечение, электрофорез, аппликатор Кузнецова, фитотерапия, гирудотерапия и народные средства, мочегонные препараты при отечности пораженных участков.
В основе лечение – препараты группы НПВП для оказания противовоспалительного, анальгезирующего эффекта:
- Мелоксикам.
- Нимесулид.
- Мовалис.
- Напроксен.
- Диклофенак.
- Амелотекс.
Действие других препаратов направлено на снятие нейрогенного воспаления, нормализации местного кровообращения:
- кортикостероиды (Дексаметазон, Метипред) при невропатии с острым течением;
- противоотечные средства (Фуросемид, Сорбитол, Лазикс);
- миорелаксанты (Реланиум, Баклофен, Мидокалм, Фенибут);
- антиоксиданты ( Церебролизин, Актовегин) для нормализации реологических свойств крови;
- биогенные стимуляторыи вегетотропные средства(Плазмол, Пирогенал, Бийохинол, Эглонил, Платифиллин, Феназепам);
- мультивитаминные препараты с противовоспалительным эффектом (Тригамма, Нейровит, Мильгамма, Нейробион, Комбилипен).
При ишиасе для облегчения болей с разогревающим раздражающим эффектом помогают местные мази – Вольтарен, Эмульгель Апифор, Наятокс. Крема, гели с экстрактом стручкового перца, камфоры – Випросал, Капсикам, Финалгон, Нурофен.
Если беспокоят сильные боли, то назначаются отвлекающие противовоспалительные препараты – Эфкамон, Апизартрон, Меновазин, Димексид, Випраксин с местным применением.
При выраженных болях на фоне нейтропении, трофических нарушений в помощь – Пахикарпин, Бензогексоний для нормализации синаптической нейронной передачи. Если боль усиливается, то показаны гормональные стероидные средства.
При невыносимых болях в суставах пациентам назначаются уколы анальгетиков (Трамадол, Ксефокам, Анальгин) с введением в виде уколов в инъекциях.
Гормональные инъекции применяются в редких случаях при выраженном воспалении, отечности в области мягких тканей и малого таза. Возможно введение блокад из местных анестетиков (Ультракаин, Новокаин) в область пучка седалищного нерва либо в поясницу для полной блокировки нервных импульсов.
ЛФК — незаменимая часть терапия при ишиасе, защемлении нерва. Проводится в период реабилитации, когда болевой синдром начинает идти на спад. Комплекс специальных упражнений разрабатывается лечащим врачом. Цель — распределение равномерной нагрузки на обе стороны тела.
Один из вариантов упражнением с выполнением до 10 раз, итак до 8-10 сеансов подряд с длительностью по 35 минут, постепенно увеличивая нагрузку:
- Подвести ноги к туловищу, обнять под коленями руками, прижав к себе. Зафиксировать положение на 35 секунд.
- Выровнять ноги по стойке смирно. Поднять носки вверх, руки по швам. Потянуться на пятках, покачаться в разные стороны, итак до 15 минут, Далее – расслабиться.
- Повернуться набок, притянуть ноги животу. Тянуть слегка носочки.
- Лежа на животе поднимать туловище с помощью рук, выполняя отжимания и не напрягая сильно ноги.
Неправильные манипуляции могут лишь ухудшить ситуацию, привести к усилению неприятных болевых симптомов.
Физиотерапия дает хороший эффект при ишиасе, основные разновидности:

- магнитотерапия и лазеротерапия;
- электрофорез с применением Диклофенака;
- ультразвук и ударно-волновая терапия;
- дарсонваль процедура и УВЧ;
- массаж и иглорефлексотерапия.
Цель физиопроцедур — устранить зажимы нервных корешков, восстановить чувствительность (подвижность) ног, предотвратить возможные рецидивы основного заболевания, поспособствовать расслаблению мышц.
Массаж показан при ишиасе для ягодичной, поясничной части, голеней, стопы, бедер. Желательно провести 8-10 сеансов длительностью до 30 минут для достижения устойчивых результатов.
При проведении массажа можно обрабатывать участки поражения мазями или сочетать массаж с лечебной гимнастикой для нормализации кровообращения на пораженных местах. Рекомендуется массировать поясничную зону, бедра, голени и стопы.
В сочетании с лечебной гимнастикой и под руководством опытного инструктора массаж приносит вполне хорошие результаты.
Лечение народными средствами
При защемлении нерва поможет прикладывание сухого тепла в качестве отвлекающей процедуры. Тепло хорошо помогает устранить боль, снять спазмы мышц. Дополнительно желательно сочетать с рефлексотерапией, расслабляющим массажем.
В помощь при лечении в домашних условиях – компрессы, китайские средства, целебные растения:

- перцовый пластырь для приклеивания к пораженным участкам, оставляя на ночь;
- яблочный уксус для растираний;
- настойка восковой моли;
- солевые повязки;
- настой из корня лопуха, цветков календулы, конского щавеля, девясила.
Народные снадобья могут быть вполне эффективными для снятия боли.
Лечение при беременности
У женщин при беременности на поздних сроках часто случается ущемление (раздражение) нервного ствола. Причина — нагрузка возрастает на позвоночный столб.
Лечить беременную должен квалифицированный врач-невролог:

- Врач – вертебролог может назначить упражнения по растяжке позвоночника, расслабления мышц по окружности.
- Если боль вызваны невритом (ревматизм), то в помощь — лечебная гимнастика для укрепления мышц спины, травяные компрессы на спирту для нормализации кровотока, помогут ванны с растворением соли 12 кг на 135 л воды.
- Снять сильный болевой синдром поможет мануальная терапия, поскольку многие медикаменты для беременных женщин находятся под запретом. Терапия позволит улучшить микроциркуляцию тканей в пораженной области, снять спазм мышечный, нивелировать воспалительные проявления.
- В щадящем режиме, комфортных условиях назначаются физиопроцедуры (иглоукалывание, массаж).
Лечение седалищного нерва по Неумывакину
По мнению доктора Неумывакина, лечить ишиас и сохранить при этом кислотно-щелочной баланс в организме аптечными препаратами практически невозможно. Шлаки, токсины в организме накапливаются годами, когда в итоге между кислотами и щелочами возникает особый дисбаланс.
В основе методики — перекись водорода и пищевая сода. Именно данное сочетание компонентов дает при ишиасе хорошие результаты. Неумывакин указывает, на то, что принимать перекись водорода нужно внутрь.Организм начнет получать изрядную порцию кислорода при разложении раствора H2O2 на отдельные элементы: свободный кислород и воду.
Методика проста в исполнении:
- Для поддержки иммунитета принимать перекись водорода внутрь необходимо натощак (за 1 час до еды).
- Начинать питье водного раствора перекись с 2 капель трижды в день, для чего 1 каплю перекиси развести в 350 мл теплой воды.
- Итак, постепенно увеличивать дозу до 10 капель, прибавляя по одной ежедневно.
- Через 10 дней сделать перерыв на 3 дня и продолжить прием, начиная уже с 10 капель и сводя до минимума, до 1 капли.
Осложнения и последствия болезни
Если начать лечение ишиаса вовремя, то прогноз – благоприятный.
Если бездействовать то воспалительный процесс при ишиасе продолжит свое пагубное действие и осложнения неизбежны:
- снижение подвижности, парапарез, паралич нижних конечностей;
- атрофия мышц;
- в итоге — инвалидизация.
Профилактика
Не допустить прогрессирования патологии, значит, соблюдать несложные правила:
- носить правильную удобную обувь;
- следить за осанкой, особенно при сидячей работе, долгом времяпрепровождении за компьютером;
- оснастить рацион витаминами, магнием, кальцием;
- укреплять мышечный корсет спины и корректировать с раннего детства, устраняя асимметрию.
Если дозировать физические нагрузки (поднятие тяжестей), то вряд ли неврит седалищного нерва начнет беспокоить уже в молодом возрасте.
Воспаление седалищного нерва - явление распространенное и неприятное. Заболевание проявляется резкой болью при движениях, что нарушает привычный образ жизни человека и ограничивает работоспособность. Одним из распространенных методов лечения являются наружные медикаментозные средства - мази. Их применение позволяет уменьшить болевой синдром и восстановить утраченную активность. Какую мазь использовать при защемлении седалищного нерва и как правильно ее применять, следует знать.
Особенности заболевания

Седалищные нервы - самые крупные парные нервы в человеческом организме. Именно они отвечает за чувствительность и движения нижних конечностей. Их диаметр достигает 1 см. Седалищный нерв берет свое начало в полости малого таза, затем проходит через мышечную ткань ягодицы. Спускаясь вниз расходится на несколько небольших частей, контролирующих мышцы, суставы и ягодицы. В области подколенной ямки его ответвления образуют большеберцовую и малоберцовую ветвь, отвечающие за чувствительность и движения голени и стопы.
Воспаление седалищного нерва происходит вследствие сдавливания его корешков без нарушения целостности оболочки. Чаще всего воспалительный процесс локализуется в пояснично-крестцовом отделе, там где и берет свое начало нерв.
Причиной этого могут быть различные факторы:
- позвоночная грыжа;
- деформация позвонков;
- остеохондроз;
- плоскостопие;
- травмы;
- неправильно проведенная внутримышечная инъекция в ягодицу;
- переохлаждение;
- сахарный диабет;
- чрезмерные нагрузки на позвоночник;
- сидячий образ жизни.
Лечение седалищного нерва медикаментами проводится с учетом основной причины воспаления. Терапия изначально направлена на устранение симптоматики заболевания.
Симптомы патологического процесса
Воспаление седалищного нерва, ишиас, пояснично-крестцовый радикулит - это названия одного и того же заболевания. Симптоматика патологии может незначительно отличаться, в зависимости от причины ее развития. У одних людей болезнь может характеризоваться незначительным дискомфортом, у других - вызывает острую боль, которая не дает нормально сидеть, спать, ходить.
Основные симптомы воспаления:
- нарастающий болевой синдром в ягодице с одной стороны, который при отсутствии адекватного лечения впоследствии распространяется и на другую;
- онемение воспаленной области;
- жжение в ногах;
- общая слабость;
- спазмы мышц.
При появлении тревожных симптомов необходимо обратиться к врачу для выявления основной причины патологии. Только на основании полученных данных исследования назначается курс лечения. Терапия проводится комплексно, с применением внутренних и наружных средств. Мази при воспалении седалищного тройничного нерва являются вспомогательными препаратами. Они помогают снизить болевой синдром и значительно ускоряют процесс выздоровления.
Какие мази применяют для лечения при ишиасе

Основным преимуществом мазей является то, что они имеют точечное воздействие. При этом вероятность развития побочных явлений является минимальной, так как активный компонент попадает в кровь в незначительном количестве и не способен оказывать негативное влияние на организм.
Ниже кратко описаны основные виды мазей при воспалении седалищного нерва, их особенности:
- Гомеопатические. Способствуют биологической регуляции организма: улучшают обмен веществ, ускоряют циркуляцию кровотока, снимают боль, повышают иммунитет. Недостаток - медленное действие.
- Согревающие. Действие на воспаленный участок происходит за счет, выделяемого тепла. В результате этого защемленная мышца расслабляется и освобождает нервный корешок. В итоге кровь восстанавливает свою циркуляцию в поврежденном участке, и воспаление снижается.
- Раздражающего действия. Принцип действия основан на отвлекающих эффектах. При использовании препарата раздражаются кожные рецепторы, отвлекающие от основного источника боли. В результате этого кожа выделяет определенные вещества, улучшающие циркуляцию крови в проблемном участке, что способствует устранению боли и снятию воспаления.
- Хондропротекторы. Эти препараты восстанавливают хрящевую ткань между дисками. Назначаются для предупреждения рецидивов, результат терапии достигается спустя 3-4 месяца после начала приема.
- Нестероидные противовоспалительные (НПВС). Высокоэффективные препараты быстрого действия. Недостатком является большое количество противопоказаний. Допустимо применение только по рекомендации врача.
- Комбинированные. Особенностью средств является то, что они сочетают несколько свойств одновременно. Чаще всего они снимают воспаление и снижают боль, но также могут способствовать рассасыванию тромбов и улучшению кровообращения в нижних конечностях.
Как применять?
Перед тем, как лечить воспаление седалищного нерва в домашних условиях необходимо изучить правила использования мазей:
- Изначально следует провести тест на аллергию. Для этого средство наносится на небольшой участок кожи. Если спустя 40 минут никаких высыпаний не появилось, мазь можно использовать.

Использовать мази при ишиасе можно от двух недель до одного месяца. Более точные данные о длительности лечения приводит лечащий врач, исходя индивидуальных особенностей пациента и тяжести заболевания.
Гомеопатические препараты
В состав этих мазей входят натуральные компоненты. Они обладают щадящим действием на организм. Поэтому их применять рекомендуется, если заболевание характеризуется незначительным дискомфортом. Максимальный результат лечения достигается спустя 2-3 месяца.
Рекомендуемые мази при воспалении седалищного нерва.
- "Траумель С". В состав мази входят 14 натуральных компонентов. Средство оказывает противовоспалительное, регенерирующее, обезболивающее действие. В период обострения наносить мазь ежедневно, а профилактических целях - дважды за неделю.
- "Цель Т". Оказывает противовоспалительное, хондропротекторное, обезболивающее действие. На протяжении дня применять до 5 раз.
Согревающие мази

В составе мазей присутствуют согревающие вещества. Их действие помогает усилить циркуляцию лимфы в воспаленном участке, улучшить обмен веществ и способствует расслаблению зажатой мышечной ткани. После нанесения средства появляется ощущение тепла и покалывания. Кожа в обработанном месте становится красной. Результат действия ощущается уже через несколько секунд.
Ниже приведен список мазей для лечения седалищного нерва в домашних условиях, обладающих согревающим действием:
- "Капсикам". Действующие компоненты: диметилсульфоксид, масло терпентинное, камфора рацемическая, нонивамид, бензилникотинат. Быстро оказывает обезболивающее и расслабляющее действие. Следует четко соблюдать суточную дозировку средства, так как при игнорировании этих рекомендаций появляется сильное жжение и покалывание. Наносить на воспаленный участок трижды в день с периодичностью в 4 часа.
- "Спасатель Форте". Основой являются: пчелиный воск, облепиховое и лавандовое масло, экстракт чайного дерева и эхинацеи. Согревающий эффект достигается через 5-10 минут после нанесения. Применять до 3 раз в течение дня.
- "Гимнастогал". Мазь включает гидроксин, метил-транс, метоксибензил и другие вещества. После нанесения желательно сделать массаж, что улучшит эффективность мази. Применять дважды в день.
Раздражающие средства
В состав этих средств входят пчелиный или змеиный яд, красный перец, эфирные масла. Все эти компоненты оказывают раздражающее действие, что снижает восприятие основной боли.
Ниже перечислены эффективные раздражающие мази. При воспалении седалищного нерва они приносят быстрое облегчение:
- "Випросал". Препарат производится на основе яда гюрзы. Также в составе присутствуют камфора, пихтовое масло, парафин, глицерин, вазелин. После нанесения средства на кожу следует провести массаж. Частота применений - до трех раз на протяжении дня.
- "Апизартрон". Трехкомпонентное средство на основе пчелиного яда, аллилизотиоцианата и метилсалицилата. Мазь оказывает раздражающее действие, тем самым снижая основной болевой синдром и воспаление. Использовать трижды в течение дня до полного устранения неприятной симптоматики.
- "Финалгон". Активные вещества - нонивамид, никобоксил. При нанесении средства на воспаленный участок следует слегка втереть его в кожу. После процедуры вымыть руки с мылом. Регулярность применения - 2 раза в сутки.
Хондропротекторы
Данные препараты при симптомах воспаления седалищного нерва применяются, если причиной заболевания является остеохондроз. Мази способствуют восстановлению хрящей, расположенных между дисками позвоночника в области поясницы.
- "Хондроксид". Активные компоненты: хондроитина сульфат, диметилсульфоксид. Распределить мазь по поверхности кожи и в течение 2-3 минут втирать ее. Длительность применения - от 2 недель до 3 месяцев. Регулярность нанесения в день - до 3 раз в день.
- "Терафлекс М". Действующие компоненты: гидрохлорид глюкозамина, масло перечной мяты, хондроитина сульфат, камфора. Мазь нанести на воспаленный участок и втирать до полного впитывания в кожу. Регулярность применения в день - 3 раза.
Группа НПВС
Данная группа лекарственных средств является наиболее обширной и быстродействующей. Но главный их недостаток - наличие большого количества противопоказаний. Допустимо их применение только по рекомендации лечащего врача.
Действенные обезболивающие и противовоспалительные мази при воспалении седалищного тройничного нерва перечислены ниже:
- "Диклофенак". Активное вещество - диклофенак натрия. Снимает воспаление и устраняет скованность движений. Средство следует наносить легкими втирающими движениями. Регулярность применения в день - до 4 раз.
- "Вольтарен". Действующий компонент - диклофенак натрия. Препарат снимает отечность, воспаление и купирует боль. Использовать мазь трижды на протяжении дня ежедневно 2 недели.
- "Кеторол". Активный компонент - кетопрофен. Средство аналогичного действия, как и предыдущие. Регулярность применения мази при воспалении седалищного нерва - 1-2 раза на протяжении дня. Длительность терапии - 14 дней.
Комбинированные
Эта группа лекарств оказывает комплексное действие на воспаленный участок. Самым распространенным комбинированным средством является "Долобене". Действующие компоненты: гепарин натрия, диметилсульфоксид, декспантенол.
Мазь оказывает противоотечное, противовоспалительное действие. Применяется от 2 до 4 раз в день под повязку до полного устранения дискомфорта в области поясницы.
Народные рецепты при воспалении седалищного нерва

Наряду с медикаментозными средствами допустимо применение и народных мазей на основе натуральных компонентов.
Лучшие мази при воспалении седалищного нерва из арсенала народных средств следующие:
- На основе конского каштана. Измельчить до консистенции порошка 4 каштана. Смешать их с 50 мл барсучьего жира. Наносить средство дважды в день на протяжении 1 месяца.
- На основе прополиса. Одну палочку прополиса залить 500 мл водки. Выдержать 10 дней в темноте. Применять в такой пропорции: 10 капель настойки, 30 г меда, 20 г сливочного масла. Этот состав наносить на воспаленный участок 2 раза в день. Курс терапии - 1 месяц.
Противопоказания

Применение мазей имеет ряд противопоказаний, на которые стоит обращать внимание.
Нельзя использовать средства:
- при индивидуальной непереносимости компонентов;
- при вынашивании плода;
- при наличии открытых ран на воспаленном участке;
- во время лактации;
- в возрасте до 12 лет.
Перечень ограничений является обобщенным, поэтому при использовании конкретного средства следует внимательно изучать приложенную к нему аннотацию.
Отзывы специалистов
Устранение неприятных симптомов и лечение ишиаса (воспаления седалищного нерва) с помощью мазей следует рассматривать как дополнение к основной терапии, так как лечебные компоненты при наружном применении способны проникать только в мягкие ткани, практически не затрагивая позвоночные диски и суставы.
Преимуществом мазей, по мнению специалистов, является то, что они способны быстро снимать болевой синдром малой и средней интенсивности. Это дает возможность уменьшить прием лекарств внутрь и снизить нагрузку на организм.
Любую мазь из предложенных выше можно найти в аптеке. Но это не означает, что их можно бесконтрольно использовать. Лечение воспаления седалищного нерва должно назначаться врачом на основании причины его развития. Иначе самолечение может спровоцировать переход патологии в хроническую форму, и тогда дискомфортные ощущения будут проявляться регулярно.
Читайте также:


