Нарушение рефлексов при энцефалопатии

Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.
МКБ-10
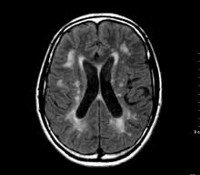
- Причины ДЭП
- Патогенез
- Классификация
- Начальные проявления
- Симптомы ДЭП II-III стадии
- Диагностика
- Лечение ДЭП
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.

Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.
Постоянная усталость, нарушения сна, забывчивость и проблемы с концентрацией внимания далеко не всегда становятся признаками стресса и переутомления на работе. Даже в достаточно молодом возрасте (до 40 лет) они могут быть симптомами первой стадии такого цереброваскулярного заболевания, как дисциркуляторная энцефалопатия. Основной причиной недуга является сосудистая патология, возникающая на фоне артериальной гипертензии и атеросклероза. Но это далеко не единственные, хотя и ведущие факторы риска развития этой нозологии.
Основные механизмы развития дисциркуляторной энцефалопатии
ДЭП, или дисциркуляторная энцефалопатия, — термин, введённый в практику врачей в 1958 г. сотрудниками НИИ неврологии Академии медицинских наук СССР Максудовым Г. А. и Коганом В. М. Под ним подразумевалось хроническое сосудистое заболевание головного мозга, которое медленно, но неуклонно прогрессирует, сопровождаясь появлением большого количества мелких очагов некроза в главном органе центральной нервной системы.
Данный патологический процесс приводил к нарушению многих функций, но в первую очередь страдала когнитивная сфера, то есть память, внимание и мышление. Не менее распространённым названием нозологии, отражающим саму её суть, считается хроническая ишемия мозга, несмотря на то, что оно не значится в Международной классификации болезней 10-го пересмотра.
Меняется также и состояние сосудистой стенки, которая становится ригидной, то есть неподатливой вследствие потери эластических своих свойств.
В конечном итоге сформировавшаяся микроангиопатия приводит к недостаточности кровообращения и развитию двух типов патологических очагов в головном мозге, а именно:
Все эти патологические изменения нарушают связь коры и подкорковых структур, что в итоге и проявляется когнитивной дисфункцией, проще говоря, снижением умственных способностей, и двигательным дефицитом – параличами, парезами.
Какие причины приводят к развитию дисциркуляторной энцефалопатии?
Как уже было описано выше, главными причинами ДЭП считаются гипертоническая болезнь и атеросклероз, преимущественно поражающий глубинные пронизывающие вещество мозга артериолы. Но существуют состояния, способные усугубить возникающие повреждения нервной ткани.
К ним можно причислить:
- тягу к табакокурению. Уже давно доказано, что никотин усугубляет течение микроангиопатии;
- хроническую почечную недостаточность, когда пациенты долгое время подвергаются гемодиализу;
- ожирение;
- сахарный диабет;
- увеличение вязкости крови за счёт повышения в ней количества форменных элементов (полицитемия) или её свёртываемости (гиперфибриногенемия);
- ухудшение венозного оттока на фоне коллагенозов, сужения просвета вен или сердечной недостаточности по правожелудочковому типу;
- апноэ, возникающее во время сна, то есть внезапное прекращение дыхания со спонтанным его восстановлением;
- нарушения динамики спинномозговой жидкости.
Классификация ДЭП
Традиционно диагностировали гипертоническую и атеросклеротическую дисциркуляторную энцефалопатию исходя из преимущественного влияния одного из этих факторов. Но в настоящее время от данной классификации отказались, оставив лишь разделение ДЭП по степени тяжести, или стадии развития, а также по темпам прогрессирования.
Таким образом, выделяют:
- ДЭП первой степени, характеризующуюся преобладанием субъективной симптоматики над объективными признаками болезни;
- ДЭП второй степени, которая отличается нарастанием когнитивного дефицита;
- ДЭП третьей степени, сопровождающуюся грубым снижением интеллекта и памяти на фоне двигательных нарушений, ухудшения координации.
Клиническая картина патологии может усугубляться, переходя от первой стадии к последней, за 2 года, и тогда говорят о быстром прогрессировании недуга. Средний темп означает смену стадий за 2-5 лет, а медленный – диагностируют при нарастании симптомов более чем за пятилетний срок.
Проявления, которые позволяют распознать заболевание на ранних стадиях
Дисциркуляторная энцефалопатия 1 степени обычно долгое время принимается больными за обыкновенное переутомление. Поэтому на данном этапе она достаточно редко диагностируется, ведь пациенты попросту не обращаются за медицинской помощью. Мало кто отправится к доктору с жалобами на периодическую головную боль, нарастающую на фоне изменения погоды, общую слабость, сонливость днём и бессонницу ночью.
Клиническая картина ДЭП этой стадии проявляется в большей мере субъективными ощущениями, чем объективной симптоматикой. Признаками болезни также становятся периодические головокружения, звон или треск в ушах, лёгкое пошатывание во время передвижения и проблемы с концентрацией внимания. Нарушается в данный период и кратковременная память, но изменения практически не обнаруживаются, так как могут быть компенсированы пациентом самостоятельно. Последний, осознавая ухудшение своих интеллектуальных и мнестических способностей, часто впадает в депрессию или обзаводится неврозами.
При физикальном обследовании доктор может выявить:
- незначительную вязкость речи с трудностями произношения и гнусавостью голоса;
- оживление сухожильных и периостальных рефлексов на одной стороне;
- неустойчивость в позе Ромберга, когда пациент стоит, вытянув руки перед собой с закрытыми глазами, а стопы располагаются вместе;
- уменьшение длины шага во время ходьбы и замедленность движений.
Симптомы дисциркуляторной энцефалопатии при II-III степени
Дисциркуляторная энцефалопатия 2 степени, равно как и третьей, обладает более выраженной инвалидизирующей клинической картиной, которая заставляет больных обращаться к врачу.
ДЭП на второй стадии представлена следующими симптомами:
- умеренно выраженными нарушениями интеллекта и памяти. Это выражается в неспособности больного планировать свои действия, запоминать большие объёмы информации и в дальнейшем применять полученные знания. Замедляются процессы мышления, что внешне проявляется некоторой заторможенностью при принятии какого-либо решения;
- расстройствами в эмоциональной сфере. Пациенты утрачивают критичность к своему состоянию, перестают осознавать уже чётко видимые проблемы со здоровьем, не ухаживают за своим внешним видом и нередко отказываются от предложенного лечения. У части из них наблюдается апатия, депрессивные изменения или просто чрезмерная немотивированная раздражительность и агрессивность;
- координаторной дисфункцией сочетанного вестибуло-мозжечкового генеза. Появляется резкая шаткость при ходьбе, неустойчивость при попытке удержания позы;
- нарастающими псевдобульбарными признаками – возникают трудности при глотании, изменения речи, гнусавость голоса;
- учащением мочеиспускания в ночное время.
Когда на этом этапе отсутствует адекватная терапия, симптомы ДЭП лишь усугубляются на фоне выраженных патологических процессов в головном мозге. Заболевание переходит на следующую стадию.
Дисциркуляторная энцефалопатия третьей степени характеризуется резко выраженными когнитивными расстройствами, заключающимися в формировании умеренной, а иногда и тяжёлой, деменции. Проще говоря, интеллектуальные способности пациента значительно снижаются, что затрудняет даже его самообслуживание. К апатии и снижению критики присоединяются психопатические нарушения.
Объективными признаками ДЭП 3 степени служат:
- ухудшение ходьбы, сопровождающееся сильным шатанием и падениями;
- тремор при выполнении целенаправленных движений;
- паркинсонические проявления – дрожание конечностей в покое, акинетико-ригидный синдром, что означает замедленность движений на фоне повышения мышечного тонуса;
- недержание мочи.
Подходы к диагностике дисциркуляторной энцефалопатии. Дифдиагностика
Итак, с этой целью исследуют:
Комплексное лечение дисциркуляторной энцефалопатии
Начинать лечение дисциркуляторной энцефалопатии следует как можно раньше и подходить к нему комплексно. То есть необходимо, прежде всего, влиять на факторы, приводящие к развитию заболевания, также защищать мозг от хронической гипоксии и, конечно же, бороться с уже существующими симптомами.
К хирургическому методу в лечении ДЭП прибегают крайне редко. Так как это всё-таки заболевание, вызванное патологией мелких сосудов, а не крупных артерий, на которых и производятся оперативные вмешательства. Если недуг сочетает в себе поражение и тех, и других, тогда данный подход будет целесообразен.
С этой целью выполняют:
- каротидную эндартериоэктомию – удаление внутреннего слоя сонной артерии, поражённого атеросклеротическим процессом;
- стентирование – в сосуд вставляют своеобразный каркас, который расширит его просвет и восстановит нормальный ток крови.
Необходимо помнить, что решение о целесообразности данных операций принимает невропатолог совместно с ангиохирургом.
Как было написано выше, препараты, применяемые в лечении ДЭП, должны влиять на:
- факторы риска её развития;
- клетки мозга, защищая их от гипоксии и по возможности восстанавливая;
- существующие симптомы.
Таким образом, для борьбы с артериальной гипертензией назначаются различные группы гипотензивных средств:
- бета-блокаторы – Бисопролол, Метопролол, Карведилол;
- ингибиторы АПФ – Эналаприл, Энап, Лизиноприл;
- блокаторы кальциевых каналов – Верапамил, Дилтиазем;
- сартаны, или блокаторы ангиотензиновых рецепторов, — Лозартан, Валсартан;
- диуретики (петлевые или калийсберегающие) – Лазикс, Фуросемид, Спиронолактон, Верошпирон.
Для борьбы с атеросклерозом чаще всего прибегают к приёму статинов (Аторвастатин, Розувастатин), которые не только стабилизируют существующие бляшки, но и препятствуют образованию новых. Не менее важным моментом считается и специальная диета с ограничением жиров животного происхождения.
Улучшить питание мозга и максимально защитить его от гипоксии помогают следующие группы препаратов:
- нейропротекторы (Цераксон, Нейроксон, Глиатилин, Ноохолин);
- антиоксиданты (Мексидол, Мексипридол, Нейрокс, Мексиприм);
- нейрометаболиты (Актовегин, Кортексин, Церебролизат);
- витамины группы В (Комбилипен, Комплигамм В, Мильгамма);
- сосудистые средства (Винпоцетин, Никотиновая кислота, Цитофлавин).
Глиатилин – это оригинальный ноотропный препарат центрального действия на основе холина альфосцерата, который улучшает состояние центральной нервной системы (ЦНС). Благодаря фосфатной форме он быстрее проникает в головной мозг и лучше усваивается, что способствует более эффективному лечению при дисциркуляторной энцефалопатии.
В качестве симптоматической терапии используются:
- вестибулокорректоры (Бетагистин, Циннаризин) — действие которых направлено на борьбу с головокружением;
- ингибиторы холинэстеразы (Галантамин, Ривастигмин, Донепезил) и модуляторы глутаматных NMDA-рецепторов (Мемантин) – необходимые для улучшения когнитивной сферы;
- антидепрессанты (Амитриптилин, Циталопрам, Сертралин) – влияющие на эмоциональное состояние больных.
Лечебная физкультура, направленная на коррекцию вестибулярных расстройств, и массаж воротниковой зоны являются основными физиотерапевтическими методами, применяемыми в лечении ДЭП. Также доказана некоторая эффективность электросна, радоновых и кислородных ванн в улучшении метаболизма мозговых клеток.
Прогноз заболевания. Инвалидность
Дисциркуляторная энцефалопатия считается хроническим неуклонно прогрессирующим заболеванием. Но если вовремя заметить его первые признаки и начать адекватное лечение, включающее немедикаментозные (диета, физическая активность, отказ от курения) и медикаментозные методы, то переход от одной стадии к другой будет занимать десятилетия.
При ДЭП 1 степени, которая не сопровождается ограничением социальной и профессиональной жизни пациента, инвалидность не определяется. А вот дисциркуляторная энцефалопатия 2 степени, значительно снижающая работоспособность больных, нуждается в его направлении на МСЭК для решения вопроса об установлении III-II группы инвалидности.
Профилактические мероприятия
Чтобы избежать развития ДЭП, необходимо придерживаться достаточно нехитрых принципов. Для этого следует:
- отказаться от табакокурения и употребления спиртных напитков;
- употреблять препараты для снижения артериального давления и контролировать уровень холестерина в крови;
- регулярно заниматься спортом (бег, плавание, йога);
- не забывать об умственной работе (читать книги, разгадывать кроссворды, повышать уровень образования);
- снижать вес, если он избыточный;
- рационально питаться, ограничив в своём меню пищу, богатую животными жирами, но увеличив долю морепродуктов, овощей, фруктов, орехов.
Заключение
Дисциркуляторная энцефалопатия достаточно распространённое заболевание, которое на последней стадии может привести к летальному исходу. Но, несмотря на это, патология считается курабельной, ведь легко диагностируется и поддаётся терапии, способной приостановить прогрессирование недуга.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Энцефалопатия головного мозга – патология, характеризующаяся органическим поражением мозга вследствие изменения кровоснабжения, травм, сосудистых заболеваний, интоксикации.

Нарушение имеет сложный характер, развивается постепенно, оказывает негативное влияние на все сферы жизни человека. Полностью вылечить ее не удается, но вовремя начатое лечение и профилактика уменьшают риск возникновения осложнений.
Описание
Под энцефалопатией головного мозга сложного генеза понимают патологическое состояние, связанное с гибелью нейронов и разрушением связей между ними. Возникает как синдром на фоне других патологий, не является самостоятельным заболеванием. Появляется в основном у взрослых, но обнаруживается и у детей.
Иногда первые признаки проявляются сразу после рождения. В этом случае говорят о врожденной патологии. Резидуальная энцефалопатия развивается при беременности или при родах. Врачи могут обнаружить симптомы нарушения уже с 28-й недели беременности. Однако до рождения ребенка достоверно наличие патологии установить не представляется возможным.
Приобретенное нарушение характеризуется возникновением мелких очагов гибели клеток, исчезновением между ними связей, отеком и повышением объема крови на определенном участке, увеличением глиальных клеток.
Энцефалопатия головного мозга носит необратимый характер, но некоторые нарушения могут корректироваться.
Выделяют несколько типов приобретенной патологии в зависимости от характера проявлений и причин:
- Травматическая. Эта форма патологии возникает как осложнение в результате полученной черепномозговой травмы при родах, у спортсменов, людей, пострадавших из-за аварий.
- Сосудистая (дисциркуляторная). Ангиоэнцефалопатия развивается вследствие нарушения кровотока на фоне атеросклеротических бляшек, постоянного повышенного артериального давления, тромбоза, инсультов.
- Лейкоэнцефалопатия. Возникает из-за артериальной гипертонии и поражения сосудов.
- Гипоксическая (аноксическая). Появляется из-за острого дефицита кислорода.
- Токсическая. Развивается из-за отравления организма алкоголем, наркотиками, вредными и ядовитыми веществами. Интоксикация может быть кратковременной, резкой, сильной или действовать долгое время.
- Дисметаболическая. К ее возникновению приводит нарушение обмена веществ при сахарном диабете, дисфункциях печени и почек.
- Гипогликемическая. Возникает из-за неправильного функционирования гипофиза и надпочечников.
- Лучевая. О данной форме принято говорить, когда на организм человека в течение длительного времени оказывали воздействие потоки ионов.
- Печеночная. Развивается из-за заболеваний печени. Однако последствия ее связаны с нарушением интеллекта, появлением эмоциональных нарушений, изменениями личности, типичными для поражения мозга.
Симптомы
Разные типы энцефалопатии могут характеризоваться общими и индивидуальными симптомами. К общим относят головные боли, повышенную утомляемость, слабость, вялость, шум в ушах, перепады давления. К ним могут присоединяться судорожные явления, расстройства координации движения, зрения, слуха, мимики. Ухудшается память, скорость и качество мышления, сужаются интересы. У некоторых больных появляется беспричинно хорошее настроение или, наоборот, апатия, подавленность, фрустрация.
Эти симптомы возникают на первой стадии развития патологии – стадии компенсации, когда органические повреждения носят незначительный характер, и соседние клетки в некоторой степени компенсируют функции пораженных участков.
На стадии субкомпенсации патология приобретает очаговый характер, поражаются соседние клетки. Симптомы проявляются более ярко и касаются всех сфер личности человека. Головные боли становятся нестерпимыми и могут заканчиваться обмороком. Возникают панические атаки, галлюцинации, нарушения сознания. Снижаются интеллектуальные способности, теряются профессиональные навыки, ухудшается память, речь. Отмечается слабость мышц, их дистрофия, появляется шатающаяся походка.
При последней стадии, этапе декомпенсации, имеет место массовое поражение нейронов головного мозга, его атрофия. Процессы на данном этапе носят необратимый характер. Развивается слабоумие, паралич, человек теряет навыки самообслуживания, присоединяются судорожные явления.
Наиболее отчетливо симптоматика проявляется при токсической энцефалопатии. У больного обнаруживают непроизвольные движения глаз, немеет лицо, дрожат конечности. Его преследует апатия, подавленность, кошмары и галлюцинации. Появляется склонность к суициду.
Признаки отравления ртутью включают размашистую дрожь конечностей, тахикардию, лихорадочный блеск глаз, позже присоединяется кровавый стул. Интоксикация свинцом сопровождается привкусом металла во рту, рвотой и мышечной слабостью. Вдыхание паров марганца приводит к сонливости и параличу. Некоторые нарушения обмена веществ в организме вызывают галлюцинации, заторможенность и клиническую смерть.
Особенностью этого типа патологии является длительный латентный период, и только с течением времени обнаруживаются расстройства поведения, мышления, потеря памяти. Впрочем, если травма тяжелая, проявления приобретают ярко выраженный характер.
Первые жалобы связаны с повышенной утомляемостью, ухудшением внимания, расстройством памяти. Позже присоединяются эмоциональные расстройства, обращает на себя внимание шаркающая, шатающаяся походка, нарушения умственной деятельности. Возникают эпизоды непроизвольного мочеиспускания.

При проверке рефлексов обнаруживается асимметрия. Сосудистая энцефалопатия третьей стадии сопровождается судорожными припадками, слабоумием, потерей навыков самообслуживания.
Легкая степень перинатального нарушения характеризуется повышенной возбудимостью. Малыш мало спит, срыгивает после кормления, плохо сосет грудь, часто плачет, кричит, выгибает спинку, запрокидывает голову, сводит зрачки.
Среднюю степень характеризуют признаки угнетения нервной системы. О ней свидетельствует сильный надрывный плач, нарушение сосательных рефлексов, трудности при глотании, тремор, напряженные, с трудом разгибающиеся ручки и ножки. Можно заметить набухание в родничке, бледность кожных покровов, косоглазие.
При тяжелой, третьей степени появляются судороги, эпилептические припадки, отсутствуют реакции на внешние стимулы, кома.
Причины
Какой бы характер ни имела патология – врожденный или приобретенный, механизм ее развития един. Под влиянием разнообразных факторов происходит повреждение тканей мозга. Факторами, вызывающими этот процесс, являются:
- Гипоксия головного мозга. Кислородное голодание ведет к нарушению кровообращения, вызывает дисбаланс между притоком и оттоком крови.
- Инсульт. Излияние крови из сосудов в полость мозга возникает обычно у пожилых людей.
- Нарушение кровотока. Патологию вызывает возникающий стеноз сосудов. Ведет к нему артериальная гипертония, атеросклероз, сахарный диабет, остеохондроз.
- Интоксикация. Вещества, вызывающие отравление, оказывают неблагоприятное воздействие на метаболизм нервных тканей. Это алкоголь, газы, продукты обмена веществ, которые не выводятся из организма обычным образом.
- Черепно-мозговые травмы. К этой группе причин относят открытые переломы и сотрясение головного мозга.
- Временная остановка дыхания. Возникает вследствие проводимых операций, патологического состояния или как момент, характеризующий то или иное заболевание, например, бронхиальную астму.
- Инфекционные заболевания. К группе болезней, вызывающих энцефалопатию, относят, например, энцефалит, менингит.
- Облучение.

Врожденная энцефалопатия возникает из-за влияния на ребенка во внутриутробном периоде и при родах. Стресс, эмоциональная напряженность, тревожность, употребление алкоголя являются причинами, воздействие которых будущая мама может предотвратить. К мозговым нарушениям плода приводит и плохое плацентарное кровообращение, обострение хронических заболеваний различного генеза, присоединение инфекционных болезней. Эти причины контролируются только медикаментозно и не всегда успешно.
Врожденная энцефалопатия также развивается при затяжных, стремительных или преждевременных родах, обвитии пуповиной, долгом безводном периоде.
Диагностика
Для подтверждения диагноза проводится комплексное исследование. Его цель – уточнить признаки и обнаружить причины патологии.
На приеме невропатолог изучает анамнез, проводит тестирование рефлексов, проверяет двигательные нарушения, память, интеллект, обращает внимание на эмоциональное состояние пациента.
Обязательно измеряется артериальное давление, назначаются анализы. Тест на липидный спектр позволяет выявить уровень холестерина, липопротеинов. Анализы, направленные на уточнение показателей обмена веществ, показывают содержание глюкозы, молочной кислоты, электролитов, некоторых ферментов, аммиака. Тест на аутоантитела обнаруживает антитела, которые способны разрушать нейроны и приводить к развитию слабоумия. При подозрении на токсическую энцефалопатию проверяется присутствие алкоголя и наркотиков в крови.
Большую роль в диагностике играют инструментальные методы:
- УЗИ с допплерографией позволяет обнаружить структурные изменения головного мозга. С помощью этого метода проводят изучение сосудистого рисунка, проверяют особенности стенок кровеносных сосудов, уровень их сопротивления, наличие стенозов. Уточняются характеристики кровотока, его направление, объем.
- Электроэнцефалография обнаруживает признаки эпилепсии, новообразований, черепно-мозговых травм, воспалительных заболеваний, сосудистых нарушений.
- Реоэнцефалография показывает эластичность, тонус, сопротивляемость сосудистых тканей, наличие тромбов, кровенаполнения. Применяется при подозрении на нарушения кровообращения, атеросклероз, инсульт, черепно-мозговые травмы, интоксикации, патологии сосудов.
- Наиболее точную информацию об особенностях анатомических и функциональных сосудистых нарушений предоставит ангиография. Ее назначают, когда врач считает, что у пациента может быть стеноз, закупорка сосудов, новообразования, аневризма.
- Компьютерная томография и МРТ показывают наличие новообразований, признаки инсульта, воспалительных заболеваний, рассеянного склероза, болезни Альцгеймера, Паркинсона, сосудистых нарушений.

На основе собранных данных определяется диагноз, назначается терапия.
Лечение
Методы лечения зависят от причин, которые вызвали патологию. Проводится:
- лекарственная терапия;
- физиотерапевтическое лечение;
- оперативное вмешательство.
Вылечить энцефалопатию полностью невозможно, терапия проводится в течение длительного времени.
При токсическом состоянии ведущую роль играет скорейшее очищение организма от токсинов. В дальнейшем назначаются витаминные комплексы и препараты, стабилизирующие кровообращение.
Целью терапии сосудистой энцефалопатии головного мозга является замедление некроза тканей, предупреждение кровоизлияния и лечение основной патологии. Терапия включает средства, снижающие артериальное давление, купирующие возникновение атеросклеротических бляшек, улучшающие обмен веществ, нормализующие свойства крови.
При лейкоэнцефалопатии назначаются седативные средства, лекарства, направленные на снижение артериального давления, улучшение проницаемости сосудистых стенок, кровотока, микроциркуляции. При многоочаговой патологии прогноз неблагоприятный.
Читайте также:


