Нейрохирургическое лечение периферических нервов
Исходя из локализации и характера патологического процесса выделяют следующие группы заболеваний:
I. Поражения черепных нервов (включая невралгию тройничного нерва, атипичную лицевую боль, паралич лицевого нерва, гемифациальный спазм, языкоглоточную невралгию и т.д.).
II. Поражения нервных корешков и сплетений (включая поражения плечевого сплетения, пояснично-крестцового сплетения, фантомный болевой синдром, сдавление нервных корешков при патологии позвоночника).
III. Тоннельные синдромы периферических нервов (включая синдром запястного канала, поражения локтевого нерва, синдром верхней грудной апертуры, парестетическую мералгию, синдром предплюсневого канала, поражения седалищного нерва и т.д.).
IV. Нейропатии при системных заболеваниях (эндокринных, аутоиммунных).
В организме человека существуют зоны повышенной ранимости периферических нервов, проходящих по особым каналам или тоннелям, образованным костями, мышцами, связками и фасциями. При патологических изменениях в тканях, образующих стенки тоннеля, возникает ирритация и компрессия нервов.
К этиологическим факторам относятся профессиональная или бытовая нагрузка на мышцы и фасции в районе тоннеля (хроническая микротравматизация), травматические поражения костей и мягких тканей, аномалии и варианты строения тканей, а также системные заболевания (эндокринопатии, болезни обмена, полиартриты ревматической и иной природы), сопровождаемые морфологическими изменениями в области тоннеля.
В ранний период заболевания правильный диагноз тоннельного поражения ставят редко! Это обусловлено преобладанием симптомов раздражения над симптомами выпадения.
Обычно клиническая картина тоннельного синдрома складывается из следующих симптомов:
Диагностика тоннельного синдрома должна основываться на клиническом осмотре специалистом и дополнительных методах обследования (электомиография, вызванные потенциалы, рентгенография, КТ, МРТ).
Показания к применению хирургических методов лечения возникают при недостаточном эффекте консервативной терапии и наличии у больных в клинике:
1) признаков прямой компрессии нерва костными образованиями, фиброзными структурами, рубцово-спаечным процессом, гематомой или опухолью;
2) стойкого выраженного болевого синдрома, снижающего трудоспособность;
3) прогрессирующего атрофического пареза нескольких мышц со снижением профессиональной трудоспособности;
4) стойких вегетативно-трофических расстройств;
5) сочетанных поражений нерва и близлежащих магистральных сосудов, подтвержденных ангиографией или реовазографией с функциональными тестами.
Решение о методе лечения принимается врачом индивидуально в каждом конкретном случае.
Топографическая анатомия n. medianus (4) в нижней трети предплечья, запястном канале и на кисти (в этой области чаще всего возникает синдром запястного канала).
1 — a., v. et n. ulnares; 2 — m. flexor digitorum profundus и m. flexor digitorum superficialis; 3 — vagina synovialis communis mm. flexorum; 4 — n. medianus; 5 — m. abductor digiti minimi; 6, 9 — nn. digitales palmares proprii n. ulnaris; 7 — m. flexor digiti minimi brevis; 8 — arcus palmaris superficialis; 10 — aa. digitaies palmares communes; 11 — mm. lumbricales; 12 — mesotenon; 13 — vaginae synoviales tendinum digitorum; 14 — vagina fibrosa digiti manus; 15 — aa. digitaies palmares propriae; 16 — m. interosseus dorsalis I; 17 — vagina synovialis tendinis
m. flexoris pollicis longi; 18 — m. adductor pollicis (caput transversum); 19 — nn. digitaies palmares proprii (n. mediani); 20 — r. superficialis a. radialis; 21 — m. abductor pollicis brevis;
22 — m. flexor pollicis brevis; 23 — nn. digitaies palmares communes (n. mediani); 24 — r. muscularis n. mediani; 25 — a. et v. radialis.
На долю поражений периферической нервной системы приходится 5-10% общего травматизма населения.Травматические поражения периферических нервов являются наиболее частыми причинами тяжелых расстройств двигательных функций, при этом более половины пострадавших становятся инвалидами II-III групп.
а) Лечение при компрессионном синдроме, нейропатии ущемления. Оперативное лечение показано при отсутствии результатов консервативного лечения. Целью операции является освобождение нерва и восстановление нормальной функции. Чаще всего используется простая декомпрессивная процедура. Выполняются перенос нерва, остеотомия, теносиновэктомия, невролиз, эпиневротомия и другие способы достижения декомпрессии.
б) Операция при травме периферического нерва:
1. Сроки операции при травме нерва. В литературе присутствуют некоторые отличия в определении понятия первичного и вторичного шва нерва. Операция в течение первых 48 часов называется первичным швом, а при задержке первичной обработки в течение первой недели после травмы называется отложенной первичной обработкой. Лечение, начатое позднее называется вторичной хирургической обработкой. На этом этапе необходимо отделить рубцовую ткань от нервных окончаний, чтобы далее выполнить шов.
Вторичная обработка поддерживалась с практической точки зрения, и основывалась на теоретическом предположении о том, что регенерирующий нейрон имеет больший потенциал роста при отсрочке операции на несколько недель. К этому времени ускоряется метаболическая активность клетки. В лабораторных условиях, а также при клинических исследованиях было показано, что немедленная хирургическая обработка поврежденного нерва способствует лучшей регенерации аксонов и восстановлению функций.
При планировании вторичной хирургической обработки необходимо учитывать и другие факторы, такие как сопутствующие переломы или повреждения сухожилий. При закрытом поражении нервов следует подождать и понаблюдать, является ли это нейропраксией или более серьезным повреждением с разрывом нервных волокон. Пациент должен находиться под клиническим наблюдением, а базовое электродиагностическое исследование выполняется примерно через четыре недели после травмы.
Диагноз должен быть поставлен в течение трех месяцев после повреждения нерва. При отсутствии признаков прогрессирующей регенерации аксонов нервы должны быть исследованы и, при необходимости, сшиты. Часто необходима трансплантация нервной ткани. Если клинические, электрофизиологические и рентгенографические методы оценки предполагают регенерацию аксона, то период наблюдения расширяется. Важно понимать, что рано возникшие позитивные признаки не гарантируют хороший функциональный результат. Окончательное решение по поводу хирургического лечения должно быть принято не позднее чем через шесть месяцев после первичной травмы.
2. Хирургические принципы лечения травмы нерва. Реконструкция нерва лучше всего осуществляется с помощью оптического увеличения, такого как хирургические лупы (минимум х 4) или операционный микроскоп с возможностью применения микрохирургических методов. Использование микрохирургических инструментов является обязательным.
Прежде чем начнется шов нерва должны быть подготовлены нервные окончания. Нежизнеспособные ткани иссекаются, и концы нервов, если требуется, укорачиваются, чтобы все пучки нерва были видны и имели одинаковую длину. Это особенно важно при наложении вторичного шва, чтобы нервные окончания были обрезаны и вся рубцовая ткань резецирована. Технически сложно добиться чистого пересечения нерва, поэтому надо использовать определенные методы и хирургические устройства.
Шов нерва никогда не должен выполняться при не физиологичном натяжении. Исследования на животных показали, что при сшивании нервов с натяжением в 17% случаев происходит расхождение шва.
Чтобы избежать натяжения, нервы можно мобилизовать в обоих направлениях. Есть и другие методы, чтобы избежать натяжения: транспозиция нерва, иммобилизация смежных суставов в положении, которое позволит обеспечить снижение натяжения при шве нерва, укорочение кости (только для верхних конечностей) и трансплантат ствола нерва. Перенос нерва может привести к нарушению его васкуляризации. Трансплантация нерва предпочтительна в случаях, когда напряженность в нервных окончаниях нарастает при их сближении.
3. Техника шва при травме нерва. Выбор методов включает эпиневральный шов, шов пучков или группу нервных пучков. Эпиневральная техника используется при проксимальном поражении с множеством пучков (и пучковом перекресте), а также при перерезке периферических нервов только с несколькими пучками. Шов группы пучков может быть применен при травме смешанного сенсорного/двигательного нерва, в котором конкретные функции связанны с топографическим расположением пучков. Этот метод позволит обеспечить приемлемую ориентацию пучков, но это не гарантирует увеличения специфичности при росте аксонов в периферическую эндоневральную трубку. Технически сложно шить группу пучков или отдельные пучки, для этого, как правило, используют нить 10-0. Клинические рандомизированные исследования не смогли продемонстрировать убедительных различий в функциональных результатах между описанными выше методами шва.
При выполнении эпиневрального шва следует правильно ориентировать пучки, используя эпиневральные сосуды в качестве указателей правильного вращения. Нервные окончания удаляются до неповрежденного уровня нервов. Два шва 8-0 размещаются во внешнем эпиневрип, чтобы обеспечить правильное положение в больших нервах. Натяжение не должно быть сильным, чтобы шов 8-0 был в состоянии свести нервные окончания. Шов заканчивается нитками 9-0 или 10-0, которые являются единственными размерами шовного материала, используемыми на небольших нервах. При шве нерва должна применяться леска, не рассасывающаяся синтетическая нить.
Широкое использование шовного материала повышает риск развития фиброза. Швы предназначены только для направления пучков и никогда не должны быть перетянуты до образования пучковых выпячиваний между швами.
Помимо анатомической идентификации существуют интраоперационные гистохимические и электрофизиологические методы, которые помогают сопоставить чувствительные и двигательные пучки. При электрической стимуляции можно определить сенсорные пучки проксимальнее поражения и дистальные двигательные пучки. Альтернативы классического шва, такие как склеивание или лазерная сварка, до сих пор не нашли широкого применения в клинической практике.
4. Нервные вставки. Вследствие эластичности нервов после перерезки обязательно происходит ретракция нервных окончаний. Нервные вставки необходимы, когда невозможно выполнить шов без натяжения концов нерва. На практике это означает, что при дефекте более чем 3 см в крупных нервах и 1 см в небольших нервах требуется использование трансплантатов. Не следует распологать соседние суставы в крайних положениях, чтобы свести к минимуму натяжение шва. Это неудобно для пациента, а мобилизация суставов в любом случае впоследствии каким-либо образом повлияет на нервы. Трансплантат должен пережить несколько дней без сосудистой перфузии. В качестве трансплантатов используются малые нервы и части нервов, которые реваскуляризируются быстрее, чем большой неравный ствол. Наиболее часто используемые нервы-доноры приведены ниже.
Потенциальные нервы-доноры для пересадки нервов:
- Задний дистальный межкостный нерв
- Боковой кожный нерв предплечья
- Медиальный кожный нерв предплечья
- Икроножный нерв
5. Искусственные нервные вставки. В качестве альтернативы трансплантации нерва для ликвидации разрыва использовались различные типы материалов и биологических тканей. Если расстояние между двумя концами нерва составляет менее 3 см, то аксон сможет добраться до дистального сегмента и эти методики могут этому способствовать. Кусочек вены может быть использован для создания трубчатых соединений. Трубки, изготовленные из силикона или рассасывающегося материала, имеются в продаже. Нервные концы вставляются каждый в свою трубку с подходящим диаметром и закрепляются простым стежком на каждом конце. Результаты после использования таких трубок сопоставимы с классическими методами шва, но у пациента не остается функционального дефицита после удаления нерва-донора.
7. Прямая двигательная невротизация. В случае дистальных отрывов при поражении двигательных нервов и плечевого сплетения нервы могут быть подшиты непосредственно к мышце. В клинических условиях этот метод не пользуется популярностью.
в) Лечение травмы нерва без операции. Перерезка периферического нерва является показанием для оперативного лечения. Компрессия нерва может в первую очередь лечиться консервативно с последующей операцией при отсутствии положительной динамики.
Местные инъекции аналгетиков вокруг нервов имеют только диагностическое значение, но и приносят пациенту временное облегчение. При добавлении стероидов может купироваться воспалительная реакция, что в свою очередь может способствовать декомпрессии нерва. На тот же эффект рассчитывают при иммобилизации суставов рядом с пострадавшим нервом. Пероральное применение НПВП имеет противовоспалительный эффект, и в то же время действует как болеутоляющее средство. Нейропатическая боль часто плохо поддается стандартному лечению. В этих случаях альтернативным лечением может быть назначение противосудорожных препаратов и антидепрессантов. Многие специалисты выполняют мобилизацию сегмента нерва под влиянием давления общего мнения, но медицинского обоснования этого лечения нет.
Физиотерапия является важным методом лечения на ранних этапах нейропатии, и незаменимым методом в период реабилитации для восстановления мышечной силы. Пациент должен быть информирован, как избегать тяжелой физической деятельности, для того, чтобы предотвратить дальнейшее раздражение нерва.

Техника наложения нервного шва по Нигсту.
На рисунке слева показана техника наложения боковых швов держалок.
На рисунке справа показаны передние швы эпиневрия. 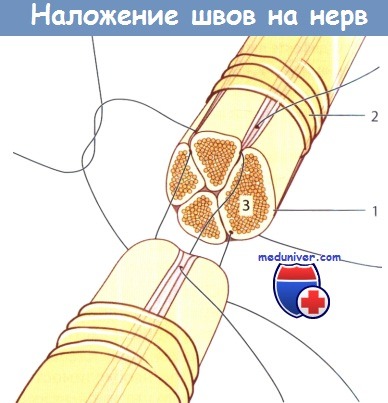
Периневрально-фасцикулярные швы, наложенные на нерв.
Периневральная реконструкция начинается с выделения центрального пучка и последующего наложения швов через эпиневрий;
1 - периневрий; 2 - эпиневрий; 3 - пучок нервных волокон (фасцикула). 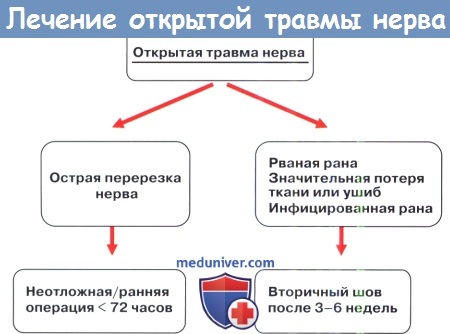
Открытые повреждения нервов: сроки операции. 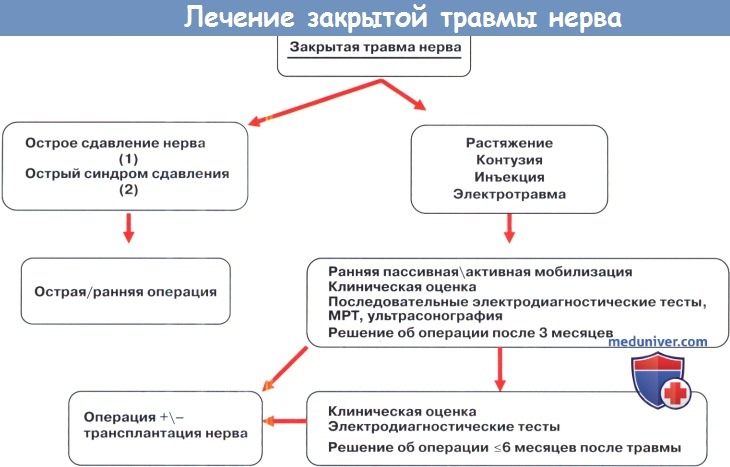
Закрытые повреждения нерва: сроки операции.
1 В некоторых случаях при синдроме компрессии нерва симптомы настолько выражены, что операция должна быть выполнена возможно быстрее.
2 Симптомы от компрессии нервов могут быть совместно с синдромом острой ишемии.
- Микрохирургическое лечение
- Эндоскопическое лечение
- Лапароскопическое лечение
- Имплант позвоночного диска
- Лазерное лечение
- Гемангиома позвонка
- Лечение кисты позвоночника
- Лечение каверномы
- Лечение аномалии Арнольда Киари
- Оперативное лечение абсцесса головного мозга
- Фасеточный болевой синдром
- Спондилолистез
- Стенозы позвоночного канала
- Коллоидные кисты
- Геморрагический инсульт
- Ишемический инсульт
- Артериальная аневризма
- Артерио-венозная мальформация
- Травма периферических нервов
- Туннельные нейропатии
- Описание
Этот вид травм может в значительной степени отличаться по особенностям происхождения. При различных травмах периферического нерва у большого числа людей, которые этим страдают, появляется болевой синдром. Он может быть достаточно сильным и при этом продолжительным по времени.
Данный вид травм может быть диагностирован медицинскими специалистами по результатам осмотра неврологом, а также информационным данным, которые получены при исследованиях нервно-мышечного аппарата человека.
Особенности диагностики и лечения травмы периферических нервов
При различных травмах периферического нерва в зависимости от сложности данного заболевания, лечащий врач может назначить консервативное лечение. К основным способам и методам, которые могут быть использованы при лечении этого вида травм, имеется возможность отнести:
- Различные обезболивающие препараты.
- Прохождение процедуры физиотерапии.
- Использование витаминов для лечения.
Помимо консервативного способа лечения травм периферических нервов в некоторых случаях может быть использовано хирургическое лечение:
- Проведение процедуры невролиза.
- Выполнение шва нервов.
- Осуществление аутопластики.
Если у вас имеются подозрения на то, что у вас травма периферического нерва, тогда специалисты рекомендуют не тратить время, а сразу обращаться в медицинское учреждение. Лечащий врач сможет осмотреть полученную травму, а также при необходимости назначить своевременное и правильное лечение. При своевременном и правильно выполненном лечении, травмы периферического нерва имеется отличная возможность вылечить консервативными методами без использования хирургических операций. На этот момент необходимо обратить повышенное внимание людям, которые получили травму периферического нерва.
Статистика заболевания травмы периферических нервов
Сегодня различные травмы периферического нерва по некоторым статистическим данным составляют от 2 до 9% от всех травм, с которыми пациенты обращаются в медицинские учреждения. Раны и полученные травмы конечностей, как правило, сопровождаются повреждением нервов в 2% случаев. При этом, по имеющимся статистическим данным переломы составляют около 22% полученных травм. Участками, которые считаются самыми подверженными для получения этого вида травм, считается верхняя часть плеча, а также низ бедра и голень.
При этом, необходимо будет выделить такой важный факт, что при травмах периферических нервов, если пациент своевременно не обращается в медицинское учреждения для постановки диагноза и последующего квалифицированного лечения заболевания, могут возникнуть различного рода осложнения. Очень часто, люди, которые не обращались за помощью в медицинские учреждения при получении травм периферических нервов, становились инвалидами. Поэтому к данным вопросам необходимо относиться максимально серьезно и ответственно, чтобы в будущем не возникло нежелательных осложнений.
Классификация травмы периферических нервов
По своему характеру повреждений, различные травмы периферических нервов имеется возможность классифицировать, как сдавливание, которое может произойти различной степени. Именно от этого и будет зависеть степень повреждения нерва. Если у человека частичное повреждения периферического нерва, тогда имеется возможность проводить консервативное лечение, которое может осуществляться без осуществления хирургических операций. Поэтому, многие медицинские работники рекомендуют при подозрениях на травму периферического нерва незамедлительно обращаться за помощью в медицинские учреждения. От этого в значительной степени будет зависеть назначенное лечение и последующий результат.
ОСНОВНЫЕ ДОСТИЖЕНИЯ
Нейрохирургическое отделение НЦН является "колыбелью" стереотаксической и функциональной нейрохирургии в нашей стране.
Сотрудниками отделения внесен крупнейший вклад в разработку методов хирургического лечения паркинсонизма, дистонии и других тяжелых двигательных расстройств, разработаны уникальные 
стереотаксические технологии клипирования аневризм и удаления внутримозговых гематом, позволившие более чем вдвое снизить послеоперационную летальность у данной тяжелой категории пациентов.
В отделении накоплен самый большой в стране опыт хирургической реваскуляризации мозга с помощью операции наложения экстра-интракраниального микроанастомоза. Получен ряд приоритетных результатов в области хирургической церебральной и спинальной нейромодуляции.
Сотрудники отделения являются пионерами во внедрении текалоскопии и других уникальных малоинвазивных эндоскопических и микрохирургических технологий оперативного лечения заболеваний ЦНС.
В стране и в мире отделение занимает лидирующие позиции по всем основным разделам современной спинальной нейрохирургии.
ОСНОВНЫЕ НАПРАВЛЕНИЯ НАУЧНОЙ И КЛИНИЧЕСКОЙ ДЕЯТЕЛЬНОСТИ:
- Опухоли головного мозга, арахноидальные кисты
- Аномалии развития (н., аномалия Арнольда-Киари)
- Нарушения циркуляции спинномозговой жидкости (н., гидроцефалия)
- Невралгия тройничного и подъязычного нервов, гемифациальный спазм, болезнь Меньера (при нейроваскулярных конфликтах)
- Сосудистые патологии головного мозга (н., аневризмы, артериовенозные мальформации, кавернозные ангиомы)
- Внутричерепные кровоизлияния (н., эпидуральные, субдуральные, субарахноидальные, внутримозговые кровоизлияния)
- Фармакорезистентная эпилепсия

Операции в связи с функциональными нарушениями
- нейромодуляция при дистонии
- нейромодуляция при болезни Паркинсона
- эпидуральная стимуляция при синдроме оперированного позвоночника
- эпидуральная стимуляция при спастических синдромах
- селективная ризотомия
Спинальная нейрохирургия
- эндоскопические операции при грыжах межпозвонковых дисков всех отделов позвоночника
- шейная эндоскопическая дискэктомия
- торакоскопическая трехмерная дискэктомия
- портальная поясничная минимально-инвазивная дискэктомия
- трансфораминальные эндоскопические доступы на всех отделах позвоночника
- операции по поводу дегенеративных и посттравматических стенозов и деформаций с различными вариантами стабилизаций
- опухоли спинного мозга и позвоночника
- пункционные вмешательства при патологии дисков и болевых синдромах
- радиочастостная деструкция
- холодно-плазменная нуклеопластика
Операции с применением гибкой эндоскопии
- текалоскопия
- вентрикулоскопия
- фенестрация арахноидальных кист
Операции по поводу заболеваний периферической нервной системы
- эндоскопические и микрохирургические операции по поводу туннельных синдромов с нейрофизиологическим мониторингом и УЗИ навигацией
- по поводу опухолей периферических нервов
- по поводу травматических повреждений периферических нервов
Баклофеновая помпа – инновационный метод лечения тяжелых спастических синдромов.
При поражении периферической нервной системы прогрессируют неврит, плаксит и радикулит. Специалисты компании Биолит разработали схему лечения заболеваний периферической нервной системы с применением продукции компании.

Не стоит игнорировать характерные симптомы этих заболеваний, в числе потенциальных осложнений – инвалидность.
Если речь идет о воспалении, то это неврит, а вот дегенеративные процессы должны ассоциироваться с невропатией. Такого рода заболевания сопровождаются острой болью, снижением физической активности. Пациент прикован к постели, не способен полноценно двигаться.
Причины и симптомы поражения периферической нервной системы
Самые распространенные болезни периферической нервной системы – неврит и радикулит. В первом случае речь идет о воспалительном процессе нервных тканей, во втором – о последствиях остеохондроза и обширном поражении корешков спинного мозга.
Возможные причины неврита и радикулита:
- травмы (ушибы, переломы, трещины);
- инфекционно-воспалительные процессы;
- следствие простуды, ОРВИ, гриппа;
- воспаление среднего уха (отит);
- переохлаждение/обезвоживание организма;
- гиповитаминозы;
- эмоциональное потрясение, стресс;
- интоксикация;
- опухолевые процессы;
- возрастные изменения позвоночных дисков;
- соматические заболевания.
Симптомы поражения периферической нервной системы постепенно нарастают, а боль будто парализует человека, превращает в инвалида.
Характерные симптомы прогрессирующего патологического процесса:
- снижение чувствительности отдельных частей тела;
- парезы, атрофия мышц;
- повышенная потливость;
- миалгия, артралгия;
- боли в конечностях;
- изменение цвета кожного покрова;
- повышенная нервозность;
- повышение температуры тела;
- спад работоспособности.
Комплексное лечение заболеваний периферической нервной системы
Поражение периферической нервной системы – это не диагноз, а совокупность патологических процессов. Чтобы установить диагноз, проводится дифференциальная диагностика.
Общие рекомендации, которых важно придерживаться при комплексной терапии:
- снизить физические нагрузки, избегать стрессов и эмоционального перенапряжения;
- исключить переохлаждение организма;
- сократить потребление соли в суточном рационе;
- обогатить дневное меню свежими овощами и фруктами;
- пройти курс физиотерапии (электрофорез, ЛФК, массаж, УВЧ и т. д.);
- принимать медикаменты в случае усиления болевого синдрома;
- заниматься лечебной гимнастикой;
- принимать поливитаминные комплексы.
Если комплексная терапия не дает положительных результатов, а боль не стихает даже в пассивном состоянии, пациенту назначается оперативное лечение с последующей реабилитацией.
Рекомендованная схема лечения
Прием БАДов не менее эффективен, чем официальных медикаментов полным курсом. Растительные компоненты также способны быстро купировать приступ, продлить ремиссию и восстановить функции периферической нервной системы без осложнений и побочных эффектов. Схема лечения:
Периферическая нейрохирургия – направление, включающее хирургические вмешательства при лечении заболеваний и травм периферических нервов и нервных сплетений. Показанием к операции может быть полный или частичный разрыв нерва, его ущемление в костно-мышечном канале, опухоль, рубцовое перерождение, регионарный болевой синдром. В зависимости от характера патологии производится сшивание, декомпрессия, аутопластика, невролиз либо иссечение новообразований. Вмешательства осуществляются в плановом или (реже) экстренном порядке, проводятся с использованием открытого доступа или эндоскопического инструментария. Часто применяется микрохирургическая техника.
Стоимость периферической нейрохирургии в Москве
- Аутопластика нервных стволов
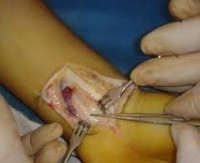
Периферическая нейрохирургия – направление, включающее хирургические вмешательства при лечении заболеваний и травм периферических нервов и нервных сплетений. Показанием к операции может быть полный или частичный разрыв нерва, его ущемление в костно-мышечном канале, опухоль, рубцовое перерождение, регионарный болевой синдром. В зависимости от характера патологии производится сшивание, декомпрессия, аутопластика, невролиз либо иссечение новообразований. Вмешательства осуществляются в плановом или (реже) экстренном порядке, проводятся с использованием открытого доступа или эндоскопического инструментария. Часто применяется микрохирургическая техника.
- Показания и противопоказания
Показания и противопоказания
Сшивание нерва выполняется при его свежем повреждении, может производиться в момент поступления или после заживления раны. Показано только при отсутствии значительного натяжения концов нервного ствола. При наличии такого натяжения осуществляется аутопластика, при образовании рубцовой ткани – невролиз (освобождение нерва из рубцовых сращений), при сдавлении нерва в костно-мышечном канале – декомпрессия. Оперативное лечение нецелесообразно при выявлении полного перерождения нерва или потери электровозбудимости иннервируемых мышц. Перечень противопоказаний включает тяжелое общее состояние, декомпенсированную терапевтическую патологию, нарушения свертываемости крови, общие инфекционные заболевания и локальные очаги инфекции в зоне разреза.
Методика проведения
Операции на периферических нервах проводятся открытым хирургическим доступом или по эндоскопической методике. Во время большинства вмешательств применяются микрохирургические инструменты, выполняется интраоперационное исследование проводимости нерва. Использование хирургического микроскопа позволяет определить границу здоровой ткани нервного ствола при иссечении пораженного участка, оптимально сопоставить концы нерва, обеспечив совпадение отдельных нервных пучков. Сшивание производится металлизированным нейлоном. После операций с наложением шва нерва или пластикой нерва для сращения нервного ствола необходима неподвижность конечности, поэтому в послеоперационном периоде осуществляют иммобилизацию того или иного сегмента.
В структуре общей заболеваемости патология периферической нервной системы занимает одно из ведущих мест. На ее долю приходится около 50% всей неврологической патологии. Причины повреждений нервных волокон, ганглиев, сплетений, корешков чрезвычайно разнообразны, но чаще всего это физические факторы: травматические разрывы или разрушение участка нерва, компрессия (сдавление), растяжение, хотя в некоторых случаях к таким повреждениям могут привести воздействие электрического тока, вибрации, ультразвука, ионизирующего излучения, различных химических веществ, воспалительный или опухолевый процесс, хроническая ишемия.
С клинической и морфологической точки зрения можно выделить три основные формы патологии периферической нервной системы:
- Нейропраксия – нарушение нормального функционирования нерва при сохранности его волокон и оболочек. Возникает вследствие растяжения, компрессии или ишемии нерва, вследствие чего развивается локальный блок проводимости, что приводит к нарушению функции нерва. Поражаются в основном крупные двигательные волокна, поэтому страдает двигательная сфера, а чувствительность в зоне иннервации обычно сохраняется, хотя и не в полном объеме. Чаще всего при нейропраксии происходит полное восстановление функции нерва в течение 3-4 недель.
- Аксонотмезис – нарушение целостности нервных волокон с сохранением структуры невральных оболочек. Его причиной могут быть сильное сдавление, тракция, ишемия, переохлаждение частей тела. Нарушения функции нерва, и двигательные, и чувствительные, чаще всего полные. Восстановление функций нерва зависит от расстояния, которое необходимо преодолеть регенерирующим волокнам, если оно небольшое, то восстановление, как правило, полное.
- Нейротмезис – полное нарушение целостности и нервных волокон, и оболочек. Возникает при ранениях, сложных переломах костей, прорастании злокачественных новообразований, врачебных ошибках во время хирургических операций. Самостоятельное восстановление структуры и функции нерва практически невозможно, чаще всего требуется хирургическое вмешательство.
В зависимости от того, какие именно нервные структуры поражаются, выделяют:
- Радикулопатии – повреждения нервного корешка. Обычно возникают вследствие сдавления или травматического повреждения нервного корешка. Могут повреждаться как единичные корешки (монорадикулопатия), так и несколько корешков (множественные радикулопатии). Выделяют также краниальные монорадикулопатии (поражение черепномозговых нервов) и спинальные (поражение корешков спинного мозга).
- Ганглиопатии – повреждения нервных ганглиев. Чаще всего обусловлены герпесвирусной инфекцией.
- Плексопатии – поражения нервных сплетений. Чаще всего страдает плечевое сплетение при вывихах головки плечевой кости во время дорожно-транспортных аварий, происшествий криминального характера, спортивных травм, а также во время родов (акушерский паралич).
- Мононейропатии – поражение отдельных нервов. Чаще всего их причиной является прямое повреждение при травме или хроническая компрессия нервного ствола. Обычно приходиться сталкиваться с нейропатией лицевого, лучевого, локтевого, срединного нервов. К этой группе поражений периферической нервной системы также относится туннельные нейропатии – повреждения нервов, проходящих в узком канале либо извне, либо какими-либо анатомическими структурами или патологическими образованиями.
В клинической практике нам чаще всего приходится сталкиваться с травмами и последствиями травм периферических нервов, а также туннельными синдромами.
Травмы и последствия травм периферических нервов
Повреждение периферических нервов может произойти вследствие травмы, огнестрельного ранения или ранения холодным оружием, переломов костей со смещением осколков или возникновения крупной гематомы, а также при сдавлении нерва в естественных каналах его прохождения (туннельный синдром). В таких случаях может произойти полный или частичный разрыв нервного волокна, а также развиться травматический неврит (посттравматическая нейропатия).
Клиническими проявлениями, возникающими вследствие травм и повреждений периферических нервов, являются полное и частичное выпадение чувствительности, ослабление иннервируемой группы мышц, парезы, параличи, парестезии, болевой синдром, трофические изменения кожных покровов (шелушение, мацерация, изъязвления).
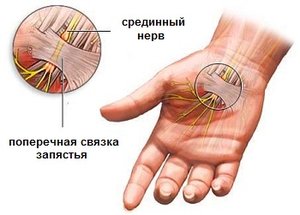
Туннельный синдром
В человеческом организме существуют определенные зоны, в которых особенно высок риск ирритации и сдавления нервов – каналы или туннели, образованные костями, связками, мышцами и фасциями. При патологических изменениях в тканях таких естественных каналов происходит сдавление нервов – возникает т.н. туннельный синдром. Чаще всего поражаются нервы, которые находятся в непосредственной близости от лучезапястного, локтевого, коленного и голеностопного суставов.
Туннельный синдром может возникнуть при постоянных профессиональных или бытовых нагрузках на определенные части тела (суставы, кости, мягкие ткани) вследствие которых происходит их микротравматизация, а также при различных системных заболеваниях: подагре, сахарном диабете, гипотиреозе, амилоидозе, рассеянном склерозе, ревматическом полиартрите, алкоголизме и др. Для туннельных синдромов характерна наследственная предрасположенность. Они также могут развиваться на фоне беременности, при приеме оральных контрацептивов.
К наиболее часто встречающимся туннельным синдромам относятся:
Не смотря на то, что нервные волокна обладают способностью к регенерации, консервативное лечение при травмах и повреждениях периферических нервов далеко не всегда позволяет желаемого результата, т.к. восстановление нерва может не произойти, а иннервируемые им мышцы или другие органы за это время претерпят необратимые изменения. Кроме того, наиболее полную информацию о характере и степени повреждения нерва можно получить только при проведении хирургической операции при непосредственном осмотре нервного волокна. До недавнего времени считалось, что оперативное вмешательство оправдано лишь спустя 6 месяцев после травмы, если консервативное лечение окажется неэффективным. Однако накопленный нами опыт позволяет говорить о том, что операционное вмешательство при травмах и повреждениях периферических нервов необходимо проводить не позднее, чем через 3 месяца после травмы, а операцию по восстановлению целостности нервов необходимо провести в как можно более ранние сроки.
Хирургическое лечение туннельного синдрома показано при неэффективности или недостаточной эффективности консервативного лечения, признаках прямой компрессии нерва костными образованиями, фиброзными структурами, опухолью, гематомой, стойком выраженном болевом синдроме, прогрессирующих парезах и стойких вегето-трофических расстройствах.

Нейрохихургическая консультация
прием ведет Некрасов Михаил Алексеевич, к.м.н., врач высшей категории
Читайте также:


