Нервная иммунная система у детей

- Мозговой ствол контролирует жизненно важные центры (сердцебиение, дыхание, давление и температуру тела.
- Средний мозг отвечает за пробуждение, чувство аппетита/насыщенности, за сон.
- Лимбическая система контролирует эмоциональные реакции.
- Кора головного мозга ответственна за конкретное мышление, самоконтроль и саму личность.
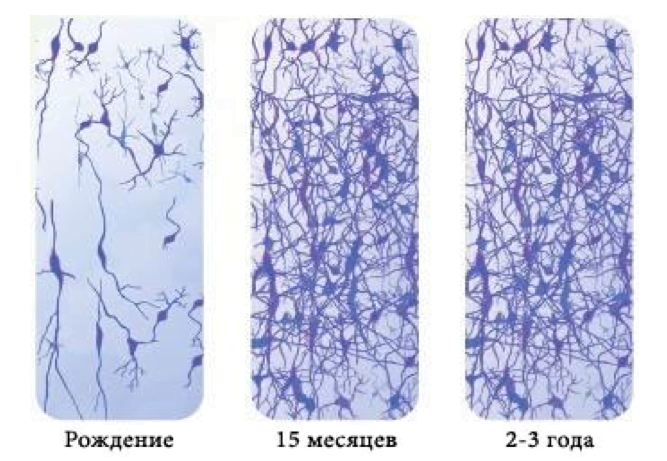
Когда ребёнок рождается, у него очень мало нейронов — их только 25% от количества у взрослого человека. И связей между ними тоже очень мало. У взрослого человека 16 млрд!! нейронов. К 6 месяцам их уже 66%, к 1 году — 90-95%, к 1,5г все 100% — как у взрослого человека.
Если в первые годы жизни мозг ребенка не разовьется, то в дальнейшем он не разовьется никогда. Все, что может получиться из данного ребенка, определяют первые 6 лет его жизни
Поэтому очень важно обеспечить и кислородом, и питательными веществами нервную систему в детском возрасте. В любом возрасте — тоже. Но именно в детском возрасте, когда идёт активное формирование нервной системы — это крайне важно.
- Значительная васкуляризация серого вещества мозга, одновременно слабый отток крови из мозговой ткани.
- Склонность к отеку и накоплению токсических в-в.
- Повышенная проницаемость ГЭБ
- Мозг ребёнка более чем в 2 раза активнее мозга взрослого: на функционирование мозга взрослого уходит около 20% кислорода; а ребёнка — до 50%
- Нервная клетка требует кислорода в 22 раза больше, чем любая соматическая клетка (клетки сердца, почек). Поэтому при многих заболеваниях легко развивается кислородное голодание.
- Мозговая ткань более богата белковыми веществами.
- Все реакции нервной системы детей неустойчивы и быстро истощаются. Все навыки закрепляются за счёт многократного повторения. Все нейроновые связи, которые не используются — отмирают. Если не собираетесь повторять — нет смысла начинать, навык не закрепится.
- Быстрое образование и исчезновение условных рефлексов
- Преобладание процессов возбуждения над торможением. Требовать от ребёнка усидчивости даже в первом классе не стоит. Задача детей — как можно больше узнать информации о мире. Если ребёнок будет уделять внимание на одном (чтение книги) в течение часа, он не сможет в это время получить много информации об окружающем мире. Поэтому максимальное время концентрации внимания на одном занятии в детском возрасте (до 7 лет) 6-10 минут. Родитель, воспитатель, учитель должен уметь выдать нужную информацию за 6-7 минут, пока дети могут её воспринимать. Требовать от них большего — не стоит.
- Преобладание потребности в движении над осторожностью. Шустрость и склонность к травматизму. Глаз-да-глаз 😉
- Легкая ранимость ЦНС при интоксикациях, инфекциях и нехватке кислорода.
Поведение ребенка напрямую зависит от еды. Поменяйте еду — поменяется поведение.

| 1. Питание является источником строительного материала (нейроны, проводящие пути, нейромедиаторы) 2. Питание является регулятором работы НС | 3. Но с другой стороны питание — источник перевозбуждения и дисбаланса |

Давайте начнём с негативной стороны питания. Первое — это наличие большого количества красителей, ароматизаторов, синтетики и химии, которое перевозбуждает нервную систему детей. Если у ребёнка есть любые отклонения в работе нервной системы (например, гиперактивность) — эти продукты обязательно нужно убрать. Вторым пунктом здесь являются глутаматы и трансжиры. Мозг — это жировая субстанция. Съели трансжиры (киндеры, всякие конфетки, фастфуд, печенье). Из таких жиров будет состоять мозг и вся нервная система. Конечно же она не будет работать так, как должна, и кроме того, это источник хронического воспаления. Ещё один пункт — это сахар.
Кстати, насчёт Магния есть ещё один момент. Если очень тянет к шоколаду — скорее всего есть недостаток по Магнию. Добавьте в рацион Магний — и Вас меньше будет тянуть к шоколаду.
- Нарушению умственного развития,
- Задержке развития речи. Если есть такая задержка — сделайте общий анализ крови, чтобы проверить — нет ли у ребёнка анемии.
- Гипервозбудимости,
- Невнимательности,
- Плохой познавательной функцией
- Задержке всего психомоторного развития.
- до 3 лет – 3–5 мг
- от 3–10 лет – 5–10 мг
- подростки – 11–15 мг
- Цинк улучшает память и успеваемость
- Улучшает поведение детей
- Снижает раздражительность, нервозность, снижает кстати — тягу к сладкому. Снижает тягу к сладостям достаточное количество Магния, Цинка и достаточное количество Хрома. У взрослых — в том числе.
- Контроль эпилептических приступов
- Регулирует все стадии нейрогенеза.
- Стабилизирует ГЭБ при интоксикации тяжелыми металлами
Белок для мозга
Если Вы пьёте самые классные витамины, если Вы получаете супер-классный Кальций, Магний и другие минералы, но при этом испытываете дефицит белка — всё пройдёт транзитом. Белок — переносчик питательных веществ во всём организме. Важно контролировать его количество и восполнять недостаток.
Полиненасыщенные жирные кислоты, необходимые для нормальной жизнедеятельности организма, но не синтезируемые им, называют незаменимыми.
- Омега–3 ПНЖК – это мембранопротекторы — защищают все нейроны головного мозга от повреждения, от интоксикации, от окислительного стресса, от воспалительных заболеваний, замедляет возрастную гибель клеток.
- ЭПК и ДГК улучшает проведение импульсов между нейронами, что улучшает скорость реакции, память, внимание, обучаемость.
- ДГК участвует в развитии мозга, интеллекта и зрения ребенка, улучшает качество сна
- Антидепрессант
- Эффективно снимает стресс и мигренозную головную боль
- Если есть бессонница, Омегу лучше пить на ночь.
Когда мы хотим, чтобы дети хорошо учились, хорошо сидели на уроках, чтобы их хвалили, чтобы они хорошо развивали свои навыки, были сообразительными, интеллектуальными, сосредоточенными — дайте им Омегу.
Важно: Омега-3 это жиры, которые легко окисляются. Это нужно учитывать при выборе источника этих жиров, чтобы не навредить себе. Если есть контакт жиров с кислородом — масло что делает? Становится горьким. Если орехи — горькие на вкус, их лучше не есть. Продукты окисления повреждают наш организм, вместо пользы вы получите вред. Поэтому лучшим выбором для Омега-3 является именно капсулированная форма — когда нет контакта с кислородом, капсула растворяется внутри нас, в кишечнике.

Иммунная система ребенка начинает формироваться еще во время внутриутробного развития, когда между его организмом и организмом матери устанавливаются крепкие связи. В первые месяцы жизни ребенка защищают материнские антитела, так как синтезировать собственные иммуноглобулины организм малыша практически не способен. Нужное количество антител приближается к взрослым показателям только к 3-5 годам жизни ребенка.
Выделяют пять критических периодов в жизни детей, которые влияют на процесс формирования иммунной системы:
1. Период новорожденности (до 28 дня жизни ребенка).
Малыш находится под защитой материнского иммунитета, в то время, как его собственная иммунная система еще только начинает формироваться. Организм ребенка восприимчив к воздействию различного рода вирусных инфекций, особенно, к тем, от которых мама не передала малышу свои антитела. В это время крайне важно наладить и сохранить грудное вскармливание, так как грудное молоко – лучшая защита для малыша.
2. Период с 3 по 6 месяц жизни ребенка.
В это время в организме малыша разрушаются материнские антитела, формируется активный иммунитет. В этот период особенно активно начинают действовать вирусы ОРВИ. Кроме того, малыши легко могут подхватить кишечную инфекцию и перенести воспалительные заболеваниями органов дыхания. Малыш может не приобрести от матери антител к таким болезням, как коклюш, краснуха, ветрянка, если у нее нет прививок или она не переболела ими в детстве. Тогда велик риск того, что эти болезни могут протекать у малыша в довольно тяжелой форме. Велика вероятность повторения болезни, потому что иммунологическая память младенца еще не оформилась. Также велик риск возникновения аллергии у ребенка, прежде всего на пищевые продукты.
3. Период со 2 по 3 год жизни малыша.
Ребенок активно познает окружающий его мир, но в работе его иммунитета по-прежнему преобладает первичный иммунный ответ, а система местного иммунитета и выработка антител типа А остается довольно незрелой. Дети в этот период наиболее подвержены бактериальным, а не вирусным инфекциям, которые могут повторяться неоднократно.
4. Возраст 6-7 лет.
В этот период у ребенка уже есть багаж с накопленным активным иммунитетом. Тем не менее, родителям стоит беспокоиться о том, что болезнь может принять хронический характер. Кроме того, велик риск появления аллергических реакций.
5. Подростковый возраст.
У девочек он начинается в 12-13 лет, у мальчиков чуть позже – в 14-15 лет. В это время происходит бурный рост и гормональная перестройка организма, которые сочетаются с уменьшением лимфоидных органов. Хронические заболевания дают о себе знать с новой силой. Кроме того, иммунная система ребенка проходит испытания, если подросток сталкивается с вредными привычками.
Признаки пониженного иммунитета у детей:
- Диатез в раннем возрасте.
- У ребенка часто наблюдаются затяжные острые отиты, а насморк непременно преобразуется в синусит или гайморит. Возникают проблемы с аденоидами, а также небными миндалинами.
- Постоянная плаксивость и раздраженность, плохой недолговременный сон.
- Плохой аппетит.
- Бледная кожа.
- Плохая работа кишечника. Стул нерегулярный или слишком частный, либо жидкий, либо малышу трудно опорожнить кишечник.
- Ребенок восстанавливается очень долго после того, как переболел.
- Частое появление грибковых инфекций.
Причины пониженного иммунитета у грудных детей:
- Травма во время прохождения по родовым путям.
- Тяжелое течение беременности.
- Плохая наследственность и предрасположенность к инфекционным заболеваниям.
- Малыш отказался от грудного молока, не достигнув и шестимесячного возраста.
- Неправильный прикорм с избытком или недостатком необходимых пищевых элементов.
- Сбой в работе ЖКТ.
- Передозировка лекарствами.
- Тяжелая психологическая травма.
- Плохая экология, особенно, в районах с повышенной радиацией.
Причины снижения иммунитета у детей школьного возраста:
- Повторяющиеся болезни уха, горла, носа.
- Неправильное питание, включая употребление в пищу продуктов, в которых превышено содержание нитратов или пестицидов.
- Стресс и постоянное нервное напряжение.
- Возникновение конфликтов, приводящих к непониманию и неприятию в коллективе.
- Злоупотреблением телевизором, компьютером, другими современными гаджетами.
- Минимальное количество времени ребенок проводит на улице, не отдыхает. Усталость и непосильные нагрузки: школа плюс множество дополнительных кружков и секций.
- Весной и осенью ежегодно обостряется аллергия.
Если иммунитет у ребенка слабый, то необходимо его укреплять.
Каждый родитель нацелен на то, чтобы защитить своего ребенка от простуд и болезней. Поэтому мам и пап интересует вопрос о том, как укрепить иммунитет своего малыша.
Но, более важный вопрос состоит в том, как не прибегая к лекарственным препаратам, улучшить работу иммунной системы ребенка.
Для укрепления иммунитета родителям следует приучить ребенка к правильному режиму, здоровому питанию и закаливанию. Ниже рассмотрим, как это можно сделать.
Чтобы ребенок рос здоровым и сильным, он не должен переутомляться и истощаться, иначе организм будет слабым и подверженным к инфекциям. В этом важную роль играет дневной и ночной сон.
Зарядка
Без физических нагрузок иммунитет укрепить не получится. Поэтому обязательно следует разминать все мышцы тела после ночного сна. Зарядка должна занимать в день не менее 15-ти минут. Благодаря упражнениям в тонус приходят не только мышцы, но и внутренние органы, а также ЖКТ.
Прогулки на свежем воздухе
Без свежего воздуха ребенок не может чувствовать себя бодро, поэтому важно ежедневно выходить с ребенком на прогулку.
Закаливание
Закаливание – идеальный метод для выработки крепкого иммунитета у малыша. Рекомендуется начинать закаливать ребенка с года, когда он более-менее окреп физически.
Питание
Для повышения иммунитета следует большое внимание уделить питанию , так как главным условием для формирования сильного иммунитета является кишечник.
Для укрепления иммунитета в меню ребенка надо включать:
Белки. Самое большое количество белка содержится в мясе. Малышам и детям до 7 лет рекомендуется готовить блюда из легкоусвояемого мяса индейки, курицы и телятины.
Овощи. Особенно полезны брокколи и патиссоны. Они содержат большое количество хлорофилла, который защищает организм от внешней агрессии среды. Не менее благотворно влияют на работу иммунитета блюда из свежей моркови, в которой содержится огромное количество кератина. Любые овощи полезны для растущего организма. Важно умеренно кормить детей картофелем, ведь в нем много крахмала, а для детского желудка это не очень полезно.
Фрукты. В цитрусовых содержатся витамин С и каротин. При отсутствии у ребенка аллергии на апельсины, мандарины, грейпфруты, их стоит включать в меню ребенка в умеренных количествах. Железо, кальций, калий, фосфор, витамин А и В можно найти в яблоках, вишнях, бананах, киви.
Молочные продукты. Кефир, молоко, ряженка, сыр. Эти продукты источник кальция и микроэлементов.
Заместитель главного врача по поликлиническому разделу работы КГБ №3 - Чернявская Л. В.
Как укрепить иммунную систему ребенка?
Гарантированный ответ в течение часа
Иммунная система ребенка очень отличается от иммунной системы взрослого человека, поэтому очень важно знать ее особенности и критические периоды развития, это поможет избежать многих заболеваний и сохранит здоровье ребенка. В этой статье пойдет речь об особенностях строения и функционирования иммунной системы детей разной возрастной категории.
Формирование иммунной системы в эмбриогенезе
Процесс закладки органов иммунной системы начинается на 4-6 неделе беременности, образуется фетальная печень, которая выполняет иммунную функцию на внутриутробном этапе жизни. Затем происходит закладка всех органов иммунной системы: костного мозга, тимуса, селезенки и лимфатических узлов. В первом триместре беременности формируется подавляющее большинство органов иммунитета, основные органы начинают свое формирование в самом начале гестации, когда женщина еще не подозревает о наступившей беременности. Поэтому в этот период будущей маме чрезвычайно важно избегать воздействия негативных факторов: рентгеновского излучения, вирусных и бактериальных инфекций, необоснованного приема лекарственных препаратов. Прием некоторых медикаментов допускается, но это необходимо согласовывать с акушером-гинекологом, наблюдающим беременность.
Строение иммунной системы у ребенка
Органы иммунной системы ребенка можно разделить на центральные и периферические. К центральным органам иммуногенеза относятся костный мозг и тимус (вилочковая железа). К периферическим органам - селезенка, лимфатические узлы и особые скопления лимфатической ткани (пейеровы бляшки, групповые фолликулы).
В центральных органах иммуногенеза происходит непосредственно созревание иммунных клеток (иммуноцитов), у детей раннего возраста развита вилочковая железа, где активно происходит иммуногенез, в то время как у взрослого человека тимус находится в состоянии инволюции и практически не определяется. В костном мозге происходит образование и созревание всех клеток иммунной системы, а так же идет гемопоэз.
В периферических органах иммунной системы происходит дальнейший рост иммунных клеток и их дифференцировка на субпопуляции. В лимфатических узлах, которые располагаются вдоль крупных кровеносных сосудов и внутренних органов содержатся зрелые лимфоциты, осуществляющие строгий иммунный контроль. Лимфатические узлы одни из первых реагируют на проникновение чужеродного агента ивозникновение воспалительного процесса, они увеличиваются в размерах и становятся болезненными, что регистрируется лечащим врачом во время осмотра ребенка. У детей до 3-х летнего возраста может быть в норме увеличены лимфатические узлы 1-2 групп. Если это не является признаком наличия хронического очага инфекции в этой области тела, то не требуется никаких лечебных мероприятий.
Особое значение имеют лимфоидные фолликулы и пейеровы бляшки, они располагаются вдоль кишечника, их количество сравнительно площади кишечника достаточно велико и позволяет осуществлять иммунный контроль. Нормальный биоценоз кишечника обеспечивает активное функционирование пейеровых бляшек, что не позволяет многим чужеродным агентам попасть в кровеносное русло посредством всасывания из кишечника.
Функции иммунной системы
После рождения ребенка иммунная система продолжает дальнейшее активное формирование, в котором выделяют несколько критических периодов развития:
Необходимость наблюдения за состоянием здоровья ребенка подразумевает оценку правильной работы иммунной системы в первую очередь. Самым простым рутинным методом исследования работы иммунной системы является клинический анализ крови. По общему анализу крови ( количество лейкоцитов, лейкоцитарная формула, СОЭ) можно сделать вывод о наличии воспалительного процесса в организме, оценить реактивность иммунитета. Для каждого возрастного периода соответствуют свои референтные пределы нормы каждого показателя крови, это должно обязательно учитываться при интерпретации полученных данных. Для детей до 3 лет характерно преобладание в периферической крови лимфоцитов, это является особенностью функционирования иммунной системы ребенка.
Оценка лейкоцитарной формулы позволяет делать вывод о состоянии защитных сил организма, об их реакции на инфекционный агент. Существует два понятия в оценке иммунной системы по лейкоформуле: сдвиг лейкоцитарной формулы влево и сдвиг лейкоцитарной формулы вправо.
Сдвиг лейкоцитарной формулы влево представляет собой увеличение количества молодых форм лейкоцитов (палочкоядерных нейтрофилов), что свидетельствует о хорошем ответе организма на инфекцию, об активном процессе борьбы. Сдвиг лейкоформулы влево сопровождает большинство заболеваний у детей и является прогностически благоприятным критерием.
Сдвиг лейкоцитарной формулы вправо означает повышение процента зрелых и старых форм нейтрофилов с сегментированным ядром. Повышение их количества означает об истощении иммунных сил, такое возникает при длительно протекающих, тяжелых инфекционных заболеваниях.
Напряженность иммунитета к определенным инфекциям может выявить анализ крови на иммуноглобулины класса М и G. Антитела класса М указывают на наличие острого инфекционного процесса в организме, а антитела класса Gвыявляют хроническую инфекцию или поствакцинальный иммунитет.
В некоторых случаях показано проведение иммунограммы – специального исследования, позволяющее оценить качественные и количественные признаки гуморального и клеточного иммунитета, системы комплемента и интерферона. Иммунограмма позволяет выявить наличие первичного (врожденного) или приобретенного иммунодефицита, исходя из ее результата, становится возможным подобрать ребенку адекватную схему лечения.
Важной задачей родителей является позволить иммунной системе ребенка формироваться в нужном направлении, немного помогая правильным уходом за ребенком, особенностями питания и закаливанием организма. По рекомендациям Всемирной организации здравоохранения (ВОЗ) для формирования иммунной системы у ребенка важно производить первое прикладывание к груди непосредственно сразу после рождения ребенка в родильном зале, продолжать грудное вскармливание до достижения ребенком возраста полтора-два года. При частых инфекционных заболеваниях, особенно протекающих в тяжелой форме, выраженных аллергических реакциях следует своевременно обращаться к иммунологу для проведения обследования ребенка и назначения адекватной иммунной коррекции.
Иммунная система ребенка имеет свои особенности, потому что формироваться она начинает еще в матке матери и в этот период надо сказать иммунная система ребенка находится в угнетенном состоянии. И это необходимо для предотвращения сильных иммунных реакций при контакте плода с антигенами, которые "запускают" защитную реакцию. Иммунная система ребенка вначале как бы пользуется антителами матери, т.е. если мама допустим была привита до беременности от краснухи, кори, то она предасть соответствующие антитела своему малышу.
Иммунная система организма ребенка: препараты для ее поддержки
Формирование иммунной системы организма ребенка
Вообще иммунная система ребенка проходит несколько стадий своего формирования:
1.Первая стадия длится до 28 дней жизни, это период новорожденности. В этот период иммунная система организма подавлена. И здесь малыш очень восприимчив к разного рода инфекциям.
2.Вторая стадия протекает в период от 3-х до 6-ти месяцев возраста ребенка. Здесь в организме малыша разрушаются материнские антитела, но иммунная система организма уже развивает первичный иммунный ответ. В этот период ребенок подвержен в основном кишечным инфекциям и ОРВИ.
3.Третья стадия - 2-3 года жизни малыша. Иммунная система организма укрепила первичный иммунный ответ, образовываются иммуноглобулины G. Местный иммунитет пока еще незрелый (иммуноглобулины А). В этот период характерны повторные заболевания.
4.Четвертая стадия протекает в возрасте от 6-ти до 7-ми лет. Иммунная система организма по некоторым параметрам (уровни иммуноглобулинов M и G) соответствует взрослой, но иммуноглобулин А еще очень низок. В этот период происходит формирование хронических болезней и аллергии.
5.Пятая стадия (девочки 12-13 лет, мальчики 14-15 лет). Иммунная система организма переживает бурный рост и гармональную перестройку. Этот период мы называем "переходным возрасом". В этот период уменьшаются лимфоидные органы - тканевые образования в которых формируются клетки иммунной системы.
Подробно рассказывать об этом не имеет смысла потому что материал очень спецефичен, но мы перечислим клетки иммунной системы:
Т - лимфоциты - самые многочисленные клетки иммунной системы (до 60% от их общего количества). Эта популяция клеток разделяется на две субпопуляции: хелперы и супрессоры, которые являются иммунорегуляторами и киллеры с эффекторами ГЗТ - эффекторными.
В - лимфоциты (15-20%) - клетки иммунной системы, которые отвечают за развитие гуморального иммунитета.
Моноциты (CD16+) - клетки иммунной системы - предшественники тканевых макрофагов.
Макрофаги - клетки иммунной системы, которые являются своеобразными мусорщиками, формируют фагоцитарную реакцию гуморального иммунитета
Базофилы, нейтрофилы, эозинофилы тоже клетки иммунной системы, которые участвуют в фагоцитозе бактерий.
Ну вот и все что можно сказать в простой форме о клетках иммунной ситемы организма.
Центральные и переферические органы иммунной системы
Иммунная система организма имеет свои органы. Это центральные органы иммунной системы а так же и переферические органы иммунной системы.
Органы где происходит формирование и созревание иммуноцитов - центральные органы иммунной системы. К этой ситеме относятся вилочковая железа (тимус), костный мозг и сумка Фабрициуса. Органы, которые содержат зрелые лимфоциты - переферические органы иммунной системы и это прежде всего лимфатические узлы, селезенка, всевозможные скопления лимфоидной ткани.
Центральные органы иммунной системы отвечают за лимпофоэз - размножение и созревание иммунокомпетентных клеток.
Переферические органы иммунной системы отвечат за иммунный ответ.
Центральные органы иммунной системы и переферические органы иммунной системы работают согласованно и направлены на одно - на защиту нашего организма от чужеродных вторжений.
Нарушение иммунной системы ведут к разного рода заболеваниям. Такие заболевания могут быть двух типов. Это когда нарушение иммунной системы приводят к гиперактивному иммунному ответу и иммунная система организма начинает атаковывать ткани своего организма приняв их за чужеродные. И второй тип это когда нарушение иммунной системы приводят к пассивности иммунитетаи не может дать отпора разного рода инфекциям. Нарушение иммунной системы необходимо предупреждать или устранять вовремя.
Укрепление иммунной системы - важнешее условие для здоровья человека. Когда укрепление иммунной системы рассматривается через призму всевозможных медицинских препаратов - это плохо, т.к. все препараты имеют побочные эффекты и нередко излечивая одно человек заболевает другим. 
Но в каждом правиле есть исключения. И здесь оно имеется. Трансфер фактор - препарат испытанный десятилетиями, не имеющий аналогов в мире. Трансфер фактор - препарат, который создала сама природа, не имеющий побочных эффектов, не вызывающих привыкания, не имеющий возрастных ограничений. Укрепление иммунной системы посредством Трансфер фактора - мудрое и взвешенное решение.
Основу этого препарата составляют пептидные молекулы - трансфер факторы, что в переводе означает "факторы переноса". Эти молекулы является носителями иммунной памяти организма и весь "накопленный опыт" борьбы с болезнями они "содержат" в себе. Мы это все рассказываем простым языком. чтобы не переутомлять нашего читателя медицинскими терминами. Так вот, Трансфер фактор может передавать иммунный опыт от организма к организму. В этом его уникальность. Применение Трансфер факторов важно знать, потому что нет ни одной иммунной болезни, которую бы этот препарат не мог устранить.

Феномен иммунологической толерантности

В норме иммунная система не реагирует на ткани собственного организма. Даже в период беременности, когда женщина вынашивает, по сути, наполовину чужеродный для нее плод, отторжения не происходит. Такое состояние называют феноменом иммунологической толерантности, иными словами, невосприимчивости.
Что такое аутоиммунные заболевания?
Различают органоспецифические аутоиммунные болезни, когда поражается определенный орган, и системные, которые затрагивают ткани, расположенные во всем организме.
Последствия аутоиммунных заболеваний для организма зависят от функций, которые выполняет пораженный орган или ткань, а также их уникальности. Наиболее яркий пример — сахарный диабет 1 типа. Агрессия иммунной системы в этом случае направлена на β-клетки островков Лангерганса поджелудочной железы. Происходит их деструкция (уничтожение), нарушение продукции гормона инсулина и, соответственно, увеличение уровня глюкозы в крови. Ребенок с подтвержденным сахарным диабетом 1 типа должен получать инсулин извне, ведь выработка собственного гормона невозможна.
Причины развития аутоиммунных болезней

Клетки и ткани организма могут стать объектом атаки иммунной системы под воздействием различных внешних факторов: ультрафиолет, холод, травмы, бактериальные и вирусные инфекции, некоторые лекарства и прочие.
Особая роль отводится вирусам. Они способны проникать в клетку и изменять структуру ее белков, превращая в чужеродную.
Не менее интересной считается теория общих антигенных участков некоторых бактерий и тканей человека, так называемый феномен молекулярной мимикрии. Наличие таких участков приводит к тому, что в иммунные процессы вовлекаются не только микроорганизмы, но и собственные клетки. Например, некоторые штаммы стрептококков имеют общие антигены с тканями сердца и почек.
Известна роль наследственных факторов в развитии аутоиммунных заболеваний, ее подтверждают результаты близнецового и семейного анализов. Однако помимо генетических особенностей большую роль играют также гормоны и пол — женщины более подвержены развитию аутоиммунных болезней, чем мужчины.
Какими аутоиммунными болезнями страдают дети?
На сегодняшний день насчитывают порядка 80 наименований аутоиммунных заболеваний. Встречаются они во всех возрастных группах, в том числе у детей. Приведем примеры некоторых из них:
- Сахарный диабет 1 типа — деструкция β-клеток островков Лангерганса поджелудочной железы, проявляющаяся абсолютной недостаточностью инсулина. Часто дебютирует у детей и подростков;
- Ювенильный ревматоидный артрит — хроническое воспаление суставов, начавшееся в детском возрасте;
- Болезнь Бехтерева — характеризуется воспалением малоподвижных суставов (межпозвоночных), при этом позвоночник теряет свою подвижность;
- Системная красная волчанка — системное аутоиммунное заболевание, поражающее различные органы: сердце, почки, кожу, легкие, суставы. Детская форма проявляется в возрасте от 3 до 15 лет;
- Системная склеродермия или системный склероз тканей — чрезмерное уплотнение тканей, особенно в области кожи, где много коллагеновых волокон;
- Дерматомиозит — поражение поперечно-полосатых и гладких мышцы, проявляется мышечной слабостью. Дебютирует у детей в возрасте от 4 до 10 лет;
- Острая ревматическая лихорадка — осложнение А-стрептококкового тонзиллита (ангины). Характеризуется воспалением соединительной ткани с поражением сердца, суставов, кожи. Страдают главным образом дети от 7 до 15 лет.
Как заподозрить аутоиммунную болезнь?

Симптомы аутоиммунных заболеваний разнообразны. Во многом они зависят от того, какой орган или ткань поражены. Например, ювенильный ревматоидный артрит будет протекать с преимущественными жалобами ребенка на боль и припухлость суставов, ограничение движений в них. В то же время, родители малыша, страдающего от дерматомиозита, обратят внимание на то, как трудно ему подниматься по лестнице или сидеть ровно за столом из-за слабости мышц.
К сожалению, не существует одного патогномоничного (характерного) для всех аутоиммунных болезней признака. Есть целый перечень неспецифических симптомов, по которым можно заподозрить развитие аутоиммунного процесса в организме ребенка. Общая слабость, усталость, недомогание, повышение температуры тела до субфебрильных и фебрильных значений, ломота в мышцах и суставах, увеличение лимфатических узлов, изменение аппетита, потеря веса, нарушение стула и другие. Однако часть этих проявлений вполне может указывать и на инфекционное заболевание.
Родители каждый день видят своего ребенка, знают особенности его поведения и характера, а потому способны заметить даже малейшие изменения. Важно доверять своим ощущениям и не затягивать с посещением врача педиатра в случае закравшихся подозрений.
Возможна ли профилактика аутоиммунных болезней?
Несмотря на то, что аутоиммунные заболевания относят к числу редких, встретиться с ними может каждый. Например, среди родственников ребенка вполне может оказаться человек, страдающий той или иной аутоиммунной патологией. Учитывая роль наследственных факторов в развитии некоторых из них, родители задумываются о возможной профилактике.
Четких рекомендаций, способных предупредить на 100% развитие аутоиммунной болезни, нет. Никто не застрахован. Однако есть некоторые общие правила, которых желательно придерживаться: правильный образ жизни, профилактика бактериальных и вирусных инфекций и их своевременное лечение, рациональное использование медикаментов, проживание в благополучном, с точки зрения экологии, районе. Особое внимание следует уделить осторожному приему иммуномодуляторов — исключительно по рекомендации врача аллерголога-иммунолога.
Принципы лечения аутоиммунных заболеваний

Аутоиммунные заболевания имеют одну общую черту — хроническое прогрессирующее течение, которое приводит к необратимым нарушениям функций органов и тканей. Чтобы затормозить аутоиммунные процессы, прибегают к использованию препаратов, обладающих противовоспалительным и иммуносупрессивными эффектом. Иными словами, необходимо снизить активность иммунной системы. Самый распространенный вариант — глюкокортикостероиды (преднизолон, дексаметазон). Схемы лечения индивидуальны для каждого заболевания и каждого пациента. К сожалению, короткими курсами не обойтись, как правило, приходится прибегать к длительному приему. Кроме гормональных препаратов успешно применяют цитостатики (циклофосфамид, азатиоприн).
Каждый день иммунная система сражается с чужеродными микроорганизмами и обеспечивает иммунологический надзор над собственными клетками. Ее работа незаметна — четко отлажено взаимодействие всех звеньев. Однако даже самый надежный механизм может дать сбой. Иммунная система — не исключение. Под воздействием ряда причин она может стать чрезмерно активной по отношению к своим же клеткам и тканям и тогда разовьется аутоиммунное заболевание. Родителям важно помнить, что даже самые неспецифические жалобы их ребенка вполне могут оказаться дебютом непростой болезни.
Использованы фотоматериалы Shutterstock
Поделись статьёй и все узнают, что ты разбираешься в здоровье детей! Спасибо ツ
Читайте также:


