Нервно психическая сфера в истории болезни
ИСТОРИЯ БОЛЕЗНИ
Фельдшерского отделения ____курса, группа___
I. Паспортная часть: ФИО Бармина Н.Л
Дата рождения 22.02.1976
П. Субъективное обследование
1.Жалобы:
на момент поступления: на боли постоянные приступообразные в правом и левом подреберье и правой боковой области после приема пищи, на постоянную тошноту, отрыжку воздухом, изжогу, горечь и сухость во рту, на снижение аппетита, слабость и снижение работоспособности, отеки нижних конечностей.
на момент курации: на боли в постоянные приступообразные в правом подреберье, сухость во рту, слабость, отеки.
2.Анамнез болезни
Считает себя больной 7 лет. Ранее алкоголизированная. В апреле 2014 поступила с в гастро отделение с диагнозом –цирроз печени,асцит, гепатоспленомегалия. В декабре 2015г экстренно госпитализирована СМП с кровотечением в 1 хирургическое отделение.В 15.12.2015 г 3 ст. рефлюкс гастрит.В январе 2016 г. Лежала в гастро отделение с синдромом портальной гипертензии.Гепатоспленомегалия.
Поступила 19.03 16 г в гастро отделение на СМП с жалобами на на боли постоянные приступообразные в правом и левом подреберье и правой боковой области, на постоянную тошноту, отрыжку воздухом, изжогу, горечь и сухость во рту, на снижение аппетита, слабость и снижение работоспособности, отеки нижних конечностей. Больная связывает ухудшение своего состояния с погрешностью в питание. Принимала препараты Гепа-мерц,Омез, Фуросемид , Верашпирон по назначению врача. Лечилась амбулаторно.
Наследственность не отягощена.Хронические заболевания-хр.бронхит, ЖКБ, хр.холецистит.
Травм нет. Вредные привычки –употребление алкоголя.
Туберкулез и венерические заболевания отрицает. Алергоанамнез не отягощен.
Проводилась гемотрансфузия в декабре 2015 г. без осложнении.
Состоит в браке.Детей нет. Беременности 0. Месячные не регулярны.
III. Объективные методы исследования
1.Осмотр
Общие состояние средней тяжести, вялое. Сознание ясное. Положение вынужденное.
Тип телосложения гиперстеник, конституция гиперстеник.
Кожные покровы и слизистые иктеричны, отеки на нижних конечностях до голеней. Подкожный слой 5 см.Волосы и ногти не изменены. Лимфоузлы не увеличены(околоушные, подчелюстные, надключичные, подключичные, подмышечные).Температура тела 38 .
2.Органы дыхания
Нос: форма носа не изменена, дыхание через нос не затруднено, отделяемых из носа нет.
Гортань: деформаций и припухлости в области гортани нет. Голос громкий.
Грудная клетка: форма грудной клеткиправильная.. Ширина межрёберных промежутков умеренная. Грудная клетка симметрична. Позвоночный столб без деформаций.. Экскурсия грудной клетки равна 6 см.
Дыхание: тип дыхания – грудной, живот в дыхании не участвует из-за выраженного асцита. Число дыхательных движений –20 в минуту. Дыхание ритмичное,поверхностное.
Пальпация:
При пальпации болезненность не отмечается. Эластичность грудной клетки не снижена. Голосовое дрожание симметрично с обеих сторон.
Перкуссия лёгких:
При сравнительной перкуссии определяется ясный лёгочный звук на симметричных участках легких.
| Топографические ориентиры | Правое лёгкое | Левое лёгкое |
| Верхняя граница легких | ||
| Высота стояния верхушек спереди | 3 см выше ключицы | |
| Высота стояния верхушек сзади | Остистый отросток VII шейного позвонка | |
| Ширина полей Кренига | 5 см | |
| Нижняя граница легких | ||
| Окологрудинная линия | VI ребро | — |
| Срединно-ключичная линия | VI ребро | — |
| Передняя подмышечная линия | VII ребро | VII ребро |
| Средняя подмышечная линия | VIII ребро | VIII ребро |
| Задняя подмышечная линия | IX ребро | IX ребро |
| Лопаточная линия | X ребро | X ребро |
| Околопозвоночная линия | Остистый отросток XI груд. позвонка | Остистый отросток XI груд. позвонка |
Дыхательная экскурсия нижнего края легких по лопаточным линиям – 5 см.
Аускультация:
Основные дыхательные шумы: на симметричных участках грудной клетки выслушивается везикулярное дыхание.
Побочные дыхательные шумы: выслушиваются хрипы..
Бронхофония: шепотная речь проводится одинаково над симметричными участками грудной клетки.
Осмотр шеи: наружные яремные вены и сонные артерии без видимых патологических изменений. Набухания вен шеи или усиленной пульсации сонных артерий нет.
Осмотр области сердца: При осмотре в области сердца, сердечного горба, патологической и атипической пульсации нет. Верхушечного и сердечных толчков не наблюдается, эпигастральная пульсация визуально не определяются.
Пальпация: При пальпации верхушечный толчок расположен в пятом межреберье на 2,5 см кнутри от левой срединно-ключичной линии, невысокий, умеренной силы, площадью 1-1,5 см2. Состояние вен и артерий в области шеи пальпаторно не изменено, патологической пульсации не выявлено. Пульс на обеих руках одинаков, ритм правильный, нормального напряжения и наполнения, частота пульса 78 ударов в минуту, пульсовая волна совпадает с ритмом сердечных сокращений. Дефицита пульса и пульсации артериол ногтевых фаланг нет.
Сердечный толчок: не определяется.
Эпигастральная пульсация: отсутствует.
АД-140/80
Перкуссия:
| Относительная тупость сердца: | |
| Границы | Ориентиры |
| Правая | Правый край грудины на уровне IV межреберья |
| Левая | На 1 см кнаружи от левой срединно-ключичной линии на уровне V межреберья |
| Верхняя | Третье ребро по левой окологрудинной линии |
Поперечник относительной тупости сердца 12 см.
Ширина сосудистого пучка 5 см.
Конфигурация сердца нормальная.
| Абсолютная тупость сердца | |
| Границы | Ориентиры |
| Правая | Левый край грудины |
| Левая | 1 см кнутри от левой среднеключичной линии на уровне V межреберья |
| Верхняя | IV ребро |
Аускультация:
Тоны сердца ритмичны, приглушены, шумы отсутствуют. Число сердечных сокращений (ЧСС) – 76 уд/мин.
В первой точке аускультации 1 тон нормальной громкости, не расщеплен, не раздвоен, дополнительных тонов, шумов нет.
Во второй точке аускультации 2 тон нормальной громкости, не расщеплен, не раздвоен, дополнительных тонов, шумов нет.
В третьей точке аускультации 2 тон нормальной громкости, не расщеплен, не раздвоен, дополнительных тонов, шумов нет.
В четвертой точке аускультации 1 тон нормальной громкости, не расщеплен, дополнительных тонов, шумов нет
4. Органы пищеварения
Желудочно-кишечный тракт.
Стул 1 раз в сутки, умеренный, оформленный, коричневого цвета.
Язык влажный, обложен серо-желтым налетом. Зев розовой окраски. Миндалины не выступают за небные дужки. Слизистая оболочка глотки не гиперемирована, влажная, поверхность ее гладкая. Глотание и прохождение пищи по пищеводу не затрудненно, безболезненное.
Живот округлой формы, симметричный, увеличен в объеме за счет свободной жидкости в брюшной полости. Асцит. Подкожные сосудистые анастомозы выражены в эпигастральном отделе живота. Рубцов и грыж нет. Перистальтика не нарушена. Живот свободно участвует в акте дыхания..
При перкуссии живота отмечается тимпанит различной степени выраженности. Асцит – перкуторно умеренное количество.
При поверхностной ориентировочной пальпации живот мягкий, безболезненный. Напряжение мышц передней брюшной стенки, расхождение прямых мышц живота и грыжи белой линии отсутствуют. Пупочное кольцо не расширено. Поверхностные опухоли и грыжи не пальпируются. Симптом Щеткина-Блюмберга отрицательный.
При глубокой скользящей пальпации живота по Образцову – Стражеско – Василенко сигмовидная кишка пальпируется в левой подвздошной области цилиндрической формы, диаметром 2 см, плотноэластической консистенции с гладкой поверхностью, безболезненная, неурчащая. Слепая кишка пальпируется в правой подвздошной области в виде тяжа диаметром 2,5 см, безболезненная, смещаемая; поверхность ровная, гладкая; консистенция эластичная; урчащая. Остальные отделы толстой кишки не пальпируются.
При аускультации живота выслушиваются периодически возникающие кишечные шумы, связанные с перистальтикой кишечника.
Печень и желчный пузырь.
Живот симметричен, ограниченного выпячивания в области правого подреберья и ограничение этой области в дыхании не отмечается.
Размеры печеночной тупости по Курлову
По правой срединно-ключичной линии 18
По передней срединной линии 12
По левой реберной дуге 5
Верхняя граница абсолютной тупости печени:
По правой среднеключичной линии 6 ребро
Нижняя граница абсолютной тупости печени:
По правой среднеключичной линии 8 см. ниже края реберной дуги
По передней срединной линии 2 см. ниже основания мечевидного отростка
По левой реберной дуге на 1 см. кнаружи от левой окологрудинной линии.
Нижний край печени заострен, поверхность гладкая, консистенция плотная, болезненная.
Желчный пузырь не пальпируется. Болезненность при пальпации в точке желчного пузыря отсутствует. Симптомы Ортнера, Захарьина, Василенко, Мерфи, Георгиевского – Мюсси – отрицательны.
Живот симметричен, ограниченного выпячивания в области левого подреберья и ограничение этой области в дыхании не отмечается.
Размеры селезенки перкуторно 16\5
Селезенка не пальпируется.
Болей и диспептических явлений, связанных с патологией поджелудочной железы не предъявляет.
Поджелудочная железа не пальпируется.
5. Почки и мочевыделительная система
Мочеиспускание свободное, безболезненное. Моча соломенно-желтого цвета, без запаха, прозрачная. Наличие примесей крови в моче не отмечает.
Гиперемии и припухлости в области почек не обнаруживается.
Почки не пальпируются.
5.Костно-мышечная система
Мышечная система: Мускулатура развита умеренно, равномерно, симметрично с обеих сторон, признаков гипертрофии, атрофии отдельных групп мышц нет, тонус сохранен, болезненности при пальпации нет.
Костная система: Скелет без искривлении.
Суставы:при осмотре суставы нормальной конфигурации. Кожные покровы пои пальпации суставов их припухлости и деформации, изменений околосуставных тканей, а также болезненности не отмечается. Объем активных и пассивных движений в суставах сохранен полностью
6.ЦНС и эндокринная система
Эндокринная система.
Осмотр и пальпация.
При осмотре передней поверхности шеи изменений не отмечается. Экзофтальм не наблюдается. Щитовидная железа не увеличена, плотноэластической однородной консистенции.
Нервно-психический статус
Сознание ясное. Пациент адекватен, ориентирован в пространстве, уравновешен, общителен. Восприятие не нарушено. Внимание не ослаблено. Память сохранена. Интеллект средний. Мышление не нарушено. Головных болей, головокружений, обмороков нет. Сон не нарушен. Очаговая неврологическая симптоматика отсутствует. Органы чувств без особенностей. В двигательной сфере патологических изменений не выявлено.
Предварительный диагноз
Основное заболевание: цирроз печени в исходе хронического алкогольного гепатита с синдромом портальной гипертензии (асцит, гепатоспленомегалия, состоявшееся кровотечение из ВРВП).
Осложнения: состоявшееся кровотечение из ВРВП в декабре 2015.
План обследования пациента
Клинический анализ крови
1.Общий анализ мочи
3.Биохимический анализ крови - определение уровня АСТ, АЛТ, ГГТ, ЩФ, ХЭ, амилазы, альбумина, общего и прямого билирубина.
4.Общий белок и белковые фракции
5. Коагулограмма
6.Определение в крови HBsAg, HCVAb
10.УЗИ брюшной полости и почек
11.Копрология
Результаты лабораторно-инструментальных методов исследования и консультаций

Возраст: 52 года /
Семейное положение: замужем
Место работы: ФГУП АТОМЭНЕРГОЭКСПОРТ, главный специалист
Домашний адрес: г. Москва,
Время поступления в клинику: 22час. 50мин., 12.05.2003 (по скорой помощи)
Расспрос
Жалобы больного при поступлении в клинику:
Поступила в клинику с жалобами на удушье, кашель с трудноотделяемой мокротой.
Впервые приступы удушья появились около года назад, возникали редко, носили невыраженный характер,
проходили через несколько минут, без приема лекарственных препаратов. Обычно приступы провоцировались нервным стрессом. Лечения не проводилось. В течение 5 дней отмечала ухудшение состояния, общую слабость. Госпитализирована в 23 ГКБ с сильным приступом удушья .
Родилась в срок, мать при рождении ребенка была здорова. Второй ребенок в семье. Вскармливалась молоком матери. Росла и развивалась нормально, в физическом и умственном развитии не отставала от сверстников. В детский сад не ходила. В школе начала учиться в 7 лет. Трудностей с обучением не было. После школы обучалась в институте. Работает с 23 лет. Профессию не меняла. Социально-бытовые условия нормальные.
Менструации с 16 лет, длительные (около 7 дн.), болезненные, обильные, нерегулярные. Менопауза в 50 лет. Климактерический период без осложнений. Беременностей 4, протекали без осложнений, дети рождались в срок. Перенесла 2 медицинских аборта, выкидышей не было. В настоящее время имеет две дочери (здоровы).
Замужем. 2 дочери.
Жила в коммунальной квартире, затем переехала в отдельную квартиру, где проживает в данный момент с мужем и младшей дочерью. Обстановка в семье и бытовые условия нормальные.
Питается нерегулярно, 2-3 раза в день, диету не соблюдает.
Рабочий день не нормирован, иногда работает в выходные. Работа связана с компьютером. Отмечает запыленность рабочего помещения. Многие сотрудники курят. Освещение на рабочем месте нормальное.
Выезжает отдыхать на дачу 3-4 раза в месяц.
В юности занималась спортом.
Вредные привычки
Не курит, алкоголем не злоупотребляет, наркотические средства не употребляет.
Чай, кофе употребляет редко.
Ветряная оспа (10л)
Перелом латеральной лодыжки левой ноги, трещина шейки бедра
Отмечает аллергию на косметику, цитрусовые, на цветение ивантеевки.
Непереносимости медикаментов нет.
Эндокринных, психических, онкологических и других наследственных заболеваний в семье не было.
У матери сахарный диабет IIтипа.
ОБЬЕКТИВНОЕ ИССЛЕДОВАНИЕ БОЛЬНОГО
Настоящее состояние больного
Общее состояние удовлетворительное.
Положение больного активное.
Выражение лица спокойное.
Телосложение нормостеническое: переднезадний размер грудной клетки меньше бокового, надключичные ямки выражены незначительно, угол между телом грудины и рукояткой выражен хорошо, эпигастральный угол около 90 градусов, ребра в боковых отделах имеют умеренно косое направление, лопатки плотно прилегают к грудной клетке. В грудном отделе позвоночника небольшой правосторонний сколиоз.
Кожные покровы
Окраска кожных покровов желтоватая
Участков патологической пигментации и депигметтации не выявлено.
Окраска слизистых нормальная.
Кожные покровы чистые, сыпи, кровоизлияний, расчесов, рубцов, сосудистых звездочек, шелушения нет.
Влажность кожных покровов нормальная. Потливость умеренная
Эластичность кожи понижена.
Волосяной покров развит нормально, выпадения волос не отмечается
Тип оволосения женский.
Отмечается повышенная ломкость ногтей, их исчерченность.
Подкожная клетчатка
Степень развития подкожной клетчатки умеренная, толщина кожной складки на животе в области пупка 2 см, развитие подкожно-жирового слоя равномерное.
Общих отеков, местных отеков (на лице, пояснице, на ногах), асцита не выявлено.
Лимфатическая система
Пальпируются, незначительно увеличены, эластической консистенции, безболезненны, подвижны, с кожей не спаяны.

Одним из этапов изучения нервных болезней в медицинских университетах и колледжах является написание истории болезни по неврологии. Эта статья поможет студентам медицинских колледжей и университетов написать идеальную историю болезни.
История болезни: что это такое?
История болезни - это подробное изложение развития заболевания пациента, начиная от первых возникших жалоб и заканчивая лечением установленного заболевания и прогнозом для жизни и трудоспособности.
Грамотно написанная история болезни помогает врачу следить за состоянием больного и обеспечить его выздоровление. Для студента заполненная учебная сестринская история болезни по неврологии - это отличный шанс выучить определенную нозологию от и до.
Схема написания
Любая история болезни по неврологии должна быть написана в определенном порядке и включать в себя следующие пункты:
- Паспортные данные пациента: Ф.И.О., дата рождения, место проживания и работы, полученное образование, диагноз при поступлении в стационар или амбулаторию и окончательный диагноз при госпитализации.
- Жалобы больного. В данном пункте перечисляются жалобы, которые предъявляет больной на момент поступления в стационар или поликлинику.
- Анамнез заболевания. Описывается время, с которого больной отмечает появление первых жалоб, как развивались эти жалобы до момента его обращения за врачебной помощью, в какой последовательности появлялись симптомы, дата обращения к врачу.
- Анамнез жизни. Описывается, где родился больной, в каких условиях проживал, как развивался, какие успехи имел в школе. Также отмечаются материальные и бытовые условия в настоящее время, семейное положение. Уточняется о болезнях, травмах и операциях, которые были у больного. Уделяется время семейному анамнезу (какие заболевания имели ближайшие родственники, если есть гибель в семье, выясняется, по какой причине). Отдельно собирается аллергологический анамнез.
- Объективное обследование органов и систем.
- Неврологический статус. В этом разделе истории болезни подробно описывается состояние нервной системы пациента.
- Предварительный диагноз. После беседы и физикального обследования до проведения дополнительных методов диагностики нужно поставить предварительный диагноз и привести его обоснование.
- Специальные методы обследования. После больного направляют на необходимые ему лабораторные и инструментальные исследования. Обязательно сдается общие анализы крови, мочи, электрокардиограмма, рентгенография органов грудной клетки. Для неврологических больных часто обращаются к помощи методов визуализации головного и спинного мозга (КТ, МРТ).
- Дифференциальный диагноз. Приводится несколько болезней, схожих по симптоматике и объективным данным с поставленным предварительно диагноза. Анализируются их общие черты и отличия.
- Окончательный клинический диагноз. Формулировка окончательного диагноза состоит из основного заболевания, его осложнений, если таковые имеют место быть, и сопутствующих заболеваний.
- Лечение. Подробно описывается не медикаментозное и медикаментозное лечение с упоминанием доз, способа введения и частоты введения препарата в сутки. Лечение нужно расписывать на один день!
- Прогноз. Указывается прогноз как для жизни, так и для работы. Если есть утрата трудоспособности, указывается какой процент утраты и какова продолжительность.
- Дневник. В дневнике содержится краткая информация о состоянии больного каждый день пребывания в больнице (общее состояние, температура, давление, пульс, диурез, дефекация).
- Эпикриз. Представляет собой краткое описание всей истории болезни.
- Список литературы.
История болезни: какие системы поддаются обследованию?
В графе "Объективное обследование органов и систем" проходит всестороннее обследование всех систем организма больного, уделяя особенное внимание пораженной системе - нервной. Помимо нервной системы, проводят также осмотр:
- опорно-двигательной системы;
- дыхательной системы;
- пищеварительной системы;
- сердечно-сосудистой системы;
- мочеотделительной системы;
- эндокринной системы.
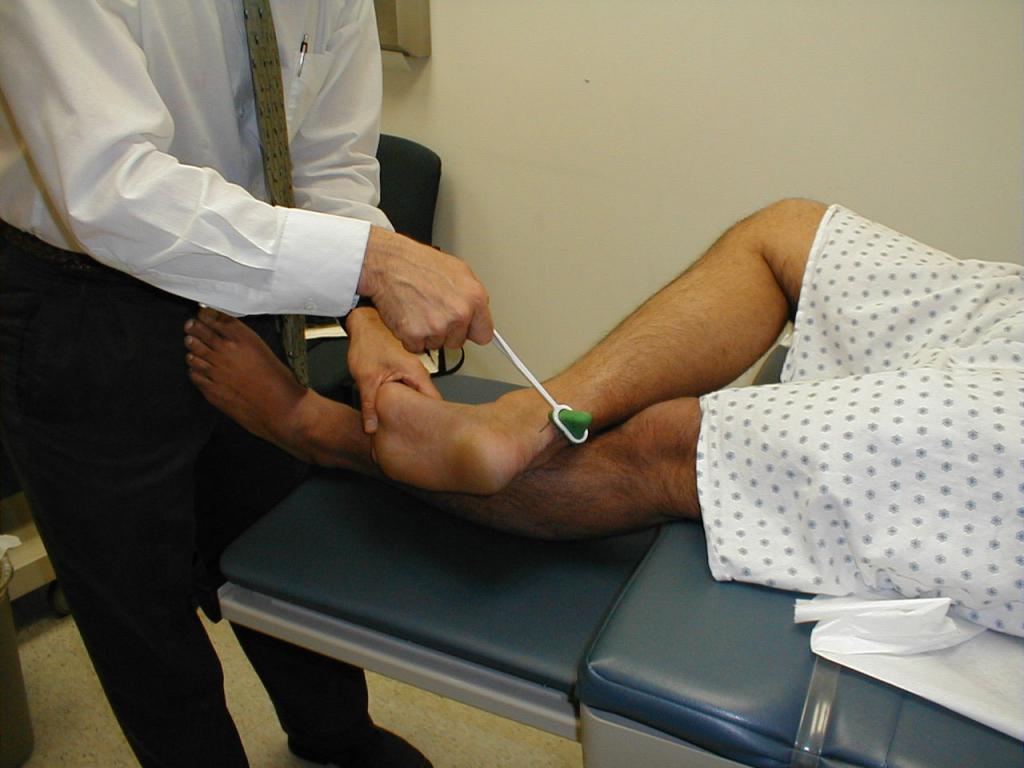
Неврологический статус
Основное место при написании истории болезни по неврологии уделяется именно неврологическому статусу, в котором подробно описано объективное обследование нервной системы организма с патологическими признаками, которые были обнаружены при этом. Описание неврологического статуса включает в себя:
- сознание больного, его ориентацию в себе и окружающем его пространстве;
- наличие или отсутствие менингеальных симптомов;
- описание функции 12 пар черепных нервов;
- двигательная активность;
- безусловные рефлексы (сухожильные, конъюнктивные, кожные);
- тонус мышц;
- наличие или отсутствие патологических рефлексов;
- состояние органов чувств;
- состояние координации;
- состояние вегетативной системы;
- высшие функции - речь, память, мышление, внимание, интеллект;
- состояние тканей около позвоночника (при заболеваниях позвонка).
После полноценного неврологического обследования ставится топический диагноз. То есть определяется, на каком уровне нервной системы произошло поражение.
Общая схема написания истории болезни одинакова для всех неврологических заболеваний. Однако жалобы, неврологический статус и, конечно, диагностика и лечение разнятся в зависимости от вида поражения нервной системы. Поэтому ниже будут представлены краткие примеры истории болезни по неврологии для самых распространенных заболеваний.
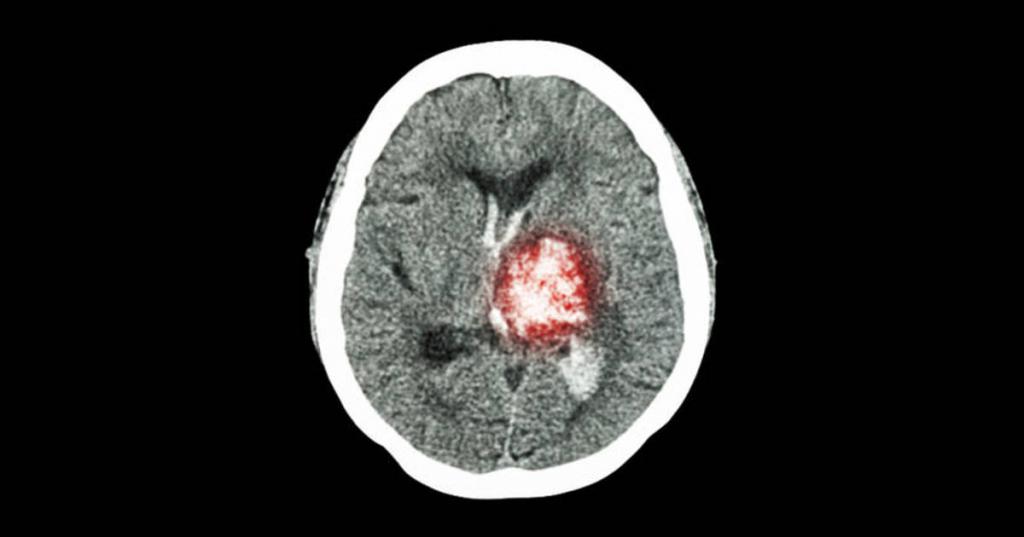
Ишемический инсульт
При написании истории болезни по неврологии по ишемическому инсульту следует обратить внимание на возраст пациента (как правило, более 60 лет), наличие сопутствующих заболеваний (аритмий, атеросклероза, гипертонической болезни), внезапность появления симптомов.
Жалобы больного: больная жалуется на слабость в правой верхней конечности, полное отсутствие движений в левой ноге, затруднение речи и трудности жевания пищи из-за опущенного правого уголка губ.
Анамнез заболевания: считает себя больной на протяжении двух дней, когда резко утром после сна ослабли рука и нога, и перекосило нижнюю часть лица. После движение в ноге и вовсе стало невозможным, появились речевые проблемы. При ухудшении состояния, на вечер второго дня, вызвала карету скорой помощи, которая доставила больную в отделение нервных болезней.
Анамнез жизни: жила и развивалась нормально, в нормальных условиях. Имеет двух дочерей и четырех внуков. Не замужем, разведена. Мать страдала гипертонической болезнью, отец перенес ишемический инсульт в 72 года. Сама больная страдает атеросклерозом на протяжении 10 лет, препараты для снижения холестерина регулярно не принимает. Наличие аллергии отрицает.
Объективное обследование органов и систем: краткое описание органов и систем организма, каковыми они должны быть в норме.
Неврологический статус: больная в сознании, общение затруднено из-за проблем с речью. Лицо асимметрично, опущен правый угол рта, язык отклонен влево. Объем активных движений в правой руке снижен, движения в правой ноге невозможны. Рефлексы повышены, отмечается патологический рефлекс Бабинского на правой ноге.
Предварительный диагноз: ишемический инсульт в левой средней мозговой артерии.
Специальные методы обследования: общий анализ крови, мочи, ЭКГ, КТ головного мозга, МРТ головного мозга.
Диф. диагноз: с геморрагическим инсультом, периферическими парезами или параличами, энцефалитом.
Клинический диагноз: острое нарушение мозгового кровообращения по типу ишемии в бассейне левой средней мозговой артерии. Атеросклероз в стадии декомпенсации.
Лечение: при написании истории болезни по неврологии по ОНМК ишемического характера лечение должно быть направлено на восстановление кровотока в сосудах головного мозга. Для этого применяют препараты тромболизиса ("Актилизе", "Стрептокиназа"), которые растворяют тромб; ацетилсалициловую кислоту, которая лишь предотвращает образование новых тромбов, однако не может растворить старые.
Среди историй болезни по неврологии об инсульте чаще всего встречается именно ишемический его тип при закупорке артерии головного мозга, однако возможен и геморрагический вариант при разрыве стенки сосуда. Он возникает гораздо реже, но намного более опасен. Ниже перечислены основные его последствия.

Последствия геморрагического инсульта
Хотя написание истории болезни по неврологии при ишемическом инсульте более распространено, чем при геморрагическом, ведь эта патология встречается гораздо чаще, нарушение мозгового кровообращения геморрагического характера протекает более тяжело и намного чаще оставляет после себя тяжелые последствия:
- парезы и параличи;
- нарушение речи;
- потерю зрения;
- нарушение сознания вплоть до комы;
- слабоумие;
- рецидив инсульта.
При написании истории болезни по неврологии о последствиях перенесенного геморрагического инсульта стоит обратить внимание именно на перечисленные выше состояния.
Рассеянный склероз
В классических историях болезни по неврологии по рассеянному склерозу описывается молодая девушка, так как рассеянный склероз часто поражает именно девушек 20-30 лет.
Жалобы больного: на постепенное нарушение зрения и координации, ощущение онемения и ползания мурашек в нижних конечностях.
Анамнез заболевания: впервые такие жалобы появились два года назад. Сначала ухудшилось зрение больной на короткий промежуток времени, потом оно восстановилось. Через несколько месяцев возникла шаткость походки и странные ощущения в ногах. Этот приступ также прошел, но через несколько месяцев появился опять, с еще большей силой. Тогда больная обратилась в поликлинику, откуда ее направили в неврологическое отделение.
Анамнез жизни: рост и развитие соответствовали возрасту, социальные условия жизни удовлетворительны. Не замужем. Семейный анамнез не отягощен. Наличие аллергических реакций отрицает.
Объективное обследование органов и систем: органы и системы организма без патологии.
Неврологический статус: сознание ясное, охотно идет на контакт. Менингеальные знаки не выявляются. Снижение зрение на левый и правый глаз. Объем движений в руках полный, в нижних конечностях - снижен. Тонус мышц в нижних конечностях ниже нормы. Рефлексы без патологии. При ходьбе наблюдается шаткость, движения размашисты.
Предварительный диагноз: рассеянный склероз, стадия обострения.
Специальные методы обследования: клинические методы обследования, который используют также в истории болезни по неврологии при инсульте, применяют и при рассеянном склерозе. Из специальных методов используют МРТ, ЭЭГ, иммунологический анализ крови, консультация офтальмолога.
Диф. диагноз: миопатии, периферические нейропатии.
Клинический диагноз: рассеянный склероз, вторично-прогрессивное течение, стадия обострения.
Лечение: в период обострения используют кортикостероиды (высокие дозы "Метилпреднизолона", "Дексаметазона"); при ремиссии применяют препараты интерферона или более современные средства - моноклональные антитела.
Остеохондроз
Остеохондороз - очень распространенное патологическое состояние позвоночника, поэтому написание истории болезни по неврологии об остеохондрозе очень актуально для студентов. Чаще всего встречается именно нарушение в работе поясничного отдела позвоночника.
При этом заболевании не характерно непосредственное поражение структур нервной системы. Поэтому неврологический статус при написании истории болезни по неврологии по остеохондрозу поясничного отдела позвоночника будет практически полностью в норме, лишь с некоторыми изменениями.
Жалобы больного: на резкие боли стреляющего характера в нижнем отделе спины, которые отдают в ногу (боли обусловлены сдавливанием корешков спинного мозга между позвонками - корешковая гиперестезия). Боли усиливаются при повышении нагрузки на позвоночник - поднятии тяжестей, занятиях спортом.
Анамнез заболевания: болеет на протяжении полугода, когда вдруг появились резкие боли в спине во время переноски груза. Потом боли периодически возникали вновь, в последнее время стали беспокоить и при незначительных движениях.
Анамнез жизни: развивался нормально. Семейный и аллергологический анамнезы не отягощены.
Объективное обследование органов и систем: органы и системы организма функционируют удовлетворительно, патология отсутствует.
Неврологический статус: находится в ясном сознании, адекватно реагирует на врача. Объем движений полный, рефлексы нормальные. Походка устойчивая. При надавливании на ткани в паравертебральной зоне отмечается болезненность, положительные симптом Ласега, который является особенностью написания истории болезни по неврологии про поясничный остеохондроз. Снижение чувствительности в нижнем отделе спины, на нижних конечностях.
Предварительный диагноз: остеохондроз поясничного отдела позвоночника.
Специальные методы обследования: среди специальных методов исследования, которые описываются в истории болезни по неврологии по остеохондрозу, применяют МРТ поясничного отдела позвоночника, на которой можно увидеть сужение суставной щели между двумя позвонками, нарушение структуры связок сустава и поверхностей позвонков.
Диф. диагноз: периферические нейропатии, новообразования позвоночника, миеломная болезнь.
Клинический диагноз: остеохондроз поясничного отдела позвоночника, корешковая гиперестезия.
Лечение: для снятия болевых симптомов применяются нестероидные противовоспалительные средства ("Диклофенак", "Нимесулид"), для улучшения метаболизма хряща используют хондропротекторы.
Эпилепсия
При написании истории болезни по неврологии об эпилепсии нужно помнить, что диагноз "эпилепсия" возможен только после наличия у пациента как минимум двух приступов судорог. Только один приступ в анамнезе не дает основания для постановки диагноза "эпилепсия"!
Как правило, данное заболевание бывает наследственным, поэтому в семейном анамнезе у пациента характерно наличие таких приступов у ближайших родственников.
Дебют эпилепсии, то есть первый приступ судорог, может быть как в раннем детстве (фебрильные судороги при повышенной температуре) или уже в преклонном возрасте. Возраст, в котором возник первый приступ судорог, может свидетельствовать об определенном виде эпилепсии:
- первичная, или наследственная - ее дебют характерен в раннем детском возрасте; именно этот вид склонен передаваться по наследству;
- вторичная, или симптоматическая - возникает в старшем возрасте после патологических состояний головного мозга (травм, опухолей, инсульта, энцефалита).
В зависимости от характера эпилептических приступов выделяют такие их разновидности:
- генерализованный - "классический" приступ, состоящий из двух фаз - тонической (тело напрягается и может выгибаться) и клонической (дрожание мышц всего тела);
- парциальный - клонические судороги отдельной части тела;
- абсанс - наиболее характерен для детей, не сопровождается судорогами; характеризуется периодами кратковременного "отключения" сознания.
Диагностика: основной метод диагностики - электроэнцефалограмма, с помощью которой можно определить повышенную эпилептическую готовность нервных клеток головного мозга; для определения причины симптоматической эпилепсии применяется МРТ головного мозга.
Лечение: эффективны противосудорожные препараты ("Финлепсин", "Дифенин").
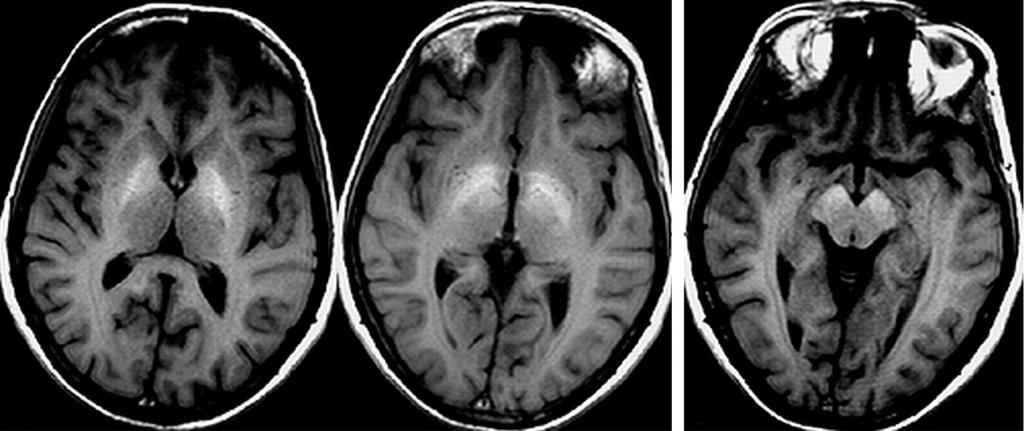
Энцефалопатия
Энцефалопатией называют любые изменения головного мозга, которые не сопровождаются его воспалением. При написании истории болезни по неврологии по энцефалопатии стоит уделить внимание такому ее подтипу, как дисциркуляторная энцефалопатия. Так как данный вид патологии головного мозга часто встречается у людей пожилого возраста.
Данное состояние также носит название хронической ишемии, поэтому история болезни по неврологии о хронической ишемии головного мозга и о дисциркуляторной энцефалопатии - равнозначные понятия.
Симптомы этой патологии не специфичны и включают в себя ухудшение памяти, изменение настроения и поведения, в последующем возможно полное слабоумие, при котором больной не может самостоятельно обходится без посторонней помощи.
В анамнезе болезни могут встречаться перенесенные ранее нарушения мозгового кровообращения. В анамнезе жизни - отягощенный семейный анамнез, сопутствующая артериальная гипертензия.
Неврологический статус может быть вообще не изменен.
В диагностике данного состояния эффективно доплерографичекое исследование сосудов головного мозга, на котором будет определятся диффузное нарушение кровообращения.
Лечение основано на увеличении поставки кислорода к нервным клеткам и улучшении кровообращения. Для этого применяют препараты группы ноотропов ("Церебролизин").
Зная основные неврологические заболевания, их симптомы, основные методы диагностики и лечения, а также прочитав примеры написания историй болезни по неврологии из этой статьи, вы сможете без труда написать собственную оригинальную историю болезни!
Читайте также:


