Неврологические причины красных глаз
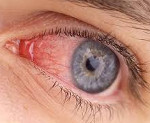
Синдром красного глаза – это симптомокомплекс, который развивается при воспалительном поражении век, слезных протоков, конъюнктивы или роговой оболочки. Клинически заболевание проявляется гиперемией, повышенной слезоточивостью, отеком, болью, зрительной дисфункцией. Для установления причин развития проводится биомикроскопия, визометрия, периметрия, УЗИ, гониоскопия, тонометрия, офтальмоскопия. Консервативная терапия включает применение антибактериальных препаратов, НПВС, глюкокортикостероидов, антигистаминных средств, мидриатиков и антисептиков.
- Причины синдрома красного глаза
- Патогенез
- Симптомы синдрома красного глаза
- Осложнения
- Диагностика
- Лечение синдрома красного глаза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Синдром красного глаза – распространенная патология в практической офтальмологии. Точные статистические данные об эпидемиологии болезни отсутствуют, что обусловлено большим количеством фоновых заболеваний, которые приводят к ее развитию. Установлено, что более 75% населения имели симптоматику данной патологии физиологического или патологического генеза. При поражении переднего отдела глазного яблока этот показатель достигает 95-98%. Болезнь может развиваться в любом возрасте. Мужчины и женщины страдают с одинаковой частотой. Патология распространена повсеместно.

Причины синдрома красного глаза
Данную офтальмопатологию рассматривают как симптомокомплекс, характеризующий течение патологического процесса в области переднего сегмента глаз. Факторы риска развития болезни – длительное использование контактных линз, аутоиммунные и метаболические расстройства, артериальная гипертензия, отягощенный аллергологический анамнез. В число основных причин развития входят:
- Воспалениеструктур глазного яблока. Синдром красного глаза – распространённое проявление блефарита, абсцесса века, дакриоаденита, дакриоцистита, конъюнктивита, кератита.
- Воздействие химических веществ. Инъекция сосудов конъюнктивальной оболочки – частая реакция на декоративную косметику, средства по уходу за глазами, повышение содержания хлора в воде, химические реагенты.
- Попадание инородного тела в глазничную полость. Патология возникает при раздражении конъюнктивы посторонними телами – частицами пыли, косметическими средствами или дымом.
- Зрительное переутомление. Перенапряжение глазных мышц приводит к нарушению кровоснабжения и возникновению гиперемии. Это физиологическое явление, которое проходит самостоятельно.
- Аллергические реакции. Развитие клинических проявлений провоцирует аллергия на пыльцу, шерсть домашних животных, цветение растений.
- Инфекционные заболевания глаз. Инъекция сосудов конъюнктивы – характерный симптом токсоплазмоза, сифилиса, хламидиоза.
- Заболевания крови. Клинические проявления могут свидетельствовать о гемофилии, тромбоцитопенической пурпуре, идиопатической тромбоцитопении, болезни Виллебранда, синдроме дессименированного внутрисосудистого свертывания крови (ДВС).
- Синдром сухого глаза. Развитие патологии обусловлено нарушением процесса слезообразования, что лежит в основе ксерофтальмии.
Патогенез
Ключевое значение в механизме возникновения синдрома красного глаза отводят повышению проницаемости сосудистой стенки. К этому приводит выброс в кровеносное русло вазоактивных веществ: гистамина, брадикинина, интерлейкинов 1, 2, 6, 8, тромбоксана А2. Реже гиперемия является следствием аномалии развития сосудов, проявляющейся истончением стенки или изменением реологических свойств крови. В результате на поверхности глазного яблока четко визуализируется сосудистая сеть. При нарушении целостности стенок капилляров развивается кровотечение с формированием обширных зон кровоизлияния.
Симптомы синдрома красного глаза
При развитии болезни на фоне конъюнктивита изменения роговой оболочки визуально не определяются, однако отмечается ее повышенная чувствительность. При дакриоцистите, наряду со всеми вышеописанными симптомами, из нижней слезной точки при надавливании на слезный мешок выделяются патологические массы сыроподобной консистенции. В дополнение к общей симптоматике у пациентов на фоне иридоциклита изменяется цвет радужной оболочки, деформируется зрачок. Болезненность наиболее выражена в зоне проекции цилиарного тела. При возникновении заболевания на фоне блефарита симптомы представлены покраснением век, наличием чешуек между ресницами и на коже, язвенными дефектами на кожных покровах век, выпадением ресниц.
Осложнения
При низкой эффективности лечебных мероприятий со стороны роговой оболочки могут наблюдаться такие осложнения как бактериальный кератит, дегенеративно-дистрофические изменения или помутнение. Острое течение воспалительных процессов конъюнктивы, слезных протоков, век или роговицы часто сменяется хроническим. Дакриоцистит нередко осложняется флегмоной слезного мешка. При длительном течении иридоциклита возможно заращение зрачкового отверстия, что ведет к нарушению циркуляции внутриглазной жидкости и развитию вторичной глаукомы. Острота зрения снижается из-за помутнения оптических сред, спазма аккомодации. Наиболее редкие осложнения патологии – орбитальный целлюлит, образование соединительнотканных шварт. Чаще отмечается развитие воспалительного процесса с возникновением пан- и эндофтальмита.
Диагностика
Для постановки диагноза проводится визуальный осмотр, применяется специальный комплекс офтальмологических обследований. Невооружённым глазом выявляется гиперемия передней поверхности глаз. Основные методы диагностики включают:
- Биомикроскопию глаза. Методика дает возможность визуализировать расширение сосудистой сети конъюнктивы, зоны кровоизлияния, помутнение хрусталика.
- Визометрию. Определяется снижение остроты зрения. При подозрении на спазм аккомодационного аппарата рекомендуют дополнительное проведение пробы с мидриатиками.
- Периметрию. Вспомогательный метод, позволяющий выявить концентрическое сужение поля зрения.
- УЗИ глаза. Ультразвуковое исследование применяется для визуализации органических изменений (инородное тело), которые могут приводить к развитию патологии. Методика также используется для обнаружения объективных признаков осложнений (помутнение хрусталика, передние и задние синехии).
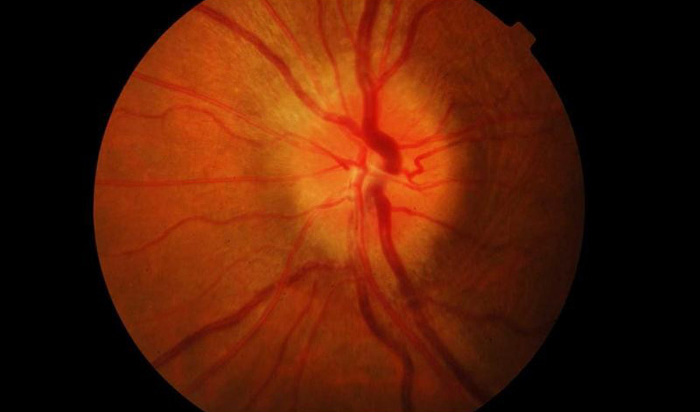
- Офтальмоскопию. Осмотр глазного дна проводится с целью изучения состояния диска зрительного нерва и сетчатки для оценки обратимости зрительной дисфункции.
- Гониоскопию. Может определяться незначительное количество мутной жидкости в передней камере.
- Тонометрию. Внутриглазное давление повышается вторично у лиц с поражением увеального тракта в анамнезе.
Лечение синдрома красного глаза
Ведущую роль в лечении патологии занимает этиотропная терапия, проводимая для устранения клинических проявлений основного заболевания. Хирургические вмешательства эффективны при травматических повреждениях глазного яблока и дакриоцистите (дакриоцисториностомия). В раннем детском возрасте рекомендовано зондирование слезно-носового канала. Консервативная терапия базируется на применении:
- Антибактериальных препаратов. Назначению курса антибиотикотерапии должно предшествовать изучение чувствительности возбудителя к применяемому средству (антибиотикограмма). Показаны частые инстилляции препаратов (не менее 6-8 раз в сутки). При тяжелом течении используют системную антибактериальную терапию.
- Нестероидных противовоспалительных средств (НПВС). Применяются с целью купировать признаки воспаления, уменьшить проявления отека и болевого синдрома.
- Глюкокортикостероидов. Инстилляции гормональных препаратов назначаются при неэффективности НПВС. При идиопатическом варианте заболевания глюкокортикостероиды строго противопоказаны.
- Мидриатиков. Используются у пациентов с иридоциклитом для расширения зрачка и нормализации внутриглазной гидродинамики. Доказана целесообразность применения этой группы пр епаратов для профилактики сращения зрачкового отверстия.
- Антигистаминных средств. Назначаются при аллергической природе заболевания в форме капель. При системных проявлениях аллергии показан пероральный прием или внутримышечное введение.
- Антисептических растворов. Растворы антисептиков используются для промывания конъюнктивальной полости с целью удаления патологических масс.
- Витаминотерапии. Витамины группы А, С и Р применяются дополнительно к основному лечению.
Прогноз и профилактика
Прогноз для жизни и трудоспособности благоприятный. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к соблюдению правил гигиены глаз, предупреждению контакта пыли и токсических веществ с конъюнктивой. Пациентам с отягощённым офтальмологическим анамнезом следует два раза в год проходить обследование у офтальмолога с обязательным проведением биомикроскопии глаз. При работе на производстве рекомендовано использовать средства индивидуальной защиты (очки, маски). С профилактической целью назначаются инстилляции увлажняющих средств, препаратов искусственной слезы.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
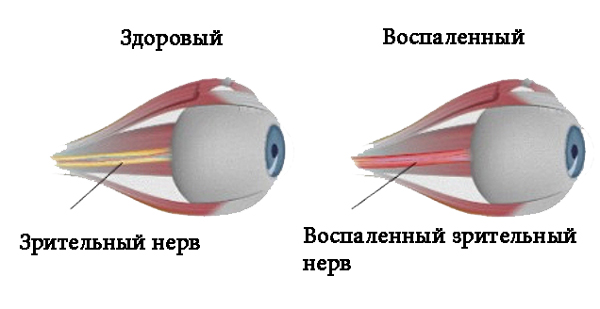
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Причины
При покраснении глаз и возникновении болевых ощущений важно своевременно установить причину этого явления. Следует помнить, что подобные симптомы могут быть обусловлены различными воспалительными процессами.
Травма роговой оболочки – часто встречающийся случай повреждения глаз, нанесенный посторонним предметом. Помимо покраснения и боли травма может привести к развитию инфекции, а при отсутствии своевременной терапии – к серьезному воспалению роговицы. Застрять в глазу или повредить роговую оболочку могут следующие предметы:
- пыль;
- древесные опилки;
- мелкие камешки;
- песок;
- бумажная кромка;
- металлические частицы.
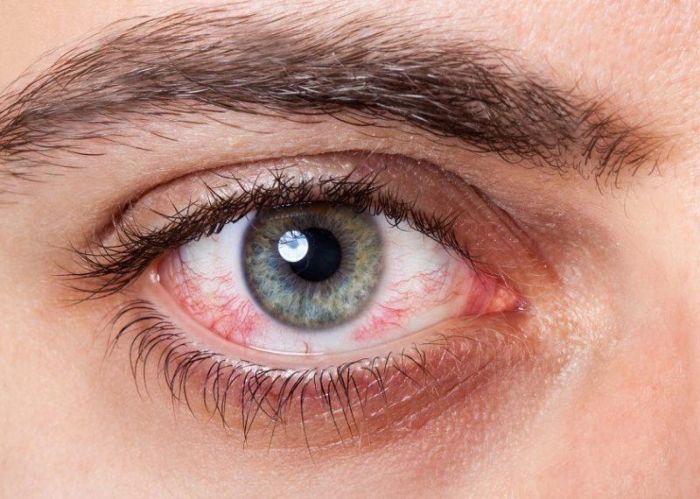
При повреждении глаза наблюдаются следующие симптомы:
- покраснение и боль;
- слезотечение;
- ощущение в глазу инородного тела;
- спазматически прикрытое веко;
- головокружение;
- помутнение видимости изображений.
Покраснение и резь в глазу нередко связаны с попаданием постороннего предмета или химического вещества. В особенности симптомы их нахождения проявляются при моргании. В подобных случаях наблюдается:
- обильное слезотечение;
- повышенная чувствительность к свету;
- жжение и боль;
- сухость;
- припухлость век;
- резкое снижение остроты зрения.
В этой ситуации нужно тщательно промыть глаза, если предмет устранить не удастся, то потребуется помощь специалиста.
Работа сварочного устройства способствует возникновению электрической дуги – источника мощного ультрафиолетового излучения. Это явление оказывает негативное воздействие на слизистую оболочку глаз, в результате чего появляется сильный ожог. На его наличие указывают ряд симптомов:
- сильное покраснение;
- острая боль при вращении глазного яблока;
- опухшие веки;
- боязнь света;
- жжение;
- непроизвольное сокращение круговой мышцы глаза (блефароспазм).
Помимо компьютера и гаджетов покраснению глаз способствует чтение книг в транспорте во время движения, сон с не смытым макияжем, курение сигарет, злоупотребление алкоголем и продуктами с большим содержанием консервантов и пищевых красителей, негативно влияющих на состоянии зрительных органов.
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Аллергены, вызывающие раздражение глаз, могут иметь разное происхождение:
- бытовая пыль;
- шерсть домашних животных;
- сигаретный дым;
- цветочная пыльца;
- неправильно подобранные контактные линзы;
- лекарственные препараты;
- косметические средства.
Попадание аллергена на соединительную оболочку органа зрения провоцирует воспаление. Раздражение слизистой оболочки при попадании на нее перечисленных веществ может быть наследственным фактором, если родители являются аллергиками.
Развитие глазных инфекций происходит вследствие проникновения в органы зрения микробных агентов. Этому может способствовать ряд обстоятельств:
- получение травмы глаза;
- пренебрежение личной гигиеной;
- проникновение и развитие инфекции внутри организма;
- контакт с инфицированными людьми.
Существует несколько факторов, значительно повышающих риск развития инфекционных заболеваний:
- алкоголизм;
- иммунодефицит;
- сахарный диабет;
- длительное применение гормональных препаратов.
Проникновение инфекции осуществляется воздушно-капельным или контактным путем, из очагов, находящихся внутри организма – с током лимфы или крови.
Данная форма является самой распространенной и встречается примерно в 80% от общего количества случаев. Развитие болезни провоцируют различные вирусы, оказавшиеся в организме. Чаще всего встречается аденовирус, нередко приводящий к тяжелому течению заболевания. Конъюнктивит в аденовирусной форме может поразить человека любого возраста.
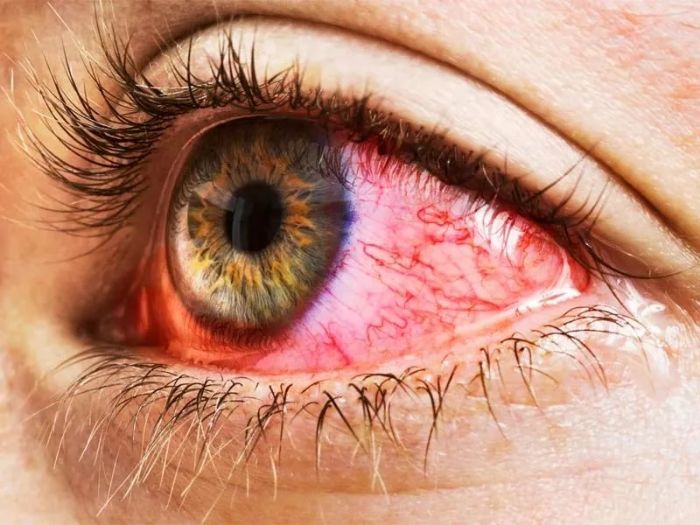
При таком заболевании локализация очага воспаления наблюдается по краю век. Появление блефарита обусловлено следующими причинами:
- длительное воздействие на слизистую едких веществ, летучих жидкостей и дыма;
- присутствие в организме хронической инфекции;
- получение травмы век, повлекшее инфицирование.
Существует 3 формы этой патологии:
- чешуйчатая;
- простая;
- язвенная.
Симптомы выражаются в покраснении глаз, ощущении инородного тела, боль при моргании, появление у краев век выделений и желтых чешуек.
Это заболевание чаще всего встречается у людей, страдающих хронической патологией носоглотки, а также не пролеченными инфекциями и проблемами с эндокринной системой. Иридоциклит может привести к серьезным последствиям, к примеру, глаукома и полная потеря зрения. Причинами возникновения данного недуга могут быть:
- грибковые болезни;
- вирусы: корь, грипп, герпес;
- бактериальные инфекции: туберкулез, лептоспироз;
- инфекционные заболевания верхних дыхательных путей: тонзиллиты, риниты;
- не пролеченный кариес.
Иногда развитие иридоциклита вызвано механическим повреждением органа зрения или хирургическое вмешательство. Симптомы заболевания следующие:
- снижение остроты зрения, появление перед глазами пелены;
- отек радужной оболочки;
- расширение глазных сосудов;
- светобоязнь;
- изменение цвета радужной оболочки, приобретение ею рыжеватого или красного оттенка.
Данная патология вызывает воспаление эписклеры. Существует две ее основные формы:
- простая, сопровождающаяся легкой отечностью и покраснением;
- узелковая, выраженная появлением узелков на эписклере.
Факторы, определяющие заболевания:
- сквозняки;
- неправильное использование линз или ношение жестких моделей;
- перенапряжение глаз по той или иной причине;
- вредные условия труда (присутствие сварки, химикатов или смол);
- наличие ботокса.
При эписклерите наблюдаются такие же симптомы, что и при конъюнктивите.
Гипертония обычно встречается у людей пожилого возраста и требует регулярное наблюдение специалиста и приема препаратов, снижающих давление, и предотвращающих его резкие скачки. Кроме покраснения глаз при гипертонии у пациента появляется головная боль, тошнота, нарушение координации движения и снижение остроты зрения.
Покраснение глаз может быть симптомом глаукомы – повышением внутриглазного давления. Это заболевание нередко приводит к сильному ухудшению зрения или его полной потере. Глаукома сопровождается тошнотой, светобоязнью, снижением частоты ударов сердца и рвотой.
Причина покраснения глаз нередко заключается в чрезмерном времяпровождении за компьютером на близком расстоянии от монитора. В этом случае интенсивно работает фокусирующая мышца, устающая через несколько часов. В результате случается перенапряжение, сопровождающееся покраснением глаз и временному снижению остроты зрения. Подобная ситуация не требует лечения, будет вполне достаточно организации режима работы и отдыха.

Покрасневшие глаза могут быть вызваны утомленностью, не являющейся заболеванием, но свидетельствующей на наличие той или иной причины, провоцирующей подобное состояние. Если не уделить должного внимания этому симптому, то со временем он может перерасти в хронический и привести к тяжелым последствиям, в том числе – к полной потере зрения. Кроме красных глаз утомленность имеет еще несколько признаков:
- сухость;
- болевые ощущения в зрительных органах;
- головокружение;
- образование вокруг глаз темных кругов;
- сложности при вращении глазными яблоками;
- тяжесть век;
- общая усталость.
Причины этого явления следующие:
- длительное чтение или вождение автомобиля;
- недостаточное освещение рабочего места;
- долгое пребывание в помещении с чересчур сухим воздухом;
- неправильно подобранные средства коррекции зрения;
- гормональные нарушения;
- наличие какого-либо внутреннего заболевания;
- пренебрежение здоровым образом жизни.
Длительное ношение КЛ приводит к покраснению слизистой глаз. Это обусловлено несколькими причинами:
- регулярное использование линз больше положенного времени;
- аллергическая реакция на составы для ухода за КЛ;
- повреждение оболочки роговицы в результате неправильного использования оптических приборов.
Помимо покраснений могут наблюдаться слезотечение, боли в глазах и светобоязнь. При возникновении проявлений нужно немедленно обратиться к офтальмологу.
Почему симптом возникает у ребенка?
Различают несколько причин, способствующих покраснению глаз у детей:
- недосып;
- травма белков глаз, приведшая к разрыву капилляров;
- переутомление;
- конъюнктивит, блефарит, кератит;
- длительное пребывание в условиях с ярким светом;
- попадание в глаз посторонний предметов, раздражение слизистой;
- аллергическая реакция;
- наличие простудного заболевания;
- повышение внутриглазного давления.
Первая помощь
При покраснении глаз у ребенка необходимо без промедлений обратиться к врачу для выявления причины. Почти все офтальмологические заболевания сопровождаются гиперемией и отеком, однако в каждой конкретной ситуации назначается отдельное лечение. Предупредить возникновение многочисленных проблем сможет лишь правильно поставленный диагноз офтальмолога и педиатра.
До визита к врачу малышу понадобится оказание первой помощи, для этого следует промыть ему глаза любым нейтральным веществом: физиологическим раствором, мирамистином или обычной чистой и прохладной водой.
Методы лечения
Методика лечения будет зависеть от того, что именно привело к покраснению глаз у ребенка. Обычно врачи назначают массаж глаз, мази и специальные капли, а при обнаружении серьезных проблем – медикаментозные препараты. В случае если болезнь спровоцирована аллергией, мероприятия направлены на устранение аллергена. При выявлении тяжелых заболеваний (глаукомы) может понадобиться оперативное вмешательство.
Использование любых медикаментозных препаратов в детском возрасте допустимо только по назначению врача. Следует помнить, что при выявлении у ребенка аллергической реакции или инфекции стоит отдать предпочтение в пользу местной терапии. Применение лекарственных средств рекомендуется только в случае крайней необходимости.
Для лечения офтальмологического заболевания врач назначает средства, облегчающие симптоматику и нормализующие состояние зрительных органов. Дозировка и частота применения каждого из них указана в прилагаемой инструкции.
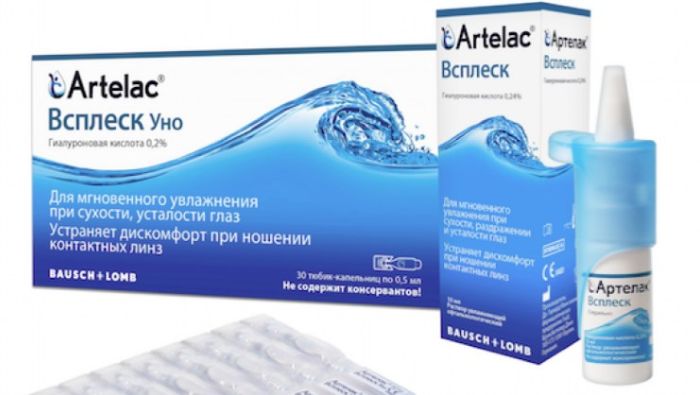
Препарат представляет собой стерильный раствор натрия гиалуроната (0,2%), выпускающийся в одноразовых тюбиках. Благодаря содержанию гиалуроновой кислоты средство отлично увлажняет слизистую глаза, устраняя сухость. Цена – от 550 до 650 рублей.
Капли для глаз обладают противоотечным и сосудосуживающим свойством. Визин выпускается в пластиковых флаконах 15 мл в виде бесцветного раствора. В его состав входят:
- борная кислота;
- эдетат динатрия;
- хлорид натрия;
- борат натрия;
- раствор бензалкония;
- очищенная вода.
Визин справляется с такими проблемами как отек, аллергия, конъюнктивит, повреждение слизистой в результате травмы. Цена – от 300 до 450 рублей.
Октилия – это бесцветные глазные капли, содержащие следующие компоненты:
- натрия гидрофосфат додекагидрат;
- динатрия эдетат;
- калия дигидрофосфат;
- полисорбат 80;
- вода очищенная;
- полисорбат 80;
- вода липовая;
- вода ромашковая.
Капли выпускаются во флаконе 8 мл. Предназначены для устранения симптомов раздражения, возникших вследствие аллергических реакций, физических факторов (дым, проникновение пыли, яркое освещение). Цена –от 250 до 300 рублей.
Глазные капли выпускаются объемом 5 мл и 10 мл, препарат содержит следующие элементы:
- цинка сульфат;
- нафазолина гидрохлорид;
- дифенгидрамина гидрохлорид.
Благодаря активным веществам, входящим в состав препарата, его использование уменьшает отечность, устраняет воспалительные процессы в слизистой. Цена – от 220 до 280 рублей.
Капли представляют собой белую суспензию, содержащую активные вещества: дексаметазон, тобрамицин. Препарат назначают при наличии бактериальной инфекции глаз. Цена – от 200 до 260 рублей.
Воспаления органов зрения допустимо лечить отварами, приготовленными из лекарственных растений. Такими средствами можно промывать глаза, делать примочки и компрессы, а также использовать в качестве капель.
Синдром сухого глаза. Лечение:
Подобные процедуры рекомендованы при различных глазных выделениях, химических ожогах, астенопии. Для приготовления лечебных составов используют травы, обладающие антибактериальными, противовоспалительными и болеутоляющими свойствами, к примеру, ромашка.
Устранить покраснение глаз можно, прикладывая к ним отвары или настои из целебных трав или обычной заварки. С этой целью в кипятке заваривают:
- липу;
- семена укропа;
- цветки василька;
- петрушка.
Профилактика
Предотвратить покраснение глаз можно, придерживаясь несложных правил:
- полноценный сон;
- регулярное выполнение упражнений для глаз;
- периодическое увлажнение;
- потребление витаминов А и В в достаточном количестве.
Заключение
При покраснении глаз необходимо в первую очередь установить причину этого явления, только в этом случае можно принимать правильные меры для ее полного устранения. С этой целью лучше всего обратиться к специалисту.
Читайте также:


