Неврологические проблемы после операции на сердце
а) Когнитивная дисфункция (нарушения мышления) после операции на сердце. Была изучена когнитивная дисфункция после операции на сердце. Обычно это краткосрочные (33-83%) и долгосрочные (20-60%) нарушения, которые могут разрешиться через несколько дней или недель либо остаться в качестве постоянного расстройства, особенно нарушения памяти.
Однако небольшие исследования показывают, что проспективные лонгитюдные нейропсихологические показатели у больных после КШ могут не отличаться от таковых у сопоставимых нехирургических пациентов с ИБС на лекарственной терапии через 3 мес или 1 год после исходного обследования. Это свидетельствует о том, что когнитивные нарушения в раннем послеоперационном периоде могут быть преходящими и обратимыми. Исходный статус до операции у пациентов с ИБС также может быть хуже, чем обычно предполагается.
Патологические находки указывают на сложную этиологию, обусловленную взаимовлиянием наркоза, системного воспаления, церебральной микроэмболии и гипоперфузии мозга. Долгосрочная когнитивная функция и признаки повреждения головного мозга, выявляемые с помощью МРТ, аналогичны таковым при КШ с АИК и без АИК. Считается, что хирургия без АИК не защищает от неблагоприятных нейрокогнитивных исходов, т.е. клиническое ухудшение неспецифично для АИК, но может возникать у пациентов со сходными факторами риска сердечно-сосудистых заболеваний (ФР ССЗ) и цереброваскулярных заболеваний.
Когнитивная дисфункция клинически выражается нарушением памяти, концентрации, понимания речи и социальной интеграции. Обычно когнитивную дисфункцию изучают с помощью нейропсихологи ческих тестов оценки внимания, языка, вербальной и зрительной памяти, зрительных образов, исполнительских функций, психомоторной и двигательной скорости. Клинический синдром проявляется чаще у пожилых людей и лиц с низким образовательным уровнем, ограниченной социальной поддержкой, СД и тяжелым некоронарным атеросклерозом.
У женщин чаще поражаются регионы, обеспечивающие зрительно-пространственную обработку. Дополнительными ФР являются интраоперационная гемодинамическая нестабильность, гипоксия, повышенный дооперационный уровень Кр, сниженная дооперационная функция ЛЖ, применяемые лекарственные препараты и послеоперационная инфекция. Высокий уровень аполипопротеина е4 у этих больных позволяет предположить генетическую предрасположенность. В качестве предиктора послеоперационной когнитивной дисфункции у пожилых людей рассматривают снижение дооперационной переносимости эндотоксинов.
Есть сообщения о сильных ассоциациях между концентрацией в сыворотке белка S100B и нейропсихологическими функциями. Успешность нейропротективных терапевтических мероприятий, включая высокие дозы стероидов, была ограниченной. Для прогнозирования риска когнитивной дисфункции после Kill можно провести до операции МРТ головного мозга.

б) Инсульт после операции на сердце. Инсульт и энцефалопатии после кардиохирургического вмешательства были изучены детально. Инсульт после кардиохирургических операций — это любой новый постоянный (манифестирующий инсульт) или временный неврологический дефицит либо ухудшение (ишемическая атака или длительный обратимый ишемический неврологический дефицит), что должно быть по возможности подтверждено с помощью КТ или МРТ. МРТ головного мозга с диффузно-взвешенными изображениями является наиболее чувствительным и точным методом визуализации неврологических нарушений, поэтому предпочтительнее обычной МРТ (Т2-взвешенной и FLAIR), поскольку может найти значительно больше поражений, особенно с подавлением сигнала от жидкости.
У пациентов с инсультом гипоперфузию тканей головного мозга можно определить по несоответствию между диффузно-взвешенными и перфузионно-взвешенными изображениями. Если МРТ головного мозга с диффузно-взвешенными изображениями выполнить невозможно, то следует провести КТ.
О развитии больших инсультов после КШ сообщается в 1,5-5% наблюдений в проспективных исследованиях и в 0,8-3,2% — при ретроспективном анализе. Если неврологический или психометрический анализ проводят до и после операции, повреждение головного мозга диагностируют в 15-40% случаев. Когда используют более чувствительные маркеры повреждения мозга, неврологические отклонения отмечают у > 60% пациентов. Клинически бессимптомный инсульт, возможно, встречается гораздо чаще и может обусловливать долгосрочную когнитивную дисфункцию у больных после кардиальных вмешательств.
Для прогнозирования повреждения головного мозга в раннем послеоперационном периоде было использовано последовательное измерение белка S100B в сыворотке в первые 12 час после использования АИК. Дооперационная оценка лейкоареоза с помощью МРТ также помогает прогнозировать риск развития повреждения головного мозга. Использование модели прогнозирования риска развития инсульта показывает, что большинство инсультов происходят у пациентов с низким или средним дооперационным риском. Это позволяет предположить, что многие инсульты могут быть предотвращены.
Большинство инсультов развиваются в течение первых 2 дней после операции, причем в 2 раза чаще при сочетанных или технически сложных кардиохирургических вмешательствах. С помощью многофакторного анализа идентифицировано 10 переменных, которые были независимыми предикторами инсульта: сосудистые заболевания, ЗПА, СД, АГ в анамнезе, предыдущие кардио-хирургические вмешательства, дооперационная инфекция, срочное вмешательство, длительность применения АИК > 2 час, необходимость интраоперационной гемофильтрации, высокая потребность в гемотрансфузии. Температура, при которой проводят искусственное кровообращение, не является существенным фактором. Риск инсульта может быть снижен при выполнении КШ без АИК по сравнению с обычным КШ.
Периоперационный инсульт существенно увеличивает показатели заболеваемости и смертности. 30-дневная смертность среди пациентов, перенесших инсульт, может быть в 10 раз выше, чем среди пациентов без инсульта. Наибольший риск смерти отмечается в течение первого года после вмешательства. 5-летняя выживаемость низкая среди пациентов с функциональными ограничениями перед выпиской, с гипоперфузией, а также среди пациентов, которых переводили в другие стационары, а не выписывали домой или не направляли в реабилитационные центры.
Пациенты с атеросклерозом восходящей аорты, пожилого возраста (70 лет), с дооперационной нестабильной стенокардией (НС), ХОБЛ и поражением СА подвержены риску позднего послеоперационного инсульта (новые инсульты в течение 5-летнего периода наблюдения после КШ). У 20% больных с протезами клапанов происходят поздние эмболические инсульты в течение 15 лет после протезирования клапанов. Некоторые ФР, например курение, механический протез МК, дисковый протез клапана аорты, хирургия МК в условиях дисфункции ЛЖ, являются потенциально модифицируемыми.
в) Энцефалопатия после операции на сердце. Энцефалопатия — это диффузное поражение головного мозга. Наблюдается у 8-32% пациентов, проявления варьируют от заторможенности и комы до возбудимости и агрессивности. Как и инсульт, энцефалопатия ассоциируется с высокой смертностью и длительным пребыванием в стационаре, для полного восстановления часто нужны дополнительный уход и помощь в повседневной жизни. Психотические симптомы независимо ассоциируются с длительностью пребывания в ОИТ после операции, полиорганной недостаточностью и шоком, остановкой сердца и высокой смертностью. Важными ФР являются пожилой возраст, наличие шума СА, АГ, СД или инсульта в анамнезе.
Периоперационная гипотермия ( 7 дней после операции).
Макроэмболия — менее актуальная проблема современной кардиохирургии, но микроэмболия остается серьезной проблемой, несмотря на все меры предосторожности, например артериальную фильтрацию, резервуарную фильтрацию, фильтрацию в оксигенаторе, удаление из аорты и, в случае поражения аорты, канюляцию бедренной артерии, ретроградную кардиоплегию через коронарный синус, билатеральное использование внутренних грудных артерий, наложение проксимальных анастомозов на сонные или брахиоцефальные артерии.
ЧПЭхоКГ, надаортальное сканирование и транскраниальная допплерография документально подтверждают тромбоэмболию головного мозга во время наложения и снятия аортального зажима. Улучшение неврологических результатов возможно при использовании внутриаортальных фильтров для улавливания твердых частиц и отсутствии частичного пережатия аорт ы при КШ без АИК (техника “no touch”). В одном исследовании 700 больных, отобранных произвольным образом, частота инсульта была значительно ниже в группе с техникой “no touch”. Логистический регрессионный анализ показал, что частичное пережатие аорты является независимым предиктором инсульта, увеличивающим этот риск в 28 раз.
Пульсирующий поток, несмотря на небольшие улучшения в церебральной перфузии, кажется, не влияет на частоту развития инсульта.
Поддержание высокого среднего АД (от 80 до 100 мм рт. ст.) во время использования АИК не приводит к снижению количества инсультов по сравнению со сниженным средним АД (от 50 до 60 мм рт. ст.). Применение магния — безопасный метод, который после операции на сердце улучшает неврологические функции в краткосрочном периоде, в частности краткосрочную память и корковый контроль функций ствола мозга.
д) Нейропатия после операции на сердце. Повреждение диафрагмального нерва — это следствие охлаждения перикарда и выделения внутренней грудной артерии. Когда охлаждение льдом не используют, подъем левого купола диафрагмы с высотой стояния купола на 2 или более межреберных промежутков выше, чем с противоположной стороны, наблюдается в 2,5% случаев. При охлаждении льдом число случаев увеличивается до 26%, а в дальнейшем при выделении левой внутренней грудной артерии увеличивается до 39%. Риск повреждения правого диафрагмального нерва составляет 4% при высокой мобилизации правой внутренней грудной артерии. Повреждение диафрагмального нерва можно предотвратить, если не пересекать перикардиодиафрагмальную ветвь внутренней грудной артерии. Подъем купола диафрагмы сохраняется у 80% пациентов до 1 мес, а у 22% — до 1 года.
Спонтанное восстановление возможно у 70% больных, у которых повреждение выявляют в послеоперационном периоде. Высокое выделение правой внутренней грудной артерии следует выполнять с осторожностью у пациентов с дооперационной дисфункцией легких. Такие больные повреждение диафрагмального нерва будут переносить тяжело. При двустороннем параличе диафрагмы необходим длительный курс восстановления.
Паралич голосовых связок у взрослых после кардиохирургического вмешательства был всесторонне изучен. Кумулятивная заболеваемость составляет 1,1% (у 33 из 2980 чел.). Паралич голосовых связок также может быть последствием рассечения возвратного гортанного нерва во время операции или нехирургических манипуляций, например эндотрахеальной интубации и катетеризации центральной вены. Другими хирургическими повреждениями были выделение грудной артерии и холодовая кардиоплегия. Двусторонний паралич нерва был фатальным по крайней мере в 1 случае.
Риск развития оптической нейропатии, связанный с кардиохирургическими вмешательствами, при которых применяют АИК, остается низким (0,1%), но последствия могут быть тяжелыми. Факторы, которые ведут к осложнению, остаются неизвестными, хотя считаются значимыми наличие системного сосудистого заболевания, а также абсолютное и относительное снижение гемоглобина в периоперационном периоде. Поскольку это осложнение приводит к постоянной потере зрения, рекомендуется при планировании кардиохирургических операций с применением АИК проинформировать пациентов, особенно с системными сосудистыми заболеваниями, о потенциальных осложнениях. В одном из исследований неврологических осложнений после КШ признаки повреждения сетчатки отмечались в 17% наблюдений. В 50% случаев симптомов не было, в остальных были жалобы на затруднение чтения или нарушение периферического зрения.
Несмотря на наличие определенных патологических изменений, можно ожидать восстановление остроты зрения. Корковая слепота может быть пропущена во время кратких ежедневных осмотров пациента врачом. Следует быть настороже, если пациент пытается смотреть мимо, вместо того чтобы зафиксировать взор на нужном объекте. Например, пациент не может прочитать или понять содержание, часто поворачивает материалы для чтения в разных направлениях. Несмотря на глубокую дисфункцию, пациенты могут сами не упоминать о таких симптомах, а иногда даже категорически отрицать их наличие (синдром Anton). Для дифференциальной диагностики поражения сетчатки и корковых причин ухудшения зрения может быть полезной КТ или МРТ с диффузно-взвешенным изображением. Прогноз благоприятный, но нарушения зрения часто сохраняются.
е) Нейропсихиатрические нарушения после операции на сердце. Депрессия после операции — обычное явление, особенно у пациентов с тенденцией к ней до операции. Депрессия может начаться в 1-ю неделю, прогрессировать от 2-й до 3-й недели и, как правило, разрешиться к 6-й неделе. Клинически значимую депрессию, мешающую повседневной деятельности и послеоперационной реабилитации, без признаков улучшения от 4 до 6 нед следует лечить, особенно если она была до операции. Тяжелые психотические симптомы после операции наблюдаются в 2,1% случаев. Пожилой возраст, почечная недостаточность, одышка, СН и ГЛЖ являются независимыми дооперационными предрасполагающими факторами.
Редактор: Искандер Милевски. Дата публикации: 14.2.2019
Врач
ох, приятно слышать!
пусть у всех все будет хорошо, и пусть это их не беспокоит!

Участник

Супер-МАМА


Мать-ехидна

будущая свекровь
А мой товарищ вот никак не заговорит Нам уже пантокальцинум наказали 3 месяца пить, и церебрумом композитумом колоть. И вообще сказали, что нам крайне необходима ТЕРАПИЯ, или в школу мы со всеми не пойдем.
Правда в технике разбираемся получше мамы с папой и чувство юмора у нас такое. Но доктора-невропатологи мамам не верят, думают, мамы способности своих чад сильно преувеличивают.
Вот и думаю, не совершаю ли ошибку, что детя колоть отказалась ?

Врач

Супер-МАМА


Активный участник
У нас было две операции. Несколько дней после самой операции дочка была совершенно невменяемой - кричит, извивается, выгибается, на руках удержать невозможно. Врачи говорили, что это последствия наркоза. Потом прошло. А сейчас она очень плохо спит - стонет, не просыпаясь, как от боли или, наоборот, начинает без предупреждения громко кричать, и её невозможно успокоить. Наш кардиолог с уверенностью говорит, что это связано с перенесёнными операциями, но что лечить это должны уже неврологи. У невролога были только одного - в поликлинике по месту жительства, она не считает нужным нагружать ребёнка "серьёзными" лекарствами, советует "Нотту", ванночки с травами и т.п. Я с ней, в принципе, согласна, хотя "Нотта" и ванночки нам помогают слабо. Надеюсь, что перерастёт, ведь и обычные здоровые дети кричат во сне.

КардиоМамище
Никогда не позволяйте морали удерживать вас от правильных поступков. (с) Айзек Азимов
"Кардиомама": миссия всегда выполнима! (с) Лерик

КардиоМамище
Гиперактивность - это скорее исторически сложившееся название для целой группы различных видов расстройств внимания, которые не обязательно должны сопровождаться моторным беспокойством.
Общим для диагнозов ADHD (Attention Deficit Hyperactive Disorder - расстройство внимания
с элементами гиперактивности) и ADD (Attention Deficit Disorder - расстройство внимания без элементов гиперактивности) является расстройство внимания.
Симптомы I -ой группы
1. Ребёнок часто не обращает внимания на детали, делает нелепые ошибки при выполнении заданий.
2. Он не может сосредоточиться на задании или на игре, требующих длительного внимания.
3. Часто не слушает, когда к нему обращаются.
4. Ребёнок не следит за данными ему указаниями, не заканчивает начатое занятие.
5. Он часто несобран, неорганизован.
6. Часто избегает или даже отказывается выполнять задания, требующие повышенного внимания и умственного напряжения.
7. Часто путает расписание, забывает приносить на занятия необходимые школьные принадлежности, тетради, книги.
8. Ребёнок легко отвлекается от выполнения задания, реагируят на все, что происходит вокруг него.
9. Часто забывает выполнять каждодневные процедуры (например, личной гигиены).
Симптомы II-ой группы
1. Ребёнок часто и нервно двигает руками и ногами, не может спокойно сидеть на стуле (ёрзает).
2. Часто встаёт и ходит по классу.
3. Много и бесцельно бегает, забирается без необходимости на высокие предметы и объекты (деревья, забор, столбы и т.п.).
4. Совершенно не способен играть тихо.
5. Ребёнок ведёт себя так, как- будто к нему ''приделан моторчик'' (''шило в попе'').
6. Чрезмерно разговорчив.
7. Часто отвечает поспешно и необдуманно, не дожидаясь окончания вопроса.
8. Ребёнок не способен стоять в очереди и спокойно ждать.
9. Часто ''врывается'' без разрешения в разговор взрослых или игру других детей.
Если, по результатам опроса, у ребёнка обнаружены 6 симптомов из первой группы и 3 из второй, то ему можно поставить диагноз ADHD (Attention Deficit Hyperactive Disorder)-расстройство внимания с элементами гиперактивности.
Если же обнаруживаются только 6 симптомов из первой группы, то ребёнку ставится диагноз ADD (Attention Deficit Disorder)-расстройство внимания без элементов гиперактивности.
DocD, судя по нашему диагнозу (ТАДЛВ) и описания операций, которые вы привели, у Ваньки может наблюдаться расстройство внимания, я правильно поняла?
Никогда не позволяйте морали удерживать вас от правильных поступков. (с) Айзек Азимов
"Кардиомама": миссия всегда выполнима! (с) Лерик
С усовершенствованием методик анестезии, защиты миокарда, развитием хирургической техники улучшились и результаты операций на сердце. В последнее десятилетие смертность после кардиохирургических операций сократилась на 50%. Дальнейшее восстановление больных после операций на сердце зависит от существующих факторов риска, выбора адекватного лечения и со стороны пациента – от соблюдения рекомендаций и ведения здорового образа жизни.
Качество жизни тесно связано с когнитивными функциями центральной нервной системы – памятью, концентрацией внимания, ориентацией в пространстве, – которые являются наиболее важными в повседневной жизни человека. Их расстройство (когнитивная дисфункция) существенно влияет на процесс выздоровления и реабилитации.
Среди наиболее часто встречающихся нейрокогнитивных дисфункций после операций на сердце M.Khann et al. (2011) отмечают кратковременное нарушение когнитивной функции (25–50%), делирий, спутанность сознания, ступор (15–32%). Реже наблюдаются инсульт (3–9%) и кома (1–3%).
Классификация неврологических нарушений после операций на сердце:
– летальный исход;
– инсульт;
– кома.
– снижение умственной деятельности;
– спутанность сознания;
– ажитация;
– дезориентация;
– нарушение памяти;
– судороги (без очагового повреждения).
К факторам риска возникновения данных нарушений относят сахарный диабет (I тип), артериальную гипертензию (I тип), цереброваскулярную болезнь (I тип), возраст (I и II тип), предоперационную анемию (I и II тип), злоупотребление алкоголем (II тип), низкий уровень образования (II тип); носительство аллеля ApoEε4 (II тип).
Среди всех послеоперационных инсультов 66% – гипоперфузного происхождения. Для их профилактики рекомендуются мониторинг ЦНС, контроль артериального давления, гемоглобин во время искусственного кровообращения (ИК) не ниже 70 г/л, ИК пульсирующим потоком (?). Обязательно необходимо избегать гипертермии после операции во время согревания больного. Также рекомендуются pH мониторинг, поддержка авторегуляции кровотока головного мозга, нейропротективные препараты (?).
Центром когнитивных функций является гиппокамп и находящиеся рядом структуры коры головного мозга. В этой зоне преобладают NMDA (N-metil-D-aspartat) рецепторы, активируемые глютоматом. Гиперактивация NMDA рецепторов вызывает изменения в гемостазе кальция, апоптоз, обусловливает послеоперационное нарушение когнитивных функций.
На сегодняшний день вопреки существовавшему ранее мнению, большое количество проведенных исследований доказывает, что методика анестезии, применяемая во время операции, не имеет влияния на долговременное нарушение когнитивных функций, так же как и местная анестезия не имеет преимуществ перед общей (Bryson et al. Can. J Anaesth, 2006).
В 2012 г. были опубликованы результаты крупного коронарного исследования, проводившегося с 2006 по 2011 гг. с участием 79 медицинских учреждений 19 стран мира. В исследование вошли 4752 пациента (45% из которых были старше 70 лет). Исследование показало, что частота возникновения различных осложнений со стороны почек, дыхательной системы; необходимость в переливании крови; необходимость повторных операций и пр. были ниже у пациентов, которым аортокоронарное шунтирование проводилось без использования аппарата искусственного кровообращения (АИК). В то время как существенных различий в группах с использованием АИК и без него по частоте возникновения таких осложнений, как нефатальный инсульт, нефатальный инфаркт миокарда или летальный исход, обнаружено не было.
Первая работа, рекомендовавшая гипотермию в качестве защитного мероприятия, была опубликована еще в 1963 г. Показано, что умеренная гипотермия (снижение температуры головного мозга на 2–5°C) является эффективным нейропротекторным инструментом для повышения толерантности миокарда и головного мозга к ишемии.
Так, в рандомизированном контролируемом исследовании Nathan и соавт. сообщалось о частоте когнитивных дефицитов в 48% в группе с охлаждением пациентов против 62% в группе контроля по происшествии 1 недели после операции на сердце, с некоторыми различиями, по-прежнему присутствовавшими спустя 3 месяца (Nathan HJ, Wells GA, Munson JL,Wozny D. Neuroprotective effect of mild hypothermia in patients undergoing coronary artery surgery with cardiopulmonary bypass: a randomized trial. Circulation, 2001; 104:185–91).
В Литовском университете наук здоровья было проведено пилотное исследование, целью которого была оценка когнитивных функций после аортокоронарного шунтирования у больных с применением интраоперационного наружного охлаждения головы. В исследование были включены 50 пациентов, которых разделили на 2 группы по 25 человек. К первой группе (Н) применялось охлаждение головного мозга во время операции АКШ, во второй (С) применялось только ИК.

Оценка когнитивных функций проводилась совместно с неврологами, в день перед операцией и на 10-й день после операции оценивались память; концентрация внимания; умственная деятельность; слуховая, зрительная память. Проводилась краткая, быстрая и эффективная оценка умственной деятельности и когнитивной функции пациента. Оценивалась кратковременная и долговременная память при помощи теста рисования геометрических фигур.
Тест оценки концентрации внимания проводился путем объединения некоторых символов в определенном порядке. Оценка слуховой памяти проводилась путем повторения последовательности чисел в услышанном и в обратном порядке. Оценка зрительной памяти проводилась путем написания чисел, увиденных в специальной таблице. Результаты данных тестов представлены в таблице 2. 
Частота встречаемости когнитивных дисфункций составила 16% в группе гипотермии и 64% в контрольной группе.
Таким образом, когнитивные нарушения после операций на сердце являются относительно распространенным осложнением. Умеренная гипотермия может существенно повлиять на заболеваемость в раннем послеоперационном периоде. Причины этих осложнений не вполне ясны, следовательно – и меры их профилактики. Поэтому по вполне понятным причинам целесообразно проведение многоцентрового рандомизированного исследования.
а) Неврологические осложнения неоперированных врожденных заболеваний сердца. Врожденные заболевания сердца, особенно врожденные пороки сердца синего типа, являются важными причинами неврологических проблем.
1. Умственное и физическое развитие и мальформации сердца. Развитие детей с врожденными пороками развития сердца обычно нормальное. Тем не менее, познавательные функции у детей с врожденным пороком сердца синего типа могут нарушаться чаще, чем при нецианотических заболеваниях (Stieh et al., 1999), особенно у детей с гипоплазией левых отделов. Около половины детей с врожденной патологией сердца с необходимостью операции на открытом сердце в неонатальном периоде приобретают дефицит двигательных и познавательных функций с плохой успеваемостью в школе (Hovels-Gurich et al., 2002a, b).
Rogers et al. (1995) выявили, что 7 из 11 выживших с этим состоянием имеют серьезные когнитивные нарушения. Возможны различные механизмы подобных расстройств познавательных способностей, включая сопутствующие мальформации, последствия инфарктов или гипоксических приступов и хронической гипоксии. Роль гипоксии заподозрена на основании данных о том, что возраст, в котором проводится операция по транспозиции крупных сосудов, имеет отрицательную корреляцию с достигнуты м уровнем умственного развития (Newburger et al., 1984), указывая на то, что отсрочка хирургического вмешательства может быть связана с нарушением высших функций мозга.
Основной причиной являются факторы в процессе операции, однако недавние исследования показали, что у половины новорожденных с такими проблемами неврологические и нейроповеденческие симптомы имелись до операции, являясь существенным фактором риска для последующих нарушений (Limperopoulos et al., 2002). Было установлено, что хроническая гипоксия у детей с пороками сердца синего типа связана с нарушенной двигательной функцией, неспособностью к устойчивому вниманию и низкой успеваемостью (Wright и Nolan, 1994; Stieh et al., 1999).
Мальформации мозга встречаются чаще у детей с врожденными заболеваниями сердца, чем среди населения в целом. В исследовании цианотических заболеваний сердца патология ЦНС была выявлена в 2-5% случаев с транспозицией крупных сосудов, 5-10% с тетрадой Фалло, 4-10% с артериальным стволом и около 29% с гипоплазией левых отделов сердца (Glauser et al., 1990).
Мальформации мозга могут включать как большие, так и малые аномалии, а микроцефалия является самой распространенной. При нецианотических заболеваниях патология мозга встречается особенно часто, с дефектами эндокардиальной подушки, поскольку они сочетаются с синдромом Дауна, но иногда обнаруживаются коарктация аорты или аортальный стеноз. Коарктация аорты может сочетаться с аневризмами в мозге и также вызывать кровоизлияние в мозг при их отсутствии (Freedom, 1989).
2. Пароксизмальные эпизоды. Среди них различают синкопапьные состояния, которые могут встречаться у пациентов с клапанным аортальным стенозом. Цианотические приступы составляют главные осложнения порока сердца синего типа. Эти эпизоды провоцируются нагрузками, кормлением или актами дефекации и характеризуются гиперпноэ и внезапным усилением предшествующего цианоза. Сознание может ухудшаться, и в тяжелых случаях могут развиться генерализованные судороги. Иктальный мониторинг с помощью ЭЭГ показывает скорее гипоксический, чем эпилептический характер судорог (Daniels et al., 1987). В некоторых случаях диабетические приступы следуют за острым нарушением мозгового кровообращения.
3. Инсульты. Нарушения мозгового кровообращения встречаются в течение первых 20 месяцев жизни в 75% случаев, а тетрада Фалло и транспозиция магистральных сосудов насчитывает около 90% случаев (Phornphutkul et al., 1973). Их встречаемость значительно снизилась после выполнения раннего хирургического вмешательства у большинства детей. Тем не менее, нарушения мозгового кровообращения также возникают и после полного восстановления. Du Plessis et al. (1995) наблюдали инсульты у 17 (2,6%) из 645 детей, которым была выполнена операция по Фонтену. Они возникали в течение первых дней до 30 месяцев после хирургического вмешательства.
Инфаркты локализовались в основном в бассейне средней мозговой артерии, но могут быть вовлечены и другие крупные сосуды. Венозный тромбоз также встречается, отчасти коррелируя с дегидратацией и высоким гематокритом, тогда как артериальные инфаркты часто наблюдаются у пациентов с железодефицитной анемией (Tyler и Clark, 1957). Последняя часто связана с повышенной вязкостью крови. Гемиплегия с внезапным началом является обычным клиническим проявлением, но могут наблюдаться другие фокальные дефициты, такие как гемианопия или афазия. КТ дает обычную картину артериального инфаркта крупных сосудов, лакунарные инфаркты нехарактерны (Dusser et al., 1986). В четверти случаев отмечается задержка умственного развития и остаточная эпилепсия.
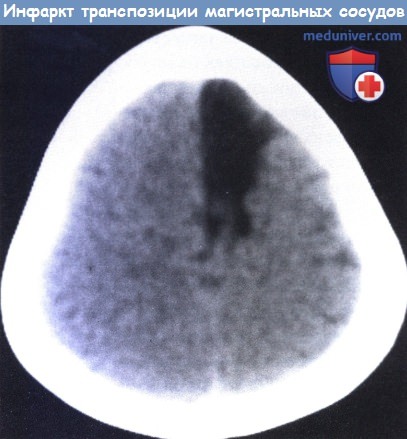
Инфаркт в области передней мозговой артерии у трехлетнего пациента с транспозицией магистральных сосудов.
В данном случае имело место внезапное начало гемиплегии с преобладанием поражения голени после корректирующего оперативного вмешательства.
б) Неврологические осложнения приобретенного заболевания сердца у ребенка. Эти случаи менее распространены, чем при врожденных заболеваниях сердца. Они включают хорею и эмболию сосудов мозга, которая может быть вызвана аритмиями сердца (Palacio и Hart, 2002) или бактериальным эндокардитом и последствиями сердечной недостаточности.
Бактериальный эндокардит может осложнять установленное заболевание сердца, но может также встречаться на очевидно нормальном сердце. Неврологические осложнения развиваются в 20-40% случаев и часто являются показательным проявлением. Они включают эмболы, гнойный менингит, мозговой абсцесс и грибковые аневризмы с возможным менингеальным или паренхиматозным кровоизлиянием. У детей судороги не являются редкостью (Chen et al., 2001, Ferrieri et al., 2002). В 70% случаев обнаруживаются изменения в ЦСЖ, с проявлениями гнойного или лимфоцитарного плеоцитоза, ликвор может быть геморрагического характера.
в) Неврологические осложнения операций при патологии сердца у ребенка. Осложнения сердечной хирургии стали чаще встречаться у детей после расширения возможностей оперативного лечения тяжелых пороков развития. Они представляют существенную причину последствий в развитии нервной системы при врожденных заболеваниях сердца.
Острые осложнения, которые встречаются в течение или сразу после операции, включают кому или меньшие степени нарушения сознания, судороги (генерализованные, парциальные или мультифокальные), гемипарез, изменения мышечного тонуса, органические синдромы психических нарушений, параличи взора, дискинезию и изменения личности. Особенно часты судороги (развиваются у 4-26% пациентов после операций на сердце с глубокой гипотермией), которые обычно исчезают без последствий (Du Plessis, 1997). Однако они бывают продолжительными и тяжелыми, и нейровизуализация выявляет связь некоторых из них с наличием очаговой ишемии.
Ehyai et al. (1984) наблюдали судороги у 15 из 166 оперированных новорожденных, связанные в двух случаях с гипокальциемией и гипомагниемией.
Судороги после трансплантации сердца встречаются примерно у 22-43% пациентов (Raja et al., 2003) и связаны с общей продолжительностью сердечно-легочного шунтирования и с развитием послеоперационных осложнений. Большинство из этих осложнений связано с нарушенной перфузией и эмболизмом и сопровождается заметной патологией на ЭЭГ (Olson и Shewmon, 1989). Патологическое исследование указывает на перивентрикулярную лейкомаляцию, некроз мозга и иногда некроз ствола мозга (Glauser et al., 1990): они характерны во время или после кардиопульмонарного шунтирования и заключаются в микротромбозе, жировой эмболии и особенно воздушной эмболии. КТ и МРТ исследования (McConnell et al., 1990) продемонстрировали, что встречаемость ишемических приступов, незаподозренной мозговой атрофии и субдуральных кровоизлияний была выше, чем предполагалось.
Механизмы, отвечающие за развитие экстрадуральных или субдуральных кровоизлияний, по-прежнему исследованы недостаточно, хотя вероятно влияние реперфузии.
Хореоатетотические дискинезии (Robinson et al., 1988; Curless et al., 1994), особенно затрагивающие мимическую мускулатуру, наблюдаются в частности после индуцированной глубокой гипотермии. Патологические движения обычно появляются через несколько дней после операции. Medlock et al. (1993) наблюдали это осложнение у 8 (1,2%) из 668 детей после операции с использованием искусственного кровообращения. У трех из них патологические движения были транзиторными, с исчезновением через несколько дней или недель, а у других пяти они были устойчивыми. Ни у одного из восьми детей не было нормального развития через 22-130 месяцев после проведения лечения. Du Plessis et al. (2002) выявили 36 детей с этим синдромом и выделили доброкачественные транзиторные формы с восстановлением в среднем за 70 дней и тяжелые формы, связанные с высоким уровнем смертности или устойчивые. Частота этого осложнения значительно уменьшилась за последние годы.
Ишемические повреждения спинного мозга могут возникать не только после восстановления коарктации аорты, но и при операциях на открытом сердце вследствие сосудистого коллапса (Puntis и Green, 1985). Это приводит главным образом к инфаркту в бассейне передней спинномозговой артерии.
Отдаленные последствия хирургии сердца. К ним относятся задержка умственного развития, церебральный паралич, расстройства походки, иногда судороги в форме синдрома Веста (Du Plessis, 1997) и специфические проблемы с обучением. Тем не менее, у большинства новорожденных с оперированной гипоплазией левых отделов сердца развиваются достаточно нормальные познавательные способности (Goldberg et al., 2000), но возможны нарушения поведения, а успеваемость часто ниже, чем у их здоровых сверстников (Mahle и Wernovsky, 2004; Schillingford и Wernovsky, 2004). Отклонения на МРТ обнаруживаются у большой части оперированных детей. Такие изменения включают вентрикуломегалию, атрофию и инфаркты белого вещества (McConnell et al., 1990), но необязательно связаны с неврологическими последствиями или нарушениями развития (Miller et al., 1994).
Осложнения трансплантации сердца включают связанные с операцией в условиях искусственного кровообращения и вызванные иммуносупрессивной терапией (Adair et al., 1992). Несмотря на достигнутые в последнее время результаты, развитие нервной системы остается проблемой (Nield et al., 2000; Freed et al., 2006).
Редактор: Искандер Милевски. Дата публикации: 17.1.2019
Читайте также:


