Неврологический осмотр при остеохондрозе
Неврологические проявления остеохондроза позвоночника
и методика обследования больных
Петрозаводск Издательство ПетрГУ
Учебное пособие издается в рамках программы стратегического развития ПетрГУ. Утверждено на учебно-методической комиссии медицинского факультета по терапевтическим дисциплинам. Печатается по решению редакционно-издательского совета Петрозаводского государственного университета.
Составители: к.м.н., доцент кафедры неврологии – Коробков М.Н,; д.м.н., профессорСубботина Н.С.; д.м.н., доцент-
В учебно-методическом пособии представлена классификация, клинические проявления остеохондроза поясничного отдела позвоночника, дана подробная методика исследования больных с патологией позвоночника, исследование неврологического статуса больных.
Пособие адресовано студентам медицинского факультета, врачаминтернам, клиническим ординаторам .
Заболевания периферической нервной системы вызванной патологией
позвоночника, являются самыми распространенными
правильное патогенетическое лечение больных с неврологическими проявлениями остеохондроза позвоночника имеют важное медицинское и социальное значение. В связи с этим необходимо обратить особое внимание на изучение методики обследования этой группы больных, которая позволит своевременно установить наличие деформации позвоночника, сдавление корешковых или корешково-сосудистых элементов и своевременно назначить патогенетическое лечение. Неврологические проявления остеохондроза поясничного отдела позвоночника были детально освещены нами в предыдущем методическом указании. В данном издании мы подробно остановились на методике исследования больных с патологией позвоночника.
Овладение студентами и врачами всей суммы изложенных сведений значительно повысит их возможности в диагностике патологии у больных с остеохондрозом позвоночника и его неврологическими проявлениями.
Неврологические проявления остеохондроза поясничного отдела позвоночника .
Самой частой формой остеохондроза позвоночника, вызывающей поражение нервной системы в поясничном отделе, являются грыжи межпозвонковых дисков (задняя, заднебоковая). При грыже межпозвонкового диска в поясничном отделе чаще развиваются поясничный и пояснично-крестцовый корешковые синдромы, реже может
быть синдром частичной или полной компрессии корешков конского хвоста, синдром нарушения кровообращения в конусе или эпиконусе спинного мозга.
Поясничный остеохондроз–постоянная причина люмбаго. При деформирующем спондилезе поясничного отдела без поражения нервной системы возможна тупая , ноющая боль в пояснице.
Пояснично-крестцовый корешковый синдром, вызванный грыжей межпозвонкового диска .
Клиническая картина при поясничном остеохондрозе состоит из вертебральных симптомов и симптомов нарушения функции неврологических структур (спинномозговых корешков) и прилежащих к ним образованиям (артерии, вены). Вертебральные симптомы включают изменение статики и динамики поясничного отдела позвоночника.
Основная жалоба больных данной категории — это болевой синдром. Выделяют четыре оценки болевого синдрома:
1) боль незначительная, которая исчезает в покое;
2) боль имеется в покое, усиливается при движениях, но незначительная по выраженности;
3) постоянная боль, периодически усиливающаяся с сенестопатическим оттенком;
4) резкая постоянная боль, требующая срочного применения анальгетиков.
По характеру боли различают несколько ее вариантов: а) локальную боль в области поясницы и крестца (люмбаго, люмбалгия;
б) тупую, ноющую боль в области поясницы и в глубинных тканях в зоне тазобедренного, коленного, голеностопного суставов — склеротомная боль;
в) острая простреливающая боль от поясницы в ягодичную область и по ноге до пальцев (по ходу пораженного корешка)- корешковая. Определяют ее распространение (иррадиацию) на дистальные или проксимальные отделы конечностей, обусловленное поражение связок, суставов, мышц или корешков.
Выявляют наличие вынужденного положения больного и положение, при котором возникает боль, что определяет методы воздействия; а также уточняют, в какой позе боль усиливается — при сгибании или разгибании, наклоне влево или вправо, кашле или чихании.
Очень важно выяснить характер боли:
1) Корешковые боли — простреливающие, колющие, чаще локализуются в зоне данного дерматома. Боль усиливается при наклонах туловища, головы, при кашле, чихании, смехе и других движениях. Часто сопровождаются парестезиями, что нередко является первым признаком поражения корешка.
2) Сенестопатические боли — вегетативные, надсегментарные боли; характеризуются ощущением беспокойства, раздувания, онемения в различных областях.
3) Симпаталгические или вегетативные боли характеризуются ощущением жжения. Обусловлены раздражением синувертебрального нерва и других вегетативных образований соответствующей области позвоночника.
4) Тупые, ноющие боли, как правило, являются дерматомными, миотомными; усиливаются при перемене погоды, охлаждении.
5) Острые боли при движениях — чаще всего суставные.
6) Склеротомные боли — глубокие, мозжащие или жгучие; с трудом локализуются больным, усиливаются при перемене погоды, при волнениях, вибрации, их провоцируют прыжки и другие механические воздействия.
Существуют еще и экстравертебральные боли, обусловленные какой-то другой патологией, и об этом тоже следует помнить.
Затем определяют наличие парестезий (постоянные или приступообразные), их локализацию и характер.
К жалобам вегетативно-сосудистого характера относятся ощущение зябкости больной ноги, судорожного стягивания икроножных мышц и боли сосудистого характера, появляющиеся при ходьбе и прекращающиеся в покое.
Существенной является жалоба на мышечную слабость различной локализации.
При неврологическом исследовании оценивают состояние мышц спины и нижних конечностей (тонус, трофику, силу), а так же чувствительность, трофику кожи, глубокие рефлексы и координацию движений. Подробно
изучают статику и динамику всех отделов позвоночника.
Тонус и трофику длинных мышц спины меняются
Выделяют следующие степени повышения мышечного тонуса:
1- легкое повышение, при котором пальцы рук
погружаются в мышцы;
2- погружение пальцев в мышцу требует определенного усилия; 3-плотная консистенция мышцы.
Гипотония мышцы определяется на уровне спины и в нижних конечностях. Выделяют следующие виды понижения мышечного тонуса:
1-непостоянное снижение тонуса;
2-постоянное понижение тонуса; 3-резкое снижение тургора или полное отсутствие сопротивления на
Определяют особенности течения болезни начиная с первых признаков: в каком возрасте возникла, каким был дебют — острым или подострым; какой синдром имел место в начальном периоде заболевания; проведенные лечебные мероприятия и их результаты. Важно знать частоту последующих рецидивов, их продолжительность и выраженность клинических проявлений, тип течения рецидивов, степень компенсации, динамику основного синдрома, длительность ремиссий и состояние во время их. Устанавливают, по возможности, зависимость между причиной боли и провоцирующими факторами. Необходимо уточнить трудовой, бытовой, спортивный анамнез жизни больного. Обязательно выявляют факторы, способствующие развитию заболевания. К ним относятся статико-динамические нагрузки в виде рывкового подъема тяжести, сложного балансирования тела, внезапных разворотов при вставании с постели, продолжительного пребывания в положении сидя при наклоне туловища вперед, в согнутом положении, частых наклонах вперед. При этом происходит микротравматизация фиброзных тканей позвоночника, их разрывы и остеофиброз. Важно учитывать и такие провоцирующие факторы, как гиподинамию, факторы внешней среды (переохлаждение) и эмоциогенные факторы.
Следует указать наличие других вертеброгенных синдромов, их локализацию, наличие воспалительных процессов в органах брюшной полости и малого таза, патологической экстероцептивной импульсации из рубцов и других очагов в области кожи, а также сопутствующих, перенесенных заболеваний, семейный анамнез (вертеброгенные заболевания у родственников).
Обследование больного начинают с общего осмотра. Определяют рост, вес, конституцию, наличие патологических изменений на коже и со стороны внутренних органов. Затем исследуют вертеброгенный и неврологический статус. К вертеброгенному статусу относят дизрафические черты, положение шеи и поясницы, форму и строение позвоночного столба, тип осанки, рельеф мышц, позу и походку больного, объем движений в позвоночнике.
К неврологическому статусу относят состояние двигательнорефлекторной сферы, чувствительной сферы, наличие болевых точек и симптомов натяжения корешков.
При исследовании позвоночника пользуются тремя взаимоперпендикулярными плоскостями, проходящими по линии центра тяжести человека (через S2 позвонок).
Горизонтальная плоскость располагается в поперечном направлении и в ней возможны ротационные движения.
Саггитальная плоскость разделяет тело на симметричные правую и левую половины и в ней возможны движения вперед — назад (сгибание — разгибание).
Фронтальная плоскость делит тело на переднюю и заднюю половины, в ней осуществляются движения в стороны (наклоны вправо — влево).
Необходимо помнить о физиологических искривлениях позвоночника. Для шейного и поясничного отделов характерно искривление вперед — лордоз; для грудного и крестцового отделов — назад — кифоз. Необходимо помнить о том, что с возрастом эти искривления меняются. У детей в возрасте до года позвоночник равномерно кифозирован, к году он приближается к прямой линии, а окончательно изгибы формируются в
период от 6—7 лет до полового созревания и сохраняют эту форму до 40— 45 лет. В старческом возрасте обычно формируется кифоз.
Вначале проводят общий осмотр больного в положении стоя спереди, сбоку, сзади. При этом обращают внимание на отклонение отдельных частей туловища от вертикальной оси позвоночника, определяемой в следующем положении: ноги шире плеч, руки опущены вдоль туловища, позвоночник выпрямлен, мышцы расслаблены, больной дышит спокойно и ровно.
Оценивают конституционные особенности, положение головы (обычное или вынужденное), форму и длину шеи, шеи и плечевого пояса, шеи и рук, головы и грудного отдела позвоночника. Определяют высоту ягодичной складки и вид межягодичной линии, симметричность расположения большой ягодичной мышцы, ромб Михаэлиса (соединяется верхний конец анальной складки, ямки выше задних частей гребня подвздошных костей и остистые отростки позвонков), трофику мышц. Обращают внимание на положение крыльев подвздошных костей, так как на стороне боли крыло обычно опускается, а на противоположной стороне поднимается. Затем оценивают положение таза; если таз с одной стороны расположен ниже, то часто имеет место разная длина ног. Необходимо осмотреть форму и установку ступней (так как уплощение свода стопы бывает при плоскостопии), наличие наружного или внутреннего поворота, установку колена. Проводят осмотр пояснично-крестцовой области, обращают внимание на оволосение в области крестца (косвенный признак spina bifida); на наличие венозной сети в области крестца, наличие родимых пятен (признак болезни Реклингаузена). В положении стоя можно видеть
напряжение поверхностных мышц, а в положении лежа — глубоких, так как поверхностные выключаются.
Оценивая тип осанки, отмечают нормальную спину, плоскую спину, круглую спину, сутулую спину. По строению выделяют инфантильный тип позвоночника, когда у больного плоская спина.
Затем отмечают степень выпячивания или западения остистых отростков, оценивают равномерность межостистых промежутков, а также плавность линии остистых отростков.
Для больных остеохондрозом позвоночника характерно нарушение физиологической кривизны позвоночника —выпрямление или усиление лордозов, появление сколиоза, а при грудном остеохондрозе — усиление кифоза.
Выявляют наличие сколиоза .
Сколиоз — это рефлекторная реакция мышечного аппарата, обеспечивающая придание позвоночнику положения, которое способствует смещению корешка от места максимального выпячивания диска в противоположную сторону (вправо или влево) и уменьшению боли. Сторона формирования сколиоза зависит от локализации грыжи диска, ее размеров, подвижности корешка и характера резервных пространств позвоночного канала.
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
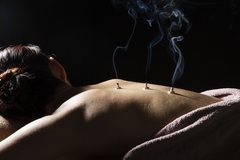
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы

Проявления поясничного остеохондроза в той или иной степени наблюдаются у 20 % современных людей в возрасте 25-ти лет. К достижению возраста в 30 лет этот показатель увеличивается до 40 % и к 45 годам достигает 70 % . Такое стремительное развитие дегенеративного дистрофического заболевания хрящевой ткани межпозвоночных дисков обусловлено тем, что современный человек ведет малоподвижный образ жизни, неправильно питается и зачастую имеет серьезные проблемы с избыточной массой тела.
О том, на какие проявления остеохондроза поясничного отдела стоит обратить внимание для своевременного обращения к врачу, расскажем в этом материале. Для начала предлагаем ознакомиться с информацией о том, что такое остеохондроза в современной интерпретации медицинских светил.
В действующей редакции Международной классификации болезней такого заболевания как остеохондроз вы не найдете. Комплекс характерных симптомов включен в МКБ под названием дорсопатии или дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков. Название остеохондроз на самом деле не в полной мере отображает весь комплекс происходящих в межпозвоночных дисках патологических изменений.
Позвоночный столб – это опорная конструкция, состоящая из отдельных тел позвонков. Они вместе с дугообразными боковыми отростками образуют овальное отверстие спинномозгового канала. В нем располагается спинной мозг, облаченный в дуральные оболочки. От спинного мозга через фораминальные отверстия отходят парные корешковые нервы. Они разветвляются и отвечают за иннервацию всего тела. В их составе находятся сенсорные (чувствительные) и моторные (двигательные) типы аксонов.
Позвоночный столб обладает еще одной важной функцией – обеспечивает защиту спинного мозга и отходящих от него корешковых нервов. За сохранность первого отвечает спинномозговой канал, за второе – межпозвоночные хрящевые диски, которые разделяют между собой тела позвонков. Они обладают еще одно важной функцией – распределяют равномерно амортизационную нагрузку, которая оказывается на позвоночный столб во время совершения различных движений.
Межпозвоночные диски состоят из двух слоев:
- верхний образован фиброзной хрящевой тканью, это кольцо, внутри которого располагается желеобразное студенистое тело;
- внутренний – пульпозное тело, отвечает за поддержку нормальной высоты диска и распределение амортизационной нагрузки.
Межпозвоночный хрящевой диск не обладает собственной капиллярной сеть. Его питание и обеспечение жидкостью осуществляется путем диффузного обмена с окружающими тканями. Примерно 40 % поступлений жидкости и питания обеспечивается за счет диффузного обмена с замыкательными пластинками, которые находятся между диском и телом позвонка. Еще 60 % поступлений обеспечивает сократительная функция паравертебрального мышечного волокна.
И в этом заключается серьезная проблема современного человека. При ведении малоподвижного образа жизни паравертебральные мышцы каркаса спины практически не подвергаются физической нагрузке. Соответственно они не сокращаются и не выделяются жидкость, обогащенную кислородом, питательными веществами. Начинается процесс обезвоживания фиброзного кольца, оно начинает забирать жидкость из структур пульпозного ядра. Уменьшается высота диска. Начинает оказываться значительное давление на замыкательные пластинки. В них запускается процесс склерозирования мелких капилляров. Таким образом межпозвоночный диск утрачивает возможность получить жидкость и питание и из второго источника.
В этот момент запускаются серьезные дегенеративные дистрофические изменения в хрящевых тканях. Фиброзное кольцо растрескивается под нагрузкой. В трещинах оседают соли кальция. Кальцинированная поверхность фиброзного кольца в будущем утрачивает способность в принципе усваивать жидкость в процессе диффузного обмена. Постепенно нарушается эластичность и при значительной физической нагрузке (например, при подъеме тяжести), фиброзное кольцо лопается и происходит образование межпозвоночной грыжи.
Проявление остеохондроза поясничного отдела позвоночника на начальной стадии – болезненность при длительном нахождении в статичном положении, например, после ночного сна. При образовании грыжи боль острая, простреливающая в ноги, область паха, переднюю брюшную стенку.
Начальное проявление остеохондроза поясничного отдела позвоночника
Начальные проявления остеохондроза позвоночника большинство пациентов игнорируют, списывая на чрезмерное перенапряжение мышц после непривычной физической нагрузки. И в ряде случаев это действительно так. Но стоит понимать, что боль в мышцах проходит за 2-3 дня без фармакологического вмешательства. А вот начальные проявления остеохондроза поясничного отдела в виде боли, скованности и ограничения подвижности могут присутствовать 5 – 7 дней и дольше. При их появлении следует немедленно обратиться к врачу. На этой стадии заболевание легко поддается лечению.
Начальное проявление остеохондроза поясничного отдела позвоночника можно заметит на рентгенографическом снимке, сделано с разных позиций. Опытный вертебролог сможет заметить снижение высоты межпозвоночных промежутков, что говорит о дистрофических поражениях дисков.
Умеренные клинические проявления остеохондроза
Клинические проявления остеохондроза развиваются по мере разрушения межпозвоночного диска. Сначала это эпизодические тупые боли в области поясницы, которые возникают после физической нагрузки или длительного нахождения тела в статичном положении.
Затем умеренные проявления остеохондроза переходят в клиническую картину обострения:
- резкая острая боль в области поясницы, которая незначительно уменьшается в состоянии физического покоя;
- чрезмерное напряжение мышц в области поясницы;
- болезненность пальпации остистых отростков;
- скованность движений и ограничение амплитуды подвижности (например, невозможно самостоятельно наклониться и выпрямиться);
- изменение осанки за счет компенсаторного перенапряжения мышц спины.
Эти проявления говорят о том, что происходит нарушение формы межпозвоночного диска. Он снижается по высоте и увеличивается по площади. За счет этого оказывается компрессионное воздействие на окружающие мягкие ткани. Это вызывает воспалительную реакцию и болезненность.
На рентгенографическом снимке в этот период видно резкое сокращение межпозвоночных промежутков и смещение головок в межпозвонковых суставах. При МРТ обследовании видно дегенеративное разрушение хрящевой ткани фиброзного кольца и уменьшение относительной массы пульпозного ядра.
При подобных проявлениях поясничного остеохондроза нужно срочно начинать лечение. Если этого не сделать, то высока вероятность развития серьезных осложнений:
- при уменьшении высоты межпозвоночного диска он утрачивает способность фиксировать стабильное положение тел позвонков, возникает вероятность спондилолистеза (смещения их кпереди и кзади);
- смещение тел позвонков провоцирует стеноз спинномозгового канала, что чревато параличом нижней части тела, на начальной стадии это проявляется мышечной слабостью в ногах;
- при длительном одностороннем перенапряжении мышц поясницы происходит постепенное искривление позвоночго столба, что опять же негативно сказывается на состоянии спинномозгового канала;
- нарушается иннервация внутренних органов, за счет чего развиваются соматические патологии желчного пузыря, поджелудочной железы, кишечника, мочевого пузыря;
- при длительном течении поясничного остеохондроза могут возникать сосудистые патологии, такие как атеросклероз и варикозное расширение вен нижних конечностей;
- может наблюдаться смещение внутренних органов малого таза.
Лечение остеохондроза поясничного отдела позвоночного столба на ранней стадии проводится с помощью мануальной терапии. Её методики дают прекрасные результаты. Восстанавливается диффузное питание хрящевой ткани. Возвращается физиологическая высота межпозвоночных дисков. Они вновь обретают функциональную способность защищать корешковые нервы и фиксировать стабильное положение тел позвонков.
Без лечения остеохондроз неизбежно развивается и появляются различные неврологические проявления. Они свидетельствуют о поражении нервного волокна. В этой ситуации потребуется проводить срочное лечение. В некоторых случаях, например, при секвестрировании грыжи диска в спинномозговой канал, требуется экстренная хирургическая операция.
Неврологические проявления поясничного остеохондроза
Любые неврологические проявления остеохондроза позвоночника связаны с поражением нервного волокна. Оно может происходить на различных уровнях:
- защемление корешкового нерва на выходе из спинномозгового канала за счет снижения высоты межпозвоночного диска (протрузии);
- компрессия межпозвоночной грыжей – оказывается давление на корешковый нерв и его ответвления;
- смещение и давление на пояснично-крестцовое нервное сплетение при поражении тканей позвончого столба;
- давление со стороны чрезмерно перенапряженных мышц поясницы;
- сдавливание в разных каналах, например, в туннеле грушевидной мышцы.
Серьёзные неврологические клинически проявления возникают при стенозе спинномозгового канала. В этом случае может произойти непроизвольное мочеиспускание и акт опорожнения кишечника. Но чаще всего появляется выраженная слабость в ногах. Затем нарушается работа кишечника и мочевого пузыря.
Основные неврологические проявления поясничного остеохондроза – это:
- иррадиация боли по ходу нерва (седалищного по задней поверхности бедра, бедренного – по наружной, пахового, латерального подкожного и т.д.);
- парестезии в определённых местах нижних конечностей, поясницы, передней брюшной стенки (ощущение ползающих мурашек, покалывания);
- похолодание кожных покровов и изменение их цвета – связано с нарушением тонуса сосудистой стенки и недостаточностью местного кровоснабжения;
- снижение мышечного тонуса, выражающееся в быстрой утомляемости, появлении болей при физических нагрузках;
- атрофия мышечного волокна.
Неврологические проявления поясничного остеохондроза могут выражаться в нарушении функции толстого кишечника. Такие пациенты страдают от мучительных длительных запоров атонического или спастического характера. У них часто развивается синдром раздраженного кишечника – заболевания, при котором нарушается функция, но нет видимых патологических нарушений. Примерно 10 % случаев дискинезии желчевыводящих путей также связаны с неврологическими проявления поясничного остеохондроза.
Выявить их и назначить адекватное лечение может невролог или вертебролог. Лучше всего для проведения диагностики и лечения обращаться в клинику мануальной терапии. Там применяются методы, позволяющие быстро, без фармакологических препаратов и хирургической операции восстановить здоровье позвоночного столба. тем самым пациент избавляется ото всех проявлений остеохондроза.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


