Неврологический статус черепно-мозговые нервы
Содержание статьи




- Что такое неврологический статус и как он оценивается
- Что такое диспансерный учет
- Как определить социальный статус
Последовательность оценки неврологического статуса
Неврологический минимум состояния функций мозга подлежит проверке при первичном обследовании. Его могут проводить как врачи общей практики, так и специалисты по органам. При выявлении расстройств одной или нескольких мозговых функций появляется необходимость оценить неврологический статус пациента комплексно, чем занимается непосредственно невропатолог.
Первый этап оценки неврологического статуса – тщательный сбор анамнеза. Врач выясняет, бывают ли у пациента случаи утраты сознания, обмороки либо эпилептические припадки, какова частота и длительность приступов, есть ли жалобы на головную боль и какого она характера, чем сопровождается (ухудшение зрения, тошнота, рвота и др.). Также доктор устанавливает хронологию развития симптомов.

Врач узнает, какие заболевания перенес пациент, известны ли ему особенности его дородового развития, есть ли в семье наследственные заболевания. Далее он спрашивает о беременностях, месячных (если пациент - женщина), о половой сфере жизни и вредных привычках.
Попутно, посредством вопросов и несложных заданий, доктор оценивает общее состояние сознания пациента, его когнитивных функций. Обязательная часть обследования – оценка работы сердечно-сосудистой, дыхательной и других систем, осмотр кожи (температура, цвет, наличие пятен и т. д.), определение типа телосложения. Врач обязательно осматривает голову, шею, грудную клетку, живот, позвоночник.
Схема проведения неврологического исследования следующая: анализ высших мозговых функций, черепно-мозговых нервов, оценка уровня координации, произвольных и непроизвольных движений, сенситивности, менингеальных симптомов, трофических функций нервной системы и функций тазовых органов.
Оценка высших психических функций
Исследование высшей мозговой деятельности проводится в случае обнаружения отклонений при общем обследовании и включает в себя множество компонентов. К ним относятся: оценка сознания (ясность, угнетение, помрачение); исследование памяти, внимания, способности ориентироваться во времени, пространстве, собственной личности; анализ способности сравнивать, обобщать, планировать, считать; исследование речевых функций (понимание чужой речи, произношение, спонтанная речь и т.д.).
Анализу подлежат также письменная речь, чтение, праксис (способность последовательно выполнять произвольные движения) и гнозис (способность узнавать, оценивать размеры и пр.).
Оценка функций черепно-мозговых нервов
Анализ функций черепных нервов дает возможность оценить обоняние, зрение, слух, чувствительность подбородка, языка, мимику лица, работу мышц глотки и пищевода.
Общемозговые симптомы - головная боль, головокружение, тошнота, рвота. Менингеальные симптомы - ригидность мышц затылка, симптомы Кернига, верхний й нижний симптомы Брудзинского, у детей симптом Лесажа (подвешивания), выбухание родничка, менингеальная поза (разгибание головы и туловища, сгибание ног).
Черепно-мозговые нервы
I.Обонятельный нерв. Исследовать обоняние набором пахучих ольфакторных веществ отдельно справа и слева (обоняние сохранено, гипосмия, аносмия, обонятельные галлюцинации, обонятельная агнозия).
II.Зрительный нерв. Острота зрения каждого глаза (если снижено, то коррегируется ли стеклами). Поля зрения (гемианопсия: гомонимная, биназальная, битемпоральная, скотомы). Зарисовать схему полей зрения. Глазное дно (нормальное, застойные соски, неврит, атрофия зрительных нервов и др.).
III-IV-VI. Глазодвигательный, блоковидный, отводящий нервы. Ширина глазных щелей (птоз). Объем движений глазных яблок (параличи или парезы глазных мышц, параличи взора). Диплопия. Косоглазие (сходящееся, расходящееся). Экзофтальм. Зрачки, их форма, величина (мидриаз, миоз, анизокория). Реакция зрачков на свет (прямая, содружественная), на конвергенцию и аккомодацию (рефлекторная неподвижность зрачков, симптом Аргайль-Робертсон).
V.Тройничный нерв. Боли и парестезии в области лица. Болезненность при давлении на точки выхода ветвей тройничного нерва. Чувствительность кожи лица (сегментарный периферический тип нарушения). Вкус на передних двух третях языка. Напряжение жевательных мышц. Отклонение нижней челюсти при открывании рта. Роговичные и назальные рефлексы (живые, снижены, отсутствуют), нижнечелюстный рефлекс.
Лицевой нерв. Состояние мимической мускулатуры лица в покое - равномерность глазных щелей, сглаженность лобных и носогубных складок, опущение угла рта, редкое мигание на стороне поражения. Состояние мимической мускулатуры при движениях асимметрия при наморщивании лба, нахмуривании бровей, зажмуривании глаз, показывании зубов, свисте, надбровный рефлекс с двух сторон.
VIII. Слуховой нерв. Жалобы на снижение слуха, звон, шум в ушах, головокружение, слуховые галлюцинации. Острота слуха (шепотная и разговорная речь), камертональные пробы. (Вебера, Ринне, Швабаха). Нистагм (горизонтальный, вертикальный, ротаторный).
IX-X. Языкоглоточный и блуждающий нервы. Нарушение фонации, носовой оттенок голоса, афония. Подвижность мягкого неба - достаточная, ограничена. Глотание - свободное, дисфагия. Глоточный рефлекс (с двух сторон). Вкус на задней трети языка. Частота пульса, дыхания. Бульбарный синдром.
Добавочный нерв. Осмотр и пальпация трапецевидных и грудино-ключично-сосковых мышц, наличие атрофий. Повороты головы. Поднимание плеч.
Подъязычный нерв. Положение языка во рту и при высовывании (отклонение в сторону). Атрофия мышц языка, фибриллярные подергивания.
Чувствительная сфера
Парестезии, боли, их характер, локализация, интенсивность. Болезненность нервных стволов при пальпации, симптомы Ласега, Вассермана, Нери. Исследование чувствительности: поверхностной (болевой, температурной, тактильной) и глубокой (мышечно-суставной, вибрационной). Стереогноз. Тип нарушения чувствительности (мононеврический, полиневрический, корешковый, сегментарный, проводниковый, корковый). Зарисовать схему нарушения чувствительности.

Оценка неврологического статуса является ведущим средством нейромониторинга. Объясняется это двумя причинами. Первая – это то, что в большинстве реанимационных отделений динамический неврологический осмотр является единственным быстрым и доступным способом оценки состояния головного мозга и определения эффективности проводимой терапии. Вторая причина особого внимания к неврологическому осмотру заключается в том, что конечная цель любых лечебных мероприятий – не достижение тех или иных показателей внутричерепного давления и церебральное перфузионное давление, содержание кислорода и метаболитов, а улучшение функционального состояния головного мозга и исхода болезни.
Представлены основные симптомы и синдромы которые оценивает невролог при осмотре пациента.
Общемозговые симптомы
Норма: Сознание ясное – пациент контактен, полностью ориентирован в собственной личности, времени и месте, адекватен, выполняет все инструкции.
степень угнетения сознания (по классификации А. Н. Коновалова):
- оглушение (поверхностное, глубокое) – потеря внимания, затруднения концентрации, ответы на вопросы после их многократных повторений, быстрая истощаемость при беседе и др.
- сопор – открывание глаз при громком обращении или тормошении, болевой стимуляции; локализация источника тормошения (целенеправленная двигательная реакция) ;
- кома I – отсутствие открывания глаз в ответ на любые раздражители; нецеленаправленные двигательные реакции;
- кома II – отсутствие открывания глаз и двигательных реакций в ответ на любые раздражители;
- кома III – отсутствие открывания глаз и двигательных реакций в ответ на любые раздражители; атония мышц, арефлексия, отсутствие менингеального синдрома, нарушение функций дыхания и сердечно-сосудистой системы.
Ориентация в месте, времени, собственной личности. Доступность продуктивному речевому (вербальному) контакту.
Головная боль – локализация, характер, периодичность, сопутствующие симптомы, в какое время суток.
Несистемное головокружение - чувство проваливания, зыбкости, неустойчивости.
Системное головокружение - кажущиеся движения окружающих предметов или собственного тела.
Тошнота, рвота.
Менингеальные симптомы
Ригидность задних мышц шеи; симптом Кернига; симптом Брудзинского (верхний, средний, нижний).
Скуловой симптом Бехтерева; симптом Мондонези.
Фотофобия, фонофобия; головная боль; гиперестезия кожных покровов и слизистых.
Очаговые симптомы
Черепные нервы:
I пара (n. olfactorius). Обоняние не нарушено; гипосмия, аносмия (справа, слева) ; дизосмия, гиперосмия; обонятельные галлюцинации – есть, нет.
II пара (n. opticus). Острота зрения – не нарушена; амблиопия (снижение остроты зрения), амавроз (слепота) ; Поля зрения – не нарушены; скотома (выпадение участка поля зрения) ; гемианопсия: гомонимная (справа, слева), гетеронимная (битемпоральная, биназальная) ;
Зрительные галлюцинации – есть, нет.
III (n. oculomotorius) IV (n. trochlearis), VI (n. abducens). Произвольные движения глаз – в полном объеме, страбизм (косоглазие): сходящееся, расходящееся, по вертикали.
Зрачки OD > Развернуть описание
Неотложная помощь для пациентов с острым нарушением мозгового кровообращения (инсульт). Неотложное интенсивное лечение, постоянное наблюдение и тщательный уход.
Черепно – мозговые нервы.
I пара (обонятельный нерв): обоняние сохранено с обеих сторон, обонятельные галлюцинации отсутствуют.
II пара (зрительный нерв): имеется аметропия (миопия), коррегирующаяся линзами. Поля зрения сохранены. Осмотр глазного дна окулистом: глазное дно без видимой патологии.
III, IV, VI пара – (глазодвигательные, блоковидные, отводящие нервы): глазные щели симметричные с обеих сторон. Косоглазия нет. Диплопия отсутствует. Зрачки симметричные. Фотокоррекция живая, содружественная. Аккомодация и конвергенция не нарушены.
V пара (тройничный нерв): боли в области лица, болезненность в тригеминальных точках отсутствует. Чувствительность в зоне инервации тройничного нерва сохранена. Корнеальный рефлекс сохранен. Сила жевательных мышц сохранена.
VII пара (лицевой нерв): носогубные складки и углы рта симметричны. Нахмуривание бровей, оскал зубов, надувание щек сохранены. Надбровные рефлексы положительны.
VIII пара (преддверно – улитковый нерв): острота слуха в норме. Костная проводимость сохранена. Шум в ушах головокружение отсутствуют.
IX пара (языкоглоточный нерв), X пара (блуждающий нерв): дисфагия и дисфония отсутствуют. Нарушения вкуса на задней трети языка отсутствуют. Нарушения дыхания и сердечного ритма отсутствуют. Небные и глоточные рефлесы сохранены.
XI пара (добавочный нерв): поворот головы и пожимание плечами сохранены.
XII пара (подъязычный нерв): движения языка не ограничены. Симметричен при высовывании располагается по срединной линии, подергиваний нет.
Вывод: на основании проведенного исследования функции черепно – мозговых нервов у больного нарушений не выявлено.
Активные движения: объем активных движений и сила мышц сохранены.
Мышечные атрофии, фибрилляции и фасцикуляции мышц отсутствуют.
Гипотонус мышц правой руки.
Дрожания в туловище и голове отсутствуют.
Рефлексы: сгибательно – локтевой, разгибательно – локтевой, карпорадиальный, коленный, рефлекс с ахилова сухожилия нормальные, одинаковые с обеих сторон. Клонус коленных чашечек и стоп не определяется.
Патологические рефлексы: рефлексы орального автоматизма – рефлекс Аствацатурова, рефлекс Маринеску – Радовичи, хоботковый рефлекс отрицательные. Верхний рефлекс Россолимо отрицательный. Патологические стопные рефлексы: Бабинского, Оппенгейма, Россолимо отрицательны с двух сторон. Защитные рефлексы нормальные.
Координация движений: Промахивание при пальценосовой пробе нет. Больной хорошо выполняет коленнопяточную пробу. Проба на
адиодохокинез и дисметрию отрицательна. Неустойчивость в позе Ромберга не проявляется, пошатывание при ходьбе нет. Элементов скандированной речи нет. Горизонтальный нистагм отсутствует.
Болезненность нервных стволов отсутствует. Парастезии не определяются. Расстройства болевой, температурной, тактильной, мышечно – суставной и вибрационной чувствительности не выявляются.
Вывод: Расстройств со стороны чувствительной сферы нет.
Ригидность затылочных мышц, симптом Кернига, верхний, средний, нижный симптомы Брудзинского, симптом Гордона отрицательные.
Вывод: Менингиальная симптоматика отсутствует.
Вегетативная нервная система.
Вазомоторные, секреторные и трофические расстройства (акроцианоз, локальная асфиксия, изменения температуры кожи, неврогенный отек, изменение пульсации артерий стоп, эритромегалия, артропатии, локальный гипертрихоз, изменения потоотделения, пролежни) не определяются. Рефлекс Ашнера, шейный рефлекс Чермака положительны. Тазовые органы – задержка и недержание мочи, кала, императивные позывы отсутствуют.
Вывод: Нарушения со стороны вегетативной нервной системы не определяются.
Исследование высших корковых функций.
Вязкость мышления и снижение интеллекта не наблюдается. Больной понимает смысл слов, улавливает смысл умышленно извращенных слов, целых фраз, выполняет приказания, понимает смысловые отношения, отмечается наличие парафразий. Больной выполняет сложение и вычитание односложных чисел. Праксия: больной свободно выполняет повседневные действия.
Зрительная, обонятельная, вкусовая, слуховая агнозии отсутствуют.
Дата добавления: 2015-09-03 | Просмотры: 1216 | Нарушение авторских прав
Нервная система человека обеспечивает регуляцию работы органов и тканей, а также способствует приспособлению организма к тем или иным условиям. Именно от нее зависит работа организма в целом, а также взаимодействие человека с окружающей средой. Для каждого врача очень важно уметь определять неврологический статус пациента. Что это такое, и как происходит его исследование, об этом поговорим далее.
Почему важно определение статуса
Прежде всего, при общении с пациентом врач должен обратить внимание на его поведение, реакцию и общее психическое состояние. Особенно если пациент поступил с какой-либо травмой или неотложную помощь вызвали близкие. Врач определяет, в первую очередь, состояние головного мозга, так как от этого во многом зависит назначенная в дальнейшем терапия. Именно исследовав неврологический статус пациента, доктор позволяет себе назначить лечение, которое улучшит функциональность головного мозга и увеличит шансы на положительный исход лечения.

Реакции зрачков на свет не достаточно для установки неврологического статуса. В настоящее время разработана схема, которая оценивает работу мозга, исходя из некоторых неврологических симптомов. Установить статус можно, обратившись в специализированный центр диагностики. Рассмотрим далее, как устанавливают статус.
Первичный опрос пациента
Главное условие правильного исследования неврологического статуса - это умение доктора сопоставлять симптомы и признаки с определенными участками нервной системы.
При общем осмотре врач должен проявить активную позицию и выяснить следующее:
- установить данные пациента: ФИО, какую занимает должность;
- выслушать жалобы пациента;
- установить, бывали ли обмороки или эпилептические припадки;
- жалобы на частые головные боли и какого они характера, где локализуются, выяснить, что спровоцировало боль, какие были сопутствующие симптомы;
- необходимо узнать в какой последовательности развивается боль или приступ, что является стимулятором;
- выяснить, какое лечение проводилось ранее, какие препараты использовались и как действовали на пациента.

Также написание неврологического статуса будет включать в себе половую принадлежность, перенесенные инфекционные заболевания, особенности перинатального периода и еще то, какие имеются наследственные заболевания нервной системы.
Общий осмотр пациента
Чтобы установить неврологический статус, необходимо не только опросить пациента, но и тщательно его осмотреть. Для этого больного необходимо раздеть до нижнего белья.
Затем оценить состояние кожных покровов, их цвет. Измерить температуру тела. Отметить наличие рубцов, следов от инъекций. Необходимо определить к какому типу относится пациент: астеник, гиперстеник, нормастеник. Есть ли ожирение или чрезмерная худоба.
Далее проводят визуальный и пальпаторный осмотр головы. Отмечают ее форму, симметричность, а также наличие ссадин. Необходимо обращать внимание на уплотнения, болезненные очаги. Прощупать височные артерии, оценить их состояние. Дать оценку глазным яблокам и выделениям из носа и ушей, если они имеются.
Осмотр шейного отдела и позвоночника
При осмотре шеи обращают внимание на положение и подвижность головы и шеи. Щитовидную железу, сонные артерии, лимфатические узлы исследуют, пальпируя. Сонные артерии и подключичные исследуют, проводя аускультацию. Определяют тонус затылочных мышц, есть ли симптом Лермитта. Далее проводят осмотр грудной клетки и брюшной полости.
Очень важен тщательный осмотр позвоночника. Обращают внимание на различного рода деформации позвоночника, дают оценку подвижности позвонков, наклоняя пациента в разных направлениях, определяют степень напряженности мышц спины и их болезненность, а также состояние поясничных позвонков.

Мозговые функции и обследование работы черепных нервов
Очень важно в исследовании неврологического статуса дать оценку мозговым функциям. Необходимо отличить нарушение от патологий в работе. Для этого нужно дать оценку следующим критериям:
- сознанию;
- способности ориентироваться;
- выяснить насколько развито внимание, память;
- определить, как человек идет на контакт, какая у него речь;
- узнать, способен ли пациент соблюдать последовательность;
- проверить, есть ли признаки агнозии.
Описание неврологического статуса не может обойти анализ работы черепных нервов. Их всего 12 пар.
Каждый из них отвечает за ту или иную функцию. Чувствительные нервы (1, 2, 8 пары) отвечают за чувствительность кожи лица, глаз, рта, носоглотки. Двигательные 3, 4, 6, 7, 11, 12 пары отвечают за движение глазных яблок, мышц лица, языка, неба, а также гортани. Смешанные 5, 9, 10 пары нервов отвечают за двигательную и чувствительную функции. Это тройничный нерв, языкоглоточный и блуждающий нервы.
Существуют специальные тесты, с помощью которых проверяют, как функционируют черепные нервы.
Оценка двигательных функций и рефлексов
Важно оценить работу мышц. Необходимо осмотреть мышцы голени и плечевого пояса, определить тонус и симметричность мышечных сокращений, насколько развита мускулатура.
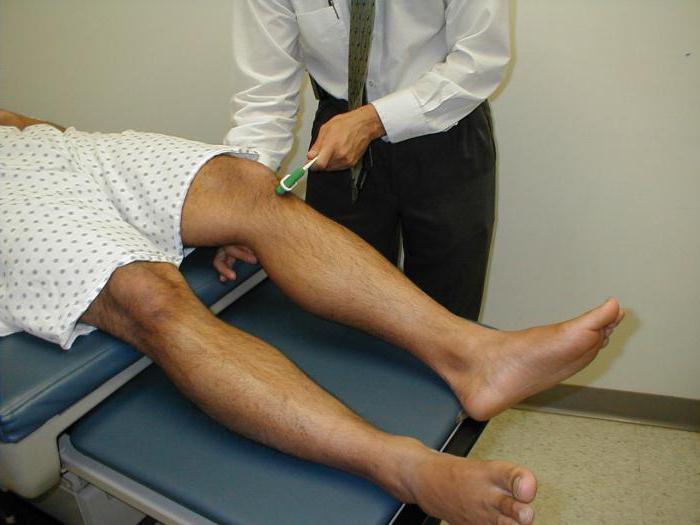
В этом случае проводится несколько тестов для оценки двигательной реакции, чтобы исследовать неврологический статус. Пример: в положении лежа на спине пациент поднимает колено, при этом необходимо наблюдать за движением стопы. Мышечную слабость нижних конечностей определяют, сгибая ногу в колене и путем разгибания большого пальца. В положении стоя с плотно закрытыми глазами пациента просят поднять руки ладонями вверх. Мышечную силу можно проверить, попросив пациента пройтись на пятках и пальцах.
Исследование неврологического статуса не может обойтись без оценки координации пациента. По походке больного оценивается его координация, моторные функции. При этом используют хороший тест: пациенту необходимо дотронуться до кончика носа и кончиков пальца с наибольшей точностью.
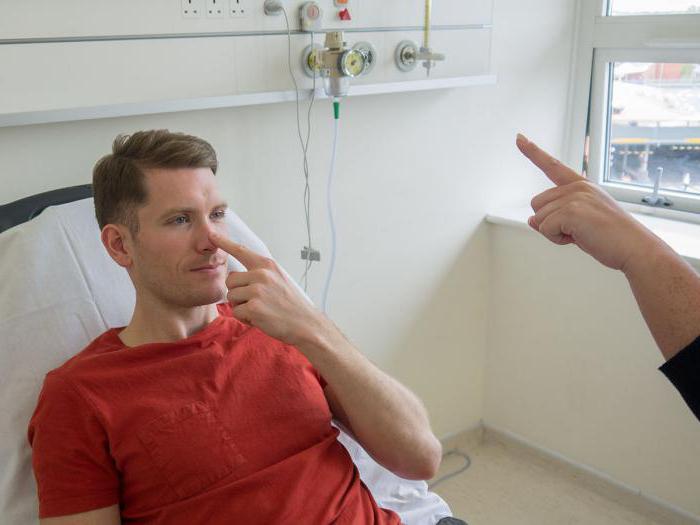
Все действия нужно проделать быстро. Если при этом появится дрожание рук или не попадание в цель - это является аномалией.
Оценить рефлексы также необходимо. Они делятся на глубокие сухожильные и регрессивные.
Несимметричность рефлекторных реакций или их угнетение говорит о повреждении нервных корешков или периферических нервов. В дальнейшем, посетив центр диагностики, это можно подтвердить, проведя инструментальное обследование.
Оценка чувствительности и оценка вегетативной нервной системы
Сенсорное восприятие оценивают, выясняя следующие факты:
- есть ли болевые ощущения;
- характер боли;
- локализацию и продолжительность;
- какие симптомы сопровождают боль и какие действия ее ослабляют;
- действия, породившие приступы боли.
Так же проводят тесты для определения чувствительности. Проверяют чувствительность обязательно в симметричных точках справа и слева. Для более глубокого обследования оценивают состояние глубоких и поверхностных рецепторов.
Оценка вегетативных функций частично проводится во время опроса пациента, исходя из его жалоб. Для того чтобы сделать более глубокий анализ вегетативной системы, проводят следующие действия:
- замеряют артериальное давление в положении лежа, через 3 минуты стоя;
- измеряют частоту сердечных сокращений;
- проводят тесты с глубоким дыханием;
- проводят пробу на реактивность с давлением на глазные яблоки;
- ощупывают кожу, определяя потливость, можно использовать йод при необходимости;
- при нарушении мочеиспускания ощупывают живот, если потребуется, проводят инструментальное обследование.
Исследование пациента в коме
Гораздо сложнее оценить неврологический статус пациента, если он находится в коматозном состоянии. При этом необходимо обращать внимание на следующие факторы: дать оценку работы дыхательной системы и кровообращения, определить глубину комы и причину попадания в такое состояние, осмотреть пациента на наличие травм, проверить рефлексы.
Все действия врача должны быть направлены на спасение жизни пациента, поэтому при оценке неврологического статуса совместно проводятся действия, которые направлены на устранение опасных для жизни состояний. В таких случаях лучше отправить пациента в центр неврологии. Там проведут полное обследование.
Неврологический статус ребенка
Особенность оценки неврологического статуса ребенка заключается в том, что он не способен выполнять некоторые тесты и отвечать на вопросы. Но врач сможет дать правильную оценку, наблюдая за поведением малыша, со слов матери и через соответствующие тесты на движение и рефлексы.

Следует обращать внимание на симметричность конечностей, форму и размеры черепа, цвет кожи. Важно дать оценку врожденным рефлекторным реакциям. Когда они появились и как выражены, так как эти реакции характеризуют развитие и состояние ребенка. В случае отклонений от нормы при установлении неврологического статуса у ребенка его могут направить для дальнейшего обследования в центр неврологии.
Нервная система является главным командным пунктом в организме, от ее функционирования зависит состояние человека, поэтому необходимо принимать все необходимые меры для поддержания ее нормальной работы.
, MD, PhD, Albert Einstein Medical Center
Last full review/revision February 2018 by George Newman, MD, PhD
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (1)
- Изображения (0)
- Клинический калькулятор (0)
- Лабораторное исследование (0)
- Таблица (0)


I пара черепных нервов
Обоняние – функция I пары черепно-мозговых нервов (обонятельный нерв), обычно оценивается только у пациентов, перенесших травму головы, или при подозрении на патологический процесс в передней черепной ямке (например, менингиома) или если пациент жалуется на изменение обоняния или вкуса.
Пациента просят определить запах предметов (например, мыла, кофе, пряностей), подносимых к каждой ноздре по отдельности при закрытой второй ноздре. Алкоголь, нашатырный спирт и другие раздражители, воздействующие на ноцицептивные рецепторы V пары черепно-мозговых нервов (тройничный нерв), используют, только когда есть подозрение на симуляцию.
2-й черепной нерв
При оценке функции II пары черепных нервов (зрительные нервы) определяют остроту зрения с использованием таблицы Снеллена для оценки зрения вдаль и переносной таблицы для оценки зрения вблизи; каждый глаз оценивается отдельно при закрытом втором глазе.
Цветовое восприятие оценивают по псевдоизохроматическим таблицам Ишихары или Харди–Рэнда–Риттера, где числа и образы встроены в поле с многочисленными специфически окрашенными точками.
При конфронтационном тесте границы полей зрения определяют по четырем зрительным квадрантам. Определяют прямую и содружественную реакцию зрачка. Также проводится исследование глазного дна.
III, IV и VI пары черепных нервов
При исследовании III (глазодвигательные), IV (блоковые) и VI (отводящие) пар черепных нервов следует оценивать симметричность движений глаз, положение глазных яблок, асимметрию или опущение верхних век (птоз), а также подергивания глазных яблок или век. Для определения объема движений глазных яблок, контролирующегося этими нервами, пациента просят следить взглядом за движущимся объектом (например, за пальцем врача или фонариком) во всех четырех квадрантах (с пересечением срединной линии включительно) и в направлении к кончику носа, что позволяет выявить нистагм и слабость глазных мышц. Кратковеменный мелкоамплитудный нистагм в крайних латеральных положениях взгляда является нормальным.
Анизокорию (различие размеров зрачков) следует оценивать в затененном помещении. Оценивается синхронность и живость реакции зрачков на свет.
5-й черепной нерв
При исследовании V пары черепных нервов (тройничный нерв) сенсорные ветви (глазной, верхнечелюстной и нижнечелюстной нервы) оцениваются путем определения чувствительности кожи лица с помощью иголки и с помощью роговичного рефлекса, прикасаясь клочком ваты в нижней или латеральной области роговицы. При нарушении чувствительности на лице следует проверить чувствительность в углу нижней челюсти (иннервируется корешком С2); ее сохранность подтверждает поражение тройничного нерва. Снижение или отсутствие роговичного рефлекса, которое часто встречается у лиц, пользующихся контактными линзами, следует дифференцировать от ослабленного мигания вследствие пареза мимической мускулатуры (поражение VII пары черепных нервов). При поражении мышц лица сохраняется чувствительность к прикосновению клочка ваты с обеих сторон, даже при ослабленном мигании.
Для оценки двигательной функции тройничного нерва следует пропальпировать жевательные мышцы при плотно сжатых челюстях, а также попросить пациента открыть рот, преодолевая внешнее сопротивление. При слабости крыловидной мышцы челюсть отклоняется в сторону пораженной мышцы при открывании рта.
7-й черепной нерв
При оценке функции VII пары черепных нервов (лицевой нерв) следует проверить наличие слабости мышц половины лица. На пораженной стороне отмечается сглаженность носогубной складки и расширение глазной щели. Асимметрия лица часто заметна во время разговора, особенно когда пациент улыбается, или при гримасе в ответ на болевые раздражители, если пациент находится в оглушении. Если у пациента имеется слабость только нижнего отдела лицевой мускулатуры и он может наморщить лоб и зажмурить глаза, то парез мимических мышц имеет скорее центральное происхождение, нежели периферическое.
Вкусовую чувствительность на передних двух третях языка определяют, нанося сладкий, кислый, соленый и горький раствор по обе стороны языка.
Гиперакузия, являющаяся признаком слабости стременной мышцы, может быть выявлена при поднесении к уху пациента вибрирующего камертона.
8-й черепной нерв
Поскольку VIII пара черепных нервов (вестибуло-кохлеарный, слуховой нервы) проводит сигналы от органа слуха и равновесия, их оценка включает в себя
Исследование вестибулярной функции
Слух - сначала проверяют в каждом ухе, прошептав что-то, противоположное ухо при этом закрыто. Любое подозреваемое снижение должно быть поводом для назначения объективного аудиологического обследования для подтверждения результатов и дифференциации кондуктивной тугоухости от нейросенсорной тугоухости. Тесты Вебера и Ринне можно проводить у постели больного для того, чтобы попытаться дифференцировать эти две патологии, но их трудно провести эффективно при отсутствии специализированных условий.
Вестибулярную функцию можно оценить при исследовании нистагма. Наличие и характеристики (например, направление, длительность, провоцирующие факторы) нистагма позволяют выявить вестибулярные расстройства, а иногда и произвести дифференциальную диагностику между головокружнием периферического и центрального генеза. Вестибулярный нистагм имеет 2 компонента:
Медленный компонент, вызванный вестибулярным стимулом
Быстрый корректирующий компонент, который вызывает движение в противоположном направлении (так называемая пульсация)
Нарпавление нистагма определяется по быстрому компоненту, так как его легче визуализировать. Нистагм может быть ротационным, вертикальным или горизонтальным, а также может возникать спонтанно, при фиксации взгляда либо при движении головы.
При попытке дифференцировать центральные причины головокружения от периферических, следующие рекомендации являются надежными и должны быть рассмотрены в первую очередь:
Центральных причин односторонней потери слуха не существует, потому что периферические афферентные импульсы от обоих ушей объединяются практически мгновенно после вхождения периферических нервов в варолиев мост.
Причины поражения ЦНС со стороны периферии отсутствуют. Если признаки поражения ЦНС (например, мозжечковая атаксия) появлются в то же время, когда и головокружение, локализация заболевания почти наверняка будет центральной.
Оценка головокружения с помощью проверки нистагма является особенно полезной в следующих ситуациях:
Когда пациенты испытывают головокружение во время осмотра
Когда пациенты имеют острый вестибулярный синдром
В случаях наличия у пациентов эпизодических, постуральных головокружений
Если пациенты имеют острое головокружение во время осмотра, нистагм, как правило, заметен во время него. Однако фиксация взгяда может подавлять нистагм. В таких случаях пациента просят надеть диоптрии +30 или линзы Френзеля для предотвращения фиксации взгляда, так что нистагм, если он есть, будет наблюдаться. Признаки, помогающие дифференцировать центральное головокружение от периферического у этих пациентов включают в себя следующие:
Если нистагм отсутствует при фиксации взгляда, но наблюдается при использовании линз Френзеля, то поражение, вероятно, периферическое.
Если нистагм меняет направления (например, с одной стороны к другой, например, при изменении направления взгляда), то он, вероятно, центрального характера. Однако отсутствие этого изменения не исключает основных причин.
Если нистагм является периферическим, то проявляется в сторону, противоположную пораженной.
При оценке пациентов с острым вестибулярным синдромом (быстрое развития тяжелого головокружения, тошнота и рвота, спонтанный нистагм и постуральная неустойчивость), самой важной пробой, позволяющей дифференцировать центральное головокружения от периферического, является проба Хальмаги. Врач, проводящий исследование, держит голову сидящего пациента и просит его сфокусироваться на объекте, таком, как нос экзаменатора. Затем врач резко и быстро поворачивает голову пациента примерно на 20° вправо или влево. Как правило, глаза остаются сфокусированными на объекте (вестибуло-окулярный рефлекс). Другие данные интерпретируются следующим лбразом:
Если глаза временно отводятся от объекта, а затем фронтальные корректирующие саккады возвращают взгляд к нему, нистагм, вероятно, является периферическим (например, вестибулярный нейронит). Одностороннее нарушение функции вестибулярного аппарата. Чем быстрее кружится голова, тем более явной является корректирующая саккада.
Если глаза остаются сфокусированными на объекте и нет необходимости в корректирующей саккаде, нистагм, вероятно, является центральным (например, мозжечковаый инсульт).
Когда головокружение является эпизодическим и спровоцировано изменением положения, проба Дикса-Холлпайка (или Барани), проводится для выявления обструкции заднего полукруглого канала сместившимися отолитическими кристаллами (т. е., в случае доброкачественного пароксизмального позиционного головокружения [ДППГ]). При проведении этой пробы пациент сидит в вертикальном положении на кушетке. Пациента быстро опускают назад в положение лежа с головой, разогнутой на 45° ниже горизонтальной плоскости (над краем кушетки для осмотра) и с поворотом на 45° в одну сторону (например, вправо). Следует обратить внимание на направление и длительность нистагма и появление головокружения. Затем пациента возвращают в вертикальное положение и повторяют данный прием с поворотом головы в другую сторону. Нистагм на фоне ДППГ имеет следующие характеристики, почти патогномоничные:
Латентный период от 5 до 10 сек
Как правило, вертикальный (пульсирующий вверх) нистагм, когда глаза обращены в сторону, противоположную пораженному уху, и ротарный нистагм, когда глаза обращены к пораженному уху
Нистагм истощается при повторении пробы Дикса-Холлпайка
В отличие от этого, позиционное головокружение и нистагм, связанные с дисфункцией ЦНС, не имеют латентного периода и не истощаются.
Маневр Эпли – изменение положения отолитовых кристаллов, может быть проведен с обеих сторон для подтверждения диагноза ДППГ. Если у пациента имеется ДППГ, существует высокая вероятность (до 90%), что симптомы исчезнут после маневра Эпли, и тогда результаты повторной пробы Дикса-Холлпайка будут отрицательными.
IX и X пары черепных нервов
IX (языкоглоточный нерв) и X (блуждающий нерв) пары черепных нервов обычно исследуют вместе. Оценивается симметричность подъема мягкого неба во время произнесения пациентом звука "а". При парезе одной стороны, язычок приподнимается в сторону от нее. Для касания то одной, то другой стороны задней части глотки можно использовать шпатель и проверить, симметричный ли рвотный рефлекс; двустороннее отсутствие рвотного рефлекса часто встречается у здоровых людей, и может быть не значимо.
В бессознательном состоянии у интубированного пациента аспирация содержимого эндотрахеальной трубки обычно вызывает кашель.
При наличии дисфонии исследуют голосовые связки. Изолированная дисфония (при нормальном рвотном рефлексе и подвижности мягкого неба) может свидетельствовать о наличии образований, сдавливающих возвратный гортанный нерв (например, лимфома средостения, аневризма аорты).
XI пара черепных нервов
XI пару черепных нервов (добавочный нерв) оценивают, исследуя иннервируемые ими мышцы:
Функцию грудинно-ключично-сосцевидной мышцы исследуют при повороте головы против сопротивления, оказываемого рукой врача; свободной рукой врач пальпирует активную мышцу (на стороне, противоположной повороту головы).
Для оценки верхней части трапециевидной мышцы пациента просят поднять плечи, преодолевая сопротивление, оказываемое врачом.
XII пара черепных нервов
XII пара черепных нервов (подъязычный нерв) иннервирует мускулатуру языка, осмотр которого может выявить атрофию, фасцикуляции и слабость (язык отклоняется в сторону поражения).
Читайте также:


