Перинатальное поражение цнс у новорожденных код
Проект классификации обсужден на II съезде Российской ассоциации специалистов перинатальной медицины. Москва 1997 г.
В методических рекомендациях представлены принципиальные подходы к диагностике перинатальных поражений нервной системы, базирующихся на современных научных достижениях и терминологии, используемой в Международной Классификации Болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ 10).
Методические рекомендации предназначены для врачей-педиатров, неонатологов и невропатологов родильных домов, специализированных стационаров для новорожденных и поликлиник.
Основной разработчик - Российская Ассоциация Специалистов Перинатальной Медицины.
В работе над подготовкой проекта классификации принимали участие ведущие специалисты
- Российского Государственного Медицинского Университета
- Научного Центра Акушерства Гинекологии и перинатологии РАМН
- Российской Медицинской Академии Постдипломного Образования
- Московского НИИ Педиатрии и детской хирургии
- Московского Областного НИИ Акушерства и Гинекологии
- С-Петербургской Государственной Педиатрической Медицинской Академии
Основная группа разработчиков:
К.м.н. А.С. Буркова, д.м.н. Н.Н. Володин, к.м.н. Л.Т. Журба, д.м.н. М.И. Медведев, к.м.н. С.О. Рогаткин, к.м.н. О.В. Тимонина.
В работе по подготовке проекта классификации принимали участие:
Д.м.н. А.Г. Антонов, к.м.н. Е.Н. Байбарина, д.м.н. Ю.И. Барашнев, к.м.н. А.М. Большакова, к.м.н. К.В. Ватолин, к.м.н. В.П. Гераськина, к.м.н. А.В. Горбунов, д.м.н. Г.М. Дементьева, д.м.н. М.С. Ефимов, д.м.н. А.С. Петрухин, д.м.н. Г.М. Савельева, д.м.н. Л.Г. Сичинава, академик РАМН, д.м.н. В.А. Таболин, д.м.н. М.В. Федорова, д.м.н. Н.П. Шабалов.
Отклонения в развитии нервно-психических функций у детей раннего возраста в большинстве случаев своими корнями уходят в перинатальный период и привлекают в настоящее время все большее внимание исследователей.
Появились новые возможности в изучении истоков многих заболеваний, патологических состояний и предупреждении необратимых последствий, нередко приводящих к тяжелой детской неврологической инвалидности.
В связи с этим в мировой литературе последнего десятилетия " перинатальная неврология " выделилась в самостоятельную область медицины, в которой нашли отражение достижения специалистов различного профиля - акушеров, неонатологов, педиатров, невропатологов, нейрофизиологов и др.
В клиническую практику акушерства и неонатологии широко внедрены современные методы диагностики состояния нервной системы плода и новорожденного: (нейросонография НСГ, доплеровская энцефалография ДЭГ, компьютерная томография КТ, магниторезонансная томография МРТ, позитронно-эмиссионная томография ПЭТ, церебральная сцинтиграфия ЦСГ, электроэнцефалография ЭЭГ, нейро-иммунохимическое идентификация церебральных белков и др.).
Использование этих передовых технологий в перинатальной практике позволило уточнить этиологию, патогенетические механизмы, клиническую и морфологическую структуру, а также типичную для различного гестационного возраста локализацию церебральных нарушений, выработать единые подходы к терминологии и разработать новую классификацию перинатальных повреждений нервной системы новорожденных.
Настоящая классификация, в отличие от ранее используемого термина "перинатальная энцефалопатия" , отражающего только лишь период воздействия патологических факторов и общее понятие о мозговой дисфункции, предусматривает подразделение неврологических нарушений периода новорожденности на 4 основные группы в зависимости от ведущего механизма повреждения: I гипоксические, II травматические, III токсико-метаболические и IV инфекционные .
Помимо ведущего повреждающего фактора, в каждой из этих групп выделяются: нозологическая форма, степень тяжести повреждения и основные неврологические симптомы и синдромы.
Принципиально новым в классификации является разделение гипоксических повреждений мозга на церебральную ишемию и внутричерепные кровоизлияния.
В рубрике "Внутричерепная родовая травма", по сравнению с прежней классификацией, расширено число нозологических форм: в этот блок теперь включены субарахноидальное и внутрижелудочковое кровоизлияния.
Проект настоящей классификации составлен с учетом терминологических подходов, использованных в МКБ 10, что позволит получать наиболее достоверные статистические данные, сопоставимые с мировыми стандартами, проводить анализ объективных причин заболеваемости и смертности, разрабатывать эффективные методы лечения и профилактики ранних неврологических нарушений у детей.
КЛАССИФИКАЦИЯ ПЕРИНАТАЛЬНЫХ ПОРАЖЕНИЙ НЕРВНОЙ СИСТЕМЫ У НОВОРОЖДЕННЫХ

- Причины заболевания
- Разновидности болезни
- Клинические проявления
- Как поставить диагноз ППЦНС?
- Подходы к лечению
- Негативные последствия
Причины заболевания

Как проявляется ППЦНС у ребенка
Основная причина поражения центральной нервной системы — гипоксия, приводящая к функциональным и органическим изменениям в спинном или головном мозге. ППЦНС развивается на фоне следующих факторов риска:
- декомпенсированные заболевания у беременной женщины: сахарный диабет, артериальная гипертензия, сердечная недостаточность, болезни почек и др.;
- патологии беременности в виде внутриутробных инфекций, гемолитической болезни плода, гестозов, плацентарной недостаточности;
- патологическое течение родов;
- вредные привычки у беременной, а также прием медикаментов, опасных для развивающегося плода.
У детей с заболеванием часто выявляют несколько причин. Каждый отдельный фактор усиливает силу поражения структур ЦНС и приводит к появлению характерных симптомов.
Разновидности болезни
Диагноз ППЦНС подразделяется на несколько типов, в зависимости от характера повреждающих факторов. Принято выделять три варианта перинатального поражения нервной системы:
- поражение гипоксического генеза, т.е. связанное с нехваткой кислорода во время развития плода, родов или сразу после рождения;
- травматический вариант, характеризующийся родовой травмой;
- смешанная форма с сочетанием двух типов поражения.
Кроме уточнения причин развития заболевания, врач определяет степень нарушения. Всего их три — от стабильного состояния новорожденного без серьезных неврологических расстройств до нарушения жизненно важных функций и комы.
Клинические проявления
Симптомы перинатального поражения зависят от степени выраженности и локализации повреждений центральной нервной системы. Диагноз устанавливает врач-невролог или неонатолог во время обследования новорожденных. К основным проявлениям ППЦНС относят следующие отклонения:
- нарушения мышечного тонуса в виде его повышения или понижения. У детей отмечают чрезмерно согнутые конечности или вялость отдельных мышечных групп;
- тремор пальцев кистей или подбородка;
- угнетение нервной системы — ребенок вялый, неактивен, спит больше возрастной нормы часов;
- гипертензивный синдром с выбуханием родничков на черепе, повышенной возбудимостью, рвотой после пробуждения;
- судорожные проявления различной степени выраженности;
- нарушения работы внутренних органов.
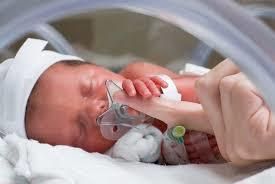
Диагноз ППЦНС: симптомы и лечение
Определенные синдромы зависят от стадии развития заболевания и наличия сопутствующих поражений. Патология имеет 4 периода, которые последовательно сменяют друг друга. Острая стадия характеризуется выраженными клиническими проявлениями: слабостью, гипотонией, нарушениями мышечного тонуса, нарушениями сна, тремором и др.
Следующий период — ранний восстановительный. Выраженность клинических проявлений уменьшается, но появляются очаговые неврологические нарушения в виде парезов, параличей, нарушения функции внутренних органов и гипертензивного синдрома.
Поздняя восстановительная фаза связана с постепенным восстановлением мышечного тонуса. Его нормализация происходит вне зависимости от выраженности поражения структур головного и спинного мозга. Последняя стадия заболевания характеризуется остаточными последствиями в виде неврологических или психических расстройств.
Как поставить диагноз ППЦНС?
Основная задача врачей — своевременно выявить поражение центральной нервной системы и предупредить его дальнейшее прогрессирование. Диагностикой болезни занимаются педиатр, неонатолог и невролог. Помимо изучения имеющихся симптомов и анамнеза беременности и родов, специалисты используют следующие диагностические процедуры:
- ультразвуковое исследование головного мозга, которое проводится через роднички на голове. Позволяет изучить состояние структур ЦНС без проведения длительных и дорогостоящих исследований;
- компьютерная томография, используемая при подозрениях на травматическое происхождение ППЦНС;
- магнитно-резонансная томография (МРТ) — наиболее информативная процедура, позволяющая оценить состояние структур головного мозга и выявить очаги ишемического, воспалительного или опухолевого характера. Недостатком метода является необходимость длительного нахождения ребенка в неподвижном состоянии и недоступность МРТ в небольших лечебных учреждениях;
- УЗИ с допплерографией применяют для оценки кровотока в мозговых сосудах, питающих нервную ткань;
- электроэнцефалография используется для выявления патологических очагов нервного возбуждения в головном мозге. Назначается всем детям с ППЦНС и судорожными проявлениями.
На выбор конкретных методов диагностики влияют периоды заболевания и их доступность в больнице. Интерпретирует результаты обследования только лечащий врач.
Подходы к лечению

Лечение ППЦНС у новорожденных
Терапия перинатального поражения ЦНС проводится в лечебном учреждении. Дети с заболеванием обязательно госпитализируются для проведения обследования. Лечение носит комплексный характер — применяют лекарственные препараты, лечебную физкультуру, массаж и физиотерапевтические методы. Подходы к терапии зависят от стадии болезни и тяжести имеющихся симптомов.
В острую фазу ППЦНС лечебные мероприятия направлены на устранение конкретного синдрома: гипертензивного, двигательных расстройств, гипервозбудимости и др.
Для снижения уровня внутричерепного давления и предупреждения отека головного мозга назначают диуретические средства, уменьшающие образование ликвора в центральной нервной системе. Если препараты не эффективны или гидроцефалия прогрессируют, проводят хирургические вмешательства.
Лекарственные средства назначает только лечащий врач. Медикаменты имеют строгие показания и противопоказания, самолечение очень опасно!
При снижении мышечного тонуса у новорожденного назначают препараты, стимулирующие ЦНС и обеспечивающие его нормализацию. При их применении важно не допустить передозировки лекарственными средствами, приводящей к спастическим изменениям. Если у ребенка наблюдается гипертонус мускулатуры, то применяют лекарственные средства для его снижения.
Помимо лекарств, высокой эффективностью для нормализации тонуса обладают лечебная физкультура, массаж и физиотерапия. В лечении повышенной возбудимости предпочтение отдают фитотерапии и успокоительным препаратам различных фармакологических групп. Если поражение головного мозга возникло на фоне гипоксии, назначают ноотропы и медикаменты, улучшающие кровоснабжение ЦНС.
В период восстановления функций активно проводят лечебную физкультуру и массаж. Это позволяет ускорить нормализацию мышечного тонуса и восстановить основные неврологические двигательные функции. Дополнительно проводят физиотерапию с применением доступных методов.
Негативные последствия
К основным последствиям ППЦНС относят задержку психомоторного и речевого развития. В отсутствие терапии отклонения от возрастных норм прогрессируют, что может привести к необратимым изменениям.
У детей с перинатальным поражением головного мозга часто выявляется синдром дефицита внимания и двигательных нарушений, первые признаки которого выявляются в возрасте 4-5 лет. Дети отличаются неспособностью к концентрации внимания, снижением памяти и сложностями в обучении. Помимо указанных расстройств, возможно развитие эпилепсии, стойкого паралича, снижения остроты зрения и т.д.
Перинатальное поражение спинного и головного мозга требует своевременного обращения за медицинской помощью и начала лечения. Прогноз при ранней терапии благоприятный, так как функции ЦНС постепенно восстанавливаются. При тяжелом поражении нервной системы или попытках самолечения симптомы заболевания прогрессируют, приводя к стойкому неврологическому дефициту в виде судорожных припадков, параличей и др.
Что такое перинатальное поражение ЦНС
Перинатальный период начинается с 22 недели беременности и длится по 7-й день жизни малыша, включая и сам процесс рождения.
Перинатальное поражение ЦНС у новорожденных – один из самых частых диагнозов. И родители часто паникуют. Но во многих случаях такой диагноз является дежурным, то есть невропатолог может поставить его даже в том случае, если нарушен всего один рефлекс. Процесс родов очень травматичен для малыша, так как при прохождении через родовые пути практически невозможно избежать травм. Поэтому в наше время такую запись делают в карточках более 90 % детей.
Конструктивные особенности
Причины возникновения и особенности диагноза
- гипоксия у новорожденных (недостаток кислорода);
- разнообразные травмы во время рождения и в самые первые минуты жизни ребенка;
- токсико-метаболические поражения (в результате неразумного употребления во время беременности будущей мамой разных токсинов в виде алкоголя, наркотических веществ, никотина, некоторых медикаментов);
- инфекции.
Гипоксически-ишемическое поражение занимает первое место (до 47 % от всех случаев).
Насосы ЦНС – технические характеристики
- Подача рабочей жидкости – от 180 до 300 м3ч.
- Напор – от 85 до 600 м.
- Частота вращения рабочего вала – от 1500 до 3000 об./мин.
- Мощность – от 75 до 800 кВт.
Классификация и разновидности синдромов
- Острый (первые 4 недели жизни).
- Восстановительный: ранний (8-15 недель); поздний (с 16 недель до 12 месяцев у детей, родившихся в срок, до 24 – у недоношенных).
- Исход: полное исчезновение всех нарушений; сохранение некоторых проявлений: задержка развития, синдром гиперактивности; тяжелые последствия: эпилепсия, ДЦП, гидроцефалия.
Каждый период имеет свои проявления и симптомы, которые врачи для удобства выделяют в виде так называемых синдромов. Примерно в половине случаев у одного маленького пациента может наблюдаться сразу несколько синдромов.
- повышенной нервной возбудимости (повышенный или пониженный тонус, вздрагивание, тремор, тревожный сон, частый плач);
- вегетативно-висцеральный (нарушение ритма СС, неустойчивый стул, мраморность кожных покровов, сильные газы, срыгивания);
- судорожный (периодические подергивания ручек, ног, головы в виде приступов, частые вздрагивания);
- гипертензионно-гидроцефальный (повышенное внутричерепное давление, набухание родничка, беспокойство, ускоренный рост головы).
- задержка ПМР;
- двигательные нарушения.
Если ребенок не улыбается, не лепечет, не проявляет никакого интереса к игрушкам и внешнему миру, нужно бить тревогу, пока еще не поздно.
Симптомы
Как правило, поставить диагноз верно, может, только невропатолог, который определит, ППЦНС или органическое поражение нервной системы у малыша. Симптомы таких недугов во многом похожи, но имеются и свои отличия.
- чрезмерная возбудимость;
- слабая мышечная реакции на внешние раздражители;
- косоглазие;
- тремор подбородка, конечностей;
- хаотичное движение глазными яблоками;
- нервные подергивания.
- отсутствие эмоциональных проявлений;
- проблемы со стулом;
- бледность кожных покровов;
- паралич или парез конечностей;
- судорожные рефлексы;
- чрезмерная чувствительность на внешние раздражители;
- неконтролируемые движения глаз.
- судорожные рефлексы;
- почечная недостаточность;
- нарушения в работе желудочно-кишечного тракта;
- сбои в дыхательной системе;
- частичная или полная потеря зрения.
Кроме того, в зависимости от того, когда ребенок появился на свет (раньше положенного срока или в срок), клиническая картина бывает разной.
Так, при появлении на свет раньше положенного срока у малыша могут наблюдаться судорожные рефлексы, проблемы с дыхательной системой, кроме того, наличие двигательных нарушений у таких детей считается серьезным звоночком для родителей.
Что касается младенцев, которые родились точно в срок, то основными симптомами могут быть: угнетение двигательной активности, чрезмерна возбудимость, судороги, в дальнейшем, возможно, развитие косолапие и даже гидроцефалии.
В свою очередь, основные клинические синдромы резидуально — органического поражения следующие:
- чрезмерное переутомление, частая усталость;
- чрезмерная раздражительность;
- проявление агрессии;
- психическая неустойчивость;
- частая смена настроения;
- снижение интеллектуального уровня;
- душевные переживания;
- заторможенность;
- речевые расстройства в более взрослом возрасте;
- рассеянность, которая проявляется довольно часто.
Возможно, что пациент может страдать нарушениями личности, инфантилизмом, у больного могут проявляться симптомы, которые возникают при умственной отсталости. Опасность подобного нарушения заключается в том, что оно может привести к инвалидизации и даже смерти больного, при отсутствии должного лечения.
Легкая дисфункция головного мозга – это небольшое отклонение психического развития ребенка из-за ослабления ЦНС. Нарушение может произойти как в перинатальном периоде, так и после рождения. У новорожденного проявления незаметны, у грудничка может регистрироваться гиперактивность.
Лечение, как младенца, так и старшего ребенка, требует комплексного подхода. Облегчить симптомы можно путем установления правильного режима. Иногда рекомендуется фармакологическая терапия, но только после тщательной консультации с психиатром. Лекарства регулируют деятельность веществ в мозге, важных для поддержания внимания и концентрации.
Поражение ЦНС новорожденного проходит три периода развития:
- Острый, который происходит в первый месяц после рождения.
- Ранний – на 2-3 месяце жизни.
- Поздний – у доношенных детей на 4-12 месяце, у недоношенных – в возрасте 4-24 месяцев.
- Исход заболевания.
Для острого периода характерны общемозговые симптомы:
- снижение двигательной активности, нарушенный тонус мышц, слабость врожденных рефлексов;
- повышенная нервная возбудимость;
- вздрагивание младенца, дрожание подбородка;
- частый плач без причины, плохой сон.
В раннем периоде отмечается ярко выраженное очаговое повреждение ЦНС. Можно наблюдать такие признаки:
- нарушение двигательной активности, слабый мышечный тонус, парезы, паралич, спазмы;
- скопление жидкости в головном мозге, повышенное внутричерепное давление. Это заметно по выступающему родничку, увеличенной голове. Такие дети очень капризные, беспокойные, у них подрагивают глазные яблоки, и они часто срыгивают.
- кожа приобретает мраморный окрас, нарушается сердечный и дыхательный ритм, появляются расстройства пищеварения.
В позднем периоде все вышеперечисленные симптомы понемногу угасают. Все функции и тонус конечностей приходит в нормальное состояние. Время, в течение которого организм полностью восстановится, зависит от степени поражения нервной системы.
Исход заболевания у каждого протекает по-разному. Некоторые дети имеют психоневрологические проблемы, а другие полностью выздоравливают.
Диагностика заболевания
Опытный врач-невропатолог уже при осмотре может поставить диагноз. Однако для его подтверждения часто необходимы более фундаментальные исследования центральной нервной системы: КТ, МРТ, допплерография, нейроносонография.
Последний метод используется чаще всего. Нейроносонография представляет собой УЗИ головного мозга, которое делают, пока еще не закрылось отверстие большого родничка. Этот безвредный способ позволяет следить за состоянием мозга, современно выявлять нарушения, а также предполагать возможные причины такого состояния.
Как выявляют неврологические и психосоматические нарушения
- Консультация неонатолога, педиатра, невролога, психолога, логопеда и прочих специалистов при необходимости.
- Клинический и биохимический анализ крови .
- Обследование головного мозга: ЭЭГ (электроэнцефалография), МРТ головного мозга, ультразвуковое обследование (транскраниальная допплерография сосудов головного мозга).
- Помимо комплексной оценки неврологического и общего соматического статуса ребенка проводится анализ эмоционально-психологического состояния с помощью цветового теста Люшера и шкалы тревожности CMAS.
Методы лечения и реабилитационные мероприятия
Легкая степень патологии, как правило, лечится обычными массажами и физиопроцедурами. Во многих случаях ребенок самостоятельно компенсирует обнаруженные нарушения, но каждому малышу для этого требуется определенное время – кому-то месяц, кому-то два, кому-то полгода.
Однако это не значит, что нужно пускать ситуацию на самотек. Если ребенок с легкими нарушениями выписан из роддома домой, родители должны приложить все старания, чтобы смягчить или вообще исключить стрессовые ситуации в течение острого периода болезни. Это значит, что необходимо ограничить контакт с посторонними людьми, чтобы не допустить инфицирования младенца, а также оберегать ребенка от громких и резких звуков, переохлаждения, перегрева. Большое значение имеет питание: кормление грудным молоком способно активировать восстановление ЦНС и снизить стрессовое состояние малыша.
Реабилитацию необходимо начинать как можно раньше, так как в первые месяцы после рождения большинство нарушений обратимы. Погибшие вследствие гипоксии клетки мозга еще могут замениться новыми.
- Помощь в роддоме: восстановление полноценного функционирования главных органов, лечение выявленных синдромов.
- Лечение в неврологическом отделении: медикаментозная терапия, курсы лечебного массажа, гимнастические упражнения, электрофорез.
- Контроль за развитием ребенка в 1-й год жизни: своевременное посещение специалистов, соблюдение их рекомендаций, лечебная гимнастика, массаж, лечебные ванны, плавание.
В восстановительный период очень важно заниматься с малышом, развивая его слух, зрение, стимулируя эмоции. Это самые разнообразные игрушки, развивающие коврики, книжки, яркие картинки, приятная музыка. Однако не стоит слишком увлекаться разнообразными методиками раннего развития, так как для неокрепшей нервной системы малыша это может быть опасно. Все нужно делать в меру.
- в легких случаях этот период занимает максимум 24 месяца;
- в случаях средней тяжести – примерно 3 года;
- тяжелая степень – до совершеннолетия. В редких случаях молодые люди с серьезными последствиями не способны сами обслуживать себя, поэтому нуждаются в пожизненной помощи родных и родственников.
При адекватной и своевременной реабилитации прогноз для жизни и здоровья в большинстве случаев благоприятный.
Причины
Так как два этих подвида имеют разные названия, соответственно и причины их возникновения отличаются. Однако, у новорожденных причина может и совпадать.
Так, перинатальное поражение в основном происходит в результате асфиксии (удушения) младенца, которое в дальнейшем приводит к таким последствиям, как поражение ЦНС. Однако, асфиксия не всегда является определяющим фактором в развитии недуга. Риск возникновения недуга увеличивается, если имеется свидетельство того, что будущая мама во время беременности перенесла такие болезни, как:
- цитомегаловирус;
- токсоплазмоз;
- краснуха;
- герпетическое поражение;
- сифилис.
Существует классификация причин, способствующих данному заболеванию:
- гипоксически — ишемическое (постгипоксическое);
- травматическое;
- гипоксически — травматическое;
- гипоксически — геморрагическое.
Все причины возникновения данного заболевания условно можно разделить на четыре категории.
Поражения ЦНС из-за гипоксии (кислородного голодания) плода. Это наиболее часто встречающаяся категория. Причинами становятся различные болезни будущей матери в перинатальном периоде, маловодье или многоводье, многоплодная беременность.
Острая гипоксия также может возникнуть при родах, из-за преждевременной отслойки плаценты, которая вызывает нарушения в маточно-плацентарном кровообращении. В некоторых случаях такой вариант объясняется сдавливанием головки ребенка во время его прохождения по родовым путям.
Естественно, тяжесть поражения ЦНС напрямую зависит от длительности кислородного голодания. Если недостаток кислорода имеет хроническую форму, у малыша перестают расти капилляры в головном мозгу, а их проницаемость увеличивается.
Знаете ли вы? Во время внутриутробного развития, количество клеток у плода ежеминутно возрастает на 250 тысяч. А к 9 месяцам мозг ребенка уже насчитывает более 10 миллионов клеток.
Такие поражения могут возникнуть при использовании акушерами во время родов специальных инструментов, которые помогают расширить или защитить промежность от разрывов, вывести головку или повернуть ее.
Слишком длительное нахождение в родовых путях и сильное сжатие во время потуг также травмируют головной и спинной мозг младенца.
К третьей категории относятся нарушения в обмене веществ малыша. Обычно они возникают еще в утробе и напрямую зависят от матери и того, что она употребляет. У ребенка может возникнуть никотиновый, алкогольный и наркотический синдромы.
Также гипоксию вызывают токсины, появляющиеся в материнском организме при болезни или в результате приема лекарственных препаратов.
Четвертая категория — это инфицирование плода. ЦНС поражает вирус и вызывает нарушение в работе нервной системы. То, как происходит повреждение и каковы его последствия зависит от вида вируса и общей тяжести болезни.
В группу риска по ППЦНС, в первую очередь, попадают новорожденные, у которых матери моложе 18 лет и старше 30, их деятельность связана с вредным производством, они имеют вредные привычки и генетические заболевания.
Беременные женщины с почечной недостаточностью, пороками сердца, гипертонией, эндокринными нарушениями, экстрагенитальными болезнями и анемией тоже находятся в группе риска. К ним же относятся и беременные, у которых диагностировались частые медицинские и самопроизвольные аборты или бесплодие.
Важно! Токсикоз и гестоз, перенашивание беременности, резус-конфликт матери и ребенка, многоплодие и многоводье — вот основные факторы риска для возникновения перинатального поражения ЦНС.
Опасность и последствия ППЦНС у новорожденных детей
Последствия перинатального поражения ЦНС могут быть очень серьезными. Самые грозные диагнозы – это всем известный детский церебральный паралич разной степени тяжести, гидроцефалия, эпилепсия и другие судорожные состояния.
В более легких случаях таким деткам ставят диагноз задержки психического, речевого либо моторного развития. В школьном возрасте малыши с поражениями ЦНС часто страдают синдромом дефицита внимания и гиперактивностью: им очень трудно сосредоточиться на чем-то одном, они постоянно отвлекаются, не могут закончить начатое дело. Во многих случаях резидуальные изменения мозга (остаточные явления после поражения) проявляются вновь и вновь.
Популярные моделеи ЦНС
- производительность – 13 м.куб/ч;
- гидростатический напор − 70 м;
- мощность – 11 кВт;
- амплитуда вращения – 2950 об/мин;
- вес – 335 кг.
- производительность – 38 м.куб/ч;
- гидростатический напор − 66 м;
- мощность – 15 кВт;
- амплитуда вращения – 2950 об/мин;
- вес – 405 кг.
- производительность – 38 м.куб/ч;
- гидростатический напор − 88 м;
- мощность – 18,5 кВт;
- амплитуда вращения – 2950 об/мин;
- вес – 446 кг.
- производительность – 38 м.куб/ч;
- гидростатический напор − 110 м;
- мощность – 22 кВт;
- амплитуда вращения – 2950 об/мин;
- вес – 491 кг.
- производительность – 180 м.куб/ч;
- гидростатический напор − 85 м;
- мощность – 75 кВт;
- амплитуда вращения – 1475 об/мин;
- вес – 1308 кг.
- производительность – 180 м.куб/ч;
- гидростатический напор − 212 м;
- мощность – 160 кВт;
- амплитуда вращения – 1475 об/мин;
- вес – 1906 кг.
- производительность – 180 м.куб/ч;
- гидростатический напор − 425 м;
- мощность – 315 кВт;
- амплитуда вращения – 1475 об/мин;
- вес – 3313 кг.
- производительность – 300 м.куб/ч;
- гидростатический напор − 120 м;
- мощность – 200 кВт;
- амплитуда вращения – 1475 об/мин;
- вес – 2600 кг.
- производительность – 300 м.куб/ч;
- гидростатический напор − 300 м;
- мощность – 400 кВт;
- амплитуда вращения – 1475 об/мин;
- вес – 3907 кг.
Профилактические мероприятия
Беременной женщине необходимо очень внимательно относиться к своему самочувствию и состоянию здоровья. Во многих случаях это помогает предупредить возможные проблемы. Будущей маме необходимо отказаться от вредных привычек, своевременно проходить все обследования, лечить выявленные инфекции, не перегружать себя физической работой, чаще бывать на свежем воздухе, правильно питаться, наладить режим сна и отдыха.
К сожалению, от проблем в родах не застрахован никто, поэтому в случае постановки такого диагноза новорожденному не стоит отчаиваться. Своевременно начатое лечение призвано не допустить развития тяжелых последствий. Профилактические мероприятия по предотвращению последствий должны начинаться с самого рождения, пока пластичность и восприимчивость мозга еще очень высока.
Комплектация
Насосы центробежные ЦНС комплектуются:
- Приемным клапаном обратного действия с защитной сеткой. Функциональный элемент служит для задержания жидкости при подготовке насоса к запуску. Наличие сетки способствует удержанию абразивных частиц, что содержатся в рабочей среде.
- Вакуумметр – дает возможность измерять показатели разрежения во всасывающем патрубке насоса. Чаще всего данную комплектующую располагают на трубопроводе в области задвижки и корпуса.
- Манометр – элемент напорного патрубка, который служит для измерения параметров напора и давления в системе.
- Предохранительный клапан – находится позади задвижки на напорном патрубке. Обеспечивает защиту трубопровода и корпуса насоса от так называемых гидроударов.
Читайте также:


