Поражение нервной системы при несахарном диабете
Гипоталамический несахарный диабет, гипофизарный несахарный диабет, нейрогипофизарный несахарный диабет, несахарное мочеизнурение.
Несахарный диабет — заболевание, характеризующееся неспособностью почек реабсорбировать воду и концентрировать мочу, имеющее в своей основе дефект секреции или действия вазопрессина и проявляющееся выраженной жаждой и экскрецией большого количества разведенной мочи.
- E23.2 Несахарный диабет.
- N25.1 Нефрогенный несахарный диабет
Распространенность несахарного диабета в популяции по различным источникам составляет 0,004–0,01%.
Профилактика не разработана.
Скрининг не проводят.
- В клинической практике различают три основных типа несахарного диабета:
- центральный (гипоталамический, гипофизарный), обусловленный нарушением синтеза или секреции вазопрессина;
- нефрогенный (почечный, вазопрессин-резистентный), который характеризуется резистентностью почек к действию вазопрессина;
- первичная полидипсия: нарушение, когда патологическая жажда (дипсогенная полидипсия) или компульсивное желание пить (психогенная полидипсия) и связанное с этим избыточное потребление воды подавляют физиологическую секрецию вазопрессина, в итоге приводя к характерной симптоматике несахарного диабета, при этом при дегидратации организма синтез вазопрессина восстанавливается.
Также выделены и другие, более редкие, типы несахарного диабета:
- гестационный , связанный с повышенной активностью фермента плаценты — аргининаминопептидазы, разрушающей вазопрессин;
- функциональный: возникает у детей первого года жизни и обусловлен незрелостью концентрационного механизма почек и повышенной активностью фосфодиэстераз, что приводит к быстрой деактивации рецептора к вазопрессину и низкой продолжительности действия гормона;
- ятрогенный: к этому типу относят применение диуретиков, рекомендации потребления больших объемов жидкости.
По тяжести течения:
- легкая форма — выделение до 6–8 л/сут без лечения;
- средняя — выделение 8–14 л/сут без лечения;
- тяжелая — выделение более 14 л/сут без лечения.
По степени компенсации:
- компенсация — при лечении жажда и полиурия в целом не беспокоят;
- субкомпенсация — при лечении бывают эпизоды жажды и полиурии в течение дня, оказывающие влияние на повседневную деятельность;
- декомпенсация — жажда и полиурия сохраняются и при лечении заболевания и оказывают существенное влияние на повседневную деятельность.
Центральный несахарный диабет
- аутосомно-доминантный;
- DIDMOAD-синдром (сочетание сахарного диабета и несахарного диабета, атрофии дисков зрительных нервов и нейросенсорной тугоухости — Diabetes Insipidus, Diabetes Mellius, Optic atrophy, Deafness).
◊ Нарушение развития мозга — септооптическая дисплазия.
- травма (нейрохирургические операции, черепно-мозговая травма);
- опухоли (краниофарингиома, герминома, глиома и др.);
- метастазы в гипофиз опухолей других локализаций;
- гипоксическое/ишемическое повреждение мозга;
- лимфоцитарный нейрогипофизит;
- гранулема (туберкулез, саркоидоз, гистиоцитоз);
- инфекции (врожденные цитомегаловирусная инфекция, токсоплазмоз, энцефалит, менингит);
- сосудистая патология (аневризма, мальформации сосудов);
- идиопатический.
Нефрогенный несахарный диабет
- Х-связанное наследование (дефект гена V2-рецептора);
- аутосомно-рецессивное наследование (дефект гена AQP-2).
- осмотический диурез (глюкозурия при сахарном диабете);
- метаболические нарушения (гиперкальциемия, гипокалиемия);
- хроническая почечная недостаточность;
- постобструктивная уропатия;
- лекарственные средства;
- вымывание электролитов из интерстиция почки;
- идиопатический.
Первичная полидипсия
- Психогенная — дебют или проявление неврозов, маниакального психоза или шизофрении.
- Дипсогенная — патология центра жажды гипоталамуса.
Основные проявления несахарного диабета — выраженная полиурия (выделение мочи более 2 л/м2 в сутки или 40 мл/кг в сутки у старших детей и взрослых), полидипсия (порядка 3–18 л/сут) и связанные с ними нарушения сна. Характерно предпочтение простой холодной/ледяной воды. Могут быть сухость кожи и слизистых, уменьшение слюно- и потоотделения. Аппетит, как правило, снижен. Систолическое артериальное давление (АД) может быть нормальным или немного пониженным при характерном повышении диастолического АД. Тяжесть заболевания, то есть выраженность симптомов, зависит от степени нейросекреторной недостаточности. При частичном дефиците вазопрессина клиническая симптоматика может быть не столь отчетлива и проявляться только в условиях питьевой депривации или избыточной потери жидкости (походы, экскурсии, жаркая погода). В связи с тем, что глюкокортикоиды необходимы почкам для выделения воды, не содержащей электролитов, симптомы центрального несахарного диабета могут маскироваться сопутствующей надпочечниковой недостаточностью, и в таком случае назначение терапии глюкокортикоидами приводит к манифестации/усилению полиурии.
Анамнез
При сборе анамнеза необходимо уточнять длительность и стойкость симптомов у пациентов, наличие полидипсии, полиурии, ранее выявленных нарушений углеводного обмена и наличие сахарного диабета у родственников.
Физикальное обследование
При осмотре могут быть обнаружены симптомы дегидратации: сухость кожи и слизистых. Систолическое АД нормальное или немного пониженное, диастолическое АД повышено.
Лабораторные исследования
Для несахарного диабета характерно увеличение осмоляльности крови, гипернатриемия, постоянно низкие осмоляльность (
Несахарный диабет— заболевание, связанное с понижением содержания в крови нейрогипофизарного Гормона, — вазопрессина. Недостаток вазопрессина приводит к уменьшению реабсорбции воды в канальцах почек, выделению большого количества мочи с низким удельным весом. Вследствие большой потери жидкости мочой возникает жажда.
Несахарный диабет является нередким симптомом различных патологических процессов в диэнцефало-гипофизарной области. Как самостоятельная болезненная форма несахарный диабет рассматривается тогда, когда он не сопровождается другими видимыми нарушениями функции гипофиза или гипоталамуса.
Этиология несахарного диабета
Повреждение нейрогипофиза или гипоталамуса может быть вызвано различными патологическими процессами. Из 98 больных, у 66 заболевание могло быть связано с инфекцией (сифилис, тиф, грипп, скарлатина, коклюш, пневмония, сепсис, малярия), у 9 — с травмой, у 4 — с опухолью; у 19 больных отсутствовала связь, несахарного диабета с какими-либо предшествовавшими заболеваниями. Описаны случаи развития несахарного диабета у больных острым лейкозом, у которых при посмертном исследовании была обнаружена массивная инфильтрация задней доли гипофиза лейкемическими клетками.
Патогенез и причины несахарного диабета
Стойкий несахарный диабет закономерно возникает при повреждении супраоптических ядер или гипоталамо-гипофизарного тракта выше срединного возвышения. В последнем случае происходит ретроградная дегенерация клеток супраоптических ядер. Изолированное разрушение или удаление задней доли гипофиза при неповрежденном срединном возвышении не приводит к стойкому несахарному диабету, но может сопровождаться преходящей полиурией.
Описан так же тип несахарного диабета, связанный с повышенной инактивацией вазопрессина в печени и в почках вследствие нарушения ферментных.
Патологическая анатомия несахарного диабета
У части больных обнаруживаются опухоли, воспалительные изменения или неинфекционные гранулемы, вызвавшие повреждение нейрогипофиза. Однако во многих случаях эти патологические процессы отсутствуют, и лишь при микроскопическом исследовании иногда удается выявить дегенеративные изменения в супраоптических ядрах и в супраоптико-гипофизарном тракте.
Классификация заболевания
В зависимости от механизма развития патологии несахарный диабет классифицируется на несколько основных типов:
Основан на нарушении секреции или подачи в кровь вазопрессина; основные разновидности этого типа заболевания – идиопатический несахарный диабет, чаще всего связанный с наследственным фактором, и симптоматический несахарный диабет, вызванный некоторыми заболеваниями и травмами.
Патология нефрона, приводящая к недостаточной чувствительности клеток дистальных отделов к вазопрессину; обнаруживается при дефектности структуры нефронов или при вазопрессинрезистентности рецепторов почек. Может иметь генетические корни или вызываться воздействием некоторых медицинских препаратов на почки.
Характерен только для беременных женщин и возникает при аномальной активности определенного фермента плаценты, разрушающего антидиуретический гормон. После нормальных родов диабет может исчезнуть самостоятельно.
Объясняется аномальным развитием механизма концентрирования мочи в почках ребенка и повышением активности фосфодиэстеразы.
Может проявиться как следствие неконтролируемого приема медикаментозных препаратов типа диуретиков (демеклоциклина, карбамазепина).
Диабет развивается в результате патологической жажды, вызванной повреждениями соответствующих центров в гипоталамусеили при неврозах, психозах и шизофрении. Выделяется психогенная форма (чувство жажды) и дипсогенная разновидность (нарушение в осморецепторах).
Клиническая картина
Основным, а иногда единственным проявлением заболевания являются жажда и повышенный диурез. Первичным при этом является повышенное выделение воды мочой; поэтому ограничение питья больным несахарным диабетом бессмысленно и опасно.
Количество выпиваемой жидкости и выделяемой мочи у большинства больных составляет 3-8 л в сутки. Однако у некоторых больных диурез и соответственно количество выпиваемой жидкости бывают значительно большими, достигая 30-40 л в сутки. Жажда и повышенный диурез не прекращаются ни днем, ни ночью. Больные предпочитают пить холодную воду. Чувство жажды может быть таким сильным и мучительным, что при ограничении воды больные пьют любую жидкость, вплоть до собственной мочи.
Аппетит у больных несахарным диабетом часто понижен, что ведет к похуданию. Нередко больные жалуются на слабость, запоры, зябкость.
Обращает на себя внимание отсутствие потоотделения даже в тех случаях, когда потеря воды мочой полностью компенсируется обильным питьем.
У тех больных, у которых несахарный диабет является следствием повреждения диэнцефало-гипофизарной области опухолью, воспалительным процессом и т. п., могут наблюдаться симптомы, связанные с повышением внутричерепного давления, сдавления перекреста зрительных нервов, эндокринно-обменные и вегетативные нарушения. В таких случаях несахарный диабет должен рассматриваться как симптом; диагноз у этих больных должен отражать основное заболевание.
При сочетании несахарного диабета с недостаточностью передней доли гипофиза диурез может быть сравнительно небольшим вследствие понижения фильтрации в клубочках. При назначении заместительного лечения гликокортикоидами симптомы несахарного диабета усиливаются.
Из лабораторных исследований наибольшее значение имеет исследование мочи. Удельный вес мочи низок — в пределах 1,000-1,005, и даже при ограничении приема жидкости и выраженной дегидратации не превышает 1,010. Белка в моче нет, и исследование мочевого осадка не выявляет патологических изменений.
Выделяют несколько степеней тяжести несахарного диабета без медикаментозной коррекции:
- легкая степень – для нее характерно суточное выделение мочи в объеме от 6 до 8 литров;
- средняя степень – объем выделяемой суточной мочи находится в пределах от восьми до четырнадцати литров;
- тяжелая степень – имеет место выделение более 14 литров мочи в сутки.
В тех случаях, когда принимаются лекарственные препараты для коррекции заболевания, его течение состоит из трех стадий:
- Компенсаторная стадия, при которой отсутствует чувство жажды, а объем суточной мочи не увеличивается.
- Субкомпенсаторная стадия– наблюдается полиурия и периодическое возникновение чувства жажды.
- Декомпенсаторная стадия – полиурия имеет место даже на фоне терапии, а чувство жажды присутствует постоянно.
Диагноз и дифференциальный диагноз несахарного деабета
Диагностика заболевания основывается на характерных симптомах — усиленной жажде и выделении большого количества мочи низкого удельного веса.
Для уточнения природы патологического процесса, вызвавшего нарушение продукции вазопрессина, всем больным должно быть проведено тщательное неврологическое, рентгенологическое и офтальмологическое обследование.
Для дифференциального диагноза несахарного диабета и психогенной полидипсии используется проба с лишением жидкости. Ввиду того, что лишение жидкости больных несахарным диабетом может вызвать тяжелые явления дегидратации, проба должна проводиться только в условиях стационара при систематическом наблюдении за состоянием больных и их ве сом. При психогенной полидипсии первичным звеном в патогенезе является повышенный прием жидкости в связи с жаждой, а полиурия возникает вторично. Лишение жидкости больных психогенной полидипсией приводит к уменьшению диуреза и повышению удельного веса мочи до 1,020 и выше. Симптомы дегидратации при этом отсутствуют, вес тела, содержание эритроцитов, гемоглобина и белков в крови не изменяется. У больных несахарным диабетом проведение пробы с лишением жидкости встречает большие трудности в связи с мучительной жаждой и появлением симптомов дегидратации. Диурез у них уменьшается мало, удельный вес мочи не увеличивается выше 1,010, вес тела вследствие потери жидкости падает, наступает сгущение крови — повышается содержание в крови эритроцитов, гемоглобина и белков. При уменьшении веса тела на 3-5%, что у больных несахарным диабетом наступает после 6-8 ч лишения жидкости или при появлении симптомов дегидратации, проба должна быть немедленно прекращена.
При невозможности правильного проведения пробы с лишением жидкости может быть проведена проба с внутривенным введением раствора поваренной соли. Проба основана на том, что повышение осмотического давления крови у здоровых людей и больных неврогенной полидипсией вызывает раздражение осморецепторов, повышение выделения вазопрессина и уменьшение диуреза. У больных несахарным диабетом диурез не уменьшается. По методу Carter и Robbins проба проводится следующим образом: утром натощак больному дают выпить воды из расчета 20 мл на 1 кг веса. Через полчаса больному устанавливают постоянный катетер и измеряют количество выделяемой мочи за каждые 15 мин. После того, как установится стабильный уровень диуреза, начинают капельное введение в вену 2,5% раствора поваренной соли из расчета 0,2-0,25 мл на 1 кг веса на протяжении 45 мин, продолжая измерять диурез.
Предложены и другие модификации пробы с нагрузкой поваренной солью, в том числе пробы с приемом хлористого натрия внутрь.
Проба с нагрузкой солью является недостаточно надежным методом дифференциального диагноза несахарного диабета и нервной полидипсии. А. Попов наблюдал нормальную реакцию на введение поваренной соли у некоторых больных несахарным диабетом, a Daughaday указывает на то, что у некоторых больных нервной полидипсией диурез может не уменьшаться при введении солевого раствора.
Проба, в которой для стимуляции выработки антидиуретического гормона используется никотин, вводимый внутривенно в дозе 0,5-1,0 мг некурящим и до 3 мг курящим небезопасна и часто сопровождается неприятными побочными явлениями — тошнотой, рвотой и т. п.
Дополнительное диагностическое значение может иметь применение мочегонных средств, при введении которых у больных психогенной полидипсией диурез увеличивается, а у больных несахарным диабетом — уменьшается.
Дифференциальный диагноз сахарного диабета и несахарного диабета не представляет трудности. Наличие гликозурии и гипергликемии, высокий удельный вес мочи у больных сахарным диабетом дают достаточно оснований для правильного диагноза. В редких случаях бывает сочетание сахарного диабета и несахарного диабета. У таких больных диагноз несахарного диабета может быть установлен только после устранения с помощью соответствующей терапии гликозурии и гипергликемии.
При почечной недостаточности суточный диурез редко превышает 4 л, удельный вес мочи фиксирован около 1,009-1,010. Дифференциальный диагноз основывается на наличии при почечных заболеваниях альбуминурии, патологического мочевого осадка, повышенного остаточного азота крови, гипертонии , изменений глазного дна. При подозрении на наличие почечной недостаточности до тщательного обследования больных не следует проводить проб с нагрузкой поваренной солью, введением никотина, противопоказанных при почечной патологии.
Проба с лишением жидкости и введение с диагностической целью препаратов вазопрессина при подозрении на наличие почечной недостаточности также требуют большой осторожности, контроля за остаточным азотом крови.
Дифференциальный диагноз несахарного диабета и гиперпаратиреоза основывается на наличии при последнем гиперкальциемии, гипофосфатемии, характерных изменений скелета, нефролитиазаили нефрокальциноза. При гиперпаратиреозе диурез обычно не бывает таким большим, а удельный вес мочи — таким низким, как при несахарном диабете.
Полиурия при первичном альдостеронизме также обычно не бывает столь значительной, как при несахарном диабете, и удельный вес мочи не снижается до уровня, свойственного последнему заболеванию. Дифференциальный диагноз основывается также на наличии характерных симптомов первичного альдостеронизма — гипокалиемии, гипертонии и др.
Лечение несахарного диабета
Степень эффективности терапии оценивают по самочувствию больного и объему потерь жидкости.
Выделяют 3 стадии:
- компенсация;
- субкомпенсация;
- декомпенсация.
У пациентов с компенсацией болезни нет симптомов несахарного диабета. В стадии субкомпенсации наблюдается умеренная полиурия и полидипсия. У больных с декомпенсацией лечение абсолютно неэффективно (суточный объем мочи остается в прежних патологических границах).
Терапия несахарного диабета зависит от вида патологии:
- центральную форму лечат таблетками, каплями или спреем с синтетическим гормоном десмопрессином;
- почечный несахарный диабет лечат с помощью тиазидных диуретиков и некоторых нестероидных противовоспалительных препаратов.
Десмопрессин — это синтетический аналог вазопрессина. Его стали использовать для терапии центральной формы заболевания с 1974 года. Десмопрессин дает выраженный и продолжительный антидиуретический эффект. Синтетический гормон практически не влияет на тонус сосудов и системное артериальное давление.
Начальная доза десмопрессина 0,1 мг за полчаса до еды 3 раза в день или 10 мкг интраназально 2 раза в день. Средние суточные дозы — внутрь 0,1-1,6 мг или 10-40 мкг в виде капель или спрея. Потребностьв лекарстве не связана с полом пациента. Обычно ниже доза нужна больным с послеоперационным или послетравматическим несахарным диабетом. А самые большие потребности — у пациентов с идиопатической формой. Высокие дозы нужны каждому десятому пациенту с центральным несахарным диабетом. Им желательно назначать интраназальные препараты.
Больных необходимо инструктировать по правильному питьевому режиму. Если чувство жажды нарушено, то следует рекомендовать прием воды в фиксированном количестве каждый день.
Передозировка лекарственных средств приводит к осложнениям:
- снижению концентрации натрия в крови;
- повышению давления;
- развитию отеков;
- нарушению сознания.
Все эти симптомы связаны с водной интоксикацией.
Почечный несахарный диабет обычно тяжелее поддается терапии. Чаще всего объем мочи уменьшается не до нормы, а только на 40-50% от исходных значений. Лечение проводят тиазидными диуретиками и нестероидными средствами. Эти препараты влияют непосредственно на почки. Лечение не устраняет причину заболевания — патологию рецепторов к вазопрессину. Кроме того, длительное использование медикаментов может оказать неблагоприятное влияние на здоровье пациента.
В случае частичного несахарного диабета или при заболевании легкой формы для лечения может использоваться немедикаментозная терапия. Ее основа — достаточный питьевой режим. Дегидратация предотвращается за счет потребления необходимого количества воды и солей.
Врач-эндокринолог Цветкова И. Г
Многим известно, что сильная жажда и обильное частое мочеиспускание – одни из клинических признаков сахарного диабета. При этом коварном заболевании нарушается метаболизм глюкозы в организме и развивается синдром гипергликемии.
Менее распространенная патология – несахарный диабет – имеет схожую симптоматику, но совершенно другие причины развития и патогенез. Без своевременного лечения он быстро приводит к нежелательным осложнениям. Чем опасен несахарный диабет: попробуем разобраться.

Мучает жажда? Проверьте свое здоровье
Общие сведения
Несахарный диабет – код по МКБ 10 Е23.2, N25.1 – редко встречающееся заболевание, связанное с нарушениями функционирования гипоталамо-гипофизарной системы и характеризующееся синдромами полиурии (выделением до 10-15 л мочи в сутки) и полидипсии (нестерпимой жаждой). В основе его развития лежит недостаток выработки вазопрессина (иначе – антидиуретического гормона) и выделение почками большого количества малоконцентрированной мочи.
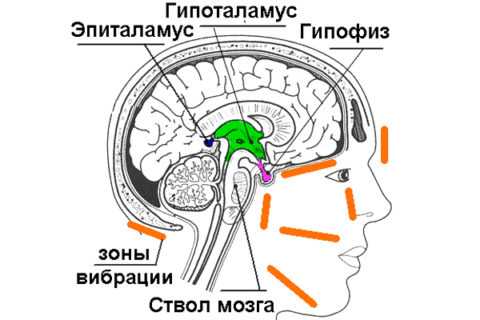
Чаще всего проблема имеет центральный генез
Это интересно. На латинском языке патология звучит как diabetes insipidus.
Распространенность этого хронического заболевания невысока – 3 случая на 100 тысяч населения. Оно встречается у мужчин, у женщин и у детей любого возраста, но чаще всего – у молодых. В медицине отмечались случаи диагностирования diabetes insipidus у ребенка младше года.
Причины и механизм развития
Среди вероятных этиологических факторов развития патологии:
- опухолевые образования гипоталамуса/гипофиза,
- метастазирование опухолей в головной мозг,
- нарушение кровоснабжения мозговых тканей,
- ЧМТ,
- первичные тубулопатии, при которых происходит нарушение восприятия антидиуретического гормона клетками-мишенями.
Иногда причина остается невыясненной.
Передается ли по наследству эта патология? Согласно последним исследованиям, существуют генетически обусловленные, или семейные формы заболевания.
Патогенез нарушений достаточно изучен эндокринологами. Несахарный диабет возникает при недостатке гормона вазопрессина (АДГ). В норме это вещество секретируется в гипоталамусе, а затем накапливается в нейрогипофизе.
Оно отвечает за реабсорбцию жидкости из первичной мочи в дистальных канальцах почек. В случае его нехватки (или при неправильном взаимодействии с рецепторами в почечном нефроне) обратное всасывание жидкой части крови после первичной фильтрации не происходит, и развивается синдром полиурии.
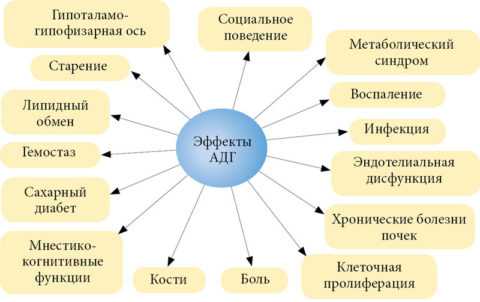
Гормон отвечает не только за задержку жидкости в организме
Именно в причинах и механизме развития патологического синдрома кроется главное отличие сахарного диабета от несахарного диабета:
- Первый связан с абсолютной или относительной нехваткой панкреатического гормона инсулина, второй – с нарушением выработки, секреции и биологического действия АДГ.
- Основным лабораторным симптомом СД является гипергликемия. При diabetes insipidus уровень сахара крови остается нормальным.
Нормогликемия – значения глюкозы остаются на уровне 3,3-5,5 ммоль/л
Классификация
Синдром несахарного диабета встречается при различных нарушениях как со стороны ЦНС, так и со стороны органа-мишени (почек). В современной эндокринологии принято разделять формы заболевания в отличие от уровня патологических изменений.
Таблица: Классификация заболевания:
| Форма | Описание | |
| Центральный несахарный диабет (иначе – нейрогенный, гипоталамо-гипофизарный) | Идиопатический | Наследственно обусловленный, связанный со снижением секреции АДГ. Несахарный диабет идиопатический представлен несколькими наследственными (семейными) формами заболевания |
| Симптоматический | Развивается после перенесенных патологий органов ЦНС (например, травм, опухолей, инфекций). Иногда развивается несахарный диабет после удаления аденомы гипофиза | |
| Почечный несахарный диабет (нефрогенный) | Врожденный | Вызван редкими формами тубулопатий, при которых нарушается восприятие АДГ клетками-мишенями |
| Приобретенный | Может быть спровоцирован гиперкальциемией, приемом препаратов лития и др. | |
| Транзиторный несахарный диабет беременных | Носит преходящий характер, обычно спонтанно исчезает после родов | |
| Несахарный диабет дипсогенный (инсипидарный синдром) | Имеет нейрогенное происхождение, связан с нарушением нормального соотношения между жаждой и секрецией АДГ в кровь | |
Иногда причина кроется в нарушении работы почек
Клинические проявления
Как проявляется диабет несахарный?
Основные клинические признаки патологии представлены ниже:
- полидипсия – нестерпимая, неестественная жажда, которая временно исчезает только после приема очень большого объема жидкости,
- полиурия – обильное мочеиспускание свыше 3-4 л/сут.,
- обесцвечивание мочи – она становится прозрачной и почти не имеет запаха,
- сухость кожных покровов,
- уменьшение потоотделения.
Больной может выпивать до 8-10 л жидкости в сутки.

Походы в туалет становятся слишком частыми 
Моча не такая желтая, как обычно 
Налицо признаки обезвоживания
При недостаточном поступлении жидкости в организм больного несахарным диабетом возникают такие осложнения, как нервное возбуждение, стойкая гипертермия и нарушение сознания вплоть до комы и летального исхода. Эти симптомы свидетельствуют о крайней степени нарушения водно-солевого обмена и дегидратации организма.
Обратите внимание! Несмотря на проявления дегидратации, у пациентов с diabetes insipidus сохраняется высокий уровень выделения жидкости с мочой. Поэтому важно серьезно отнестись к проблеме и своевременно лечить диабет несахарный – последствия заболевания могут быть фатальными.
Методы диагностики
Диагностика синдрома не представляет особых затруднений. Обследование пациента с подозрением на недостаточность АДГ проводится с целью:
- определения источника повреждения (общие лабораторные анализы, МРТ, УЗИ почек, функциональные исследования, консультация генетика),
- исключения инсипидарного синдрома (проба с сухоядением).
Плотность мочи при заболевании значительно ниже нормы – 1010 и менее 
В крови наблюдается гипернатриемия (более 150 ммоль/л) 
При центральной и нефрогенной форме синдрома проба с сухоядением приводит к быстрому обезвоживанию
Принципы терапии
Можно ли вылечить несахарный диабет? Современная медицина и фармакология позволяют справиться практически с любым вариантом развития синдрома. Однако, прежде чем лечить патологию, важно разобраться в вызвавших ее причинах.
При нейрогенном diabetes insipidus показана пожизненная заместительная терапия гормонами. DDAVP – широко применяемый препарат для лечения патологии, основным действующим веществом в составе которого является Десмопрессин – синтетический аналог АДГ.
Препарат имеет несколько форм выпуска
Нефрогенная форма заболевания требует назначения тиазидных диуретиков и представителей группы НПВС.
При транзиторном несахарном диабете, осложняющем течение беременности, специфическая терапия, как правило, не требуется. Если же его течение сопровождается развитием дегидратации, решается вопрос о применении средств на основе десмопрессина.
Как лечить инсипидарный синдром? Большинству пациентов с данной патологией помогают индивидуальные или групповые сеансы с психотерапевтом/психологом.

Сеанс психотерапии
Прогноз заболевания зависит от его формы. Большинство пациентов могут рассчитывать на успешную компенсацию состояния на фоне приема таблеток. К сожалению, о полном выздоровлении при данном заболевании говорить пока не приходится.
Такая болезнь, как СД, сопровождающаяся повышением концентрации глюкозы в крови, распространена и знакома многим. Менее распространенное гормональное нарушение, которое рассматривает эндокринология – диабет несахарный.
В нашем обзоре мы постарались рассмотреть, что такое несахарный диабет, почему это заболевание развивается, какие симптомы имеет, как диагностируется и лечится. Своевременное обращение за медицинской помощью и комплексная терапия позволяют избежать развития серьезных осложнений и негативных последствий для здоровья.
Вопросы врачу
Здравствуйте! Мужчина, 27 лет, рост 180 см, вес 98 кг. Полтора года назад у меня начались проблемы с мочеиспусканием: стал часто (до 10 раз) ходить в туалет по ночам. Через пару месяцев все стало хуже, и я стал бегать по-маленькому и днем. В сутки выходило приблизительно 25-35 мочеиспусканий объемом 200-400 мл. Соответственно, я много пил – до 4-8 л/сут.
Сейчас немного поутихло, и суточный диурез в среднем составляет 3-5 л, а количество выпитой жидкости – 3,5-6 л.
Заметил странную закономерность: частые мочеиспусканию пропадают при сильной жаре (особенно когда загораю) и при простудных заболеваниях. Обратился к терапевту, она говорит, похоже на несахарный диабет, выписала кучу анализов. Какое обследование пройти в первую очередь?
Здравствуйте! Нам нужно дифференцировать несахарный диабет от психогенной полидипсии. Помимо стандартных тестов, рекомендую вам обязательно пройти пробу с сухоядением, пробу на концентрацию и МРТ ГМ с упором на гипофиз.
Мне 41 год. С 23 лет болею несахарным диабетом. Сейчас принимаю Минирин. Но на фоне лечения у меня резко испортилось состояние. По последним замерам выпиваю 18 л в сутки. И еще появился дикий голод, очень хочется есть уже через 20-30 минут после плотного обеда. Чем это может быть вызвано?
Здравствуйте! 18 литров воды в сутки говорят о том, что Минирин вам не помогает. Срочно проконсультируйтесь с вашим лечащим доктором. Возможно доза препарата для вас низкая.
Читайте также:


