Поражение нервной системы у детей при токсоплазмозе
1. Течение токсоплазмоза нервной системы. Toxoplasma gondii — это внутриклеточный паразит, поступающий в организм алиментарным путем. Заболевание развивается только при иммунодефицитных состояниях. Токсоплазмоз ЦНС обусловлен либо реактивацией местной инфекции вследствие иммунодефицита, либо гематогенным заносом инфекции из других органов также при реактивации. Токсоплазмоз ЦНС — наиболее частая оппортунистическая инфекция, вызывающая энцефалит у ВИЧ-инфицированных.
2. Клиническая картина токсоплазмоза нервной системы. Заболевание обычно начинается подостро и первыми признаками являются головные боли и лихорадка. Позже (от нескольких дней до 1-2 недель) развивается очаговый неврологический дефицит или признаки диффузного поражения мозга. У некоторых пациентов заболевание начинается остро, с припадков.
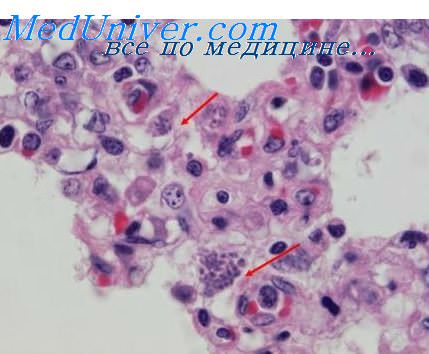
3. Диагностика токсоплазмоза нервной системы. Методы нейровизуализации позволяют выявить очаговые поражения у 80-85% больных токсоплазмозом ЦНС. МРТ — более чувствительный метод, чем КТ. Большинство очагов по виду напоминают опухоли, но в некоторых случаях их можно принять за инфаркт. Примерно у 15-20% больных выявляются единичные очаги неспецифичного вида. Результаты серологического исследования на IgG антитела к Toxoplasma gondii оказываются позитивными в 85% случаев. Антитела IgM не выявляются. В диагностике помогает проведение полимеразной цепной реакции (ПЦР), которая позволяет обнаружить ДНК токсоплазмы в ЦСЖ. Для подтверждения диагноза необходимо выявление самого возбудителя.
4. Лечение токсоплазмоза нервной системы
- Эффект лечения токсоплазмоза обычно наступает быстро. Поэтому прежде, чем принять решение о необходимости биопсии мозга у больных с множественными очагами и положительными результатами серологических проб на токсоплазму, проводится пробная терапия в течение 2 недель. Биопсия обязательна всем пациентам с одним очагом при негативных данных серологических исследований на токсоплазмоз. Обычно рекомендуется начать лечение с сульфадиазина в дозе 1,5 г внутрь каждые 6 ч в комбинации с пириметамином внутрь в начальной дозе 100 мг, с последующим снижением до 75 мг/сут. Для предотвращения миелосупрессии, которая нередко является осложнением лечения пириметамином, назначается фолиевая кислота в дозе 10 мг/сут. внутрь. Больным, которые не переносят сульфаниламиды, назначают клиндамицин в дозе 600—900 мг 4 раза в сутки, который не менее эффективен для подавления острой инфекции. Кортикостероиды обычно не назначаются при эмпирическом лечении, чтобы не помешать правильной диагностике. При развитии судорожных припадков показаны антиконвульсанты.
- При хороших результатах вышеописанной начальной терапии через 6 недель показан переход на пожизненное поддерживающее лечение сульфадиазином в дозе 300 мг 4 раза в сутки и пириметамином в дозе 50 мг/сут. в сочетании с фолиевой кислотой. Те больные, которые не переносят сульфаниламиды или клиндамицин, должны получать лечение атоваквоном* в дозе 750 мг внутрь 4 раза в сутки. Недостатком препарата является меньшая эффективность.
- К побочным эффектам и осложнениям лечения сульфаниламидами относятся аллергические реакции, токсическое поражение почек, поджелудочной железы и печени, нарушение функции желудочно-кишечного тракта и реже — гемолитическая анемия вследствие дефицита Г6ФД (глюкозо-6-фосфат-дегидрогеназы), а также токсическая энцефалопатия, невриты и головокружение. Среди побочных эффектов клиндамицина можно назвать нарушение функции желудочно-кишечного тракта в виде диареи, болей в животе, тошноты и рвоты. Возможно токсическое поражение печени, полиартрит и аллергические реакции. При быстром внутривенном введении препарата может наблюдаться артериальная гипотензия. Побочными эффектами пириметамина являются тромбоцитопения, анемия и лейкопения вследствие недостаточности фолиевой кислоты. Также изредка отмечается токсическое воздействие препарата на ЦНС в виде головной боли, спутанности сознания, припадков, тремора, атаксии, депрессии и бессонницы. Прием атоваквона может привести к нарушениям пищеварения, лихорадке, бессоннице, головным болям, головокружению и аллергическим реакциям. В редких случаях отмечаются признаки токсического поражения ЦНС, почек и подавление костномозгового кроветворения при использовании хинонов.
5. Ожидаемый результат лечения токсоплазмоза нервной системы. Крайне важно систематическое наблюдение за больным, получающим эмпирическое лечение токсоплазмоза. Нейровизуализационное обследование необходимо повторить через 2 недели после начала антибиотикотерапии. Если картина остается прежней, то требуется биопсия очагов. Если, несмотря на поддерживающую терапию, очаги увеличиваются в размере, также показана биопсия для исключения иной природы поражения. Большинство больных токсоплазмозом хорошо реагируют на антибиотикотерапию. Примерно у 10% пациентов развиваются рецидивы после прекращения поддерживающего лечения. Если, несмотря на поддерживающую терапию, отмечается рецидив, то показана биопсия для исключения альтернативного процесса. 6. Профилактика. Обследования больных СПИДом, принимающих сульфаниламиды с целью профилактики пневмоцистной пневмонии, показали, что такое превентивное лечение служит профилактикой и для токсоплазмоза ЦНС. Рекомендован ежедневный прием триметоприма-сульфаметоксазола DS или дапсона в дозе 50 мг/сут. и пириметамина в дозе 50 мг в неделю.
11.7. Токсоплазмоз нервной системы
Токсоплазмоз – заболевание, вызываемое простейшим Toxoplasma gondii (класса Sporosoa) и приводящее к тяжелому поражению нервной системы и внутренних органов.
Эпидемиология. Токсоплазмоз распространен во многих странах. Человек заражается от домашних животных, чаще всего от кошек, которые являются окончательным хозяином паразита. Больные токсоплазмозом животные выделяют паразитов с мочой, слюной, молоком. Человек является промежуточным хозяином. Заражение происходит алиментарным (наиболее часто), капельным, контаминационным (через поврежденные кожу и слизистые оболочки), трансмиссивным (при укусе членистоногих) путем. Возможно внутриутробное заражение при проникновении паразита от матери к плоду через плаценту.
Патогенез. В организме человека токсоплазмы могут размножаться в кишечнике, распространяются лимфогенным и гематогенным путями. Стадия нахождения паразита в крови короткая (несколько дней). Попадая во внутренние органы, токсоплазмы вызывают в них воспалительные явления. Особенно часто поражаются ЦНС, сетчатка глаза, печень, миокард. В этих органах токсоплазмы находятся внутриклеточно и экстрацеллюлярно. Скопления паразитов называются псевдоцистами. Токсоплазмы способны образовать цисты в тканях, вызывая состояние латентной инфекции. Активизация паразита происходит при неблагоприятных для макроорганизма условиях и снижении его иммунитета. В патогенезе токсоплазмозного поражения ЦНС имеют значение очаговые воспалительные явления, циркуляторные нарушения, связанные с васкулитом сосудов мозга, обструкция ликворных путей, приводящая к гидро– и микроцефалии.
Патоморфология. Наиболее грубые морфологические изменения ЦНС наблюдаются у детей. При макроскопическом исследовании выявляется расширение желудочков с перивентрикулярной зоной некроза. Обнаруживаются рубцы, замещающие участки некроза, облитерация межжелудочкового отверстия и латеральной апертуры IV желудочка. Выраженная гидроцефалия может привести к атрофии и деформации вещества полушарий мозга.
Морфологические проявления церебрального токсоплазмоза у взрослых многообразны. При микроскопическом исследовании наиболее характерны рассеянные по всему головному и спинному мозгу милиарные гранулемы, состоящие из больших эпителиоидных клеток, лимфоцитов, моноцитов, иногда эозинофилов. Гранулемы содержат многочисленных паразитов, окружены зоной отека с некротическими очажками, обусловленными васкулитом. Для токсоплазмоза типично обызвествление мелких очагов. При наличии токсоплазм в субарахноидальном пространстве возникает серозно-продуктивный лептоменингит.
Клинические проявления. Токсоплазмозом заболевают лица любого возраста, однако наиболее часто – дети. Выделяют приобретенный и врожденный токсоплазмоз.
Приобретенный токсоплазмоз. Инкубационный период длится от 3 до 10 дней, продромальный – с общим недомоганием, мышечными и суставными болями – обычно несколько недель, иногда месяцев. Острая стадия заболевания проявляется повышением температуры, ознобом, лимфаденопатией. Появляется генерализованная макулопапулезная сыпь, отсутствующая только на подошвах, ладонях, волосистой части головы. Наряду с общими признаками инфекционного заболевания имеются симптомы поражения различных органов: миокардит, пневмония, очаговый некротический нефрит, гепатит. Поражение ЦНС проявляется менингитом, энцефалитом, менингоэниефалитом, энцефаломиелитом. Редко наблюдаются радикулоневротическая и малосимптомная формы (последняя может быть обнаружена лишь с помощью серологических реакций).
Наиболее типичной формой токсоплазмоза ЦНС является менингоэнцефалит, в клинической картине которого имеются обшемозговые и менингеальные симптомы, парезы и параличи конечностей, тонико-клонические судороги, глазодвигательные (диплопия) и координаторные нарушения. Характерны расстройства сознания, летаргия, утрата памяти и ориентировки в пространстве. В крови обнаруживаются лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, в цереброспинальной жидкости – лимфоцитарный плеоцитоз, умеренное увеличение содержания белка.
Врожденный токсоплазмоз. Если мать заболевает токсоплазмозом в первой половине беременности, то плод, как правило, погибает вследствие несовместимых с жизнью пороков развития. При инфицировании матери во второй половине беременности ребенок рождается с тяжелым поражением ЦНС. Острая стадия заболевания протекает внутриутробно, и ребенок рождается с активно текущим менингоэнцефалитом или его последствиями. Неврологические проявления менингоэнцефалита разнообразны: полиморфные эпилептические припадки, клонико-тонические судороги, спастические параличи и парезы, тремор, миоклонии, парезы глазных и мимических мышц, нистагм, мышечные контрактуры, менингеальные явления. Иногда имеются симптомы поражения спинного мозга.
Для врожденного токсоплазмоза характерна триада признаков: гидроцефалия, хориоретинит, интрацеребральные кальцификаты. При гидроцефалии размеры головы увеличиваются, кости черепа истончаются, роднички напряжены. Обычно гидроцефалии сопутствует микрофтальмия. Если гидроцефалия развивается до рождения ребенка, то в родах приходится прибегать к кесареву сечению. Однако во многих случаях увеличение объема головы не обнаруживается и гидроцефалия выявляется только при томографии. Хориоретинит часто бывает двусторонним, фокальным, включающим макулярную область. Возможны также ирит, увеит, катаракта, первичная или вторичная атрофия зрительных нервов. Интрацеребральные кальцификаты диаметром 1—3 см располагаются в коре большого мозга и базальных ганглиях и выявляются рентгенологически.
Дети с врожденным токсоплазмозом отстают в умственном развитии. У них наблюдаются также разнообразные психотические состояния (депрессия, психомоторное возбуждение, галлюцинации, кататония). Иногда у детей с врожденным токсоплазмозом обнаруживаются желтуха, гепатоспленомегалия. Температура обычно остается нормальной.
Давление цереброспинальной жидкости нормальное. Отмечаются высокое содержание белка и умеренный мононуклеарный плеоцитоз, иногда ксантохромия.
Течение. Ранее считалось, что врожденный токсоплазмоз приводит к смерти в течение первых лет жизни ребенка. В настоящее время возможны стабилизация инфекции и даже полное выздоровление с остаточными явлениями, выраженность которых зависит от степени поражения ЦНС (кальцификаты, хориоретинит, эпилептический синдром, отставание в умственном развитии и др.). У взрослых наряду с острым течением часто отмечается подострое или даже хроническое развитие заболевания. Нередко приобретенный токсоплазмоз, особенно у взрослых, протекает без выраженных в той или иной степени клинических симптомов (инаппарантная форма).
Диагностика. В распознавании токсоплазмоза имеют значение рентгенография черепа и томография (КТ– и МРТ-исследования). Однако наибольшую роль играют серологические исследования: реакция с красителем Айбена– Фельдмана, РСК с токсоплазмозным антигеном, РГА, внутрикожная проба с токсоплазмином, выявление токсоплазм в церебральной жидкости и тканях, выделение токсоплазм при инокуляции инфекционного материала животным. Диагностическое значение имеют только значительно повышенные титры серологических реакций или их нарастание, так как в популяции очень часто выявляются положительные пробы на токсоплазмоз вследствие перенесенной асимптомной формы.
Дифференцировать токсоплазмоз следует от вирусных энцефалитов, энцефаломиелита, менингита. Диагноз обязательно должен быть подтвержден лабораторными данными.
Лечение. Наилучший эффект дает комплексное назначение хлоридина и сульфадимезина. Суточная доза хлоридина для взрослых 0,05 г, сульфадимезина – 1,5 г. Препараты применяют 2—3 раза в день. Лечение продолжается 5 или 10 дней. После 7—10-дневного перерыва лечение повторяют дважды. Для профилактики токсического влияния хлоридина назначают фолиевую кислоту (0,005 г ежедневно). При необходимости показаны симптоматические средства.

Причины заболевания и возбудитель токсоплазмоза
Возбудителем инфекции является токсоплазма, которая попадает в организм беременной женщины или непосредственно в тело ребенка. Пути заражения возбудителем инфекционного заболевания:
- внутриутробное инфицирование;
- алиментарным путем (через неправильно приготовленное мясо);
- контактным способом (маленькие дети часто играют с кошками или собаками, а после забывают вымывать руки).
Носителем паразита являются домашние животные, такие как кошки. При контакте с зараженным питомцем происходит передача токсоплазм, которые быстро осваиваются в теле нового хозяина. Внимание к здоровью кошек или собак, с которыми взаимодействуют младшие члены семьи, обезопасит кроху от инфекционной болезни.
Пути заражения взрослых людей понятны, но, каким образом у новорожденного ребенка начинают проявляться симптомы инфекции? Врожденный токсоплазмоз – это болезнь, с которой малыш рождается вследствие внутриутробного заражения. Происходят негативные изменения еще в утробе матери, когда на фоне ослабления иммунитета женщина подвергается заражению токсоплазмозом. Вне зависимости от того, как и когда произошло заражение маленького пациента требуется срочное медикаментозное лечение во избежание серьезных последствий для детского организма.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому – неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>


Течение заболевания
Цисты поражают здоровые внутренние органы и ткани малыша. Как только возбудитель токсоплазмоза попадает в детский организм, он сразу покрывается защитной оболочкой. Во внешней среде патогенные микроорганизмы могут выживать до двух лет (впадают в состояние анабиоза), а после проникновения в организм человека, начинают активно размножаться. Простейшие организмы, которых даже не видно невооруженным глазом, могут привести к серьезным осложнениям, особенно для грудных детей (врожденный токсоплазмоз проявляется на второй-третьей неделе жизни). Какие условия способствуют заражению взрослого и ребенка? Вот основные пути развития болезни:
- употребление некачественных продуктов (мясо не проходит должную термическую обработку);
- после контакта с землей (детские площадки) дети не моют руки;
- лоток домашнего любимца не убирается регулярно;

В процессе переливания крови возможность заражения токсоплазмозом маловероятна, так как кровь донора всегда тщательно проверяется и проходит обработку.

Токсоплазмоз у новорожденных проявляется не сразу, инкубационный период, за который проявляются незначительные симптомы токсоплазмоза у детей, составляет около 14 дней.
Последствия запущенных форм инфекционных заболеваний, которых стоит опасаться:
- пневмония;
- поражение головного мозга (отек, воспаление тканей мозга – арахноидит, энцефалит);
- аллергические реакции;
- нарушения зрения вплоть до его потери.
Самостоятельно болезнь не проходит, а лишь усугубляется. После выявления инфекции пациенту (особенно малышу) необходимо пройти срочное комплексное лечение.
Виды заболевания, его типы и формы
Различают всего два вида опасного для детей токсоплазмоза: врожденный и приобретенный. Все разновидности инфекционного заболевания несут опасность для ребенка, вызывая развитие патологий. Врожденный токсоплазмоз развивается у детей еще в утробе матери, когда токсоплазмы от женщин попадают к плоду проникая через гематоплацентарный барьер.
Дети постарше могут заразиться любым другим путем так же, как и взрослый человек. Приобретенная инфекция легче выявляется и лечится на ранних стадиях. Врожденное заболевания опасно тем, что неокрепший иммунитет новорожденного не в силах бороться с возникшей угрозой. Такой тип токсоплазмоза приводит к необратимым нарушениям в развитии плода, а затем к серьезным заболеванием у новорожденного. Выкидыши происходят в тех случаях, когда беременная женщина заражается токсоплазмами в первом триместре.

Типы заболевания у детей разного возраста:
- Врожденный. Проявляется не сразу, лишь в небольшом количестве случаев токсоплазмоз сопряжен с ярко выраженной симптоматикой. Индивидуальные особенности организма малыша и место локализации токсоплазмы определяют течение инфекционного заболевания.
- Острая форма заболевания. Один из самых опасных видов заболевания в острой форме приводит к смерти ребенка. Те дети, которые выжили, продолжают существовать с размножающимися токсоплазмами, которые поражают нервную систему, печень и другие внутренние органы ребенка. Лечить токсоплазмоз в острой форме необходимо без промедлений.
Наши читатели пишут

Последние несколько лет чувствовала себя очень плохо. Постоянная усталость, бессонница, какая-то апатия, лень, частые головные боли. С пищеварением тоже были проблемы, утром неприятный запах изо рта.
Все это начало скапливаться и я поняла, что двигаюсь в каком-то не том направлении. Стала вести здоровый образ жизни, правильно питаться, но на мое самочувствие это не повлияло. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я то чувствую что, мой организм не здоров.
Потом я пошла в одну дорогую клинику и сдала все анализы, так вот в одном из анализов у меня обнаружили паразитов. Это были не обычные глисты, а какой-то определенный вид, которым, по словам врачей, заражен практически каждый, в большей или меньшей степени. Вывести из организма их практически невозможно. Я пропила курс противопаразитных лекарств, которые назначили мне в той клиники, но результата почти не было.
Через пару недель я наткнулась на одну статью в интернете. Эта статья буквально изменила мою жизнь. Сделала все, как там написано и уже через несколько дней, я почувствовала, значительные улучшения в своем организме. Стала высыпаться намного быстрее, появилась та энергия, которая была в молодости. Голова больше не болит, появилась ясность в сознании, мозг стал работать намного лучше. Пищеварение наладилось, несмотря на то, что питаюсь я сейчас как попало. Сдала анализы и убедилась в том, что больше во мне никто не живет!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут – прочитайте эту статью, уверена на 100% вам поможет!
Токсоплазмоз может протекать в острой, хронической, подострой и субклинической формах.
Общая симптоматика токсоплазмоза
Признаки токсоплазмоза у детей проявляются в половине случаев заражения ребенка простейшими. Латентное заболевание никак не выдает негативные изменения в организме малыша. Сразу после заражения иммунная система способна побороть возбудителя инфекции, но при условии, что количество токсоплазм будет минимальным. Врожденный токсоплазмоз является следствием внутриутробного заражения, с которым плод справиться не может. Симптомы детского токсоплазмоза, на которые необходимо обратить внимание:
- повышение температуры тела (лихорадка);
- симптомы сильной интоксикации организма (тошнота, рвота, слабость и апатия);
- увеличение печени и селезенки;
- нарушения работы нервной системы (вплоть до развития менингита, параличей);
- озноб, мышечные боли, суставные боли;
- пятнисто-папулезная сыпь по всему телу;
- увеличение лимфатических узлов;
- нарушения зрения.

Токсоплазмоз у детей, если он проявляется ярко выраженной симптоматикой, быстро прогрессирует, поражая внутренние органы малыша. Острая форма болезни влияет на зрение маленького пациента, а иногда на фоне размножения токсоплазм развивается дисплазия суставов. Хронический токсоплазмоз выражается в раздражительности малыша, нарушениях сна и снижение аппетита. Своевременная реакция родителей позволит быстро вылечить малыша от инфекции. Токсоплазмоз у детей, симптомы и эффективное лечение – это забота квалифицированного врача, самолечение лишь усугубит течение опасной инфекционной болезни.
Общая терапия

Профилактика заболевания
Врожденный токсоплазмоз трудно вылечить, но его можно предупредить. Только от родителей зависит здоровье будущего ребенка. Какие меры нужно предпринять родителям:
- домашних животных следует проверить на наличие у них токсоплазмоза, исключить контакты с уличными животными;
- все члены семьи должны соблюдать правила личной гигиены — мыть руки перед едой и после прогулок, есть тщательно вымытые фрукты и овощи;
- мясо, яйца и молочные продукты подвергать тщательной термической обработке;
- беременной женщине следует ограничить контакты с животными и быть внимательной к выбору продуктов.
Токсоплазмоз угрожает и взрослым, и детям, но у малышей значительно меньше шансов побороть заболевание на ранних стадиях. Профилактика включает в себя укрепление иммунитета малыша.
Врожденный токсоплазмоз проявляется у новорожденных опасными симптомами и вызывает тяжелые поражения внутренних органов. Уберечь малыша можно, если перед планированием ребенка пройти все необходимые лабораторные анализы и соблюдать личную гигиену во время беременности.
Токсоплазмоз у детей имеет характерные симптомы и требует длительного серьезного специфического лечения. Наибольшую опасность токсоплазмоз представляет для еще не рожденных детей. Проходя через плацентарный барьер и поражая плод, возбудитель приводит к выкидышам, замиранию плода, рождению детей с тяжелыми пороками и уродствами. Также велик риск появления на свет мертворожденных детей.
Источники и пути заражения
Болезнь вызывается одноклеточным паразитом Toxoplasma gondii, живущим в органах и тканях животных и птиц.
Механизмы заражения токсоплазмой:
- алиментарный — попадание микробов в пищеварительную систему человека с обсемененными продуктами питания или водой;
- контактный — заражение через поврежденные кожные покровы при соприкосновении с животными и продуктами их жизнедеятельности;
- трансплацентарный — внутриутробное инфицирование от болеющей матери.
Возбудитель с выделениями животных выводится во внешнюю среду, где остается жизнеспособным до двух лет в виде ооцист. При несоблюдении элементарных правил личной гигиены микроорганизм через грязные руки попадает в организм человека.
Наиболее часто заражению подвергаются дети после игр с кошками.
Нарушение правил гигиены приводит к заражению через:
- зараженные предметы, песок и т.д.;
- недостаточно вымытые фрукты и овощи;
- питье некипяченой воды;
- при переливании зараженной крови.
Также можно заразиться, употребляя в пищу яйца и мясо больных животных, не прошедшие достаточную тепловую обработку. В таком мясе цисты сохраняют жизнеспособность в течение месяца при температуре 2–3°С. Только глубокая заморозка до –20°С и обработка высокими температурами до готовности приводит к гибели возбудителя болезни.
Наибольшую опасность для ребенка представляет внутриутробное заражение. Проникая через плацентарный барьер, возбудитель вызывает тяжелейшие поражения плода.
Особенности токсоплазмоза у детей
У детей болезнь может быть врожденной и приобретенной.
У женщин, переболевших этой инфекцией в первой половине беременности или непосредственно перед ее наступлением, дети чаще всего гибнут еще в утробе. Плод наиболее уязвим в первый – второй триместр беременности, то есть в период закладки и развития всех внутренних органов. Лечение этиотропными препаратами в это время противопоказано, так как они оказывают тератогенное (уродующее) действие на плод.
Ребенок в утробе матери еще не имеет полноценно сформированного иммунитета и противостоять инфекции не может.
При выживании у детей развиваются тяжелые формы врожденного токсоплазмоза. Симптоматика обычно проявляется в первые часы после рождения.
Иногда токсоплазмоз у новорожденных ничем не выдает себя несколько дней, а порой и недель, после появления на свет ребенка. Сразу после родов у некоторых новорожденных могут наблюдаться только проблемы со зрением или признаки поражения головного мозга. Но в течение последующих месяцев все симптомы проявляют себя в полной мере.
При остром течении активной формы токсоплазмоза у новорожденных смерть наступает на протяжении первых недель жизни. У выживших детей поражаются органы зрения, центральная и периферическая нервная система, скелетная мускулатура, печень и другие внутренние органы.
Иногда течение заболевания приобретает неактивную форму. В этом случае у детей наблюдается лихорадка, судороги. Также развиваются гидроцефалия, параличи глазодвигательных мышц, воспалительные процессы сетчатки и сосудистой оболочки глаз. В дальнейшем проявляется психическая недоразвитость и/или двигательная неполноценность.
Заболевание вызывается возбудителем, попавшим в организм с грязными руками, плохо приготовленными продуктами.
От момента заражения до появления симптомов может пройти от двух недель до нескольких месяцев.
Дополнительное обследование
Для уточнения диагноза врожденного токсоплазмоза у новорожденных назначается дополнительное обследование. С этой целью проводят консультации узких специалистов и анализы:
- консультация невропатолога;
- консультация офтальмолога с обязательным осмотром глазного дна;
- консультация сурдолога;
- анализ спинномозговой или амниотической жидкости методом полимеразной цепной реакции (ПЦР);
- томография головы;
- электрокардиограмма;
- электроэнцефалограмма;
- положительная внутрикожная диагностическая проба токсоплазмином — прямой признак заболевания;
- количественное определение содержания в крови иммуноглобулинов G и M (IgG и IgM);
- серологический анализ крови на определение антител к Toxoplasma gondii.
При отказе от лечения врожденного токсоплазмоза возможно возникновение следующих осложнений:
- задержка умственного развития;
- отставание моторики;
- эпилепсия;
- ДЦП;
- отек мозга;
- болезни сердца — миокардиодистрофия, миокардит;
- снижение или потеря зрения и слуха.
Симптомы врожденного токсоплазмоза
Врожденный токсоплазмоз наиболее часто протекает латентно (скрыто), остро и хронически.
Эта форма заболевания может обнаружиться при профилактическом осмотре. Также латентный токсоплазмоз у детей проявляется остаточными явлениями или стертыми симптомами. Это бывает в случаях, когда иммунной системе ребенка хватает сил сдерживать инфекцию.
Симптомы острого токсоплазмоза у детей схожи с тифом. Болезнь начинается с высокой температуры, лихорадки, выраженной общей интоксикации. Увеличиваются печень, селезенка. Потом присоединяются резкая головная боль, рвота, судороги.
Острое течение осложняется дисплазией суставов, дефектами развития костной ткани, проблемами со зрением.
Хронический токсоплазмоз у детей встречается наиболее часто и имеет вялое течение на протяжении длительного времени.
Хроническое течение болезни выражается в общей слабости, раздражительности, снижении памяти, головных болях. Развиваются сонливость, мышечно-суставные боли. Отмечаются различные нарушения зрения. На теле появляются пятнисто-папулезные высыпания. Присоединяются тошнота и запоры. Также вздувается живот, падает аппетит, ребенок худеет.
Объективно наблюдается увеличенная печень и селезенка, гипотония, увеличенные лимфоузлы.
Лечение врожденного токсоплазмоза
Лечение врожденного токсоплазмоза начинается еще внутриутробно и продолжается в течение года после рождения, даже если нет никаких проявлений болезни.
Чем раньше начато лечение, тем больше шансов свести к минимуму поражения центральной нервной системы и внутренних органов.
- подавление активности патогенного микроорганизма;
- выведение возбудителя из организма;
- очищение всех органов и систем от токсинов, выработанных в процессе жизнедеятельности микроорганизма;
- восстановление всех функций защиты организма ребенка;
- снижение осложнений и последствий заболевания.
Если произошло заражение беременной, то женщине назначается курс иммунотерапии.
Комплекс лечебно-восстановительных мероприятий для новорожденного подбирается индивидуально. Он зависит от:
- формы заболевания;
- тяжести течения;
- степени выраженности симптоматики;
- глубины поражения органов и систем;
- наличия и степени проявления осложнений.
Специфическая медикаментозная терапия токсоплазмоза у ребенка в обязательном порядке включает в себя следующие препараты:
- Пириметамин — уничтожает споры возбудителя болезни и прерывает его циклическую передачу. Средство блокирует использование токсоплазмой витамина В, необходимого для жизнедеятельности микроорганизма. Схема приема препарата подбирается врачом индивидуально. Во время приема следует регулярно контролировать содержание тромбоцитов. Для этого надо делать общий анализ крови;
- Сульфадиазин — мощный противомикробный препарат широкого спектра действия. Уничтожает токсоплазму. Для предупреждения возникновения анемии и своевременных мер защиты от нее надо контролировать формулу крови;
- Кальция фолинат — детоксицирующий препарат. Защищает организм от влияния токсинов возбудителя. Фолиевая кислота, входящая в его состав, предупреждает изменения в формуле крови, возникающие вследствие приема первых двух препаратов;
- антипротозойная терапия — Трихопол, Делагил;
- для лечения воспалительных процессов применяется системная энзимотерапия. С этой целью назначаются Вобэнзим или Флогэнзим;
- для сохранения микрофлоры кишечника детям дают пробиотики, пребиотики или их комбинацию — симбиотики.
В случае необходимости лечение токсоплазмоза у детей дополняется препаратами, назначенными узкими специалистами после осмотра.
Терапия врожденного токсоплазмоза проводится длительное время, не менее года, до полного достоверного исключения диагноза.
После излечения ребенок находится под наблюдением врача по месту жительства. Также регулярно, каждые 3–6 месяцев, проводятся осмотры узкими специалистами — невропатологом, сурдологом, офтальмологом.
Лечение приобретенного токсоплазмоза
Терапия причины заболевания состоит из трех циклов, между которыми для восстановления организма назначается прием фолиевой кислоты.
Для лечения токсоплазмоза у детей используются препараты, интенсивно действующие на Toxoplasma gondii:
- Ровамицин — антибиотик широкого спектра действия из группы макролидов Легкая переносимость детьми в сочетании с высокой эффективностью позволяет применять Ровамицин для лечения токсоплазмоза у детей всех возрастных групп;
- Фансидар (Сульфадоксин + Пириметамин) — высокая чувствительность к препарату токсоплазмы дает мощный терапевтический эффект;
- Потесептил (Триметоприм + Сульфадимезин) — бактерицидный препарат с мощным бактериостатическим действием. Обладает двойным блокирующим механизмом на обмен веществ токсоплазмы;
- Бисептол (Триметоприм + Сульфаметоксазол) — мощный комбинированный антибактериальный препарат, активный в отношении токсоплазмы;
- для снятия аллергических реакций на токсины возбудителя врачом подбираются антигистаминные препараты;
- для укрепления защитных сил организма проводят витаминотерапию, назначают иммуномодуляторы, фолиевую кислоту.
Профилактика и прогноз
Для предупреждения токсоплазмоза у детей на первый план выходит соблюдение правил личной гигиены и элементарная чистоплотность:
- тщательное регулярное мытье рук;
- безупречная термическая обработка мяса и яиц;
- мытье овощей и фруктов перед употреблением;
- во время беременности исключается контакт женщины с животными и предметами, с которыми они могли соприкасаться;
- всю работу по дому беременная должна выполнять в перчатках;
- очень опасен для ребенка токсоплазмоз беременных, протекающий в легкой, стертой форме. Симптоматика заболевания матери в этом случае похожа на обычную простуду. Чтобы не пропустить заболевание, беременным рекомендуется тщательное обследование.
Прогноз врожденного токсоплазмоза взаимосвязан со сроком беременности во время инфицирования плода. Самые опасные — первые три месяца. Заражение на этом сроке чаще всего заканчивается выкидышем или заболеванием в тяжелой форме. Если ребенок выживает, то в дальнейшем прогноз благоприятный для жизни и сомнительный для здоровья.
Чем больше срок беременности в момент инфицирования матери, тем легче форма протекания токсоплазмоза у детей.
Грамотная профилактика и своевременно начатая адекватная терапия в случае заражения поможет избежать тяжелого заболевания и опасных осложнений токсоплазмоза.
Читайте также:


