Прививка от полиомиелита зуд
Родителей терзают сомнения, есть ли необходимость в прививании детей. Рассмотрим, так ли необходима прививка от полиомиелита, осложнения после которой пугают не на шутку.

Среди двух крайностей сделать правильный выбор достаточно сложно. С одной стороны, существует страх перед болезнью, а с другой – перед возможными осложнениями после вакцинации.
Общие сведения о полиомиелите
Полиомиелит – сложное заболевание, которое является инфекционным, поражающим слизистые оболочки и нейроны, отвечающие за движения. В результате заболевания тело человека может пострадать от пареза и паралича. Главным методом борьбы с энтеровирусной инфекцией является профилактическая вакцинация от полиомиелита. Вакцина, как и многие другие, может дать осложнения.
На данный момент медики используют две разновидности вакцины:

- оральную (ОПВ), представляющую собой капли;
- инактивированную (ИПВ).
Оральная вакцина является наиболее эффективной и способствует активной выработке иммунитета в системе пищеварения.
Инактивированная вакцина немного слабее и не чревата осложнениями, так как не содержит живых вирусов заболевания.
Живая вакцина чаще всего вызывает осложнения. Оральная вакцина представляет собой подкрашенную жидкость со сладким вкусом, которую закапывают ребенку в рот на кончик языка. Если ребенка стошнило, то процедуру повторяют. В течение часа ребенок не должен пить и есть. Именно в оральной вакцине содержатся живые, но ослабленные вирусы.
После вакцинации нужно проследить, чтобы у ребенка не было иммунодефицита и он не контактировал с лицами с такими показаниями. Еще одной важной особенностью состояния здоровья ребенка после прививки являются осложнения неврологической природы после первой вакцинации от полиомиелита.
Вернуться к оглавлению
В чем заключается опасность?

Полиомиелит является очень тяжелым заболеванием, вирус которого находит пристанище в кишечнике и глотке человека. Вирусы полиомиелита передаются через предметы быта, слизистые выделения и опасны тем, что, попадая в организм человека через носоглотку, они устремляются в кишечник, а оттуда через кровеносные сосуды добираются до клеток спинного и головного мозга. Под воздействием вирусных бактерий тело может быть парализовано.
Изначально вирус может удачно маскироваться под ОРЗ, при этом воспаляются все слизистые оболочки как в носоглотке, так и в кишечнике. Инкубационный период полиомиелита длится 2 недели, но иногда это может продолжаться 1 месяц.
Медики получили вакцину от этого серьезного заболевания только в начале 20-х гг. прошлого века. Тогда американские ученые нашли возможность использования мертвых вирусов для лечения полиомиелита.
Заболевание может протекать по трем сценариям:

- Легкая форма заболевания характеризуется лихорадкой, насморком, недомоганием, болью и покраснением горла, потерей аппетита и диареей; при этом все симптомы могут быть схожими с кишечной инфекцией или с ОРЗ.
- Сложная форма полиомиелита сопровождается серозным менингитом с поражением коры головного мозга. Также повышается температура тела, появляется рвота и головная боль. Судить о том, пострадал ли мозг, можно по напряжению в области мышц шеи (проверить состояние больного можно, попросив его притянуть подбородок к груди).
- Паралич – самое сложное последствие заболевания, которое сопровождается повышением температуры тела, наличием кашля, насморка, болями в кишечнике и желудке.
Спустя 3 дня после заболевания у человека появятся болевые ощущения в спине и конечностях.
Чтобы поставить диагноз, одних симптомов медикам будет недостаточно. Потребуется сдать на анализ слизистые выделения из глотки, кишечника и носа.
Вернуться к оглавлению
Прививка от полиомиелита: последствия
В случае если использовалась вакцина ОПВ, может возникать аллергическая реакция или расстройство кишечника.

Инактивированная вакцина вводится внутримышечно или подкожно. Несмотря на то что вакцина не содержит живых вирусов, ее применение тоже может быть запрещено при наличии аллергических реакций на различные вспомогательные компоненты или антимикробные препараты, такие как полимиксин Б, неомицин и стрептомицин.
После вакцинации от полиомиелита возможны местные реакции в виде отека и покраснения места инъекции. Если поднялась температура, снизился аппетит, появилась слабость, то такие симптомы можно отнести к последствиям вакцинации от полиомиелита.
После приема оральной вакцины могут быть осложнения, провоцирующие артрит. Иногда у детей на 2 дня возникает хромота, а бывает и так, что она остается на всю жизнь.
Побочные эффекты от вакцинации полиомиелита могут проявляться в качестве пневмонии, нарушений работы легких, язвы желудка или появления кровотечений в ЖКТ.
Реакция на вакцину от полиомиелита чаще всего отсутствует. Бывают ожидаемые последствия, которые не являются осложнениями.
Последствием применения оральной вакцины может быть незначительное повышение температуры в течение нескольких дней. Также 2 дня могут наблюдаться нарушения стула.

После инактивированной вакцинации у 7% малышей место укола отекает и краснеет. Чаще всего покрасневшее место в диаметре не превышает 8 см. Температура у малышей появляется нечасто, примерно в 4% случаев. Такое состояние может продлиться пару дней.
График вакцинации детей от полиомиелита будет зависеть от того, какой вид препарата выбран. Если используется оральная вакцина, то сроки прививания выпадают на 3, 4, 5, 6 месяцы. В дальнейшем повторная вакцинация в этом случае происходит в 18, 20 месяцев и в 14-летнем возрасте.
Если вакцинация производится инактивированной вакциной, то этот процесс разбивают на 2 этапа с интервалом в 1,5 месяца. Когда пройдет 1 год после последней вакцины, наступает очередь первой ревакцинации, а спустя 5 лет необходимо провести вторую.
В целом побочные действия препаратов после прививки можно разбить на местные и общие. К местным осложнениям относят дисфункцию кишечника при использовании оральной вакцинации. Но так как у малышей дисфункция кишечника возникает достаточно часто, определить, что ее причиной стала именно вакцинация, сложно.
К общим осложнениям после прививок относят аллергические реакции, проявляющиеся в течение последующих 4 дней после прививки. Чтобы исключить возможность пищевой аллергии, после вакцинации малыша следует кормить обычной пищей, не предлагая новых продуктов, не меняя молочную смесь, концентрацию молока и не вводя новый прикорм. Эти действия позволят исключить пищевую аллергию. Реакция у ребенка может возникнуть на антибиотик, входящий в состав вакцины отечественного производства, канамицин.
Вернуться к оглавлению
Дополнительные особенности
Серьезным осложнением является вакциноассоциированный паралитический полиомиелит.
Это осложнение доказано и признано медиками. Если верить статистике, то подобные случаи возникают раз на 1 млн прививок. Проявление случается чаще всего при первой вакцинации.
Ребенок после вакцинации выделяет вирус в окружающую среду. Поэтому если некоторые дети остаются непривитыми, то у них может возникнуть ВАПП в одном случае из 14 млн прививок.
В качестве профилактики и для снижения риска инактивированная поливакцина является предпочтительной.
Только родители должны решать, прививать ли своих детей. Но, отказываясь от вакцинации, нужно отдавать себе отчет в том, что здоровье и будущее детей находится в руках родителей. Вакцинация способна защитить малыша от опасного заболевания – полиомиелита. Чтобы снизить вероятность осложнений, следует отдавать предпочтение препаратам, в которых используются неживые вирусы. В подавляющем большинстве случаев вакцинация не является опасной процедурой.
Массовая вакцинация от полиомиелита – обязательное требование ВОЗ для всех новорождённых детей. И все же у родителей возникают вопросы: не приведет ли прививка к тяжелым осложнениям, и как защитить от них малыша. Разберёмся вместе.
Что такое полиомиелит?
Полиомиелит — это заразная вирусная инфекция, которая поражает малышей в возрасте от 10 месяцев до 5 лет. Сначала вирус попадает в ротовую полость с загрязненной пищей или водой, а затем — в кишечник, где начинает активно размножаться. Вслед за этим происходит поражение нервной системы.
К симптомам полиомиелита относят:
- утомляемость,
- головные боли,
- тошноту и рвоту,
- боль в конечностях,
- расстройства пищеварения,
- ригидность затылочных мышц.
Основной клинический признак полиомиелита — вялый паралич туловища и нижних конечностей. В половине случаев к нему присоединяется парез дыхательных мышц. Он и становится причиной летального исхода.
Подготовка к вакцинации
Чтобы процедура вакцинации прошла легко, важно придерживаться таких правил:
- Оцените состояние здоровья ребенка. Сон, аппетит, настроение должны быть обычными, а температура тела – не превышать 37 °С. Также у ребёнка должны отсутствовать какие-либо жалобы. Если у малыша уже неделю длится насморк, который не сопровождается повышением температуры и ухудшением общего состояния, то прививку от полиомиелита делать можно.
- За 24 часа до вакцинации ограничьте нагрузку на пищеварительную систему: кормите по аппетиту, не заставляйте есть и не экспериментируйте с новыми продуктами. За 1 час до прививки и вовсе ничем не угощайте малыша.
- За 3-4 дня до вакцинации избегайте людных мест: торговых центров, развлекательных мероприятий и общественного транспорта.
- По возможности сократите контакт с людьми и в медучреждении непосредственно перед прививкой.
- Перенесите вакцинацию, если в течение суток у ребенка отсутствовал стул. Запоры усиливают риск осложнений.
- Если малыш склонен к аллергическим реакциям, то дождитесь устойчивой ремиссии. К моменту вакцинации высыпания должны отсутствовать на протяжении предыдущих 3 недель. Также обязательно проконсультируйтесь с аллергологом и педиатром.
- Отложите прививку при неблагоприятных погодных условиях: сильной жаре или напротив – чрезмерно ветреной и морозной погоде.
Не существует препаратов, способных подготовить организм ребенка к вакцинации. Витамины, гомеопатические средства, иммуностимуляторы не повлияют на состояние малыша после прививки и не защитят от возможных реакций на нее.
Почему необходима прививка?
Лекарственных препаратов от полиомиелита не существует. Болезнь можно только предотвратить. Массовая вакцинация – единственный способ создания коллективного иммунитета. Прививка, введенная несколько раз согласно графику, обеспечивает необходимую защиту пожизненно.
Вот несколько аргументов за своевременную вакцинацию:
- Первоначальные признаки полиомиелита часто схожи с симптомами ОРВИ. Из-за этого патологию порой не удаётся распознать вовремя. 200 из 1000 детей заражаются бессимптомно.
- Риск смерти от полиомиелита достигает 10-50 %.
- В 30-40 % случаев наступает пожизненная инвалидность, связанная с параличом ног.
- Несмотря на то, что передача полиомиелита беспрерывно продолжается лишь в 3 государствах: Афганистане, Пакистане и Нигерии, вспышки периодически встречаются во всех странах мира. Вирус высоко контагиозен и легко распространяется.
Прививка от полиомиелита: реакция малыша
Существует 2 типа прививок против полиомиелита: оральная живая вакцина, а также инактивированная.
Оральная живая вакцина (ОПВ) выпускается в виде капелек для введения в ротовую полость. Ослабленный живой вирус попадает в кишечник, а организм начинает интенсивно вырабатывать антитела. Впоследствии именно они будут отвечать за борьбу с настоящим полиомиелитом.
К возможным реакциям на ОПВ относят:
- повышение температуры тела до 37,5 °С,
- учащение стула,
- беспокойство и отсутствие аппетита,
- незначительные высыпания на лице и теле.
Такие проявления считаются нормой. Придерживайтесь рекомендаций педиатра по поводу приема обезболивающих и жаропонижающих средств, а также обеспечьте ребенку покой и оптимальный питьевой режим. Однако, если жар усиливается и появилась боль в конечностях, немедленно вызывайте скорую помощь.
При использовании ОПВ существует минимальный риск развития тяжелейшего осложнения – вакциноассоциированного полиомиелита (ВАП). По данным ВОЗ это происходит 1 раз на 2,4 миллиона случаев.
При этом ВАП может обнаружиться не только у привитого ребёнка, но и у непривитых ранее окружающих. Это связано с тем, что недавно привитый человек выделяет полиовирус вакцинного происхождения. Поэтому в дошкольных учреждениях рекомендовано разобщать привитых детей с непривитыми, а также с теми, кто получил менее трех доз вакцины. Такое ограничение действует в течение 60 дней.
- легкое покраснение или припухлость в области укола,
- незначительное повышение температуры тела в первые двое суток,
- отсутствие аппетита,
- вялость и раздражительность.
Осложнением считается появление острой аллергической реакции: сыпи и, в редких случаях, нарушения дыхания.
При первых признаках аллергии, незамедлительно обратитесь к врачу.
В целях исключения вакциноассоциированного полиомиелита иногда используют лишь ИПВ или сочетание двух типов вакцин – сначала ИПВ с последующим переходом на ОПВ. В независимости от выбранной тактики вакцинация предполагает введение 3-х доз в течение первого года жизни с последующей ревакцинацией (1-4 раза).
Причины появления осложнений
Вакцина против полиомиелита считается одной из самых безопасных. По данным ВОЗ ее можно вводить даже новорожденным, а также больным детям. И все же негативные реакции встречаются. К их основным причинам относят:
- Неверные действия родителей после прививки: недостаточное питье, посещение людных мест, применение лекарственных препаратов без консультации с педиатром.
- Дополнительное инфицирование, чаще всего ОРВИ.
- Несвоевременное обращение к врачу при обнаружении тревожных симптомов.
- Несоблюдение правил хранения вакцины. Так, ОПВ чувствительна к теплу. Для контроля температуры флаконы оснащены термоиндикаторами, которые родители могут проверить самостоятельно. Термоиндикатор на вакцине ОПВ — это небольшой квадрат внутри круга. Квадрат всегда должен быть светлее круга, иначе вакцина считается непригодной.
Противопоказания к прививке от полиомиелита
К противопоказаниям относят:
- Перенесенные недавно тяжелые заболевания: вирусный гепатит, менингит, энцефалит, инфекционный мононуклеоз. В таком случае рекомендован медотвод на 6 месяцев с момента выздоровления.
- Установленная индивидуальная непереносимость на один из компонентов ИПВ.
- Для ОПВ: наличие иммунодефицитов, в том числе и ВИЧ, а также крайне негативная реакция на предыдущую дозу.
- Наличие онкологии или обострение хронического заболевания – для обоих видов вакцин.
Доктор Комаровский о прививках от полиомиелита
Известный педиатр Евгений Комаровский неустанно напоминает родителям, что полиомиелит – очень опасное заболевание. Оно может нанести непоправимый вред здоровью ребёнка с намного большей долей вероятности, чем живая вакцина от полиомиелита.
По данным ВОЗ прививки от полиомиелита (как ОПВ, так и ИПВ) считаются одними из самых безопасных. Допустимо многократное введение полиовакцины – иногда и более 10 раз (в период эпидемии или национальных программ иммунизации). Каждая дополнительная доза лишь усиливает иммунитет ребенка.
Не требуется никаких особых мер по подготовке ребенка к вакцинации. Обязательным условием является лишь отсутствие повышенной температуры или других жалоб у малыша, а также предварительная консультация у педиатра.
Таким образом, своевременная вакцинация от полиомиелита – единственный способ защитить ребёнка от смертельной болезни. Сроки проведения процедуры, тип вакцины, необходимое количество доз, а также назначение медотвода находятся исключительно в компетенции врача.
Общие сведения
Полиомиелит — что это за болезнь? Полиомиелит — это остро протекающее антропонозное инфекционное заболевание вирусной этиологии с высокой контагиозностью, проявляющееся различными клиническими формами — от бессимптомного течения до тяжелых необратимых параличей.
В России заболеваемость полиомиелитом носит спорадический характер. Эпидемиологическая статистика в России свидетельствует, что усредненный показатель заболеваемости полиомиелитом за последние 10 лет составляет в среднем 1,7 случаев на 100 тысяч детей в возрасте до 15 лет. При этом, в 69% случаях ВАПП регистрировали у детей в возрасте до 6 месяцев, в 15% в возрасте 6-12 месяцев и в 14,5% — в возрасте 1-2 лет. То есть, анализ данных показывает, что 84% всех случаев ВАПП у реципиентов приходится на детей до 1 года.
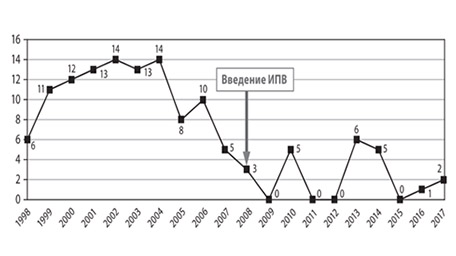
Статистическая информация о количестве зарегистрированных случаев вакциноассоциированного полиомиелита в РФ за период 1998-2017 гг.
Встречается заболевание во всех возрастных группах, однако наиболее восприимчивы к полиомиелиту (60-80%) дети до 4-х лет. Дети 1-го года жизни полиомиелитом практически не болеют, что обусловлено наличием у подавляющего большинства из них врожденного иммунитета. Согласно данным исследований около 62% новорожденных имеют антитела к вирусу полиомиелита всех трех типов. При этом, уровень антител у ребенка и матери одинаков. По мере роста (к 6–9 месяцу) уровень антител существенно снижается, то есть, восприимчивость к полиовирусу возрастает. Поэтому вакцинация начинается в первом полугодии жизни ребенка, с 3-х месячного возраста. У всех лиц после перенесенного заболевания вырабатывается стойкий типоспецифический пожизненный иммунитет, то есть, возможность развития заболевания сохраняется при заражении человека другим типом полиовируса, однако на практике такие случаи встречаются достаточно редко.
Спецификой полиомиелита, как и других управляемых инфекций является отсутствие препаратов, воздействующие на полиовирусы и неэффективность лечения больных и в тоже время заболевание относится к управляемым средствами иммунопрофилактики.
Патогенез
Проникнув через носоглотку и пищеварительный тракт, вирус начинается первичное размножение/накопление в эпителиальных клетках тонкого кишечника и глотки. Далее вирус продолжает размножение в региональных лимфоузлах и по лимфатическим путям попадает в кровь, что способствует диссеминации и размножению вируса в различных органах и тканях: селезенке, печени, лимфатических узлах, сердечной мышце, легких , мышечной ткани и особенно, в коричневом жире, представляющим депо накопления вируса. В этот период признаки специфического поражения органов отсутствуют. Затем наступает следующий этап — проникновение вируса через эндотелий капилляров/по периферическим нервам в ЦНС и возникает воспаление мозговой ткани и оболочек мозга. К специфике острого полиомиелита относится поражение мотонейронов (крупных двигательных клеток), расположенных чаще в сером веществе передних рогов спинного мозга и в стволе головного мозга (в ядрах двигательных черепно-мозговых нервов).
При полной гибели мотонейронов развиваются вялые параличи мышц конечностей, лица и туловища. Частичное повреждение мотонейронов приводит к развитию вялых парезов этих мышц. Воспалительный процесс в оболочках мозга развивается по типу серозного менингита. Морфологические изменения и титр вируса в тканях мозга нарастают очень быстро (1–2 дня), затем титр вируса быстро падает и вскоре полностью исчезает из ЦНС. Именно этим объясняется редкое выделение вируса из ткани мозга и ликвора пациентов. При этом, клинические проявления в виде вялых параличей/парезов нарастают очень быстро.
Спинной мозг на вскрытии отечный со смазанной границей между белым и серым веществом, а в тяжелых случаях — отмечается западение серого вещества мозга. Двигательные клетки набухшие, полностью распавшиеся или значительно изменены. Изменения в пораженных клетках начинаются с распада тифоидного вещества, далее исчезают внутриклеточные фибриллы, появляется кариоцитолиз в ядре и в последнюю очередь распадается ядро клетки, что служит показателем необратимости изменений. Погибшие нервные клетки заменяются на нейронофагические узелки, а в последующем на их месте разрастается глиозная ткань.
Однако, наряду с разрушенными клетками могут присутствовать и полностью сохраненные нейроны. Такая мозаичность поражения клеток клинически выражается в беспорядочном и асимметричном распределении парезов/параличей отдельных мышц или их группы и является характерным признаком острого полиомиелита. Некробиотические и дистрофические изменения в оболочках/веществе мозга протекают сочетанно с явлениями воспаления в виде периваскулярных инфильтратов.
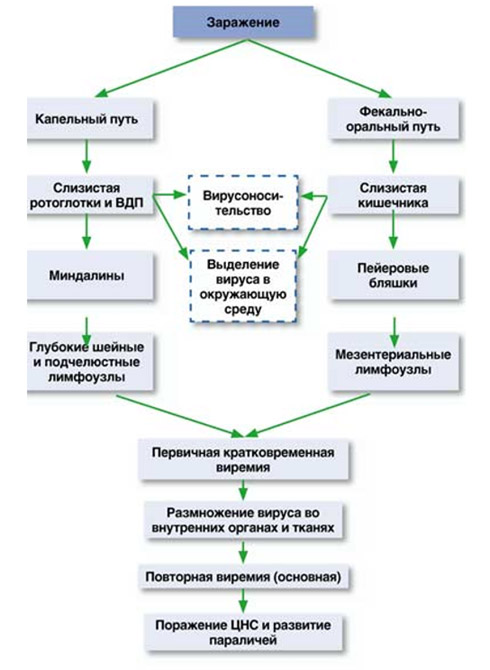
Схема патогенеза полиомиелита
Классификация
В основу классификации полиомиелита положены такие признаки как клиническое течение заболевания, уровень поражения, течение, специфика осложнений. В соответствии с ними выделяют:
- Полиомиелит без поражения ЦНС (непаралитический полиомиелит) — вирусоносительство; инаппарантная форма (латентная, бессимптомная форма); абортивная (висцеральная) форма; менингеальная форма (синдром серозного менингита).
- Полиомиелит с поражением ЦНС (паралитический полиомиелит) — спинальная форма с учетом уровня поражения – шейный, поясничный, грудной отделы; бульбарная форма (поражение ядер краниальных нервов 9—12 пар); понтинная форма (поражение ядер 7 пары); церебральная форма (синдром полиоэнцефалита); сочетанные формы (бульбоспинальная, бульбопонтоспинальная, понтоспинальная).
По течению: острое; затяжное; постполиомиелитный синдром (хроническое).
Причины
Возбудитель полиомиелита (фото ниже) — РНК-содержащий вирус, принадлежащий к пикорнавирусам рода Enterovirus, который представлен 3 серотипами: (штамм Брунгильд-1 тип, штамм Лансинг-2 тип и штамм Леон-3 тип). Принято считать, что I тип является эпидемически наиболее значимым и способен вызывать параличи. Довольно распространенным является и II тип. Реже встречается III тип. Вирусы полиомиелита паразитируют исключительно в организме человека.
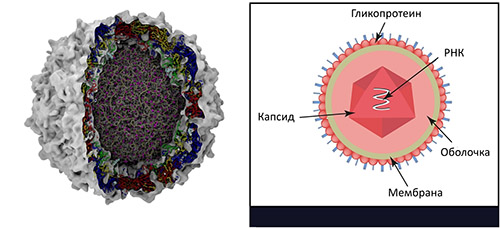
Диаметр вируса 27-30 нм. Устойчив во внешней среде: вне организма человека остается жизнеспособным при температуре 0-8 С несколько месяцев, а в замороженных фекалиях 20-40 С на протяжении нескольких лет. Даже при неоднократном замораживании и оттаивании вирус сохраняет свои вирулентные/патогенные свойства. Может длительно сохраняться в воде, молоке, масле, на белье, в сточных водах. Напротив, высокая температура губительно действует на него: вирус погибает при 60 С в течение 10 минут, а при кипячении – мгновенно. Также вирус чувствителен к хлорсодержащим дезинфицирующим средствам, высушиванию и УФО. Как и другие энтеровирусы, вирус полиомиелита чрезвычайно устойчив к антибактериальным препаратам.
При остром полиомиелите источником инфекции и резервуаром диких (невакцинных) штаммов является человек (больной/вирусоноситель). Как передается полиомиелит? Передача вируса реализуется фекально-оральным, и значительно реже – воздушно-капельным механизмом через пищевой, контактный и водные пути передачи. Поскольку вирус выделяется с кишечным/носоглоточным содержимым, это и определяет пути распространения инфекции. Выделение вируса с содержимым кишечника (фекалиями) может продолжаться длительно (на протяжении несколько недель, реже — 2-3 месяцев). В носоглоточном содержимом вирус присутствует не более 10-12 дней. Наиболее заразен больной человек на протяжении 4–7 дней после начала болезни.
Как можно заразиться? Заразиться можно при:
- фекально-оральном механизме передачи через грязные руки, общую посуду, вещи, продукты питания, воду, средства личной гигиены при несоблюдении правил личной гигиены;
- воздушно-капельном механизме — при кашле и чихании.
Распространению полиомиелита способствует пребывание большого количества людей в небольшом помещении, несоблюдение санитарно-гигиенических норм и требований, снижение иммунитета. В зоне наибольшего риска находятся детские коллективы. Инкубационный период в среднем составляет 7-14 дней, однако может варьировать в пределах 4—35 суток.
Симптомы полиомиелита
Симптомы полиомиелита у взрослых и признаки полиомиелита у детей идентичны, однако полиомиелит у взрослых независимо от клинической формы протекает более тяжело. Развитие клинической формы и признаки заболевания обусловлены непосредственно этапами развития инфекционного процесса и уровнем иммунного статуса инфицированного. В целом, по данным анализа на полиомиелит в 90-95% случаев развивается инаппарантная форма, в 4-6% — абортивная и в 1-2% — паралитическая. Продромальный период не характерен, тем не менее может быть и проявляться невыраженными катаральными явлениями со стороны верхних дыхательных путей (умеренная гиперемия зева, першение/легкая боль в горле), повышением температуры до субфебрильных цифр, которые либо через 1-3 дня проходят или на их фоне развиваются симптоматика периода разгара.
По сути, представляет собой вирусоносительство. Возбудитель локализуется в пределах кишечника/глоточного кольца и за пределы этих органов не выходит, клинических проявлений заболевания отсутствуют. Диагноз ставится на данных лабораторного обследования. Поскольку больные этой формой являются основным источником инфекции, она имеет важное эпидемиологическое значение. У больных после перенесенного инаппарантного полиомиелита вырабатывается стойкий иммунитет.
Протекает по типу острой кратковременной инфекции, длительность которой варьирует в пределах 5-10 дней. Начало заболевания чаще внезапное с симптомами гриппоподобного симптомокомплекса с умеренно выраженной интоксикацией и повышением температуры тела. Больных беспокоит недомогание, снижение аппетита, общая слабость, головная боль. У некоторых больных развивается катаральное воспаление ВДП, проявляющееся гиперемией слизистой оболочки ротоглотки и болью в горле, гипергидрозом, бледностью, адинамией. Реже появляются тошнота, рвота и признаки дисфункции кишечника.
Неврологическая симптоматика отсутствует. Эта клиническая форма имеет благоприятное течение. Форма протекает благоприятно, однако, как и пациенты с инаппарантной формой больные с абортивной формой и являются для окружающих источником инфекции, поскольку они выделяют вирус полиомиелита.
Характерно острое начало с одно/двухволновым течением. При одноволновом течении отмечается резким повышением температуры тела на 1-2-й день появляются рвота, выраженная головная боль и менингеальные знаки — ригидность затылочных мышц, симптомы Брудзинского/Кернига. В ряде случаев могут возникать признаки менингорадикулярного синдрома (гиперестезия кожи, спонтанные боли в конечностях/спине, симптомы натяжения корешков, боли по ходу нервных стволов).
Включает несколько стадий: предпаралитическую, паралитическую, восстановительную и стадию последствий (резидуальную).
Ее продолжительность 1-6 дней. В течении этого времени вирус присутствует в организме и его можно выявить в фекалиях до начала манифестации заболевания. Характерно острое начало, повышение температуры до 38-40 С, появление недомогания и общей слабости. Нередко начинается с диспептических и катаральных явлений. Затем заболевание прогрессирует, часто возникает рвота, усиливается головная боль, появляются боли в конечностях/спине. Неврологическая симптоматика развивается часто во время второй волны повышения температуры. Характерна сонливость пациента, мышечные подергивания. Симптомы поражения НС соответствуют менингорадикулярному синдрому. При объективном обследовании — вегетативные расстройства (на коже пятнистая эритема, потливость), менингеальные знаки умеренно выражены.
Зачастую параличи у больных развиваются без четко выраженного предпаралитического периода, часто в конце лихорадочного периода после снижения температуры. Предвестниками их появления может быть выраженная слабость в течение нескольких часов/дней. В зависимости от места поражения нервной системы выделяют несколько форм:
Клиника ВАПП является типичной для полиомиелита, однако преобладает спинальная клиническая форма. Характерно развитие асимметричных, в основном проксимальных вялых парезов/параличей без выраженных нарушения чувствительности с появлением ранних атрофий и стойкими остаточными явлениями. Течение ВАПП по мнению специалистов является более тяжелым, а выделение вакцинного штамма вируса продолжается на протяжении полугода.
Анализы и диагностика
В настоящее время диагностика полиомиелита из-за редкой встречаемости представляет некоторые трудности, что обусловлено частыми стертыми формами или протекающим с легкой клинической симптоматикой и отсутствием эпидемиологической настороженности. Поэтому используется двухэтапная схема постановки диагноза: предварительная диагностика, базирующаяся на результатах эпидемиологического анализа и клинических проявлениях и окончательный диагноз по результатам вирусологического (выделение вируса из слюны, кала, носоглоточной слизи, крови), серологического (анализ на антитела к полиомиелиту) — РСК, ИФА, реакция преципитации РП/реакция нейтрализации (РН) и инструментального метода (электронейромиография, МРТ спинного мозга, УЗИ головного мозга). Дифференциация типов вируса полиомиелита осуществляется методом ПЦР.
Дифференциальная диагностика полиомиелита проводится с целым рядом заболеваний в зависимости от клинической формы полиомиелита, например:
- Менингеальная форма дифференцируется с серозными менингитами другой этиологии: паротитным, энтеровирусным (ECHO/Коксаки), туберкулезным.
- Спинальная форма с полиомиелитоподобными заболеваниями, костно-суставной патологией, миелитом, полирадикулоневритом.
- Бульбарная форма с полирадикулоневритом и бульварным синдромом.
Лечение
До настоящего времени препараты, воздействующие на полиовирусы, отсутствуют. Поскольку этиотропное лечение полиомиелита не разработано, проводится патогенетическая/симптоматическая терапия. Объем терапевтических мероприятий определяется клинической формой и выраженностью синдромов заболевания, тяжестью течения и наличием осложнений. Лечение больных, независимо от формы полиомиелита проводится в стационарных условиях (в боксе инфекционного отделения).
В остром периоде — строгий постельный режим в течении 14 дней, поскольку физическая активность увеличивает риск развития осложнений. Хороший эффект оказывает применение Интерферона альфа–2b с витамином С/Е (суппозитории) и Интерферон альфа-2α в/м, обладающие противовирусным и иммуномодулирующим действием.
При выраженной головной боли, температуре, рвоте проводится дегидрирующая терапия (Лазикс, Диакарб) в сочетании с анальгетиками (Анальгин, Парацетамол). При менингорадикуляторном синдроме показаны витамины группы В (особенно В12); со 2 недели болезни — тепловые процедуры и физиотерапия.
При появлении симптомов отека мозга назначается дегидратационная терапия различной интенсивности (Диакарб, Маннитол, Фуросемид, концентрированная плазма, Лазикс), которая проводится включительно до начала восстановительного периода, т.е. на протяжении первых 2-3 недель болезни. По показаниям — сосудистые препараты (Трентал, Цитофлавин, Актовегин).
На протяжении всего паралитического периода — абсолютный покой, поскольку физическое/психическое напряжение может иметь негативные последствия. Лечение зависит от стадии болезни и носит последовательный и непрерывный характер.
К препаратам специфической терапии в какой-то степени относится Иммуноглобулин (в течение 2–3 дней по 0,5–1 мл/кг массы тела). Также показаны энергокорректоры (Элькар). С целью улучшения микроциркуляции и дезинтоксикации используются комбинации (Альбумин с Пентоксифиллином (Тренталом) или Дипиридамолом (Курантилом). Дегидратационная терапия. При болевом синдроме и гиперестезии — болеутоляющие и успокаивающие лекарственные средства (Баралгин, Кетанов).
В случаях острого отека мозга, выраженного длительно сохраняющегося болевого синдрома могут назначаться кортикостероидные гормоны (Преднизолон, Дексаметазон, Метилпреднизолон) на протяжении 20–30 дней по 1 мг/кг в сутки). При дыхательных расстройствах показано назначение ИВЛ.
Лечение при появлении первых признаков восстановления пораженных мышц направлено на восстановление двигательных функций и нормализацию проведения нервно-мышечного импульса. С этой целью за 15–20 минут до массажа/занятий ЛФК назначаются Прозерин, Дибазол, Галантамин последовательными курсами продолжительностью 20–30 суток (одновременное их назначение нецелесообразно.)
Широко используются в восстановительном периоде анаболические стероиды (Метандростенолон, Неробол, Ретаболил и др. курсами по 20 дней с интервалами 40-50 дней; ноотропные препараты (Церебролизин, Пирацетам, Кортексин); витамины группы В в комплексе (Нейрорубин) или по отдельности. Применение медикаментозных препаратов сочетают с ЛФК, физиотерапевтическими процедурам, массажем. В восстановительный период важно контролировать правильное положение туловища и пораженных конечностей, что достигается путем сна на твердой поверхности, бинтованием, наложения лонгет на конечности. Сформировавшиеся контрактуры необходимо исправлять гипсованием. При выраженных костных деформациях, стойких параличах/парезах, когда восстановление прекращается проводят протезирование.
Читайте также:


