Привычный вывих локтевого нерва
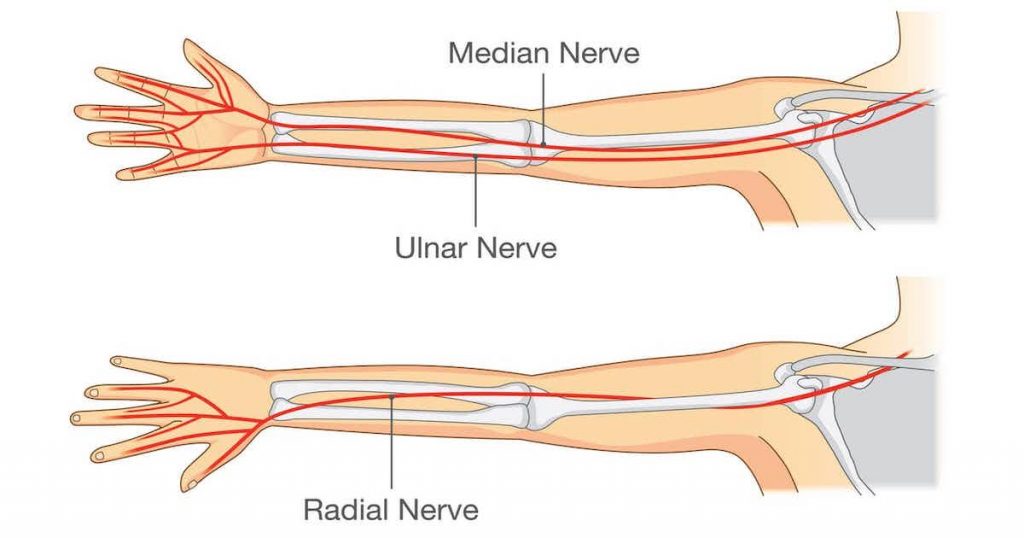
Сдавление локтевого нерва (СЛН) может возникать в двух местах: на уровне локтевого сустава и в районе запястья. СЛН на уровне локтевого сустава происходит в кубитальном канале (синдром кубитального канала). Невропатия локтевого нерва в кубитальном канале – это вторая наиболее частая компрессионная невропатия (первая по частоте невропатия связана с защемлением срединного нерва в карпальном канале). Невропатия локтевого нерва менее часто наблюдается в канале Гюйона (синдром канала Гюйона/локтевой синдром запястья).
Причины возникновения
СЛН в кубитальном канале и канале Гюйона происходят из-за повторяющегося сдавления, вследствие опоры на локти или запястья (парез велосипедиста) или продолжительной флексии локтя. Это также может произойти из-за травмы, отека, перелома, сосудистых и костных патологий/нарушений.
Частота травм, ведущих к компрессии локтевого нерва, неизвестна; однако локтевая невропатия была задокументирована после переломов дистального отдела плечевой кости, среди которых до 10% случаев сопровождались вывихом локтя, а также может развиться вследствие любой сложной травмы локтевого сустава или запястья.
Клиническая картина
Симптомы сдавления локтевого нерва включают покалывание в 4 и 5 пальцах, слабость при захвате предметов кистью, боль и повышенную чувствительность со стороны локтевой поверхности запястья, предплечья и руки, мышечную атрофию, невозможность разогнуть 4 и 5 пальцы (знак благословения).
Локтевой туннельный синдром может проявляться в разной степени выраженности:
Степень I: Слабо выраженные симптомы, такие как:
- Периодически возникающая парестезия.
- Некоторое снижение чувствительности тыльной и ладонной поверхностей пятого и медиальной части четвертого пальцев.
- Отсутствие двигательных нарушений.
Степень II: Умеренные и устойчивые симптомы, такие как:
- Парестезия.
- Гипестезия тыльной и ладонной поверхностей пятого и медиальной части четвертого пальцев.
- Легкая слабость в мышцах, иннервируемых локтевым нервом.
- Ранние признаки мышечной атрофии.
Степень III: Сильно выраженные симптомы, такие как:
- Парестезия.
- Явная потеря чувствительности на тыльной и ладонной поверхностях пятого и медиальной части четвертого пальцев.
- Значительные функциональные и двигательные нарушения.
- Мышечная атрофия глубоких мышц кисти.
- Неспособность разогнуть четвертый и пятый пальцы (знак благословения).
Симптомы синдрома канала Гюйона включают:
Физиотерапевтическое обследование
Локтевой синдром запястья: важно исключить другие диагнозы, которые могут иметь отношение к локтевому суставу. Физическое обследование включает:
- Оценка амплитуды движений запястья и пальцев.
- Мануальное мышечное тестирование мышц локтевого нерва, иннервируемых дистально от канала Гюйона.
- Сенсорное обследование кожных ответвлений локтевого нерва дистально от канала Гюйона
- Оценка атрофии глубоких мышц кисти.
- Визуализация остеоартрита, остеофитов или костных кист.
- Исследование проводимости нервов (ЭМГ).
- Если есть подозрение на перелом/вывих, обзорная рентгенограмма.
Критерии оценки
- Ограничения руки, плеча и кисти (DASH) – опросник из 30 вопросов, ориентированный на оценку функции и симптомов пациента.
- Специфическая функциональная шкала пациента (PSFS) – опросник, используемый для оценки ограничений активности и функциональных результатов пациента.
- Критерии оценки DASH – опросник, оценивающий функциональные способности пациента и тяжесть симптомов.
- Функциональная шкала верхних конечностей (UEFI) – опросник из 20 вопросов, ориентированных на выявление тяжести выполнения сложных заданий в течение дня.
Физическая терапия
- Может использоваться подход, основанный на оценке нарушений, который позволяет выявить дефицит силы, снижение амплитуды движений и проблемы, связанные с достижением функциональных целей.
- Источник боли должен лечиться совместно с нарушениями.
- После проведения лечения, проведите повторную оценку выполнения функциональных заданий, которые вызывали боль, чтобы определить эффект от лечения.
- Составьте программу упражнений, которую необходимо выполнять на дому, чтобы лечить нарушения и выполнять функциональные задания.
В исследовании, проведенном Свернловым сравнивались три вида лечения пациентов с туннельным синдромом локтевого сустава. Все три группы показали положительные результаты; контрольная группа показала такое же улучшение, как интервенционные группы.
- Протокол группы с лонгетой – каждую ночь в течение 3 месяцев пациенты надевали локтевую лонгету, которая предотвращала сгибание локтя больше, чем на 45 градусов.
- Протокол нервного скольжения – пациенты делали нейродинамические упражнения дважды в день в шести разных положениях, которые удерживали в течение 30 секунд (по три подхода); перерыв между повторениями составлял 1 минуту. Пациенты были проинструктированы как проводить эти упражнения до следующего визита к врачу, который проходил спустя 1-2 недели. Если при следующем визите к врачу не обнаруживалось симптомов, частота выполнения упражнений увеличивалась до трех раз в день с удержанием положения в течение 1 минуты (каждый день в течение 3 месяцев).
- Протокол контрольной группы – контрольная группа получала только обучающие рекомендации.
Согласно докладу об исследовании, сделанному Coppieters, назначение мобилизации суставов локтя, грудного отдела позвоночника и толчковых манипуляций ребер, а также техник скольжения/напряжения локтевого нерва в течение 6 подходов было связано со снижением боли в локтевом суставе и значительным улучшением результатов опросника, ориентированного на оценку шейного отдела позвоночника в течение не менее десяти месяцев наблюдения. Пациенты сообщали об истории возникновения симптомов в течение двух месяцев до начала физической терапии.
Дифференциальный диагноз
Должны быть осмотрены шейный отдел позвоночника и плечевой пояс, чтобы исключить диагнозы, которые могут относиться к локтевому суставу. Существует множество дифференциальных диагнозов при ущемлении локтевого нерва.
- Перелом/вывих локтя.
- Шейная радикулопатия.
- Синдром верхней апертуры грудной клетки.
- Болезнь периферических сосудов.
- Повреждение коллатеральной связки локтевого сустава.
- Ревматоидный артрит.
- Медиальный эпикондилит.
- Острый полирадикулоневрит (синдром Гийена-Барре).
- Невропатия, связанная с употреблением алкоголя (этанола).
- Боковой амиотрофический склероз.
- Опухоль верхушки легкого.
- Первичные опухоли костей.
- Периферическая полиневропатия.
Невралгия локтевого нерва представляет собой неврологическое заболевание периферической нервной системы. При этом нерв может поражаться как на одной, так и на обеих руках. Медики называют данную патологию болезнью офисных сотрудников. Сидя целый день за рабочим столом, и держа руки в согнутом положении, риск получить зажим локтевого нерва существенно увеличивается.
Причины развития неврита локтевого нерва
Причины развития множественны. Также они разнородны, диаметрально противоположные расстройства способны вызывать к жизни поражение волокон в рассматриваемой локализации. Тем не менее, у всех провоцирующих факторов есть единая особенность. Они провоцируют дегенерацию тканей, постепенное их отмирание, что и становится причиной сначала нарушения проводимости импульса, а затем полной блокады участка с невозможностью двигательной и сенсорной активности конечности. Рассмотрим виновников начала патологического процесса.
Опухоли верхних конечностей
Встречаются сравнительно редко. Речь идет как о доброкачественных новообразованиях из соединительной ткани, так и о злокачественных, раковых структурах, которые обнаруживаются еще реже. Тем не менее, даже минимального размера опухоли способны сдавить ткани и вызвать тем самым неврит локтевого нерва. Чем крупнее неоплазия, тем существеннее она давит на ткани и тем сильнее масс-эффект. Соответственно заболевание прогрессирует в разы быстрее, стремительно приводит к инвалидности и полной иммобилизации конечности.
Отдельно стоит сказать про неопухолевые структуры. Они не склонны к быстрому росту и росту вообще, не имеют солидного компонента. Это так называемые кисты — наполненные жидкостью фиброзные капсулы. Они встречаются куда чаще, компрессируют ткани с той же силой, потому также должны рассматриваться как фактор риска и при необходимости такие неопухолевые образования подлежат срочному удалению.
Воспалительные инфекционные процессы
Воспалительные процессы на местном уровне характеризуются как артрит, бурсит, периартрит и др. В зависимости от того, какая часть сустава или околосуставной поверхности вовлечена в патологический процесс. Все они, так или иначе, способны привести к воспалению тканей и невриту локтевого нерва. Если не проводить лечение, инфекция распространяется экспансивно, затрагивая все структуры. С другой стороны, отечные ткани вызывают сдавливание, компрессию и только усугубляют течение расстройства. Учитывая, насколько агрессивные агенты обычно вызывают воспаления (стафилококки, стрептококки, пиогенная флора и прочие), становится понятно, насколько опасно это явление.
Ревматоидный артрит
Наиболее частый вариант несептического воспалительного поражения. Сопровождается поражением хряща, что в конечном итоге заканчивается невритом локтевого нерва из-за нарушения нормального анатомического положения структур сустава, нарушением анатомической конфигурации на местном уровне. Восстановление в запущенных случаях возможно только оперативным путем и то не всегда. Даже хирургия не всегда способна скорректировать состояние.
Прочие аутоиммунные заболевания
Некоторые системные поражения организма косвенным путем обуславливают названное заболевание. Например, системная красная волчанка, прочие патологические процессы. Они не лечатся достаточно эффективно, но их можно держать в узде. При достаточной компенсации расстройства есть все шансы на комплексное восстановление и устранение симптоматики поражения тканей верхних конечностей.
Травмы локтя или же руки в целом
Переломы, ушибы (несколько реже), также и вывихи. Все те изменения, которые могут привести к нестабильности верхней конечности и нарушению нормального анатомического состояния таковой. Вариантов здесь множество.
Не всегда такие отклонения заметны самому пациенту. Достаточно незначительного смещения структур, чтобы привести к сужению кубитального канала. Этого достаточно для становления болезни. Посттравматический неврит локтевого нерва должен быть исключен сразу же, после выявления повреждений. При этом порой нарушение развивается не сразу. Необходимо динамическое наблюдение хотя бы в течение нескольких месяцев после полного разрешения проблемы и в течение всего периода лечения основной травмы.
Длительные статические нагрузки
Сюда относятся разные факторы. Например, сидение с опорой на локти, долгое нахождение конечностей в одном и том же согнутом положении. Неудобная поза во время ночного сна и прочее. При развитии неврита локтевого нерва изучаются привычки пациента, после чего такие факторы, которые усугубляют нарушение, исключаются, корректируются.
Динамические нагрузки
Обычно в связи с реализацией профессиональных обязанностей. Еще чаще речь идет о работниках физического труда. Под динамическими нагрузками имеют в виду постоянную рутинную активность с высокой нагрузкой на суставы рук. Сюда можно отнести механические переносы грузов, особенно тяжелых или же постоянные однотипные движения. Часто однотипные движения совершают работники цехов, предприятий или же музыканты.
Гормональный дисбаланс
В качестве причины встречается крайне редко. Но возможно и такое.
Возрастные изменения в организме пациента
В группе повышенного риска находятся пациенты в возрасте 45+. Изменения структурного характера — естественны, они результат старения организма. Необходимо проходить регулярные профилактические осмотры и не перегружать организм физически.
Причин множество. Возможно сочетание нескольких отдельных провоцирующих факторов.
Симптоматика, клиническая картина расстройства
Симптомы развиваются постепенно, стремительное становление клинической картины, как правило, нетипично для заболевания. Среди проявлений нарушения:
- Болевой синдром
Болевые ощущения на начальном этапе слабые, едва заметные. Потому больной не придает большого значения происходящему. По мере прогрессирования расстройства, дискомфорт становится все сильнее. Локализуется на уровне локтя, иррадиирует по задней поверхности предплечья в кисть, может двигаться в обратном направлении, к плечу, что встречается несколько реже. Интенсивность боли высокая, неприятное ощущение становится более явным при попытках разогнуть руку, совершить любое движение. Кроме того, сильнее боль в утренние часы. Обычно это связано с положением во время отдыха. Физическая активность становится невозможной, пациент оказывается ограничен в повседневной деятельности.
- Ощущение распирания в области кубитального канала
Дискомфорт не болевого характера. Больным кажется, будто в области поражения находится инородный объект, который мешает двигать рукой и остается там на протяжении всего времени. Ощущение распирания обычно связано с местным воспалительным процессом или отечностью. Они неминуемо присутствуют при становлении отклонения и его остром течении. В хронический период симптом отступает или вовсе сходит на нет.
- Снижение чувствительности
Постепенное. Чувствительность падает на уровне предплечья. Человек при прикосновении к кожным покровам сначала ощущает тактильные раздражители вяло, недостаточно, а затем и вовсе утрачивает способность различать прикосновения. Нарушение сенсорной функции касается ладони, пальцев. Больной постепенно утрачивает способность чувствовать. На полную потерю сенсорной функции уходит до нескольких лет, в тяжелых случаях все происходит намного быстрее. Восстановление возможно на ранних стадиях. При этом если окончания и клетки начали отмирать, полного восстановления чувствительности уже ждать не приходится.
- Слабость в руке
Становится очевидна при попытках взять тяжелый предмет и поднять его. В особо запущенных случаях таким предметом становится стакан с водой. Хват становится слабым, человек не способен не только поднимать объекты определенного веса, но и даже зафиксировать предметы в руке, сжать их. Это типичный симптом рассматриваемой болезни. Также один из факторов становления инвалидности. На начальных стадиях изменение обнаруживается посредством рутинного исследования с помощью специального приспособления, которое человеку предлагают сжать.
- Нарушения двигательной активности
Речь идет о широком круге патологических проявлений. В частности, имеет место замедление процесса сгибания и разгибания руки. Человек выполняет действие, но гораздо медленнее и с большими усилиями. Затем падает амплитуда движения, а потом, когда процесс достигает условного пика, расстройство становится критическим. Двигать рукой пациент уже не в состоянии. Физическая нагрузка при остром локтевом неврите невозможна в принципе, на этапе подостром и при переходе в ремиссию она ограничена, если же нет — ее ограничивают искусственно, чтобы не спровоцировать обострения. Это мера вторичной профилактики.
- Ощущение бегания мурашек по руке
Результат поражения тканей. Неврит локтевого нерва сопровождается эпизодами бегания мурашек. Это не постоянный симптом. Тем не менее, переносится этот признак тяжело, он доставляет немало дискомфорта пациенту.
- Возможен подъем температуры тела
При инфекционных поражениях такое проявление обнаруживается особенно часто. Практически всегда. Уровень гипертермии разнится от случая к случаю. Цифры варьируются в широком пределе: от легкого субфебрилитета до показателей свыше 39 градусов. В зависимости от распространенности изменений и степени поражения септическим агентом. На фоне аутоиммунных расстройств такое тоже возможно, поскольку развивается пусть и ложная, но иммунная реакция. Однако в таком случае гипертермия нестойкая, быстро формируется и столь же стремительно отходит.
- Нарушения тонуса мускулатуры
В частности, слабость мышц, постепенная атрофия мускулатуры, поскольку импульс не проходит к мышцам и не стимулирует сокращений. На ранних стадиях заболевания возможен гипертонус, когда мышцы напряжены. При этом сократимость не изменяется, силы пораженной руке гипертонус не добавляет, скорее наоборот.
Клиническая картина в полном объеме присутствует у всех пациентов, но в разной степени. Чем запущеннее случай, чем дольше заболевание существует, тем сильнее симптоматика. Примечательно, что на конечных этапах проявления болевого характера практически отсутствуют. Это результат отмирания нервных тканей.
Симптомы заболевания
Симптомы невропатии во многом зависят от локализации поражения.
Если нерв сдавливается в области локтевого сустава, пациенты отмечают:
- локальную боль, распространяющуюся на предплечье и кисть в области мизинца;
- местное ощущение жжения и покалывания;
- снижение чувствительности;
- слабость мышц.
Если вовремя не начать лечение поражения, со временем развивается атрофия мышц.
При сдавливании нерва в области кисти, отмечают следующие симптомы:
- боль в области первых трех пальцев руки;
- временные нарушения чувствительности;
- усиление болевого синдрома ночью;
- нарушение сгибания мизинца и безымянного пальца;
- атрофия мышц, уменьшение размера кисти.
Поражение нерва в этой области также известно как локтевой синдром запястья. Из-за особенностей расположения нерва, симптомы проявляются именно в области запястья.
Как обнаружить неврит локтевого нерва
Диагностика проводится специалистами по ортопедии, неврологии, травматологии. По необходимости могут привлекать и других врачей. Вопрос зависит от конкретной клинической ситуации и решается индивидуально. Среди методов обследования больных:
- Устный опрос и исследование жалоб человека. Это основной способ выявления полной клинической картины. Без этого невозможно составить полную схему и выдвинуть гипотезы относительно сути расстройства.
- Сбор анамнеза. Исследуются факторы, которые могли бы стать причиной развития неврита локтевого нерва. Сюда входят такие моменты, как характер профессиональной деятельности, повседневная активность в быту, привычки, в особенности вредные. Также поза во время ночного сна, степень физической нагрузки каждый день, семейная история болезней. Вопрос этиологии решается посредством выявления этих факторов.
- Физикальное исследование. Пальпация пораженной области. При физическом воздействии на определенные точки-триггеры возникает резкий эпизод боли, который сходит на нет спустя несколько секунд. Это типичное проявление неврита локтевого нерва.
- Не лишним считается и визуальная оценка пораженной области. Врач, взглянув на локоть, обнаруживает отечность, припухлость, изменение анатомической формы. Далее нужно уточнять, что стоит за этими изменениями.
- Рентгенография локтевого сустава. Дает представление о состоянии костных структур, также самого хряща. Однако это рутинная методика, она информативна далеко не всегда. При недостаточном количестве информации имеет смысл прибегнуть к более современным модификациям.
- КТ. Компьютерная томография годится в большей мере для визуализации костей и хрящевой ткани, но практически непригодна для диагностики поражений мягких тканей. В таком случае потребуются дополнительные методы.
- Отличным способом обследования считается МРТ. Эта методика визуализирует мягкие ткани, а также хрящ, дает куда больше информации. Зачастую именно этот способ позволяет установить диагноз или верифицировать его.
- Миография. Исследование, задачей которого является исследование состояния мускулатуры. Применяется для косвенного подтверждения диагноза. В изолированном виде не применяется, поскольку дает только часть полезной информации врачу.
- Анализ крови общий. Кровь исследуется, чтобы исключить инфекционные воспалительные процессы. Особо специалистов интересуют показатели лейкоцитов. СОЭ. В меньшей мере эозинофилов и прочих уровней.
- Биохимическое исследование крови. Выявляются СРБ, С-реактивный белок, щелочная фосфатаза. Все то, что могло бы стать признаком аутоиммунного поражения тканей.
По необходимости отдельные исследования могут проводиться неоднократно. По потребности и исходя из целей диагностики.
Диагностика
Кроме внешнего осмотра и сбора анамнеза, могут потребоваться некоторые дополнительные диагностические процедуры. Существуют специальные тесты, по которым неврологи могут определить, что поражён именно локтевой нерв. Дифференциальная диагностика может потребоваться с поражением лучевого нерва.
Для определения степени поражения мускулатуры может потребоваться электромиография, которая доступна каждому. При необходимости, а также если диагноз сомнителен, врач может предложить пройти МРТ.
Методы лечения неврита локтевого нерва
Лечение, преимущественно, консервативное. Проводится медикаментозным путем. Применяются препараты нескольких фармацевтических типов:
- Противовоспалительные нестероидного происхождения: Кеторол, Нимесулид, Найз, Диклофенак и прочие (в зависимости от эффективности и переносимости того или иного наименования). Как и следует из названия группы, они устраняют воспалительный процесс и купируют отечность.
- Препараты кортикостероидного ряда. Используются в качестве более мощной альтернативы противовоспалительным медикаментам. Сюда относят Преднизолон и Дексаметазон. Они применяются короткими курсами, поскольку вызывают массу тяжелых побочных эффектов и в целом переносятся довольно тяжело.
- Анальгетики. Препараты нового поколения для устранения болевого синдрома. К несчастью, неврит локтевого нерва, его симптомы, практически невосприимчивы к стандартным препаратам-анальгетикам.
- При крайне тяжелом болевом синдроме, который не снимается анальгетиками, используются новокаиновые блокады. Они устраняют дискомфорт на время.
Препараты используются как в форме таблеток, так и в форме мазей для местного применения. Задача медикаментозного лечения — устранить основные симптомы патологического процесса. Далее в дело вступают вспомогательные методики коррекции.
После устранения острого состояния — возможно проведение физиотерапии. Используются различные методы: электрофорез, магнитотерапия и прочие. Вопрос решает физиотерапевт, изучив анамнез и историю болезни человека. В остром состоянии физиотерапия не назначается.
После перехода расстройства в состояние стойкой ремиссии показана лечебная физкультура. ЛФК призвана восстановить нормальное питание тканей на местном уровне, привести состояние конечности в норму. Комплекс упражнений лучше уточнять у специалиста по ЛФК и подбирать индивидуально.
Также в период восстановления после неврита локтевого нерва показан массаж. Он восстанавливает кровоток, снимает остаточные воспалительные явления, снимает гипертонус мускулатуры.
На протяжении всего периода лечения назначается дозированная нагрузка на пораженную руку. На начальном этапе это полная иммобилизация, использование бинтов. В дальнейшем — определенная физическая активность. Также необходимо менять образ жизни, профессиональной деятельности. Поскольку в дальнейшем даже при самом качественном лечении возможен и даже вероятен рецидив. Задача лечения, в том числе заключается в устранении первичного фактора.
Если человек продолжает носить тяжести, о полном восстановлении остается только мечтать.
Как предотвратить становление патологического процесса
Профилактические мероприятия представляют определенные сложности, особенно, если профессиональная деятельность человека связана с гиподинамией или физическими перегрузками. Необходимо придерживаться базовых рекомендаций:
- Каждые 30 минут делать перерывы и легкую гимнастику. Это касается тех, кто постоянно находится в одном положении. Разминка позволяет скорректировать кровоток.
- Лицам, занятым физическим трудом необходимо пересмотреть характер профессиональной деятельности. Как бы трудно это не было.
- Стоит избегать переохлаждений. Воспалительные процессы провоцируются, в том числе банальными простудами. В качестве осложнения.
- Нужно держать иммунитет в тонусе.
- Рекомендуется отказаться от курения, потребления спиртного.
- Важно проходить профилактические осмотры. Хотя бы раз в полгода.
Профилактика
Ни для кого не секрет, что предупредить заболевание гораздо легче, нежели его лечить. Для профилактики невралгии необходимо тщательно следить за своим здоровьем:
- при работе за компьютером необходимо регулярно делать небольшие перерывы для выполнения физических упражнений;
- нужно следить за тем, чтобы руки не оставались в согнутом положении долгое время;
- необходимо избегать переохлаждения;
- правильное сбалансированное питание, богатое витаминами и микроэлементами помогут надолго сохранить здоровье мышечных и нервных волокон.
Бережное отношение к своему здоровью и выполнение несложных рекомендаций позволят предотвратить повреждения локтевого нерва.
В травматологии по частоте возникновения вывих локтя занимает второе место. Чаще всего его выявляют у детей младше трех лет и лиц молодого возраста. По статистике, среди всех вывихов повреждения локтевого сустава составляют 18-27%.
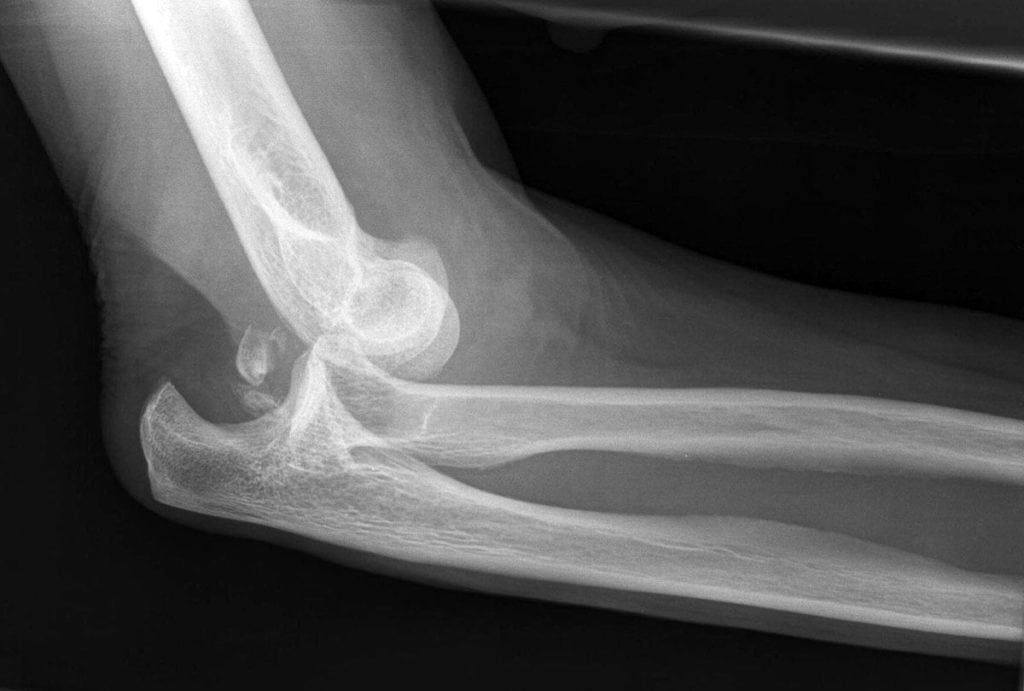
Локтевой сустав образован тремя костями: плечевой, лучевой и локтевой. Первая формирует головку, две остальные – суставную впадину. Снаружи сочленение окружено плотной соединительнотканной капсулой и укреплено связками.
Виды вывихов
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Они бывают самыми разнообразными: смещаться может одна или несколько костей, причем как в переднем, так и в заднем направлении. Тактика лечения отличается при разных видах травм, важно уметь их различать.
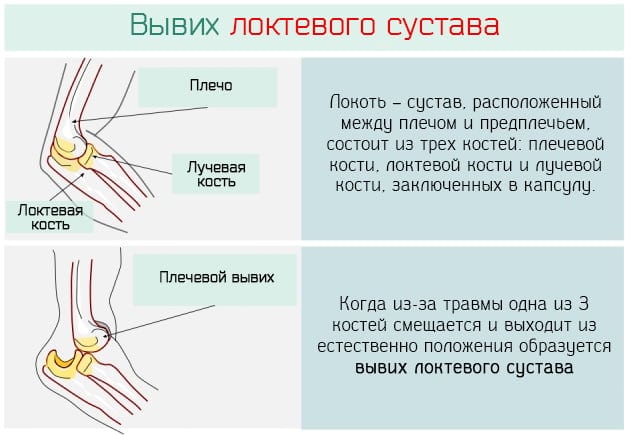
Не путайте вывих с подвывихом локтевого сустава. Для первого характерно смещение костей относительно друг друга с разрывом суставной капсулы. При подвывихе кости смещаются незначительно, а головка не выходит за пределы суставной впадины. Капсула остается целой.
Таблица 1. Классификация
| Вид | Описание | |
| По количеству смещенных костей | Вывих обеих костей | Для патологии характерно одновременное смещение костей предплечья |
| Смещение локтевой кости | У взрослых встречается редко. Чаще всего выявляют у детей дошкольного возраста | |
| Смещение лучевой кости | Возникает крайне редко. Гораздо чаще головка лучевой кости смещается частично, что приводит к образованию подвывиха. | |
| По направлению | Задний | Составляет около 90% всех случаев. Формируется при резком падении на разогнутую руку. Довольно часто сочетается с переломом венечного отростка |
| Передний | Встречается редко. Возникает вследствие сильного удара по согнутой в локте руке. Нередко осложняется повреждением периферических нервов и плечевой артерии | |
| Боковой | Возникает вследствие резкого удара по боковой поверхности локтя. Характеризуется смещением одной или обеих костей предплечья внутри или снаружи. Может сопровождаться повреждением локтевого или срединного нерва. | |
| По наличию осложнений | Неосложненный | Происходит смещение с разрывом суставной капсулы, но кости, нервы, сосуды, близлежащие мягкие ткани остаются целыми |
| Осложненный | Наиболее частыми осложнениями являются повреждения локтевого нерва, плечевой артерии, переломы венечного отростка локтевой и надмыщелков плечевой кости. |
Подвывихи локтевого сустава у ребенка чаще всего случаются в возрасте менее трех лет. Причиной являются резкие дерганья или попытки родителей удержать малыша за руку при падениях.
Симптомы и методы диагностики
Типичными признаками патологии являются резкая боль с нарушением подвижности локтя. Довольно часто деформацию в области локтя можно увидеть невооруженным глазом. При повреждении нервов пострадавший отмечает онемение в области верхней конечности. В случае сдавления сосудов у больного отсутствует пульс в нижней части руки.
Для диагностики врачам обычно хватает клинических симптомов, осмотра пациента. С целью подтверждения диагноза больному делают рентгенографию локтевого сустава в двух проекциях. Исследование позволяет визуализировать смещение, выявить сопутствующие переломы. Рентгенографию выполняют до вправления и после него.
При подозрении на наличие осложнений больному требуется более объемное обследование. Пациента направляют на консультацию к невропатологу, делают пульсометрию, УЗИ, артериограмму, электромиографию, другие исследования.
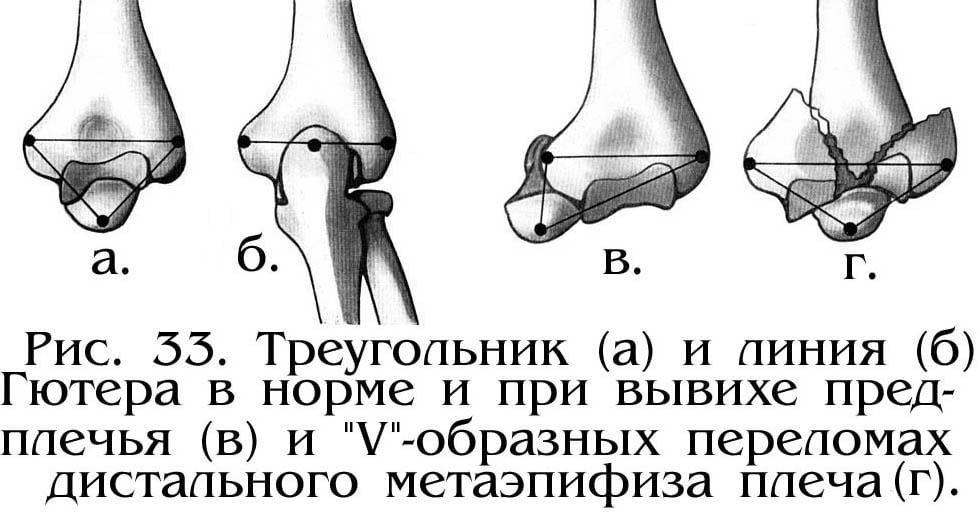
При диагностике вывихов важными внешними ориентирами служат локтевой отросток и надмыщелки плечевой кости. Когда рука разогнута, все они располагаются на одной прямой, образуя линию Гютера. При сгибании локтя под прямым углом они образуют равносторонний треугольник Гютера. При смещении эти три точки располагаются неправильно, асимметрично.
Лечение
Вправлять вывих имеет право только квалифицированный травматолог после рентгенографического исследования. Ни в коем случае не пытайтесь делать это самостоятельно или просить об этом близких. Так вы рискуете усугубить свое состояние, спровоцировать развитие тяжелых осложнений.
Самостоятельно можно предпринять некоторые осторожные шаги, которые немного облегчат состояние больного, помогут благополучно доставить его в медицинское учреждение. Давайте выясним, как оказать первую помощь при подобной травме.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для облегчения болей к пострадавшей конечности можно приложить пакет со льдом, по возможности дать обезболивающее. Перед транспортировкой руку необходимо обездвижить.
Способ иммобилизации зависит от вида вывиха:
- задний. Верхнюю конечность обездвиживают с помощью специальной косыночной повязки;
- передний. Для иммобилизации используют лестничную шину. При ее отсутствии выпрямленную руку фиксируют подручными средствами.
Поскольку подобные травмы обычно сопровождаются рефлекторным спазмом мышц, вправлять их лучше под наркозом. После процедуры на верхнюю конечность накладывают гипсовую лонгету на 1-3 недели. После снятия гипса больному назначают курс физиотерапии, другие необходимые реабилитационные мероприятия.
При отсутствии медицинской помощи вывих уже через 2 недели осложняется развитием оссификации. После этого вправить его уже не получится — вам потребуется операция. Ни в коем случае не тяните с обращением к врачу.
Пациент лежит на спине, а его рука отведена в плечевом суставе и слегка согнута в локте. Врач большими пальцами надавливает на плечевой сустав спереди назад, одновременно толкая локтевой отросток вперед. В это время ассистент выполняет тягу по длине и сгибание предплечья. После вправления сустав иммобилизируют под острым углом.
Больной лежит на спине с прямой рукой. Ассистент, выполняя тракции по длине, медленно сгибает предплечье. Врач большими пальцами толкает плечевую кость вперед, одновременно двигая предплечье назад. Вправив вывих, конечность фиксируют под тупым углом.
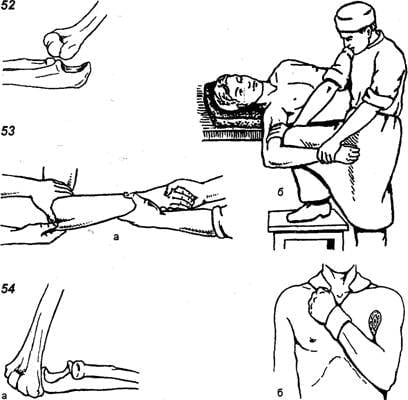
Если вывих не удается вправить закрытым методом, больному требуется оперативное вмешательство. Если восстановить структуру сустава открытым способом невозможно, пациенту выполняют артропластику. В тяжелых случаях врачи могут рекомендовать артродезирование: фиксирование и обездвиживание сустава.
Изолированные вывихи лучевой кости тяжело поддаются вправлению. Даже при успехе процедуры кость не всегда удается удержать в нужном положении. Поэтому патологию зачастую лечат путем открытого вправления с пластикой кольцевидной связки. При рецидивирующих вывихах лучевую кость могут фиксировать спицами на срок до 3 недель.
После снятия гипса больному назначают физиотерапевтические процедуры, массаж, лечебную физкультуру и т. д. Восстановление при вывихе локтевого сустава займет около месяца. Как правило, человек уже через 20-30 дней может вернуться к привычному образу жизни.
В реабилитационном периоде больным категорически противопоказаны тепловые процедуры. Они приводят к быстрой оссификации и грубым нарушениям подвижности локтевого сустава.
Осложнения
Неприятные последствия вывиха локтевого сустава могут быть обусловлены поражением сосудов, нервов или длительным сдавлением руки гипсом. Продолжительная иммобилизация обычно приводит к стойким контрактурам – нарушениям сгибания и разгибания локтя.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


