Пяточная стопа какой нерв поражен
Боль в подошвенной части пятки может быть вызвана синдромом пяточной боли, повреждением плантарной фасции, атрофией жировой подушки, стрессовым повреждением (перелом) пяточной кости, проксимальным плантарным фасцитом, дистальным плантарным фасцитом, плантарным фиброматозом, тендинитом сухожилия длинного сгибателя большого пальца, опухолью пяточной кости, сдавлением нерва или повреждением.
Синдром пяточной боли (с пяточной шпорой или без)
Наиболее общая причина - воспаление проксимальной порции плантарной фасции. Это частое условие, которое может случиться в любом возрасте, чаще от 40 до 60 лет, у мужчин и женщин одинаково. Обе стопы поражаются в 15% случаев. Частые причины: повышение активности, длительное стояние, недавнее увеличение веса, ожирение.
Мягкие ткани, окружающие подошвенную верхушку пятки включают в себя гладкую кожу, покрывающую фиброзно-жировую подушку, глубоко под которой лежит плантарная фасция.
Кожа и жировая подушка приспособлены для трения и ударов. Плантарная пяточная подушка - пористая, пронизанная сеткой с фиброэластичными перегородками и содержит подкожный жир. Наиболее глубокая часть перегородок сливается с глубокими фиброзными структурами, которые лежат на подошвенной верхушке пятки. Поверхностная часть перегородки смешивается с поверхностной фасцией. Такое строение позволяет поглощать ударные силы от земли величиной до двойного веса тела, которые случаются при ударе пяткой о землю. Пяточная подушка примерно 18 мм толщиной у взрослых, чаще немного толще у мужчин, атрофируется с возрастом, при ревматоидных заболеваниях и при заболеваниях периферических сосудов.
Плантарная фасция (плантарный апоневроз) является жесткой многослойной неэластичной фиброзной пластинкой, состоящей из коллагена 1го типа. Он треугольный по форме с вершиной, направленной проксимально. Вершина происходит (исходит) от медиальной части бугристости пяточной кости, где наиболее глубокие волокна сливаются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
В области метатарзофалангеальных суставов плантарная фасция разделяется на 5 пучков, каждый пучок далее делится на поверхностную и глубокую части:
Поверхностная часть идет вертикально до соединения с более глубокими слоями дермы плантарной кожи, которая покрывает метатарзофалангеальные области. Самые глубокие слои каждого из 5 пучков расщепляются на медиальную и латеральную порции, которые окружают оболочки сухожилий сгибателей пальцев, и внедряются в дорсальный периост в основании проксимальных фаланг. Благодаря этому механизму плантарная фасция находится под напряжением, всякий раз, когда пальцы разгибаются или сгибаются в плюснефаланговых суставах, сохраняя потенциальную энергию и способствуя механизму лебедки в поздней стадии опоры: центр гравитации тела смещается вперед через перенос тела стопой, стопа начинает ре-супинацию и плюснефаланговые суставы начинают разгибаться. Повышение напряжения в неэластичной плантарной фасции тянет подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, увеличивая высоту продольного свода и переводя стопу из мобильного адаптера на ригидный уровень.
Патология
Продолжающаяся и непрерывная тракция плантарной фасции вызывает воспаление, отек и боль, особенно в месте ее прикрепления в медиальной части бугра.
• Нормальная пронация связана со снижением высоты медиального продольного свода и относительным удлинением стопы.
• Чрезмерная пронация является компенсацией варуса заднего отдела стопы, мобильной полой стопы и аномалий нижней конечности. Когда пронация чрезмерна, относительное удлинение стопы при переносе веса подвергает плантарную фасцию постоянному напряжению в течение всей фазы опоры и увеличивает растяжение составных частей.
• Недостаточная пронация происходит в случаях некомпенсированного варуса заднего отдела стопы и фиксированной полой стопы. Отсутствие нормальной пронации в середине фазы опоры означает, что плантарная фасция находится под постоянным напряжением весь период опоры из-за механизма лебедки.
• Ожирение усиливает любую тенденцию к повышению напряжения в месте начала фасции, обостряя влияние патомеханических факторов и увеличивая силы компрессии на жировую подушку пятки.
• Уменьшение толщины и упругости подушки с возрастом, при сосудистых и ревматических заболеваниях ведет к болям и образованию шпоры или биомеханических аномалий.
Считается, что повторение чрезмерных напрягающих сил создается при ходьбе или стоянии, это вызывает изменение в фасции в виде острого или хронического воспаления. Если воспаление затрагивает всю фасцию , говорят о плантарном фасците, если только пятку, то о пяточной боли. Хроническое воспаление включает некроз коллагена, ангиофибробластную дисплазию (чрезмерный рост локальной фиброзной ткани и кровеносных сосудов), хондроидную метаплазию (трансформация в ткань, похожую на хрящевую) и возможно кальцификацию, особенно в точке начала. В некоторых случаях, первая ветвь латерального плантарного нерва, известного как нерв Бакстера, может ущемляться фиброзной тканью.
Там, где воспаление затрагивает периост медиальной части пяточного бугра, возникает энтезопатия (внедрение связки или фасции в костную поверхность называется энтензис).
Натяжение пяточного периоста коротким сгибателем пальцев и проксимальной частью плантарного апоневроза стимулирует образование новой кости в этой точке, формируется шпора. В начале формирования пяточная шпора очень болезненна, позже становится асимптоматической, т.к. снижается тракционная сила плантарного апоневроза. 16% людей со шпорой не имеют болей, 50 % людей с болями в пятке не имеют шпоры.
Клиническая картина
При осмотре часто выявляется тугость ахилла, вследствие близости анатомической связи пяточного сухожилия и подошвенной фасции. Врач может вызвать боль, вызывая растяжение подошвенной фасции одной рукой посредством пассивного разгибания, или дорсифлексии , пальцев в плюснефаланговых суставах, при этом пальпируя вдоль медиального пучка плантарной фасции пальцем другой руки от дистальной части к проксимальной. Исследователь нажимает непосредственно на начало плантарного апоневроза с медиальной стороны пяточного бугра. Пациент отмечает боль в этом месте.
Диффдиагноз синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, когда наблюдается отек и воспаление в центре подошвенной пяточной области.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Нейропатия от сжатия (ущемления, компрессии), вызывает отраженную боль в пятке. Волокна корешка нерва S1 травмируются соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматоидные болезни: в 1м из 50 случаев РА отмечается плантарная энтезопатия и пяточная боль.
Другие причины плантарной пяточной боли.
Нейропатия при сдавлении. Сдавление медиального пяточного нерва или первой ветви латерального плантарного нерва могут вызвать упорную боль в пятке. Боль локализуется медиально, острая, как электрическая, может иррадиировать вверх по нижней конечности. Чрезмерная пронация стопы вызывает повторяющуюся микротравму, хронический фиброз нерва и парестезии. В острых случаях требуется хирургическая декомпрессия и иссечение.
Радикулопатия корешка S1. Проксимальная компрессия S1 может вызвать отраженную боль в месте распространения медиального плантарного нерва.
Лечение подошвенной пяточной боли.
Лечение состоит в устранении причин, снижении боли, разрешения механических и других патологий.
Различные консервативные меры позволяют в 4х из 5 случаев достигнуть полного восстановления через 6-9 мес. Упорные боли в одном случае из 5.
Пяточная стопа – это патология, что формируется в результате паралича трехглавой мышцы голени. Расстройство не дает больному активно сгибать ногу. Возникновение пяточной стопы обусловлено рубцеванием, стягиванием разгибательной подошвы после травмирования, ожога, ранения мягких частей ткани. Часто заболевание врожденное.

Что такое и симптомы
Особенность деформации — невозможность сгибать ровно по линии сустава Шопара. Затруднительны повороты внутрь пяточной кости. Формирование патологии коррелирует с поражением икроножных мышечных структур. Болезнь со временем приводит к нарушению равновесия сил в сагитальной области. В результате задняя часть подошвы размещается в положении крайнего сгиба.
Болезнь имеет несколько разновидностей, симптомов:
- опорная часть находится в полностью разогнутом состоянии;
- яркая выраженность экскавации продольного свода;
- вальгусная деформация;
- варусное искажение конечности.

При поражении какого нерва развивается
Невропатия большеберцового нерва лежит в основе патогенеза пяточной стопы. Поражение данной структуры приводит к дисфункции мышц голени, отвечающих за сгибание/разгибание опорного органа. Диагностика расстройства заключается в использовании методов рентгенографии, УЗИ, МРТ. Поражение нервного очага делает невозможным процесс супинации.
Выраженная атрофия влияет на глубокий свод стопы человека, выступающую пятку. Больному характерна трудная походка, боли в области ног. Распространенные причины невропатии:
- перелом голени;
- вывих сустава голеностопа;
- тяжелые формы повреждения сухожилий;
- растяжение связок в области стопы;
- частые спортивные травмы ног;
- диагностирование различных патологий суставов (ревматоидные формы артрита, подагра.);
- протекание воспалительных процессов в нерве;
- дисфункция обмена веществ на клеточном уровне.
Аккумулирование анамнеза лежит в основе диагностики большеберцового нерва. Процедура фиксирует четкие факторы травмирования, перенапряжения сустава. Не останутся без внимания дисфункции эндокринной системы, ортопедические заболевания. Подробный анализ исследования неврологом позволит выявить степень развития болезни.
Симптоматика расстройства нерва имеет ярко выраженный характер. Протекание патологии представлено синдромами:
- развитие невропатии подколенных ямок, передвижения ногой, пальцами вниз — нарушенные;
- ходьба, делающая упор на пятку, в момент активности стопа не перекатывается на носок, в результате образуется атрофия мышечных структур;
- когтистая лапа;
- ахилловый рефлекс снижается;
- отсутствие тактильной чувствительности.
Кальканодиния представляет невропатию пяточных ветвей большеберцового нерва. Патологическое состояние возникает вследствие прыжков на пятку с высоты, продолжительной ходьбы. Ношение ботинков, шлепанцев с тонкой подошвой может спровоцировать расстройство. Заболевание сопровождается болью в стопе, онемением, гиперпатией.
Лечение недуга заключается в использовании эффективных медикаментозных средств. Используется блокада триамцинолоном, дипроспаном. В терапевтическую схему включаются фармакологические вещества, для оптимизации метаболизма, кровотока нерва (уколы B1,В12, В6). Действенное средство — никотиновая кислота. Для выявления, устранения патологии используются методы:
- Консультация у невролога.
- Блокада триггерных точек.
- Лфк при неврите.
- Электромиография (эмг).
- Проведение массажа классического для нижних конечностей.
- Детализированное обследование у нейрохирурга.
- Купирование периферического нерва.
- Прохождение электронейрографии.
- Наблюдение у травматолога, пяточные стопы при поражении нерва лечатся системно.

Методы лечения пяточной стопы у ребенка
Лечение пяточной стопы у ребенка (при грудном вскармливании) проводится под четким контролем врача. Госпитализация больных осуществляется в отдельных случаях. Соблюдение утвержденных правил — основа для выздоровления младенца:
- употребление обезболивающих препаратов и противовоспалительных средств, параллельно назначают витаминные комплексы, надежно поддерживающие работоспособность неокрепшего организма ребенка;
- выполнение оздоровительных лечебных упражнений, легкие формы массажа снимают боль, ускоряют выздоровление, нагрузки согласовываются с профессиональным ортопедом;
- дополнительное бинтование, накладывание повязок облегчает походку, устраняет перегрузки стопы;
- прием целебных ванн, вода в тазу должны быть теплой, для снятия воспаления добавьте отвар из ромашки.
Консервативные способы лечения пяточной стопы редко дают положительный результат. Если недуг образовался в результате полиомиелита, поможет шина из гипса, пластмассы. Изделие накладывается в эквинусном положении ноги. Приобретение ортопедической обуви осуществлять со специалистом. Допускается косок под пятку в размере 2-х см. Растяжение трехглавой мышцы будет исключено. Восстановление пораженных мышц ускорено.
Операция позволяет восстановить активное сгибание в голеностопе сустава. Техника проведения хирургического вмешательства имеет особенности:
- выполнение надреза в наружной части поверхности нижней части ноги;
- выделение сухожилия малоберцовой мышцы;
- прошивание соединительной ткани нитью шелка;
- реализация надрезов по внутренней части пятки (вдоль подошвы);
- в медиальные разрезы на пятке выводят сухожилия.
У новорожденных детей пяточный вид стопы устраняется при помощи гипсовых повязок регрессирующего спектра действия. Манипуляции улучшают позицию подошвы во время сгиба. Терапевтические процедуры осуществляются на протяжении нескольких недель. На ранних стадиях патологического состояния накладывается шина. Изделие фиксирует стопу в противоположной позиции.
В большинстве случаев после операции медики изготавливают специальный ортопедический аппарат до высоты колена. Устройство ограничивает сгибание в голеностопном шарнире. Через 360-400 дней пациент может без проблем пользоваться обувью с коском, компенсирующим укорочение. На протяжении 60-и дней выполняются упражнения по укреплению задней группы мышечных структур на голени.
Перед началом лечения необходимо в полной мере продиагностировать организм больного, определить степень расстройства опорно-двигательного аппарата. Состояние мышц может проинформировать доктора о причинах развития патологии. Четкое выявление факторов заболевания позволит подобрать эффективную терапевтическую схему. Не затягивайте с недугом, лечите своевременно!
Возможные осложнения
Осложнения пяточной стопы у новорожденного возникают при отсутствии лечения, при некорректной терапии. Распространенные варианты усугубления расстройства:
- возрастание боли, когда ребенок встает с постели, делает первые шаги;
- голеностопный сустав отекает, воспаление затрагивает лодыжки и подошвы;
- выворачивание подошвы во внутреннюю часть, больной не может наступить на пятки;
- вследствие деформации увеличивается нагрузка на большой палец, форма осложнения приводит к развитию артрита, артроза суставов;
- развитие невромы (повреждение стволов);
- наличие нагноения кожного покрова (опасное последствие);
- дисфункция чувствительности ступни.
Снижение качества жизни – главное осложнение при пяточной стопе. Многие люди передвигаются на незначительные расстояния при помощи костылей. Систематические боли в области ног существенно снижают боли в пяточной области. Больной человек становится раздражительным, депрессивным и асоциальным. В момент обострений необходимо качественное неврологическое лечение.
Сущность деформации заключается в сгибании стопы по линии сустава Шопара с одновременным поворотом внутрь таранной и пяточной костей в голеностопном суставе и незначительным поворотом пяточной кости относительно таранной. Развитие этой деформации обусловлено поражением длинных сгибателей стопы, прежде всего икроножной мышцы. Происходит нарушение равновесия сил в сагиттальной плоскости между сгибателями и разгибателями стопы с резким преобладанием последних. Вследствие этого задняя половина стопы принимает положение крайнего тыльного сгибания.
У многих больных отмечается увеличение продольной части свода стопы, уменьшается угол наклона пяточной кости, увеличивается угол наклона таранной кости и переднего отдела стопы. При нарушении равновесия сил во фронтальной плоскости добавляется отклонение стопы кнутри (супинация и приведение ее) либо кнаружи (пронация и отведение).
Причины развития деформации: полиомиелит, миелодисплазия, иногда послеожоговые рубцы, стягивающие тыл стопы. Известны случаи врожденной пяточной стопы.
Разнообразие предлагаемых для лечения этой деформации оперативных вмешательств свидетельствует об отсутствии надежных методов. Они варьируют от многочисленных сухожильно-мышечных пересадок, производимых с целью восстановления активного подошвенного сгибания (подшивание к пяточному сухожилию задней большеберцовой и длинной малоберцовой мышц, пересадка обеих малоберцовых мышц в канал пяточной кости, усиление икроножной мышцы за счет полусухожильной) до сложных корригирующих, артродезирующих и стабилизирующих операций.
Сухожильно-мышечные пересадки как самостоятельные вмешательства применяют редко, в основном у больных с начальной степенью деформации, когда анатомические изменения скелета стопы незначительны. Операции часто оказываются малоэффективными, и больные подвергаются повторным операциям по поводу прогрессирующей деформации для восстановления анатомических соотношений скелета стопы.
Разработка операций на скелете стопы для исправления деформации продолжается до настоящего времени. В клиническую практику прочно вошли клиновидная резекция пяточной кости, артродез таранно-пяточного сустава, трехсуставной артродез стопы, задний лавсанодез, передний артрориз. При лечении тяжелых паралитических пяточных деформаций более всего показаны операции, стабилизирующие шопаров и подтаранный суставы и ограничивающие разгибание стопы. Примером такой операции может служить таранно-шеечный артрориз по Митбрейту, который производят одновременно с операцией тройного артродеза, укорочением пяточного сухожилия и пересадкой сухожилий малоберцовых мышц на пяточную кость.
Современный подход к лечению паралитических пяточных деформаций основан на применении чрескостного остеосинтеза, с помощью которого удается восстановить статико-динамическую функцию стопы, не прибегая к резекции костей, т.е. без дополнительного укорочения ее. Вполне удовлетворительные результаты лечения при нефиксированных деформациях достигаются с помощью дистракционного метода [Афаунов А.И., 1984]. Из порочного положения пяточную кость удается вывести относительно простым способом [Воронцов А.В., Машков В.М., 1980J: микродистракцией стопы по длине, осуществляемой аппаратом Илизарова. Для этого двумя спицами фиксируют средний отдел стопы, а третьей, дополнительной спицей, проведенной через пяточную кость, осуществляют тягу кзади. После бескровного исправления пяточной деформации по показаниям осуществляют пересадку малоберцовых мышц на бугор пяточной кости и артродезирование подтаранного сустава.
Для лечения фиксированных деформаций стопы Г.А.Илизаровым и соавт. (1983, 1987) разработана и внедрена в клиническую практику методика постепенного низведения отщепа от передней поверхности дистального конца большеберцовой кости в сочетании с остеотомией пяточной кости. Операция показана при выраженной экскавации стопы, укорочении ее и вертикальном положении пяточной кости.
Техника операции следующая
Операцию начинают с проведения двух пар перекрещивающихся спиц в нижней трети голени и фиксации их в кольцевых опорах.
Через дистальную часть пяточной кости проводят две перекрещивающиеся спицы, фиксируемые в полукольце, огибающем пятку сзади. В таком же полукольце фиксируют спицы, проведенные через передний отдел стопы. Придав стопе положение максимального подошвенного сгибания, нижнее кольцо на голени соединяют с полукольцами на стопе стержнями с шарнирами, посредством которых она в последующем выводится до функционально выгодного положения.
Через небольшой разрез на уровне нижнего метафиза большеберцовой кости во фронтальной плоскости производят клиновидный отщеп пластинки коркового вещества длиной 3—4 см, связанной с мягкими тканями, проходящий через передний отдел медиальной лодыжки, дистальный конец которого имеет форму, конгруэнтную шейке таранной кости. Через отщеп проводят две дистракционно-направляющие спицы, фиксируемые к винтовым тягам, устанавливаемым на заднем полукольце. Выше ранее проведенных спиц производят косую корригирующе-удлиняющую остеотомию пяточной кости.
С 4—5-го дня начинают тракцию винтовыми тягами по 0,025 мм 3—4 раза в день для низведения отщепа большеберцовой кости, дистракцию по стержням на боковых поверхностях стопы для перемещения фрагмента пяточной кости кзади, удлинения стопы, формирования продольного свода ее и пяточного бугра. Одновременно по заднему стержню осуществляют тракцию полукольца кверху. Низведенный отщеп в последующем становится упором, ограничивающим тыльное сгибание стопы.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
АНАТОМИЯ ДЕТСКОЙ СТОПЫ
ПЯТОЧНАЯ СТОПА
Пяточная стопа (pes calcaneus) – один из видов деформации стопы. При этом отмечается чрезмерное разгибание, вальгусное (реже варусное) положение стопы, увеличенный продольный свод, опускание бугра пяточной кости, что приводит к увеличению пятки. Стопа укорочена, а контуры ахиллова сухожилия сглажены.

Причиной образования пяточной стопы может быть врождённая патология, миелодисплазия, полиомиелит, рубцовое стягивание сгибателей стопы (например, после ожога или ранения передней части голени), паралич трёхглавой мышцы голени.
Данная патология лечится консервативно либо путём хирургического вмешательства.
Если пяточная стопа возникла в результате заболевания полиомиелитом, на стопу (в эквинусном положении) накладывают заднюю пластмассовую или гипсовую шину.
При пяточной стопе, вызванной параличем трёхглавой мышцы голени, применяют ортопедический аппарат с ограничением разгибания в голеностопных шарнирах и коском под пятку.
При врождённой патологии применяется лечебная гимнастика и массаж. Пяточная установка стоп у новорожденных является одной из наиболее частых и наиболее лёгких форм патологии. Пяточная стопа в этом случае возникает вследствие фиксированного положения стоп в период внутриутробного развития.

При такой патологии стопы малыша находятся в положении тыльного сгибания в голеностопных суставах, что выявляется уже в роддоме и может быть скорректировано уже к первому месяцу жизни лечебной физкультурой и массажем.

Для этого 2-3 раза в день делают по 15-20 разгибательных движений, если же неправильная установка стоп сохраняется после 3-х недель занятий, для малыша врач-ортопед изготавливает специальные гипсовые лонгеты, то есть съёмные гипсовые шины для фиксации стоп в правильном положении. Гипсовые лонгеты, массаж и лечебная гимнастика позволяют полностью устранить проблему в течение нескольких недель.

Пяточная стопа у детей также может быть следствием неврологических нарушений нижних конечностей, полученных в результате родовой травмы поясничного отдела или нарушением развития спинного мозга в пояснично-крестцовом отделе. Такие патологии проявляются асимметричным тонусом мышц и различными функциональными нарушениями положения стоп: стопы отклоняются кнаружи от средней позиции, принимают пяточную установку или обратную ей, когда стопы опущены в сторону подошвы. У ребёнка постепенно пропадают пассивные движения голеностопных суставов. Такие дети должны пройти тщательное обследование на предмет наличия костных деформаций позвоночника, а также непременно проконсультироваться с невропатологом. В дальнейшем ортопедическое лечение должно обязательно проводиться в комплексе с неврологическим, направленным на коррекцию работы спинного мозга.
Хирургическое вмешательство показано детям 5-7 лет. Оно заключается в пересадке сухожилий длинной малоберцовой мышцы или задней большеберцовой. Затем в течение нескольких месяцев проводят мероприятия по укреплению задней группы мышц голени, в результате чего получается вполне удовлетворительный результат.
Болезни нервной системы
Общее описание
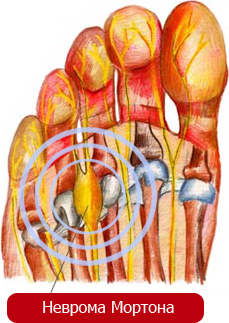
Поражение подошвенного нерва (невропатия подошвенного нерва, метатарзалгия Мортона) (G57.6) — это болевой синдром в передней части стопы, обусловленный сдавлением ветвей подошвенного нерва периневральной фибромой или другими факторами.
 | 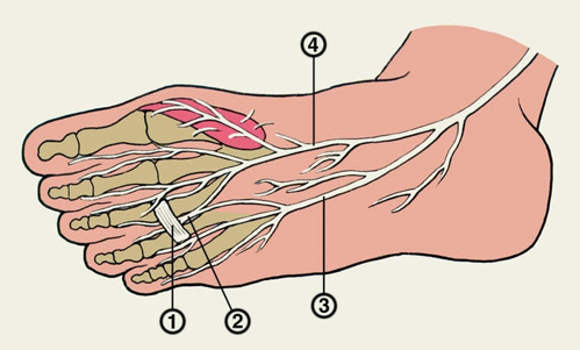 |
| 1 — глубокая поперечная плюсневая связка III и IV пальцев; 2 — 4-й подошвенный пальцевый нерв; 3 — латеральный подошвенный нерв; 4 — медиальный подошвенный нерв |
Чаще встречается у женщин в возрасте 40–50 лет, имеет односторонний характер болей.
Симптомы поражения подошвенного нерва
Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви.
При объективном осмотре пациента выявляют болезненность на подошве стопы в области 3-го межпальцевого промежутка у основания III и IV пальцев (90%), гипестезию кончиков пальцев в зоне иннервации подошвенного нерва, парестезии в стопе (60%). Отмечают характерный щелчок при одновременном давлении на межпальцевые промежутки, усиление боли при сжимании стопы в поперечном направлении.
Диагностика
![]()
Исследование пуговчатым зондом в промежутке между головками плюсневых костей в области пораженного нерва — определение точки резчайшей боли, иррадиирующей в пальцы стопы.- УЗИ сосудов стопы (исключение патологии сосудов).
- Магнитно-резонансная томография стопы (отсутствие разрывов сухожилий, повреждения апоневроза, опухолей).
- Рентгенография стопы (для исключения перелома).
- Ревматоидный артрит.
- Анкилозирующий спондилит, реактивный артрит.
- Диабетическая, алкогольная полинейропатия.
- Переломы плюсневых костей.
Лечение поражения подошвенного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическое лечение (противоотечные средства, анальгетики). Показаны физиолечение, массаж, новокаиновые и гидрокортизоновые блокады, ортопедическая коррекция. Хирургическое вмешательство требуется при неэффективности консервативного лечения.
Имеются противопоказания. Необходима консультация специалиста.



- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м: 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик). Режим дозирования: внутрь по 0,25 г 2 раза в день (утро, день) в течение 5-7 суток.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Читайте также: