С чем можно спутать очаги демиелинизаций на мрт
Наша задача – в этом разобраться.
- Очаги демиелинизации на МРТ: что это может быть
- Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
- Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Очаги демиелинизации на МРТ: что это может быть
Очаг демиелинизации в веществе головного или спинного мозга – это участок, где когда-то был, или в настоящее время идёт воспалительный процесс с разрушением миелина – оболочки проводящих нервных путей. Подробнее о демиелинизации
Если найдены очаги демиелинизации в головном или спинном мозге – первое, что нужно сделать, это выяснить природу очагов, степень их опасности и наличие/отсутствие потребности в лечении. Для уточнения диагноза мы предложим Вам осмотр неврологом и исследования на предмет нейроинфекций, аутоиммунного процесса (рассеянный склероз, аутоиммунный энцефаломиелит), ревматических заболеваний с вовлечением головного и/или спинного мозга. Результаты этих исследований внесут ясность в ситуацию и помогут правильно построить лечение, если оно потребуется.
Какие находки возможны:
- Перенесенная и давно завершившаяся ранее (даже в детстве) демиелинизация – нейроинфекция или аномальная реакция на прививку, либо какой-то другой оконченный воспалительный процесс. В таком случае очаги демиелинизации могут сохраняться всю жизнь, не представляя опасности. Такая ситуация обычно не требует лечения.
- Текущий демиелинизирующий воспалительный процесс в активной фазе или в стадии временной остановки – ремиссии. Такой воспалительный процесс может быть вызван либо чрезмерной агрессией иммунной системы, когда белки миелина ошибочно распознаются иммунитетом как чужеродные и опасные, либо нейроинфекцией, либо сочетанием обоих процессов. В этом случае мы предложим Вам лечение, причем, по возможности, безотлагательное – речь идет о потере рабочей ткани головного и/или спинного мозга. Подробнее о срочном лечении атаки рассеянного склероза
 |  |
| Очаги демиелинизации на МРТ до и после лечения. Через 4 месяца от начала лечения видно уменьшение очагов – ремиелинизация (диагноз – рассеянный склероз, протекавший на фоне инфекции вирусом Эпштейн-Барр, микоплазмой и хламиией). Чем раньше начато лечение – тем лучше прогноз на восстановление. | |
 |
| Очаг демиелинизации в веществе спинного мозга |
Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
Наличие/отсутствие активности очагов демиелинизации в текущий момент времени может много прояснить в диагнозе и указывает на срочность лечения. Что такое активный очаг демиелинизации: это участок в головном или спинном мозге, где в настоящее время идет активный процесс разрушения миелина (обострение или дебют демиелинизирующего заболевания).
Ответ о происхождении и активности очагов демиелинизации в веществе головного мозга может дать МРТ с гадолиниевым контрастированием. Очаги, в которых демиелинизация идёт прямо сейчас, накапливают контрастное вещество, и это видно при МР-томографии.
Однако, очаги демиелинизации накапливают контраст только в период активного воспаления, и в стадии ремиссии (временной остановки заболевания) возможен ложноотрицательный результат. В этом случае диагноз можно уточнить с путем исследования олигоклонального IgG в ликворе и крови. Олигоклональный IgG дает информацию о наличии/отсутствии повышенной активности иммунной системы в головном и спинном мозге.
С достаточной степенью достоверности результаты исследования олигоклонального IgG и МРТ с контрастом трактуются так:
- Текущего демиелинизирующего заболевания нет – очаги демиелинизации не накапливают контраст при МРТ, олигоклональный IgG в норме. Лечение, скорее всего, не понадобится.
- Текущее демиелинизирующее заболевание есть, но на данный момент времени оно неактивно (ремиссия) – при МРТ в очагах демиелинизации контраст не накапливается, олигоклональный IgG в ликворе повышен. Потребуется плановое лечение.
- Текущее демиелинизирующее заболевание есть, и на данный момент времени оно активно (обострение или дебют) – очаги демиелинизации накапливают контраст при МРТ, олигоклональный IgG в ликворе повышен. В этом случае мы предложим Вам срочное лечение – нужно остановить процесс разрушения ткани мозга. Подробнее о срочном лечении атаки рассеянного склероза
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Детальный неврологический осмотр. Для рассеянного склероза и других демиелинизирующих заболеваний характерны вполне определенные симптомы. Эти нарушения рефлексов, чувствительности, координации, гнозиса, праксиса и т.д. по определенной схеме. Неврологический осмотр помогает сузить круг поисков, сократить время обследования и снизить расходы на диагностику.
- Лабораторное обследование. Это анализы на нейроинфекции, аутоиммунные заболевания, иммунологические исследования. Обычно это несколько исследований из приведенных на этой странице.
- Исследование вызванных потенциалов входит в стандарт обследования при демиелинизирующих заболеваниях, в т.ч. при подтверждении диагноза рассеянного склероза.
- Электронейромиография (ЭНМГ) – это набор методов исследования проведения нервного возбуждения по проводящим путям нервной системы (головной мозг – спинной мозг – периферические нервы – мышцы). Часто именно ЭНМГ вносит окончательную ясность в диагноз при обнаружении очагов демиелинизации в головном мозге или спинном мозге.
 |  |
| Клинический осмотр неврологом при подозрении на рассеянный склероз. Проверка рефлексов, чувствительности, координации и т.д. | |
Если очаги демиелинизации активны (накапливают контраст), если нарастает неврологическая симптоматика – мы предложим лечение немедленно. В этой ситуации нужно срочно остановить разрушение головного и/или спинного мозга. В процессе лечения будем уточнять диагноз, и как только диагноз будет ясен – предложим Вам плановое лечение, исходя из результатов диагностики. Если на текущий момент активной демиелинизации нет – есть время спокойно разобраться в происходящем. Полученные данные исследований помогают понять причину демиелинизации и ложатся в основу схемы лечения.
Имеет ли практический смысл определять содержание основного белка миелина и антитела к миелину? Обычно не имеет. Почему:
- При инфекционном, ревматическом и даже травматическом поражении нервной системы может разрушаться миелин, потребуется его утилизация, и антитела к его белкам могут повыситься естественным образом. Дифференцировать диагноз в этих случаях достоверно невозможно.
- Иммунная агрессия может быть направлена не против основного белка миелина, а против других его белков (возможно сразу нескольких), молекулярное строение которых довольно различно. В этом случае высокого уровня антител к основному белку миелина не будет, несмотря на текущую демиелинизацию.
Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Хронические аутоиммунные болезни могут протекать длительно, скрыто, и напоминать МРТ-картину рассеянного склероза. В первую очередь следует иметь в виду васкулит и системную красную волчанку.
Васкулит – это атака иммунной системы против кровеносных сосудов собственного же организма. Сопровождается обескровливанием ткани, питаемой пострадавшим сосудом. При васкулите обнаруживаются характерные изменения в анализах крови (антитела к цитоплазме нейтрофилов), а кроме того, иногда можно обнаружить очаги васкулита на коже при простом осмотре. Системная красная волчанка может протекать с аутоиммунным повреждением мозга и периферических нервов. Лечение ревматических болезней, рассеянного склероза и других демиелинизирующих заболевания строится по-разному, поэтому правильно поставленный диагноз здесь очень важен.
Год назад у сестры начались такие симптомы, как большая слабость, даже из рук посуда падает, головокружение, тошнота, двоение в глазах. Долго не могли ничего выявить и лечили чем попало. В итоге направили на МРТ головного мозга. В заключении написали, что есть очаги поражения. И назначили еще одно МРТ с контрастом. Вот заключение: мр-картина очагового поражения белого вещества больших полушарий – данные изменения, более вероятно соответствуют демилиенизирующему процессу. Дифференцировать рассеянный склероз и последствия перенесенной острой демилиенизации. Сосудистая мальформация правой теменной доли (венозная ангиома) 2,6 см. Расшифруйте, что это за диагноз?

По данным нейровизуализации у Вашей сестры имеется демиелинизирующий процесс центральной нервной системы. Он возникает в результате аутоиммунного воспаления, когда собственные ткани организма начинают рассматриваться как чужеродные. К ним (в данном случае к миелиновой оболочке нейронов) формируются антитела, разрушающие нормальные здоровые клетки. Такой процесс чаще всего запускают инфекции. Вероятно, за некоторое время до появлений первых жалоб Ваша сестра переносила какое-либо вирусное заболевания (возможно даже в стертой форме).
При выявлении очагов демиелинизации на МРТ, как правило, назначают повторное исследование – МРТ с контрастированием, чтобы посмотреть накапливают ли эти образования контраст. Истинные очаги демиелинизации в период активного воспаления контраст накапливают. Поэтому в первую очередь необходимо уточнить в описании снимков происходило ли накопление контраста очагами.
Сам демиелинизирующий процесс может быть острым и хроническим. Первая аутоиммунная агрессия является острой. В этом случае выставляется диагноз острый рассеянный энцефаломиелит. В последующем подобные воспалительные реакции могут не возникать. А имеющиеся очаги демиелинизации на МРТ остаются как последствия перенесенного острого рассеянного энцефаломиелита. Однако существует риск того, что подобная аутоиммунная атака повториться в дальнейшем. Это сопровождается увеличением количества очагов демиелинизации на МРТ и их распространением на различные проводниковые системы головного и спинного мозга. В этом случае высока вероятность подтверждения рассеянного склероза. Это уже хроническая демилинизирующая неуклонно прогрессирующая нейроинфекция. Прогноз такого заболевания определяется степенью прогрессирования болезни и неврологическим дефицитом. Проводит дифференциальную диагностику острого и хронического демиелинизирующего процесса невролог. Для этого могут понадобиться дополнительные методы исследования – слуховые и зрительные вызванные потенциалы и анализ цереброспинальной жидкости на наличие олигоклональных антител.
Венозная ангиома – это доброкачественное сосудистое новообразование, представляющее собой сплетение кровеносных сосудов. Чаще всего венозная ангиома носит врожденный характер и вероятнее всего явилась просто диагностической находкой при выполнении МРТ. Оперативного лечения ангиома подобных размеров не требует.
![]()
Здравствуйте, уважаемые консультанты.
В марте МРТ очаги копят контраст, месяц ждала госпитализации. Положили в рабочую субботу, 4 дня отдыхала в больнице. На пятый день сделали МРТ,в заключении очаги контраст не копят. Тогда аппарат 1,5 мощность, сейчас - 1. Выписали со словами, что сейчас я здорова, а очаги появились давным-давно от какой-то нейроинфекции.
Дома рассмотрела диски. На мой взгляд😵 и там,и там одинаковые пятнышки. Или это не очаги вовсе? Снимки режим flair. Первые два снимка-март, вторые-май.




- ВойтиЗарегистрироваться
![]()
Это из разряда, что у нас каждая кухарка может управлять государством.
На flair накопление контрастного вещества не оценивается.
От рассеянного склероза вылечиться нельзя. Есть только ремиссии.
- ВойтиЗарегистрироваться
![]()
Спасибо за ответ. Диагноза РС нет, есть демиелинизация. Если не сложно, посмотрите МРТ - есть накопление контраста в мае или нет. Выписали вчера из больнице, а мне дома хуже стало.
Про кухарку вы обсолютно правы. Но мне не хочется упустить момент, кода еще можно остановить болезнь и жить в ремиссии. Еще раз спасибо.
- ВойтиЗарегистрироваться
![]()
Если в выписном эпикризе больницы написано "демиелинизирующее заболевание", то в 90% случаев это рассеянный склероз.
- ВойтиЗарегистрироваться
![]()
Диагноз в выписке: надсегментарная вегетативная дисфункция, перманентно-пароксизмальное течение с постурально-фобической неустойчивостью; единичные очаги демиелинизации; объемное образование правой лобной доли (менингиома).
- ВойтиЗарегистрироваться
![]()
Сейчас у меня нет возможности посмотреть изображения.
- ВойтиЗарегистрироваться
![]()
Все равно спасибо, особенно за кухарку 👍. Я осознала 😌
| Неврология и нейрохирургия Форумы: Форум для общения врачей неврологов и нейрохирургов, Мануальная терапия |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
| Страница 1 из 2 | 1 | 2 | > |
Добрый день, уважаемые врачи.
Мне 28 лет, пол женский.
После простуды осталось небольшая заложенность левого уха на фоне насморка. Я обратилась к ЛОРу.
На приема у ЛОРа я также пожаловалась на давний симптом - стекание слизи по задней стенке носоглотки.
ЛОР направила на МРТ ППН (проверить, нет ли кист/полипов и тд.)
С носом все нормально за исключением маленькой кисточки.
Но при МРТ носовых пазух у меня были обнаружены очаги демиелинизации головного мозга.
Невролог проверила рефлексы, сделала координационную пробу - все в норме.
После чего пройдено МРТ головного мозга с в/в контрастированием (описание прилагаю).
Среди очагов есть те, которые накапливают контраст.
Один из 2 неврологов, у которых я была, считает, что очаги нетипичные и что контраст не накапливают.
В кабинете РС поставили диагноз и предложили полечиться метилпреднизолоном, чтобы снять воспаление.
Диагноз: димиелинизирующее заболевание, дебют, вестибулопатия. ВСД по гипотоническому типу.
Назначения: анализ крови на боррелиоз, токсоплазмоз, ВЭБ; ЗВП, вибрационная чувствительность, АТ к кардиолипину; пройти осмотр у окулиста.
Лечение: метилпреднизолон 1000 мг в/в кап №4 или преднизолон в таблетках 12 таб ч/д - 3 приема, 10 таб ч/д - 3 приема, 8 таб ч/д - 3 приема, 6 таб ч/д - 3 приема, далее отмена по 1 таб ежедневно, или дексон по 8 мг в/в стр х 4 р/д - 4 дня, далее по 4 мг в/в стр х 4 р/д - 4 дня, далее по 8 мг в/м х 3 р/д в/м - 4 дня, далее отменять по 4 мг ежедневно в/м до полной отмены. В дни введения гормонов принимать:
1. Омепразол 1т х 2 р/д
2. Ранитидин 1т х 2 р/д
3. Препараты калия и магния аспаргината в таблетках, по 1т х 3 р/д на период кортикостероидной терапии
Холина альфосцерат 1000 мг в/в кап х 1 раз в день №10
Этилметилгидроксипиридина сукцинат 250 мг в/в стр. на 15,0 физ. растворах 1 раз в день № 10.
Жалоб у меня как таковых нет. Простуда, как у всех, аллергическая реакция была на апельсины в детстве и на цветение одуванчиков, тополиный пух. Сейчас аллергии нет.
Был момент легкого онемения кончиков 2 пальцев на одной руке и 1 - на другой. В кончиках больших пальцев на ногах также в какой-то период ощущалось онемение. Я тогда связала это с узкой обувью.
Вопрос в следующем: чему может соответствовать картина на МРТ и что предпринять?( архив здесь [ Ссылки доступны только зарегистрированным пользователям ], одна из папок со снимкам - это МРТ ППН)
а) Терминология:
1. Сокращения:
• Синдром осмотической демиелинизации (СОД)
2. Синонимы:
• Ранее именовался центральным понтинным (ЦПМ) и/или экстрапонтинным миелинолизом (ЭПМ)
3. Определение:
• Острая демиелинизация, вызванная быстрыми изменений осмоляльности сыворотки крови
• Классические условия возникновения: быстрая коррекция гипонатриемии:
о СОД может встречаться у пациентов с нормонатриемией
б) Визуализация:
1. Общие характеристики синдрома осмотической демиелинизации:
• Лучший диагностический критерий:
о Повышение интенсивности сигнала на Т2-ВИ от центральных отделов моста на фоне сохранности его периферических отделов
• Локализация:
о 50% - в мосту (ЦПМ):
- Вовлечение центральных трактов; сохранность периферических трактов
о 50%-внемоста (ЭПМ):
- Мозжечок (средние ножки)
- Боковые коленчатые тела
- Базальные ганглии (БГ), наружная капсула, таламус
- Белое вещество (БВ) больших полушарий
- Нечасто: поражение периферических отделов коры, гиппокампов
о ЦПМ + ЭПМ = практически патогномоничный признак СОД
• Морфология:
о Округлая или треугольная форма (мост)
о Независимо от места локализации демиелинизация часто имеет двусторонний/симметричный характер
о Редко: извилины (вовлечение коры)
2. КТ признаки синдрома осмотической демиелинизации:
• Бесконтрастная КТ:
о Снижение плотности пораженных областей (мост, БГ и т.д.)
о Снижение плотности центральных отделов моста может остаться незамеченным из-за артефакта увеличения жесткости излучения
о Выполните поиск других аномалий (например, атрофия червя мозжечка)
о Кровоизлияния отсутствуют
• КТ с контрастированием:
о Классическая картина: контрастное усиление отсутствует
о Ранняя, острая/тяжелая демиелинизация может характеризоваться интенсивным контрастным усилением
(а) МРТ, FLAIR, аксиальный срез: визуализируется зона аномальной интенсивности в мосту.
(б) MPT, FAIR, аксиальный срез: у этого же пациента определяется аномальная интенсивность сигнала от скорлупы билатерально и хвостатых ядер. Синдром осмотической демиелинизации может проявляться как центральным понтинным, так и экстрапонтинным миелинолизом.
4. Радионуклидная диагностика:
• ПЭТ:
о Ранний метаболический стресс = вариабельный гиперметаболизм
о Поздние стадии = снижение метаболизма в пораженных областях
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ >> КТ
• Совет по протоколу исследования:
о FLAIR, ДВИ, постконтрастные Т1-ВИ
о По мере необходимости выполните повторное исследование
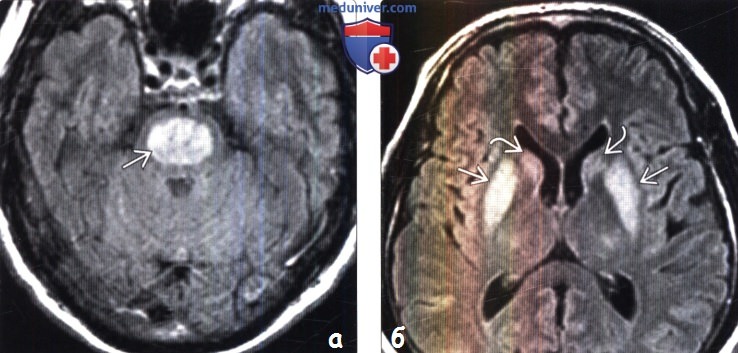
(а) МРТ, Т2-ВИ, аксиальный срез: определяется выраженное повышение интенсивности сигнала от центральных отделов моста, что является классическим признаком синдрома осмотической демиелинизации.
(б) МРТ, постконтрастное Т1-ВИ: у этого же пациента отмечается контрастное усиление зоны острой демиелинизации.
в) Дифференциальная диагностика синдрома осмотической демиелинизации:
1. Ишемия/инфаркт моста:
• Часто асимметричный характер изменений
• Обычно поражаются как центральные, так и периферические тракты моста
• Предостережение: инфаркт(ы) в бассейне кровоснабжения перфорирующих ветвей основной артерии может локализоваться в центральных отделах моста; при диагностической визуализации может имитировать ЦПМ (в том числе по данным ДВИ)
2. Демиелинизирующие заболевания:
• Выполните поиск характерных поражений в других областях
• При обострении рассеянного склероза часто наблюдается подковообразное (по типу незамкнутого кольца) контрастное усиление
4. Метаболические заболевания:
• Например, болезнь Вильсона, Лея, диабет, гипертензивная энцефалопатия
• Базальные ганглии > мост при болезни Вильсона
• Базальные ганглии, средний мозг при болезни Лея
• Теменно-затылочные доли = наиболее частая локализация изменений при гипертензивной энцефалопатии
• Гипертензивная энцефалопатия с вовлечением моста:
о Характерно поражение периферических трактов
о Часто наблюдаются другие поражения
г) Патология:
1. Общие характеристики синдрома осмотической демиелинизации:
• Этиология:
о Гетерогенная группа расстройств с общей этиологией-осмотический стресс:
- Осмотический стресс: любые изменения осмотического градиента
о Наиболее часто: ятрогенная коррекция гипонатриемии
о Менее часто: нарушение осмоляльности при азотемии, гипергликемии, гипокалиемии, кетоацидозе
о Точный механизм миелинолиза, индуцированного осмотическим стрессом, неизвестен:
- Нарушение осмотического градиента, изменение осмоляльности сыворотки
- Относительная внутриклеточная гипотоничность
- Изменение осмоляльности сыворотки вызывает поражение эндотелия
- Недостаточность органических осмолитов предрасполагает к нарушению целостности эндотелиальной выстилки
- Эндотелиальные клетки сжимаются, что приводит к нарушению целостности гематоэнцефалического барьера
- Накопление гипертонической интерстициальной жидкости (ИЖ) с высоким содержанием натрия в межклеточном пространстве
- Гипертоническая ИЖ, выброс токсических для миелина веществ вызывает повреждение БВ
- В результате описанных изменений происходит клеточная гибель
о Олигодендроциты особенно уязвимы к осмотическим сдвигам
о Потеря AQP (водные аквапориновые каналы) в астроцитах у людей с ЦПМ предполагает, что AQP1 и AQP4 могут играть роль в патогенезе данного состояния
• Ассоциированные аномалии:
о Демиелинизация без воспаления
2. Макроскопические и хирургические особенности:
• Двустороннее/симметричное легкое серо-коричневое окрашивание
3. Микроскопия:
• Протяженная демиелинизация, глиоз
• Макрофаги, содержащие поглощенные фрагменты миелина
• Сохранность осевых цилиндров, нервных клеток
• Реактивные астроциты, содержащие липиды макрофаги с выраженной пенистостью цитоплазмы
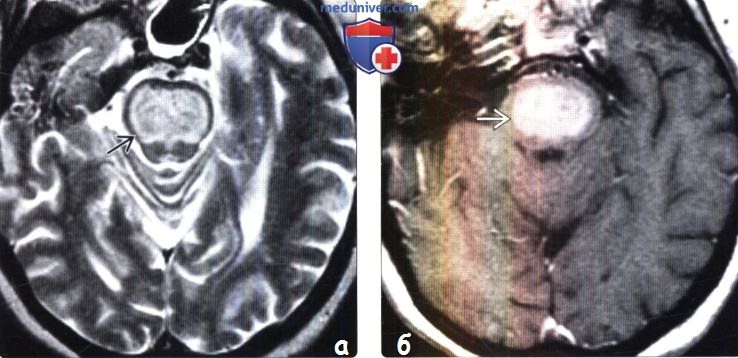
(а) МРТ, Т1-ВИ, аксиальный срез: у пациента с гипонатриемией визуализируется диффузное повышение интенсивности сигнала от коры и скорлупы слева.
(б) МРТ, FAIR, аксиальный срез: у этого же пациента наблюдается диффузное повышение интенсивности сигнала от коры и полосатого тела. Выраженный ламинарный некроз коры является одним из атипичных признаков синдрома осмотической демиелинизации. В некоторых, как и в данном, случаях наблюдается полное отсутствие изменений со стороны моста (изображения не представлены) и повреждение только базальных ганглиев и/или коры. Белое вещество полушарий в данном случае не поражено.
д) Клиническая картина:
2. Демография:
• Возраст:
о Встречается во всех возрастных группах:
- Наиболее часто: пациенты среднего возраста
- Нечасто: пациенты детского возраста (диабет, анорексия)
• Пол:
о М>Ж
• Эпидемиология:
о По данным аутопсии распространенность у лиц, страдающих алкоголизмом, варьирует от
Редактор: Искандер Милевски. Дата публикации: 30.4.2019
КАК ВЫГЛЯДИТ РАССЕЯННЫЙ СКЛЕРОЗ НА МРТ
Для РС характерно типичное распределение очагов в белом веществе головного мозга, которое помогает отличить их от сосудистых изменений. Для этого заболевания типичны поражения мозолистого тела, дугообразных волокон, височных долей, мозгового ствола, мозжечка и спинного мозга. Такое распределение очагов нехарактерно для других заболеваний. При ангиопатии возможны поражения ствола мозга, однако они обычно симметричны и располагаются центрально, в то время как очаги при рассеянном склерозе локализованы по периферии.
Наиболее типичные вопросы, которые задает себе практически любой рентгенолог во время анализа МРТ:
- Могу ли я заподозрить ли рассеянный склероз?
- Являются ли эти поражения белого вещества результатом патологических изменений мелких сосудов, как у пациентов, страдающих гипертонией?
- Или необходимо думать о других, менее типичных причинах их возникновения?
Чтобы ответить на эти вопросы, при исследовании поражений белого вещества необходимо принимать во внимание следующие моменты:
- Многие заболевания нервной системы могут проявляться так же, как рассеянный склероз, и клинически, и на МРТ.
- Для большинства случайно обнаруженных поражений белого вещества будет обнаружена их сосудистая природа.
- Список возможных диагнозов при обнаружении очагов в белом веществе является весьма длинным
Даже если у пациента имеются клинические признаки рассеянного склероза, необходимо как можно более тщательное изучение изменений белого вещества, чтобы решить, действительно ли эти изменения позволяют заподозрить демиелинизирующий процесс, или они являются случайными находками, возникновение которых обусловлено возрастом.
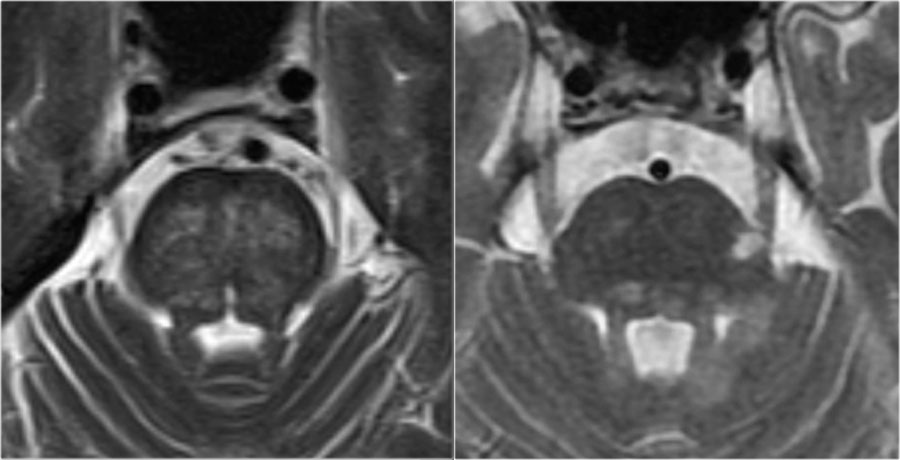
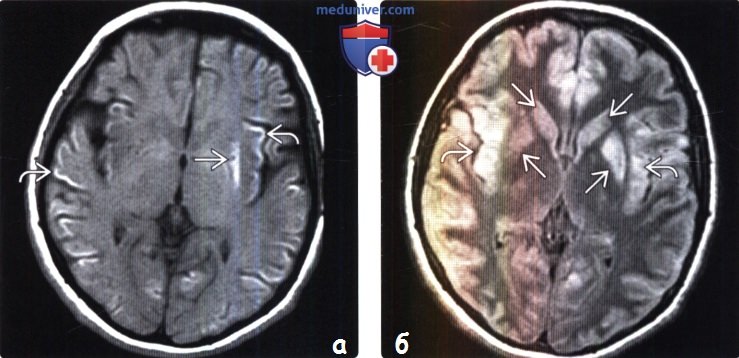
На изображениях продемонстрированы типичные отличия между сосудистыми поражениями и рассеянным склерозом на МРТ головного мозга. Слева – на Т2 ВИ определяется типичный сосудистый очаг в стволе мозга, с поражением поперечных волокон Варолиева моста. Справа на аксиальном Т2 ВИ визуализируется поражение мозгового ствола у пациента с РС в виде гиперинтенсивного очага, расположенного на периферии (часто очаги могут располагаться вблизи или непосредственно в стволовом тракте тройничного нерва, или около края четвертого желудочка).
ЧТО ПОКАЗЫВАЕТ МРТ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ И ДРУГИХ БОЛЕЗНЯХ БЕЛОГО ВЕЩЕСТВА
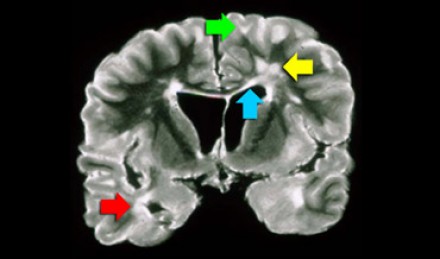
Расположение очагов в белом веществе бывает разным, поэтому диагноз напрямую зависит от того, в каких именно отделах белого вещества обнаружены очаги. Здесь желтой стрелкой отмечены неспецифические глубокие изменения белого вещества, которые могут наблюдаться при многих заболеваниях, например сосудистого характера. Для рассеянного склероза в данном случае являются характерными следующие изменения:
- Поражение височной доли (красная стрелка)
- Юкстакортикальные поражения в непосредственной близости к коре (зеленая стрелка)
- Поражение мозолистого тела (синяя стрелка)
- Перивентрикулярные очаги (вблизи желудочков мозга)
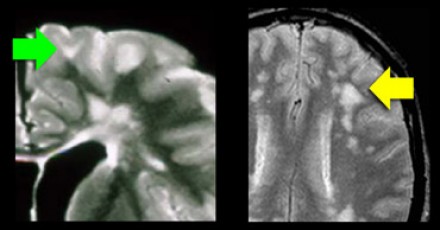
Поражение височной доли также является характерным для рассеянного склероза. В противоположность этому, при гипертензионной энцефалопатии очаги располагаются в лобной и теменной долях; локализация их в затылочной доле не является типичной, а в височных долях они никогда не обнаруживаются. Только при церебральной аутосомно-доминантной артериопатии с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL) наблюдается раннее поражение височных долей.
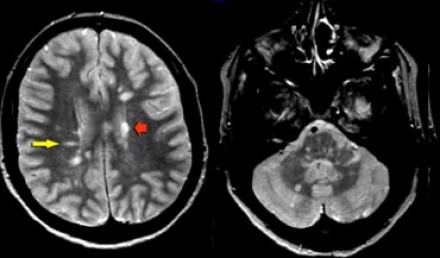
На представленных МР-томограммах типичными для РС являются следующие изменения:
- Очаги продолговатой формы, ориентированные перпендикулярно желудочкам мозга (пальцы Доусона)
- Усиление сигнала от данных очагов после введения контраста
- Множественность поражений и их расположение вблизи желудочков
МРТ с контрастным усилением при рассеянном склерозе
Диагностика рассеянного склероза на ранних сроках осуществляется путем контрастного усиления этих очагов, сохраняющегося в течение месяца после их возникновения, что является другим типичным признаком РС. Наличие в одно и то же время усиливающихся и не усиливающихся при контрастировании очагов объясняется диссеминацией их во времени. Отек с течением времени регрессирует, в итоге остаются лишь небольшие центрально расположенные участки гиперинтенсивного на Т2 ВИ сигнала.
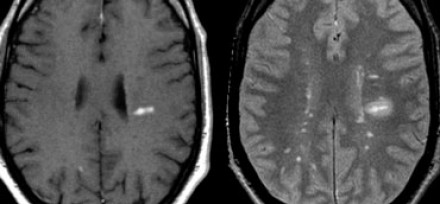
На МР-томограммах (исследование сделано через три месяца после клинического дебюта) определяются типичные признаки рассеянного склероза:
- Множественные очаги, накапливающие контраст
- Большая часть этих очагов вплотную прилежит к коре: они должны быть расположены в области дугообразных волокон
- Все эти очаги являются недавно возникшими, поскольку контрастное усиление очагов при введении препаратов гадолиния наблюдается только в течение месяца (диссеминация во времени).
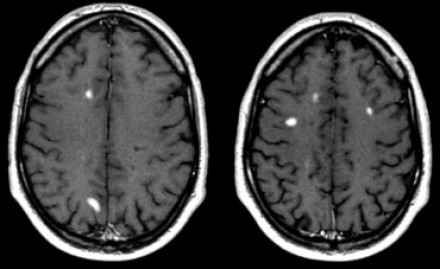
Возникновение новых очагов на МР-томограмме отображает процесс диссеминации во времени. Пациенту была выполнена МРТ через три месяца после клинического дебюта РС. На томограмме слева виден единичный очаг, в то время как на МР-томограмме справа, выполненной через три месяца, определяются два новых очага.
МРТ спинного мозга при рассеянном склерозе
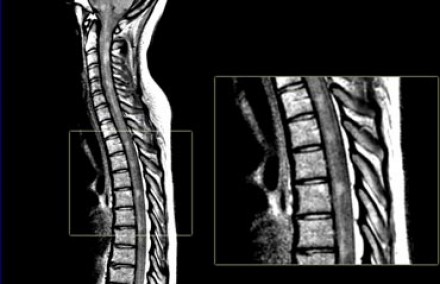
Поражение спинного мозга при рассеянном склерозе: на сагитальной МР-томограмме спинного мозга (слева) определяются очаги, характерные для РС — относительно небольшие поражения, расположенные по периферии. Чаще всего они обнаруживаются в шейном отделе позвоночника, имеют длину меньше чем два позвоночных сегмента. Кроме того, визуализируются очаги и в мозговом стволе: их сочетание с поражениями спинного мозга и мозжечка является признаком, крайне полезным в ранней диагностике рассеянного склероза.
Поражение спинного мозга не характерно для большинства других заболеваний ЦНС, за исключением острого диссеминированного энцефаломиелита, болезни Лайма, проявлений системной красной волчанки, саркоидоза. Обратите внимание, что представленные выше томограммы являются взвешенными по протонной плотности — эта последовательность имеет важное значение в стадировании РС. Сигнал от спинного мозга на изображениях, взвешенных по протонной плотности, однородно низкоинтенсивный (как от ликвора), вследствие чего на этом фоне очаги РС становятся контрастными по отношению к спинномозговой жидкости и спинному мозгу, что позволяет определить рассеянный склероз по МРТ.
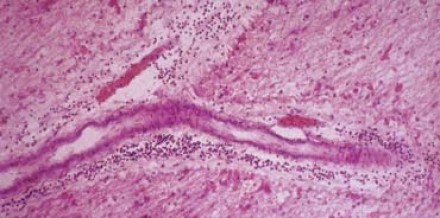
Рассеянный склероз под микроскопом
КАК ОТЛИЧИТЬ РАССЕЯННЫЙ СКЛЕРОЗ И СОСУДИСТУЮ ЭНЦЕФАЛОПАТИЮ
Ниже в сводную таблицу собраны наиболее характерные типы расположения очагов при рассеянном склерозе и при изменениях сосудистого происхождения. Различия касаются расположения очагов и характеристик контрастирования.
ВТОРОЕ МНЕНИЕ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
Нередко дифференцировать рассеянный склероз и другие виды очаговых изменений белого вещества бывает сложно даже опытному специалисту, не говоря о молодых врачах. В таких случаях можно получить дополнительную консультацию врача МРТ, специализирующегося на демиелинизующих заболеваниях и других патологических изменениях нервной системы. Второе мнение специализированного рентгенолога помогает избежать врачебных ошибок и сделать диагноз более достоверным и точным. Кроме того, неврологам необходимо описание МРТ при рассеянном склерозе, выполненное по современным стандартам. Второе мнение можно получить с помощью Национальной телерадиологической сети — эта система обмена диагностическими исследованиями завоевала репутацию надежного помощника, особенно если врачи сталкиваются со сложными или неясными случаями.
ВАРИАНТЫ РАССЕЯННОГО СКЛЕРОЗА
Выше мы рассмотрели МРТ картину при типичной форме рассеянного склероза. Однако, существуют несколько нетипичных форм заболевания, которые обязательно нужно иметь в виду.
Опухолеподобная (псевдотуморозная) форма РС
При этой форме рассеянный склероз на МРТ выглядит как крупный очаг, оказывающий обычно менее выраженное объемное воздействие, чем можно было бы ожидать при таких размерах поражения.
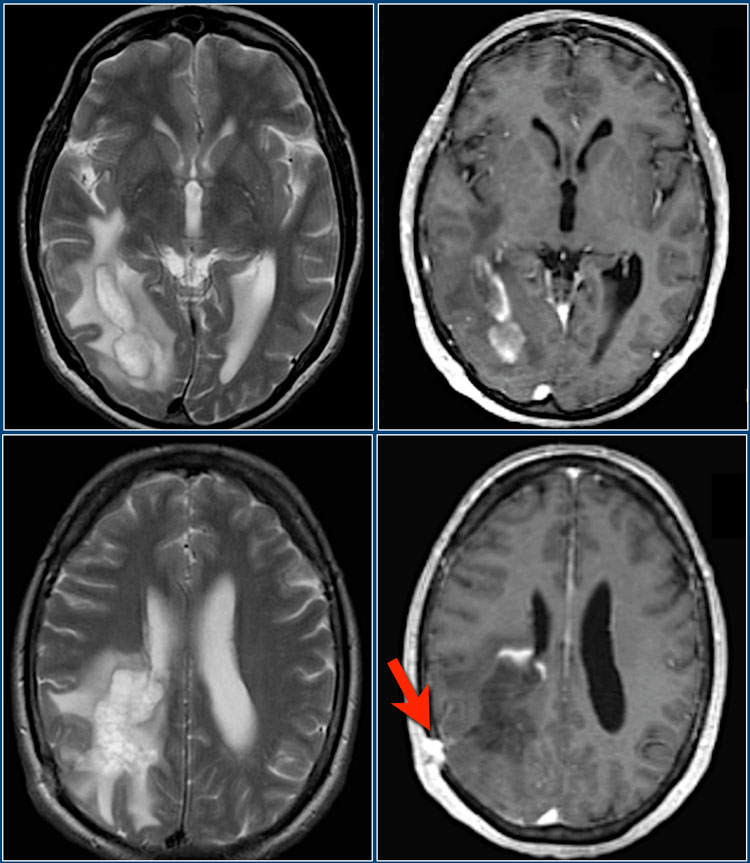
Данные Т1 и Т2 взвешенные МР-томограммы получены у 39-летнего мужчины с подостро возникшей гемианопсией. В этом случае потребовалась биопсия для дифференциальной диагностики между глиомой и демиелинизирующим процессом. Красной стрелкой отмечена зона биопсии.
Имеется перифокальный отек, но относительно слабо выражено объемное воздействие. Путем биопсии было подтверждено димиелинизирующее заболевание. Контрастное усиление по типу незамкнутого кольца с гипоинтенсивным сигналом на Т2 ВИ постконтрастных томограммах и низким кровотоком характерно для демиелинизации.
Как ясно из вышеизложенного, опухолевоподобную форму рассеянного склероза легко перепутать с опухолью. Одна из распространенных ошибок неопытных рентгенологов — заключение о наличии опухоли тогда, когда на самом деле имеется псевдотуморозный РС. В таких случаях всегда важно помнить про возможность повторной консультации снимков МРТ опытными рентгенологами.
Концентрический склероз Бало
Концентрический склероз Бало является редким демиелинизирующим заболеванием, характеризующееся возникновением чередующихся очагов демиелинизации и участков с сохранением миелина, имеющих вид завитков.
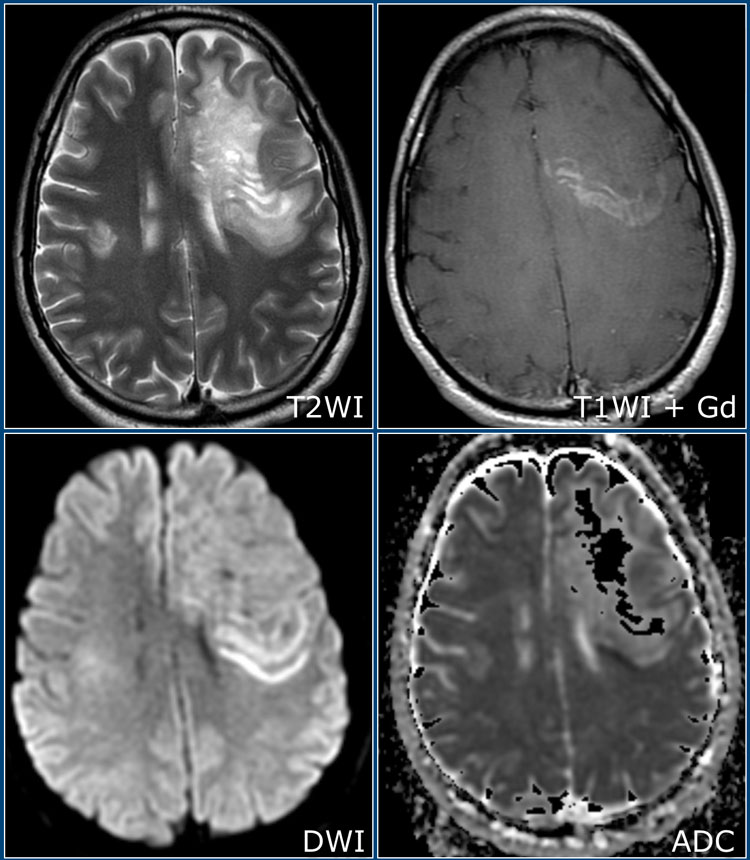
Оптикомиелит Девика
Очень важно учитывать возможность наличия оптикомиелита (болезнь Девика), особенно у пациентов с двухсторонним поражением зрительных нервов. Оптикомиелит – это болезнь, при которой обычно поражаются зрительные нервы и спинной мозг, при этом в головном мозге определяются незначительные изменения. Болезнь Девика нужно предполагать при выявлении распространенных поражений спинного мозга (на протяжении более чем трех сегментов), дающих низкий сигнал на Т1, в сочетании с утолщением спинного мозга за счет отека. На аксиальных томограммах очаги поражения обычно занимают большую часть спинного мозга, что нетипично для РС, при котором очаги имеют меньший размер и расположены по периферии.
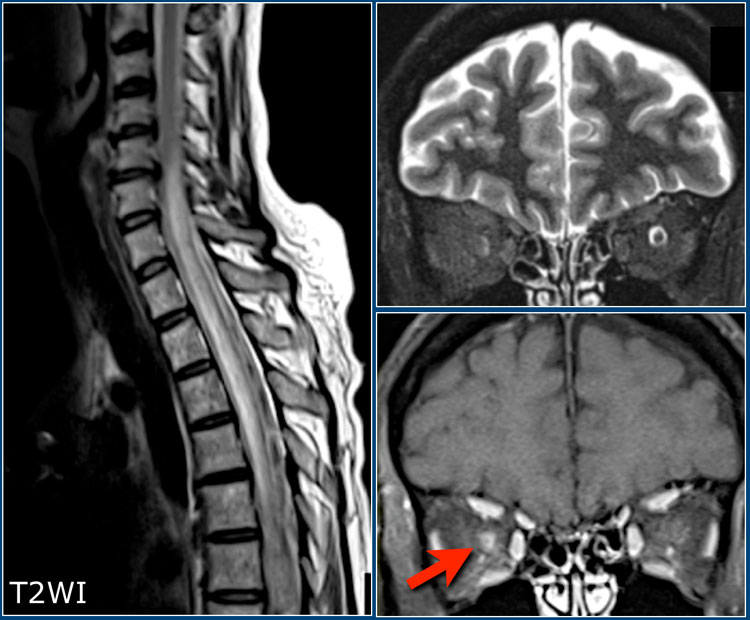
На сагиттальных Т2-взвешенных изображениях спинного мозга у пациента с оптикомиелитом визуализируется продольно ориентированный очаг поражения спинного мозга в сочетании с его отеком.
Острый диссеминированный (рассеянный) энцефаломиелит (ОДЭМ)
ОДЭМ является заболеванием, с которым необходимо проводить дифференциальную диагностику при рассеянном склерозе. ОДЭМ является монофазным, иммунно-обусловленным демиелинизирующим процессом, который часто возникает у детей в результате инфекции или после вакцинации. На МРТ при ОДЭМ обнаруживаются диффузные и относительно симметричные очаги поражения в белом веществе, расположенные супра- и инфратенториально, одновременно усиливающиеся при контрастировании. Также практически всегда наблюдается поражение серого вещества коры головного мозга и подкорковых ганглиев, таламусов.
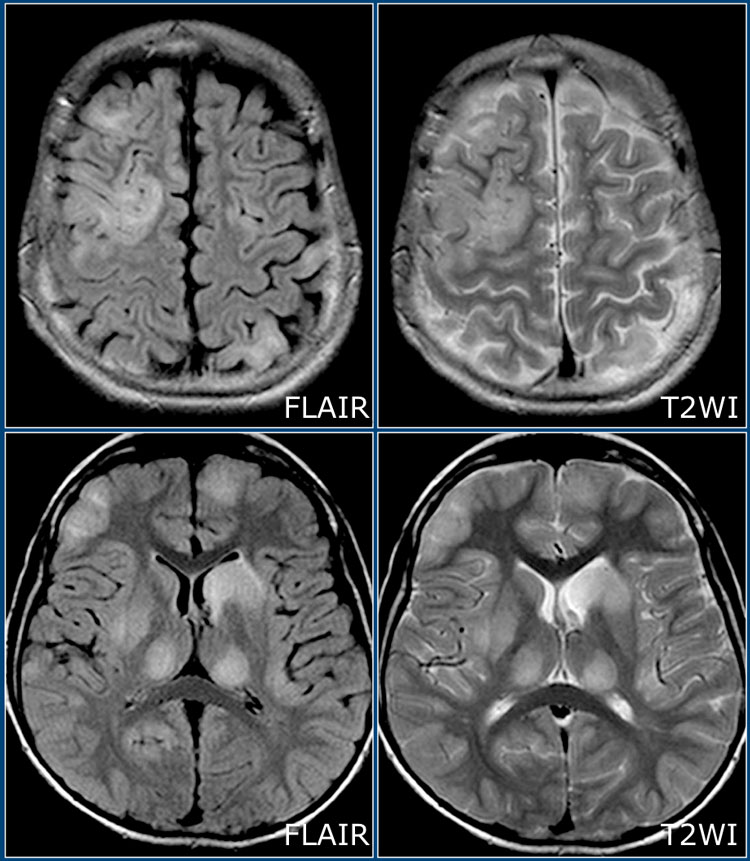
На изображениях представлены аксиальные FLAIR и T2 взвешенные томограммы, выполненные подростку, страдающему острым рассеянным энцефаломиелитом. Обратите внимание на распространенное поражение коры и подкорковых ядер, в том числе, таламусов.
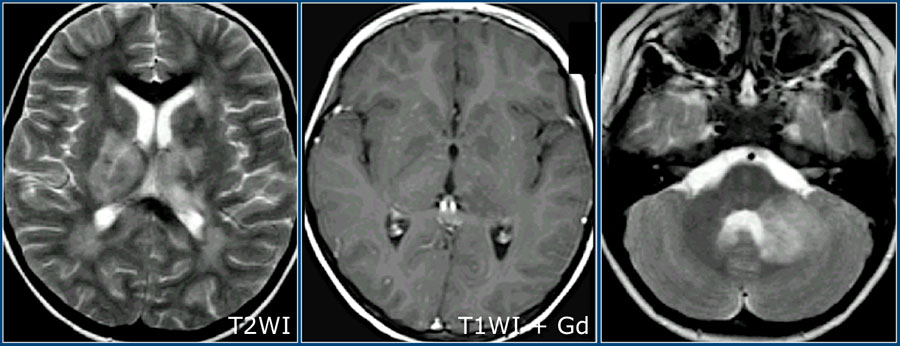
Здесь можно видеть другой случай ОДЭМ. Обратите внимание на поражение базальных ганглиев.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССЕЯННОГО СКЛЕРОЗА И ОДЭМ
| ОДЭМ | РС | |
| МРТ головного мозга | Нечеткие поражения | Пальцы Доусона |
| Локализация поражений | Таламус | Юкстакортикально |
| Контрастное усиление | Неравномерное/отсутствует | Локальное |
| Характер поражений | Протяженные, отек | Множественные, мелкие |
| Контрольные исследования | Разрешение | Новые очаги |
Более подробно с дифференциальной диагностикой рассеянного склероза можно познакомиться в этой статье.
РАССЕЯННЫЙ СКЛЕРОЗ: КРИТЕРИИ МАКДОНАЛЬДА
Для постановки диагноза, а также для сведения к минимуму ошибки МРТ при рассеянном склерозе необходимо исключить похожие заболевания и продемонстрировать диссеминацию поражений во времени и пространстве.
Диссеминация в пространстве:
- Наличие одного и большего количества очагов, дающих гиперинтенсивный сигнал на Т2, как минимум в двух из четырех областях в ЦНС: перивентрикулярно, юкстакортикально, инфратенториально или в спинном мозге.
- Для заключения о рассеянном склерозе не требуется контрастное усиление очагов после введения препаратов гадолиния.
Диссеминация во времени:
- Появление новых очагов на Т2 или вновь возникших поражений, накапливающих контраст (препараты гадолиния) на контрольной МРТ по сравнению с изначальным исследованием, независимо от того, когда оно было выполнено.
- Одновременное возникновение бессимптомно протекающих, усиливающихся после введения препаратов гадолиния, и не усиливающихся очагов.
Критерии Макдональда были рекомендованы в 2001 году международной группой (исследователей) и пересматривались дважды: в 2005 и 2010 годах.
Читайте также:


