Синдром баса при цервикальной миелопатии
Спинной мозг – важная часть организма. Он выступает в роли проводника, передающего сигналы всем частям тела от головы и центральной нервной системы. Такое продуктивное взаимодействие позволяет осуществлять движения конечностями, обеспечивает нормальное функционирование желудочно-кишечного тракта, мочеполовой системы и другого. Любые повреждения этого отдела чреваты грозными последствиями и могут в один миг посадить человека в инвалидное кресло.
Что за болезнь
Миелопатия – это обобщенный термин всех состояний, так или иначе влияющих на деятельность спинного мозга.
К основным факторам, провоцирующим развитие болезни, относят:
- механическое повреждение;
- различные заболевания.
В зависимости от причины, повлекшей недуг, к термину добавляется соответствующая приставка.
Например, цервикальная миелопатия говорит о том, что локализация патологического процесса наблюдается в шейном отделе позвоночника.
Почему возникает
От развития болезни не застрахован никто. Она появляется внезапно и вводит человека в недоумение.
К наиболее распространённым причинам, провоцирующим поражение спинного мозга, относят:
- травмы, вследствие падений, аварий, ударов;
- послеоперационные осложнения;
- грыжи, протрузии, опухоли;
- сколиоз;
- остеохондроз;
- спондилоартроз;
- спондилез;
- переломы и вывихи позвонков;
- повреждения ребер;
- всевозможные инфекции;
- аутоиммунные патологии;
- системные воспалительные заболевания;
- нарушение кровоснабжения;
- тромбоз спинных сосудов;
- атеросклероз;
- остеомиелит;
- туберкулез костей;
- гематомиелия;
- демиелинизация.
Не последнюю роль в возникновении патологии играют наследственные заболевания, связанные с накоплением фитановой кислоты (болезнь Рефсума) и наличием мотосенсорных расстройств (синдром Русси - Леви).
При различных заболеваниях позвоночника наблюдается повреждение нервных клеток спинного мозга, такая патология называется "синдром бокового амиотрофического склероза" (БАС).
Общие признаки
Появление симптомов миелопатии шейного может возникать постепенно или в один момент. Последнее наиболее характерно для механического воздействия на позвоночник, например удара, перелома, смещения.
Больной человек может ощущать:
- Сильную боль различной локализации.
- Уменьшение или полную потерю чувствительности ниже очага поражения.
- Онемение и покалывание пальцев, кистей рук и ног.
- Параличи конечностей или всего тела.
- Нарушение работы органов пищеварения и мочеполовой системы.
- Слабость отдельных мышц.
Также могут присутствовать симптомы вертеброгенной цервикальной миелопатии:
- Проблемы с координацией движений.
- Мраморный цвет лица.
- Чрезмерная потливость.
- Нарушение сердечного ритма.
- Излишняя эмоциональность, навязчивые состояния.
- Страх приближающейся смерти и прочее.
Яркое начало сопровождает болезнь не всегда. В некоторых случаях жалобы могут быть незначительны и прогрессировать на протяжение длительного времени.
Такие пациенты редко посещают медицинское учреждение на начальных стадиях, списывая ухудшение самочувствия на усталость и другие причины.
Дальнейшее течение недуга зависит от многих факторов, однако чем раньше он выявлен, тем больше человек получает шансов на возвращение к здоровой и полноценной жизни.
Классификация
Следующие виды болезни возникают на фоне непосредственного влияния на спинной мозг. Это:
- Токсическая и радиационная. Встречаются крайне редко. Могут возникать как следствие предшествующих облучений при раке или при отравлениях ртутью, свинцом, мышьяком и другими опасными соединениями. Поражение спинного мозга прогрессирует медленно. Появление первых симптомов нередко связывают с предыдущими эпизодами онкологии, а именно появлением метастаз.
- Карциноматозная. Представляет собой паранеопластическое поражение центральной нервной системы, возникающее на фоне различных злокачественных процессов. Это может быть рак легкого, печени, крови и т. п.
- Инфекционная. Протекает довольно тяжело и может быть вызвана энтеровирусами, болезнью Лайма, СПИДом, сифилисом и др.
- Метаболическая. Случаи ее выявления диагностируются нечасто. Ее вызывают различные нарушения обмена веществ и длительные гормональные сбои.
- Демиелинизирующая. Результат поражения нейронов ЦНС. Может передаваться генетически или возникать в процессе жизни.

Такие поражения встречаются намного реже, чем компрессионные.
Поражение шейного отдела
Относится к самым распространенным формам. Возникает в районе первых 7 позвонков.
Может быть вызвана любыми из перечисленных причин, но наиболее часто возникает вследствие компрессии, т. е. давления на спинной мозг.
Это могут быть грыжи, опухоли и другие факторы, оказывающие механическое воздействие на этот важный отдел позвоночника.
Нередко патологию провоцируют такие заболевания:
- остеохондроз;
- сколиоз и т. п.
Врожденные или приобретенные дефекты крупных сосудов могут нарушать функционирование спинного мозга, провоцируя его воспаление.
Больные шейной миелопатией имеют наиболее выраженные и тяжелые жалобы.
У них онемение может начинаться с области плеч и распространяться на все тело. Всегда имеют место нарушения вестибулярного аппарата, вызывающие:
Нередко симптомы миелопатии шейного отдела путают с ВСД. После безуспешного лечения проводится более подробное исследование, позволяющее выяснить настоящую причину.
Грудная патология
Такая локализация не менее опасна, однако в большинстве случаев ее клинические проявления менее выражены.
В отличие от миелопатии шейного отдела, пациента могут беспокоить:
- ощущение сдавливания в области ребер и сердца;
- тяжесть на вдохе;
- болевые ощущения различной интенсивности;
- слабость и дрожь в руках;
- усиление дискомфорта при наклонах и выполнении физических упражнений.
Чаще всего она развивается на фоне нарушения кровообращения, но другие причины также не стоит исключать.
По симптомам грудная форма очень напоминает остеохондроз этого отдела, хотя это довольно редкая патология позвоночника.
При проведении диагностики важно дифференцировать ее от заболеваний сердца и дыхательной системы.
Поясничная локализация
Если больного настигла эта форма болезни, то проблемы наблюдаются в нижней части туловища. Под воздействием провоцирующих факторов страдают:
- ноги (паралич, онемение, покалывание и прочее);
- органы малого таза (возникают различные заболевания, связанные с нарушением их работы).
То, что находится выше поясничного отдела болезнь чаще всего не затрагивает. Исключением являются смешанные формы, когда повреждается весь спинной мозг.
При компрессии такое случается редко, чаще всего это системное воздействие на спинной мозг или организм в целом (радиация, яды, инфекции и т. п).
Симптомы миелопатии шейного отдела наблюдаются частично.
Методы диагностики
При отсутствии характерных симптомов цервикальную миелопатию, как и другие разновидности, выявить непросто.
Почувствовав, что в организме происходит что-то не то, больные обращаются к терапевту, ортопеду и прочим специалистам, которые не могут установить причину ухудшения самочувствия или вовсе ставят неверный диагноз.
Лечением и диагностикой болезни занимается врач-невролог. В первую очередь он собирает подробный анамнез, т. е. историю болезни. Пациенту потребуется в деталях сообщить:
- Как давно начались жалобы.
- Если ли у него или близких родственников хронические заболевания.
- Какой образ жизни он ведет (есть ли вредные привычки и т. п.).
- Подвергался ли он ранее радиоактивному облучению и контактировал ли с токсическими веществами и т. д.
На основании этих данных специалист сможет предположить наличие шейной миелопатии, которое потребуется подтвердить при помощи обследования.
Обязательно потребуется пройти общий и биохимический анализ крови. При подозрении на инфекции может быть назначена проверка ее стерильности.
Параллельно необходимо провести диагностику, включающую:
- рентген;
- электромиографию;
- электронейрографию;
- МРТ, КТ позвоночного столба;
- ангиографию спинного мозга и его пункцию.
Полученный материал будет отправлен в лабораторию для проведения бактериологического посева и выявления других инфекций методом ПЦР.
После постановки точного диагноза и выявления провоцирующего фактора будет назначено необходимое лечение, которое невролог будет проводить совместно с другими специалистами. В зависимости от причины это может быть:
- венеролог;
- онколог;
- вертебролог;
- остеопат и другие.
Все о диагнозе цервикальной миелопатии может рассказать только лечащий врач.
Медикаментозная терапия
Единой схемы лечения не существует. Схема подбирается индивидуально и зависит от многих факторов, а именно:
- причин болезни;
- степени тяжести;
- возраста и пола пациента;
- сопутствующих патологий и другого.
Для лечение цервикальной ишемической миелопатии применяются следующие группы препаратов:
- сосудорасширяющие;
- спазмолитические.
К таким относят:
- "Но-Шпу".
- "Дротаверин".
- "Винпоцетин".
- "Ксантинола никотинад".
При токсических поражениях назначаются препараты, позволяющие выводить из организма вредные вещества. При инфекционных - противовирусные, противогрибковые и антибактериальные средства. Таким пациентам следует понимать, что терапия будет длительной и не всегда успешной.
При наличии генетических патологий устранить болезнь медикаментозно не представляется возможным. В этом случае подбирается пожизненная схема лечения, устраняющая или смягчающая клинические проявления.
Оперативное вмешательство
К помощи хирурга прибегают, если миелопатию шейного отдела спровоцировали механические факторы, такие как:
- опухоли;
- кисты;
- грыжи;
- смещения позвонков и т. п.
Как показывает практика, при удалении доброкачественных образований у пациента немало шансов победить болезнь. Терапия при цервикальной миелопатии при онкологии проходит намного сложнее. Как правило, давать какие-либо прогнозы врачи не берутся.
При травмах результат может быть разным. Все зависит от степени повреждения и локализации.
Вспомогательные мероприятия
Лечение цервикальной миелопатии – половина пути. После устранения основного заболевания пациента ждет длительный период реабилитации. В него могут входить:
- всевозможные массажи;
- лечебная гимнастика;
- иглоукалывание;
- физиотерапевтические процедуры;
- электрофорез;
- ношение фиксирующих корсетов;
- посещение специализированных санаториев.
Категорически недопустимо заниматься самостоятельным лечением симптомов и причин цервикальной миелопатии. Такое легкомыслие чревато серьезным поражением костного мозга и необратимым параличом.
Профилактика
Чаще всего болезнь возникает в зрелом возрасте, но нередко диагностируется среди молодых людей и даже малышей.
Цервикальная миелопатия с синдромом БАС наблюдается у большинства обследованных пациентов. Для того чтобы немного снизить вероятность ее появления, следует придерживаться нескольких простых рекомендаций:
- каждое утро начинать с небольшой разминки;
- если работа связана с длительным нахождением в сидячем положении, периодически вставать и делать различные упражнения, можно просто походить;
- не сутулиться;
- включить в рацион мясо с хрящами и кисломолочные продукты;
- избавиться от вредных привычек;
- отказаться от тяжелой и некачественной пищи;
- есть побольше овощей и фруктов;
- периодически пропивать курс витаминов и минеральных веществ;
- при наличии хронических патологий своевременно проходить лечение;
- обсудить с врачом возможность применения препаратов, защищающих и восстанавливающих хрящевую ткань (хондропротекторов).

Услышав диагноз "цервикальная миелопатия", не следует сразу впадать в отчаяние и думать об онкологии. В большинстве случаев патология имеет доброкачественную природу. Следует настроиться позитивно и верить в собственное выздоровление, ведь медициной давно доказано, что эффективность терапии тесно связана с настроением пациента, даже если прогноз весьма неблагоприятный.
Общие сведения
Миелопатия спинного мозга — это тяжелый соматический синдром, обобщающий различные по этиологическому признаку поражения спинного мозга, сопутствующий многочисленным патологическим процессам и проявляющийся нейродегенеративными изменениями в отдельных спинномозговых сегментах имеющий, как правило, хроническое течение.
Миелопатия всегда возникает вследствие различных патологических нарушений в организме (осложнение дегенеративно-дистрофических заболеваний позвоночника, травм и опухолей позвоночного столба, патологий сосудистой системы, токсического воздействия, соматических заболеваний и инфекционных поражений).
В зависимости от этиологического фактора, т.е. от заболевания, ставшего предпосылкой развития миелопатии, при постановке диагноза указывается эта болезнь/патологический процесс, например, сосудистая, диабетическая, компрессионная, алкогольная, вертеброгенная, ВИЧ-ассоциированная миелопатия и др., то есть таким образом указывается на происхождение синдрома (природу поражения спинного мозга). Очевидно, что при разных формах миелопатии спинного мозга лечение будет существенно отличаться, поскольку необходимо воздействие на основную причину, которая вызвала соответствующие изменения. По МКБ-10 миелопатия кодируется G95.9 (Болезнь спинного мозга неуточненная).
Достоверно точной информации о частоте встречаемости в целом миелопатии нет. Существует лишь информация о некоторых наиболее распространенных причинах ее формирования. Так в США ежегодно происходит от 12 до 15 тысяч травм спинного мозга, а у 5%-10% пациентов со злокачественными опухолями существует высокая вероятность метастазов в эпидуральное пространство позвоночника, что является причиной более 25 тысяч случаев миелопатии в год.
Некоторые виды миелопатии являются относительно редкими (сосудистая миелопатия), другие (цервикальная спондилогенная миелопатия) встречается у почти 50% лиц мужского пола и 33% у женщин в возрасте после 60 лет, что обусловлено выраженностью дегенеративных изменений в структурах позвоночного столба и нарастание проблем со стороны сосудистой системы, характерных для людей пожилого возраста. Наиболее часто поражается шейный и поясничные отделы позвоночника и значительно реже встречается миелопатия грудного отдела позвоночника.
Патогенез
Патогенез развития миелопатии существенно различается в зависимости от заболевания, вызвавшего тот или иной вид миелопатии. Во множестве случаев патологические процессы, лежащие в основе развития заболевания, локализуются вне спинного мозга и рассмотреть их в пределах одной статьи не представляется возможным.
Классификация
В основу классификации положен этиологический признак, в соответствии с которым выделяются:
- Вертеброгенная (дискогенная, компрессионная, спондилогенная) — может быть обусловлена, как травмами позвоночника (посттравматическая), так дегенеративными изменениями в позвоночном столбе (смещение позвонков, остеохондроз, спондилез с выраженным разрастанием остеофитов, стеноз спинномозгового канала, грыжа межпозвоночного диска и др.).
- Дисциркуляторная (ишемическая) — сосудистая, атеросклеротическая, дисциркуляторная, развивается вследствие медленно прогрессирующей хронической недостаточности (ишемии) спинномозгового кровообращения.
- Инфекционная — развивается под воздействием патогенной микрофлоры (энтеровирусы, вирус герпеса, бледная трепонема) и часто является следствием септицемии, пиодермии, остеомиелита позвоночника, СПИДа, болезни Лайма и др.
- Миелопатии, вызванные различного рода интоксикациями и физическими воздействиями (токсические миелопатии; лучевая миелопатия).
- Метаболическая — обусловлена метаболическими расстройствами и осложнением эндокринных заболеваний.
- Демиелинизирующая. В ее основе лежат патологические процессы, вызывающие разрушение (демиелинизацию) миелиновой оболочки нейронов, что приводит к нарушению процессов передачи импульсов между нервными клетками спинного и головного мозга (рассеянный склероз, болезнь Бало, болезнь Канавана и др.).
По локализации патологического процесса выделяется:
- Миелопатии шейного отдела позвоночника (син. цервикальная миелопатия).
- Миелопатии грудного отдела позвоночника.
- Миелопатии поясничного отдела.
Причины
К основным причинам развития миелопатий относятся:
- Компрессия (сдавливание), возникающая в результате травм позвоночника со смещением позвоночных сегментов, спондилолистеза, спондилеза, первичной/метастатической опухоли спинного мозга, эпидурального абсцесса и гематомы, субдуральной эмпиемы, грыжи межпозвонкового диска, туберкулезного спондилита, подвывиха в атлантоаксиальном сочленении, вторичного спаечного процесса и др.
- Нарушение кровообращения в спинном мозге, обусловленное вышеперечисленными причинами, так и различного рода сосудистой патологией, которая формирует медленно прогрессирующую хроническую недостаточность кровоснабжения: атеросклероз, эмболии, тромбозы, аневризма, венозный застой, развивающимся вследствие сердечно-легочной/сердечной недостаточности, сдавление венозных сосудов на различных уровнях позвоночника.
- Воспалительные процессы с локализацией в спинном мозге, обусловленные патогенной микрофлорой, травмой или в силу других обстоятельств (спинальный арахноидит, туберкулез, болезнь Бехтерева, миелит и др.).
- Нарушение процессов метаболизма в организме (гипергликемия при сахарном диабете).
Несмотря на многообразие причин, основной предпосылкой формирования миелопатии принято считать прогрессирующий длительно протекающий остеохондроз (вертеброгенная, дискогенная, компрессионная, дегенеративная миелопатия).
Симптомы
Симптомы миелопатии варьируют в широком диапазоне в зависимости от причин заболевания, уровня поражения, тяжести состояния, характера патологического процесса (острый/хронический). К общим симптомам относятся:
- Постоянный/возникающий при движении интенсивный болевой синдром в спине ноющего/тупого характера.
- Онеменение верхних/нижних конечностях, слабость, нарушения мелкой моторики (при застегивании одежды, письме и др.).
- Снижение в различной степени температурной и болевой чувствительности, появление дисфункции тазовых органов (мочеиспускания).
- Развитие сочетанных спастических парезов и параличей, вызывающих нарушения походки.
Из всего многообразия видов миелопатий рассмотрим лишь несколько, наиболее часто встречающихся в тех или иных отделах позвоночника.
Шейная спондилогенная миелопатия относится к одной из частых причин дисфункции спинного мозга нетравматического характера у людей старшего возраста с развитием спастического тетра- и парапареза. Ведущим патофизиологическим механизмом этого заболевания является ишемия спинного мозга, обусловленная его компрессией с нарастающими дегенеративными процессами структур шейного отдела позвоночного столба (фото ниже).
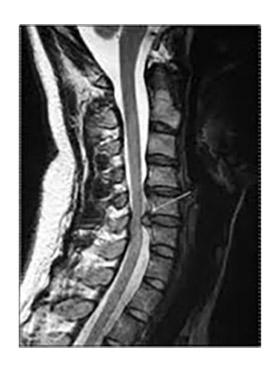
Симптомы отражают нарушения функции верхнего мотонейрона, поражение задних столбов спинного мозга и пирамидных трактов. Градация выраженности нарушения во многом определяется конкретным механизмом развития миелопатии. Так, при компрессионном характере поражении шейного отдела отмечается сочетанность нижнего спастического парапареза и спастико-атрофического пареза рук.
При этом, характерно их изолированное проявление или преобладание расстройств двигательных над чувствительными. Основными жалобами являются: боль в руках с латеральной/медиальной стороны, затруднения при выполнении тонких движений, парестезии в руках, слабость и неловкость в ногах, нарушение походки, развитие нейрогенного мочевого пузыря.
Пирамидный синдром характеризуется несимметричным спастическим тетрапарезом в руках, что обусловлено поражением глубоких пирамидных проводников, отвечающих за верхние конечности. Атрофический синдром проявляется слабостью в мышцах верхних конечностей, атрофиями и фибриллярными подергиваниями, низкими сухожильными рефлексами верхних конечностей.
Цервикальная миелопатия при сосудистом варианте развития миелопатии (сосудистая миелопатия шейного отдела) характеризуется более выраженными и распространенными по длиннику двигательными спинальными сегментарными расстройствами, сочетающихся с ишемией структур входящих в бассейн кровоснабжения передней спинальной артерии (фасцикуляция мышц, отсутствие/снижение рефлексов на руках, амиотрофии).
Наиболее часто встречается дискогенная миелопатия поясничного отдела напрямую обусловленная повреждением межпозвоночного диска, являющейся одним из осложнений остеохондроза позвоночника у пациентов в возрасте после 45 лет и характеризуется хроническим течением. Реже причиной дискогенной миелопатии являются травмы позвоночника и для такой патологии характерно крайне острое течение.
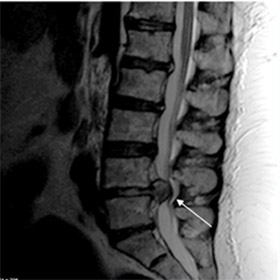
Развитие заболевания обусловлено дегенеративными изменениями в межпозвоночном диске, которые приводят к растяжению/разрыву фиброзного кольца диска и к отрыву его периферических волокон от тел позвонков. Как следствие происходит смещение диска в заднелатеральном направлении, что и приводит к компрессии спинного мозга и прилегающих кровеносных сосудов (фото ниже).
В симптоматике дискогенной поясничной миелопатии наиболее часто встречаются интенсивная радикулярная боль, парезы дистальных отделов ног, снижение мышечной силы ног, нарушение функции органов таза и снижение чувствительности в сакральных сегментах.
Дискогенная миелопатия может осложняется спинальным инсультом (острым расстройством кровообращения) с развитием синдрома трансверзального поражения спинного мозга, для которого характерны сочетание спинальных параличей нижних конечностей с тазовыми нарушениями и глубокой циркулярной гипестезией.
Анализы и диагностика
В основе диагностики миелопатий мануальный осмотр, проверка чувствительности/рефлексов в определенных точках и инструментальные методы исследования, включающие:
- Обзорную/прицельную рентгенографию позвоночного столба в нескольких проекциях.
- Электронейрограмму.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
- Контрастные методы исследования (дискография, пневмомиелография, миелография, веноспондилография, эпидурография).
При необходимости (подозрение на отравление тяжелыми металлами, дефицит витамина В12) назначаются лабораторные исследования. При подозрении на инфицирование проводится спинномозговая пункция.
Лечение
Поскольку миелопатия является обобщенным термином универсальное (стандартизованое для всех случаев) лечение отсутствует, и лечебная тактика определяется в каждом конкретном случае в зависимости от причин, лежащих в основе развития миелопатии. Из общих при принципах лечения можно отметить:
- Для купирования болевого синдрома, уменьшения отека и снижения воспалительного процесса назначаются нестероидные противовоспалительные препараты (Индометацин, Ибупрофен, Ортофен, Диклофенак, Мелоксикам и др.). При сильно выраженной боли, обусловленной сдавлением нервных корешков, назначаются стероидные гормоны (Преднизолон, Дексаметазон и др.).
- Для снятия спазма мышц и уменьшения ощущений назначаются миорелаксанты (Мидокалм, Сирдалуд, Баклосан, Толперизон).
- С целью защиты тканей от гипоксии и нормализации метаболизма используются Актовегин, Церебролизин, Пирацетам и др.
- При наличии инфекции назначаются антибактериальные препараты с учетом чувствительности возбудителя заболевания.
- При необходимости — препараты, восстанавливающие хрящевую ткань (Глюкозамин с хондроитином, Алфлутоп, Артифлекс Хондро, Румалон и др.).
- При ишемической миелопатии назначаются сосудорасширяющие препараты (Папаверин, Кавинтон, Но-Шпа, и нейропротекторы (Глицин, Луцетам, Гамма-аминомасляная кислота, Ноотропил, Гаммалон и др. Для нормализации кровообращения в мелких сосудах и реологических свойств крови — Трентал, Танакан, Пентоксифиллин.
- Для укрепления иммунитета назначаются витаминно-минеральные комплексы или витамины В1 и В6.
Синдром БАС (боковой амиотрофический склероз) относится к редким неврологическим заболеваниям. По статистическим данным, частота патологии составляет 3 человека на 100 тыс. Формирование дегенеративно-дистрофических отклонений обусловлено гибелью нервных аксонов, по которым передаются импульсы в мышечные клетки. Аномальный процесс разрушения нейронов происходит в коре больших полушарий, рогах (передних) спинного мозга. Из-за отсутствия иннервации прекращается сокращение мышц, развивается атрофия, парез.
- Классификация и характерные признаки
- Пояснично-крестцовая форма
- Шейно-грудная форма
- Бульбарная форма
- Высокая форма
- Причины возникновения
- Диагностические исследования
- Эффективные методы лечения
- Прогноз
Классификация и характерные признаки
Классификация патологии зависит от места поражения. В моторике участвуют два вида нейронов: основной, находящийся в больших полушариях, и периферический, расположенный на разных уровнях позвоночного столба. Центральный посылает импульс второстепенному, а он, в свою очередь, клеткам скелетной мускулатуры. Вид БАС будет различаться в зависимости от центра, где передача от моторных нейронов блокируется.

На ранней стадии клинического течения признаки одинаково проявляются вне зависимости от вида: спазмы, онемение, гипотонус мышц, слабость рук и ног. К общей симптоматике относится:
- Эпизодическое появление крампи (болезненные сокращения) на пораженном отделе.
- Постепенное распространение атрофии на все участки тела.
- Расстройство двигательной функции.
Виды болезни протекают без потери чувствительных рефлексов.
Является проявлением миелопатии (разрушение спинного мозга), обусловленной гибелью периферических нейронов, расположенных в крестцовом отделе позвоночника (передних рогах). Синдром БАС сопровождается симптомами:
В процесс вовлекаются верхние конечности с такими же проявлениями.
Синдром характеризуется гибелью аксонов второстепенных нейронов, расположенных в верхнем отделе позвоночника, приводит к проявлению признаков:
Симптомом поражения шейного отдела является постоянно наклоненная вперед голова.

Эта разновидность синдрома отличается тяжелым клиническим течением, отмирают мотонейроны в коре больших полушарий. Продолжительность жизни пациентов с этой формой не превышает пяти лет. Дебют сопровождается:
- нарушением артикуляционной функции, речевого аппарата;
- фиксацией языка в определенном положении, им трудно шевелить, отмечается ритмичное подергивание;
- непроизвольными судорогами мимических мышц;
- дисфункцией глотательного акта из-за спазмов в пищеводе.
Прогрессия латерального амиотрофического склероза бульбарного вида формирует полную атрофию лицевых и шейных мускулов. Пациент не может самостоятельно открыть рот для приема пищи, утрачиваются коммуникативные возможности, способность четко произносить слова. Повышается рвотный и челюстной рефлекс. Часто заболевание протекает на фоне непроизвольного смеха или слезотечения.
Данная разновидность БАС начинается с поражения центральных нейронов, в процессе развития охватывает периферические. Пациенты с высокой формой синдрома не доживают до стадии паралича, потому что быстро отмирают мышцы сердца и органов дыхания, на пораженных местах образуются абсцессы. Человек не может самостоятельно двигаться, атрофия охватывает всю скелетную мускулатуру. Парезы приводят к неконтролируемой дефекации и мочеиспусканию.
Состояние усугубляется постоянным прогрессированием синдрома, на терминальной фазе дыхательный акт невозможен, требуется вентиляция легких при помощи специального аппарата.
Причины возникновения
Синдром бокового амиотрофического склероза в большинстве случаев протекает с неопределенным генезом. У 10% пациентов с этим диагнозом причиной развития послужила передача аутосомно-доминантным путем мутированного гена от предыдущего поколения. Этиологией формирования заболевания может стать ряд факторов:
- Инфекционное поражение головного, спинного мозга устойчивым малоизученным нейротропным вирусом.
- Недостаточное поступление витаминов (гиповитаминоз).
- Спровоцировать синдром БАСа у женщин способна беременность.
- Разрастание онкологических клеток в легких.
- Шунтирование желудка.
- Хроническая форма остеохондроза шейного отдела.
В группу риска попадают люди, постоянно контактирующие с концентрированными химическими веществами, тяжелыми металлами (свинец, ртуть).
Диагностические исследования
Обследование предусматривает дифференцирование синдрома БАС от болезни БАС. Самостоятельная патология протекает без нарушения внутренних органов, умственных способностей, чувствительных рефлексов. Для адекватного лечения необходимо путем диагностики исключить болезни с похожей симптоматикой:
- спинальные краниовертебральные амиотрофии;
- остаточные явления полиомиелита;
- злокачественную лимфому;
- парапротеинемию;
- эндокринопатию;
- шейную цервикальную миелопатию с синдромом БАС.

Диагностические мероприятия для определения заболевания предусматривают проведение:
- рентгенографии грудной клетки;
- магнитно-резонансной томографии спинного, головного мозга;
- электрокардиограммы;
- электронейрографии;
- исследования уровня функционирования щитовидной железы;
- цереброспинальной, люмбальной пункции;
- генетического анализа для выявления мутации;
- спирограммы;
- лабораторное исследование в крови показателя белка, СОЭ, креатинфосфокиназы, мочевины.
Эффективные методы лечения
Лечение носит симптоматичный характер, основной задачей терапии является поддержания качества жизни, продление способности самообслуживания. В процессе развития синдрома постепенно поражается мускулатура органов, отвечающих за дыхательный акт. Кислородную недостаточность компенсирует аппарат BIPAP, IPPV, используемый в ночные часы. Оборудование облегчает состояние пациента, оно несложное в применении и используется в домашних условиях. После полной атрофии дыхательной системы больного переводят на стационарный аппарат вентиляции легких (НИВЛ).
Консервативное лечение симптомов способствует:
Пациенты с синдромом БАС нуждаются в специальных приспособлениях для облегчения жизни, в числе которых:
- автоматизированная коляска для передвижения;
- кресло, оборудованное биотуалетом;
- компьютерная программа речевого синтеза;
- кровать с подъемным механизмом;
- устройство для взятия нужного предмета;
- ортопедический набор (шейный воротник, шины).
При уходе за больным уделяется внимание рациону, в пище должно быть достаточное количество минералов и витаминов. Блюда жидкой консистенции, овощи протерты. Кормление осуществляется через зонд, в трудных случаях показана установка гастростомы.
Прогноз
Синдром латерального амиотрофического склероза относится к тяжелым заболеваниям. Прогноз усложняется отсутствием специфических препаратов и быстрой прогрессией аномалии. Состояние пациента зависит от формы и возможности купирования симптоматики. Фатальный исход наступает в любом случае, но если пояснично-крестцовый синдром достигает бульбарной формы, продолжительность жизни составляет не более двух лет. В случае генетической мутации развитие аномалии не настолько стремительное, при должном уходе человек сможет прожить до 12 лет с момента дебюта БАС.
Читайте также:


