Синдром сдавления нервных стволов
Опасность туннельных синдромов в том, что сдавление нерва никогда не проходит бесследно. Без лечения в месте сдавления разрастается соединительная ткань, оболочка нерва теряет миелин, а центральный аксон подвергается перерождению. Восстановить функцию нерва, который был сдавлен длительное время, удается не всегда. Консультироваться нужно при первых признаках болезни, чтобы сохранить нерв живым.
- Первичная консультация - 3 200
- Повторная консультация - 2 000
Почему сдавливаются нервы?
Природа предусмотрела для нерва мышечно-костное или мышечно-фиброзное ложе. Причины сдавления разные:
- врожденная узость костного канала;
- отек из-за постоянной перегрузки;
- ненормальное разрастание костей или акромегалия;
- воспаление расположенных рядом суставов;
- воспаление сухожилий;
- дегенеративные изменения костей – артрозы и артриты;
- слишком большая костная мозоль после перелома;
- эндокринные и метаболические болезни, при которых нарушается питание тканей – сахарный диабет, микседема.
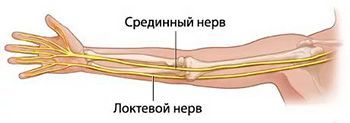
Каждый периферический нерв на своем протяжении проходит узкие места, в которых может сдавливаться. Это касается в первую очередь срединного нерва руки, которому приходится преодолевать три туннеля – на запястье, предплечье и в нижней трети плеча. Локтевой нерв может сдавливаться в области локтевого сустава и под ладонной связкой. На ноге может сдавливаться запирательный, латеральный кожный, седалищный, большеберцовый и подошвенно-пальцевой нервы.
Синдром запястного канала
Это самый распространенный туннельный синдром, когда срединный нерв сдавливается в области запястья. Женщины страдают от него в 3 раза чаще мужчин из-за того, что у них костный канал для нерва намного меньше мужского. Этот синдром может развиваться не только от повреждений и травм, но и после удаления молочных желез по поводу рака. У оперированных женщин плохо циркулирует лимфа, и запястный канал сильно отекает. Сильные отеки могут появиться в этом месте также при беременности, менопаузе или климаксе.
Как проявляется сдавление срединного нерва?
Через карпальный канал (то же самое, что запястный) срединный нерв проходит к кисти на двух уровнях: через лучезапястный сустав и над ним. Над суставом проходит чувствительная часть срединного нерва, которая на самой кисти разделяется на мелкие веточки, причем эти разветвления у каждого человека разные – концентрированные или рассыпные. Внутри лучезапястного сустава проходит мышечная ветвь, которая идет к большому пальцу и позволяет сжать кисть в кулак.
Если срединный нерв сдавлен в верхней части предплечья, то предплечье очень сильно болит. Это бывает у тех, кому по роду работы приходится часто поворачивать кисть вверх и вниз, удерживая пальцами какой-то предмет. Это водители, резчики, доярки ручного доения, маляры, художники. Впервые боль беспокоит после переноски тяжестей, когда основная нагрузка приходится на предплечье, обычно после поднятия тяжелой коробки или ящика. Если сжать кисть в кулак и резко повернуть ее книзу, боль мгновенно усилится. Затруднения вызывают письмо и подъем руки вверх. Могут подвергнуться атрофии мышцы у основания большого пальца.
Сдавления локтевого нерва или кубитальный синдром
- Стоимость: 7 000 руб.
Происходит у тех, кто часто сгибает руку в локте – велосипедистов, программистов и прочих. Часто локтевой нерв поражается у очень худых женщин. В этом случае боль и онемение начинаются с мизинца, распространяясь на всю кисть. Мышцы на тыльной стороне кисти между большим и указательным пальцами истончаются, начинают хуже работать. В сырую холодную погоду боли становятся практически невыносимыми.
Диагностика
Диагностика при болях в руке может занять 2-3 дня. В первую очередь, это осмотр специалистом-неврологом, а также обычные клинические методы (анализы, рентген, МРТ) и особые приемы, позволяющие точно выяснить степень поражения нерва – электромиография и электронейрография.
Эти методы исследуют электрическую активность мышц и скорость прохождения нервного импульса. Соединив результаты обоих методов, можно понять, сохранил ли нерв свою функцию или переродился, заместился соединительной тканью. От результатов обследования зависит метод лечения.
Компрессионный синдром может возникать двумя путями. Во-первых, в результате остро возникшего сдавления нерва инородным телом, костными фрагментами, гематомой или через некоторый промежуток времени вследствие отека тканей. Вторая форма компрессии нерва обусловливается медленно развивающимися соединительнотканными рубцами или, реже, костной мозолью. Интенсивность компрессии нерва колеблется от легких степеней, без выраженных макроскопических изменений (отечность), до очень тяжелых, с истончением или уплощением нервного ствола, вплоть до превращения его в фиброзный тяж или образованием внутриствольной невромы.
Клиническая картина значительно варьирует в зависимости от различной степени сдавления нерва и его причин, однако обычно сравнительно более интенсивно поражаются двигательные функции. Часто двигательные расстройства доходят до степени полного выпадения. Гипотония и атрофия мышц обычно выражены нерезко. Выпадения чувствительности значительно варьируют в зависимости от интенсивности и распространенности компрессии, но обычно не доходят до степени полной анестезии. Глубокая чувствительность сохраняется.
Интенсивность вазомоторно-трофических расстройств также зависит от длительности и характера сдавления. В случаях резкого сдавления нерва соединительнотканными рубцами наблюдается нарастающее ухудшение клинической картины вплоть до синдрома полного перерыва нервного ствола. Нередко при этом возникают боли различного характера и интенсивности. Таким образом, постепенное развитие симптомов выпадения при одновременном нарастании феноменов раздражения считается характерным для сдавления нерва рубцами, иногда на фоне воспалительного процесса.
В редких случаях вместо характерного постепенного нарастания симптомов наблюдается быстрое и в дальнейшем стойкое выпадение всех функций. Это происходит за счет коммоционных или контузионных явлений, которые маскируют последующее постепенное нарастание компрессионных симптомов.
При нерезком сдавлении нервного ствола с острым началом развития симптомов может иметь место довольно успешное восстановление утраченных функций. При этом клиническое течение восстановления функций нерва не идет по типу истинной регенерации нервного ствола. В частности, отсутствует симптом Тинеля и нет резко выраженных явлений гиперпатии, обычно предшествующей медленному и при этом чаще неполному восстановлению чувствительности.
При компрессии нерва показано оперативное вмешательство приблизительно через 2—3 месяца после ранения, а иногда и раньше, если имеются клинические и рентгенологические симптомы компрессии нерва инородным телом, костной мозолью или сдавление нерва рубцами.
Клинический интерес представляет компрессионный синдром, развивающийся вследствие наложения на длительное время сильно затянутого жгута на раненую конечность. После наложения жгута на руку, что встречается значительно чаще, развиваются нарушения движений в кисти и пальцах по типу поражения лучевого, локтевого и срединного нервов или, чаще, комбинация поражения двух или трех упомянутых нервов. Обычно полных параличей при этом не возникает, не бывает и выраженных вазомоторно-трофических расстройств. Необходимо подчеркнуть, что чувствительные расстройства ограничиваются лишь легкой гипестезией или могут полностью отсутствовать.
Аналогичный синдром частичного выпадения двигательных функций при почти полной сохранности чувствительности характерен для поражения нервов, вызванного периодическим сдавлением нервных стволов в подмышечной области (так называемые костыльные параличи).
Разнообразие клинических признаков синдрома обусловлено длительной ишемией мягких тканей, эндотоксикозом, гиперкалиемией и дисфункцией почек. Данный недуг является следствием несчастных случаев: аварий на дорогах, землетрясений, разрушений зданий, завалов в шахтах, техногенных катастроф, терактов, оползней, строительных работ, заготовки леса, бомбардировки. Сила сдавления при этом настолько велика, что пострадавший не может самостоятельно извлечь пораженную конечность.
Возможно развитие особой формы синдрома, поражающей конечности обездвиженных больных. Это позиционный синдром, развивающийся под давлением массы собственного тела на мягкие ткани. Он возникает при алкогольной интоксикации тяжелой степени или алкогольной коме. Такие больные долгое время находятся в противоестественной позе, часто лежат на неровной поверхности. Развитие синдрома обусловлено гипоксией и дисциркуляторными изменениями, приводящими к уменьшению объема внутрисосудистой жидкости и эндотоксемии.
Впервые патология была описана во время первой мировой войны хирургом из Франции Кеню. Он наблюдал за офицером, которому после взрыва бревно передавило ноги. Конечности ниже места сдавления были темно-красного цвета, а сам раненый во время спасения хорошо себя чувствовал. Когда бревно сняли с его ног, развился токсический шок, от которого офицер погиб. Спустя несколько десятков лет ученый из Англии Байуотерс подробно изучил патогенетические факторы и механизм развития синдрома и выделил его в отдельную нозологию.
Синдром имеет различные причины, сложный патогенез, требует обязательного лечения и отличается высокой частотой летальных исходов. У женщин и мужчин он возникает одинаково часто. Шокоподобное состояние развивается сразу после освобождения пострадавшего и восстановления кровообращения и лимфотока в пораженных частях тела. Причинами гибели больных являются: травматический шок, эндогенная токсемия, миоглобинурийный нефроз, сердечная и легочная недостаточность. Лечение патологии комплексное, включающее дезинтоксикацию, заместительную и противомикробную терапию, некрэктомию или ампутацию пораженной конечности.
Чаще всего от синдрома длительного сдавления страдают лица, проживающие в регионах, где ведутся активные боевые действия или часто происходят землетрясения. Терроризм — актуальная на сегодняшний день проблема и причина синдрома.
Синдром размозжения – тяжелая травма, лечение которой вызывает много трудностей и сложностей.
Причины краш-синдрома
Периоды клинического течения СДС
Течение краш-синдрома имеет несколько периодов:
- Первый – это непосредственно само сдавливание мягких тканей с развитием травматического шока.
- Во втором периоде наблюдаются местные изменения в травмированном участке и начало интоксикации. Продолжаться может до трех суток.
- Третий период характеризуется развитием осложнений, которые проявляются поражением различных систем органов.
- Четвертый период – реконвалесценция. Начало его с момента восстановления функционирования почек.
- Далее, у пострадавших обнаруживаются факторы, говорящие об иммунологической реактивности, бактерицидной активности крови.
Виды синдрома длительного сдавления
Классифицируют это патологическое состояние сразу по нескольких критериям:
- по виду компрессии его делят на раздавливание (травматическое повреждение мышц), прямое и позиционное сдавление;
- по локализации – грудная, брюшная, тазовая области, кисть, предплечье, бедро, голень, стопа в различных комбинациях;
- по сочетанию с повреждением прочих частей тела: внутренних органов;
- костей, суставов;
- магистральных сосудов, нервных стволов;
-
ожогами или отморожениями;
Классификация
По локализации очага поражения выделяют синдром сдавления:
- грудного отдела,
- абдоминальной области,
- головы,
- конечностей,
- тазовой области.
Синдром часто сопровождается поражением:
- жизненно важных органов,
- костных структур,
- суставных сочленений,
- артерий и вен,
- нервных волокон.
Синдром длительного сдавливания часто сочетается с другими недугами:
- ожогами,
- обморожениями,
- воздействием радиоактивного излучения,
- острым отравлением.
Что происходит в организме при краш-синдроме
Основой этой патологии является массовая гибель клеток мускулатуры. Причин этому процессу несколько:
- непосредственное их разрушение травмирующим фактором;
- прекращение кровоснабжения сдавленной мышцы;
- клеточная гипоксия, связанная с геморрагическим шоком, часто сопровождающим массивную травму.
Пока мышца сдавлена – краш-синдрома нет. Он начинается после того, как зажатую часть тела освобождают от внешнего давления. При этом передавленные кровеносные сосуды раскрываются, и кровь, насыщенная продуктами распада мышечных клеток, устремляется в основное русло. Достигнув почек, миоглобин (основной белок мышц) закупоривает микроскопические почечные канальцы, блокируя выработку мочи. В течение нескольких часов развивается канальцевый некроз и гибель почек. Итогом этих процессов становится острая почечная недостаточность.
Симптомы краш-синдрома
Течение болезни напрямую зависит как от срока сдавления, так и от объема пострадавших тканей. Так, при сдавлении предплечья в течение 2-3 часов, острой почечной недостаточности не будет, хотя снижение выработки мочи все же отмечается. Нет и явлений интоксикации, неизбежных при более долгом сдавлении. Такие больные практически всегда выздоравливают без последствий.
Обширные сдавления, продолжающиеся до 6 часов, приводят к краш-синдрому средней тяжести. В этом случае отмечаются яркие явления эндотоксикоза (интоксикации) и нарушения почечных функций в течение недели и более. Прогноз зависит от сроков оказания первой помощи и своевременности и объема последующей интенсивной терапии.
При более чем 6-часовом сдавлении развивается СДС в тяжелой форме. Эндотоксикоз стремительно нарастает, почки выключаются полностью. Без гемодиализа и мощной интенсивной терапии человек неизбежно погибает.
Симптоматика краш-синдрома зависит от периода развития патологии.
В раннем периоде (1-3 дня) в основном в наличии имеются симптомы шока: бледность, слабость, тахикардия, сниженное артериальное давление. Наиболее опасный момент в этом периоде – непосредственное извлечение пострадавшего из-под обломков. Как только восстанавливается кровообращение в пострадавшей конечности, в кровь выбрасывается большое количество калия, способного привести к мгновенной остановке сердечной деятельности. Но даже и без этого при тяжелых формах СДС уже в первые сутки развиваются явления почечно-печеночной недостаточности и отек легких, а также сердечные аритмии.
Для раннего периода характерны местные проявления со стороны пострадавших конечностей:
- состояние кожи — напряженная (из-за внутритканевого отека), бледная, синюшная, холодная на ощупь;
- на коже имеются пузыри;
- пульс на периферических артериях отсутствует;
- все формы чувствительности либо угнетены, либо отсутствуют;
- способность к активным движениям пострадавшей конечность снижена или отсутствует.
У более чем половины пострадавших диагностируются также переломы соответствующих костей.
В промежуточном периоде (4-20 дней) на первое место выходят явления интоксикации и острая почечная недостаточность. Вначале состояние больного на короткий срок стабилизируется, но потом начинает стремительно ухудшаться, появляются нарушения сознания вплоть до глубокого оглушения. Моча становится бурой, ее количество падает вплоть до нуля, и это состояние может длиться до 3 недель. При благоприятном течении болезни эта фаза переходит в фазу полиурии, при которой количество выделяемой мочи резко возрастает. Именно в промежуточном периоде чаще всего развиваются инфекционные осложнения, склонные к генерализации (распространению по всему организму), а также возможно появление отека легких.
Если в течение промежуточного периода больной не скончался, то наступает третий период – поздний. Длится он от 3-4 недель до нескольких месяцев. В это время постепенно нормализуются функции всех пострадавших органов – легких, печени и, самое главное, почек.
Симптоматика третьего периода
Третий этап развития синдрома (СДС) характеризуется развитием осложнений, продолжается он от 2 до 15 суток.
Признаки в это время могут проявляться следующие:
- Поражение различных систем органов.
- Развитие почечной недостаточности.
- Отечность становится больше.
- На коже можно наблюдать появление пузырей с прозрачным или геморрагическим содержимым.
- Ярко начинает проявляться анемия.
- Уменьшается диурез.
- Если сделать анализ крови, то увеличивается концентрация мочевины, калия и креатинина.
- Проявляется классическая картина уремии с гипопротеинемией.
- Отмечается повышение температуры тела пострадавшего.
- Ухудшается общее состояние.
- Появляется заторможенность и вялость.
- Может быть рвота.
- Окрашивание склер сигнализирует о вовлечении печени в патологический процесс.
Даже интенсивная терапия не всегда может спасти человека, если диагностируется СДС. Синдром, если он достигает этого периода, то в 35 % случаев приводит к смерти пострадавших.
В таких случаях может помочь только экстракорпоральная детоксикация.
Диагностика
Заподозрить развитие синдрома длительного сдавления можно уже на месте происшествия. Информация о стихийном бедствии, о долгом пребывании человека под завалом, заставляет предполагать возможное развитие у него СДС. Объективные данные позволяют выставить диагноз краш-синдрома с достаточно высокой долей уверенности.
В лабораторных условиях можно получить информацию о гемоконцентрации (сгущении крови), электролитных нарушениях, повышении уровня глюкозы, креатинина, мочевины, билирубина. Биохимический анализ крови выявляется повышение печеночных трансаминаз, снижение концентрации белка. Анализ на кислотно-щелочное состояние крови показывает наличие ацидоза.
В анализе мочи вначале изменения отсутствуют, но затем моча приобретает бурую окраску, плотность ее повышается, в ней появляется белок, рН смещается в кислую сторону. При микроскопическом исследовании выявляется большое количество цилиндров, эритроцитов, лейкоцитов.
Накладывание жгута
При неразрушенной конечности жгут максимум через 1,5 часа необходимо снять.
Первая помощь при синдроме длительного сдавления и его лечение
Меры первой помощи при синдроме длительного сдавления зависят от того, кто их оказывает, а также от доступности привлекаемых сил и наличия квалифицированного персонала. Неподготовленный человек мало что сможет сделать, чтобы предотвратить развитие тяжелых осложнений, тогда как профессиональные спасатели своими действиями серьезно улучшают прогноз для больного.
В первую очередь извлеченный из-под должен быть перемещен в безопасное место. Выявленные при поверхностном осмотре раны, ссадины должны быть накрыты асептическими повязками. При наличии кровотечения следует принять меры к его скорейшей остановке, переломы иммобилизируют специальными шинами или подручными средствами. Если начало внутривенной инфузии на этом этапе невозможно, больного необходимо обеспечить обильным питьем. Эти меры может выполнить любой человек, участвующий в спасательных работах.
Вопрос о наложении жгута на пострадавшую конечность в настоящее время дискутируется. Практика, однако, показывает эффект от этого метода при его правильном применении. Накладывать жгут желательно еще до освобождения пострадавшего, место наложения – выше места сдавления. Жгут позволяет предотвратить влияние больших доз калия, одномоментно достигающих сердечной мышцы и ведущих к развитию коллапса и фатальных сердечных аритмий. Оставлять его надолго рекомендуется только в двух случаях:
- при полном разрушении конечности;
- при гангрене.
На следующем этапе помощь оказывают обученные люди – спасатели, фельдшеры, медсестры. На данном этапе пострадавшему обязательно устанавливают внутривенный катетер (хотя идеально сделать это еще до освобождения из-под обломков), с помощью которого начинают вливание солевых кровезамещающих растворов без содержания калия. Инфузионная терапия должна продолжаться максимально долго, желательно не прерывать ее и при эвакуации пострадавшего в медицинское учреждение. Обязательным является адекватное обезболивание. Если помощь оказывает специалист, он может использовать наркотические анальгетики (промедол), если нет — применение любого обезболивающего вроде баралгина или кеторолака будет лучше, чем отказ от анальгезии. На этом этапе можно срезать одежду при выраженном отеке пострадавшей конечности.
Параллельно больным вводят внутривенно раствор гидрокарбоната натрия для коррекции ацидоза, хлорид кальция для нейтрализации избыточного калия, глюкокортикоиды с целью стабилизации клеточных мембран.
В условиях стационара проводят мероприятия, направленные на стимуляцию работы почек – введение мочегонных средств параллельно с инфузиями солевых растворов и гидрокарбоната натрия. Возможно применение методов очистки крови, причем предпочтение отдается наиболее щадящим из них – гемосорбции, плазмаферезу. Применять их следует осторожно и только в случае явного начала отека легких либо уремии.
Антибиотикотерапию применяют только при явных признаках раневой инфекции. Гепаринопрофилактика позволяет предотвратить развитие ДВС-синдрома – особо тяжелого осложнения СДС.
Хирургическое лечение синдрома длительного сдавления заключается в ампутации нежизнеспособной конечности. При выраженном отеке, ведущем к сдавливанию магистральных сосудов показана операция фасциотомии в сочетании с гипсовой иммобилизацией.
Как оказать первую помощь?
От оказания экстренной помощи зависит состояние пострадавшего, а может и его жизнь, если развивается СДС. Синдром, первая помощь должна быть оказана как можно скорее, не приведет к серьезным осложнениям, если помочь пострадавшему по следующему алгоритму:
- Дать обезболивающий препарат.
- Затем начинать освобождать пораженный участок тела.
Многие спрашивают, зачем при СДС-синдроме накладывать жгут? Это делается при наличии сильного артериального кровотечения или обширного повреждения конечностей, чтобы пострадавший не погиб от потери крови.
- Отправить потерпевшего в ближайшую больницу.
Осложнения
Главным осложнением краш-синдрома считается острая почечная недостаточность. Именно она является основной причиной смерти при данной патологии.
Отек легких – угрожающее жизни состояние, при котором легочная ткань пропитывается жидкостью, выходящей из кровеносных сосудов. При этом ухудшается газообмен в альвеолах, нарастает гипоксия.
Геморрагический шок вследствие массивной кровопотери наблюдается при повреждении крупных сосудов. Ситуацию ухудшает то, что в зоне поражения резко снижена способность тканей противостоять повреждающим воздействиям внешних факторов.
ДВС-синдром развивается как следствие кровотечения, а также из-за прямого повреждения кровеносных сосудов продуктами распада пораженных тканей. Это – наиболее тяжелое осложнение СДС с высокой степенью смертности.
Инфекционно-септические осложнения часто сопровождают краш-синдром. Вследствие сниженной жизнеспособности тканей зона повреждения легко поражается микроорганизмами, особенно анаэробными. Результатом становятся тяжелые заболевания, ухудшающие течение основной патологии.
При краш-синдроме важным является время начала оказания помощи. Чем раньше пострадавший будет извлечен из-под завалов, чем полнее будет объем проводимых мероприятий, тем больше у него будет шансов на выживание.
Бозбей Геннадий Андреевич, врач скорой медицинской помощи
28, всего, сегодня
(168 голос., средний: 4,63 из 5)

Повреждения нервов верхних и нижних конечностей - одни из частых и тяжелых видов травм
Повреждения нервов верхних и нижних конечностей, к сожалению, являются одним из частых и тяжелых видов травм, которые могут кардинально изменить качество и образ жизни человека, как в повседневной бытовой, так и в профессиональной среде. Значительное число ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике, к сожалению, приводят к полной или частичной нетрудоспособности пациента, нередко вынуждают больных менять профессию, становятся причиной инвалидности.
Повреждения периферических нервов разделяют на закрытые и открытые.
- Закрытые повреждения: в результате сдавления мягких тканей руки или ноги, например, вследствие неправильного наложения жгута при кровотечении, в результате сильного ушиба или удара, длительного вынужденного положения конечности с давлением извне, как последствие переломов костей. Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
- Открытые повреждения являются следствием ранений осколками стекла, ножом, листовым железом, механическими инструментами и т. п. В этом случае повреждение целостности структуры нерва происходит всегда.
К сожалению, нередко повреждения нервов являются последствием оперативных вмешательств.
Наступающие изменения проявляются в зависимости от уровня повреждения нерва, характера травмы или длительности воздействия травмирующего агента различными синдромами расстройств функции.
Открытые повреждения периферических нервов. Волокна всех периферических нервов смешанного типа - двигательные, чувствительные и вегетативные волокна, количественные соотношения между этими видами волокон неодинаковы в разных нервах, поэтому в одних случаях более выражены двигательные нарушения, в других отмечается снижение или полное отсутствие чувствительности, в третьих - вегетативные расстройства.
Двигательные расстройства характеризуются параличами групп или отдельных мышц, сопровождающимися исчезновением рефлексов, а также со временем (через 1-2 недели после травмы) атрофией парализованных мышц.
Происходят нарушения чувствительности - снижение, исчезновение болевой,температурной, тактильной чувствительности. Боли, усиливающиеся в отсроченном порядке.
Вегетативная симптоматика - в первый период после травмы кожа горячая и красная, спустя несколько недель становится синюшной и холодной (сосудодвигательные нарушения), появление отека, нарушения потоотделения, трофические расстройства кожи – сухость, шелушение, иногда даже изъязвления, деформация ногтей.
При ранении подкрыльцового нерва невозможно отведение плеча, имеется атрофия дельтовидной мышцы, нарушение чувствительности в наружно-задней поверхности плеча. Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
При поражении общего ствола седалищного нерва в верхней половине бедра утрачиваются сгибание и разгибание стопы и пальцев. Стопа свисает, нельзя стоять на носках и пятках. Чувствительные расстройства имеются на стопе и задней поверхности голени. Типичны вегетативные расстройства, трофические язвы стопы. Повреждение большеберцового нерва приводит к исчезновению сгибания стопы и пальцев. Стопа разогнута, пальцы находятся в когтеобразном положении. Чувствительность расстроена на задней и ненаружной поверхности голени, подошве и наружном крае стопы. Выражены вегетативные нарушения - болевой синдром. Отсутствие чувствительности имеется на передненижней поверхности голени.
Вот краткое описание нарушений, возникающих при травмах периферических нервов верхней конечности. Полноценная клиническая диагностика повреждений нервов, конечно, более сложная, и выполняется врачом с использованием дополнительных методов исследования.
При закрытых травмах, как правило, проводиться консервативное лечение длительностью около 1-2 месяцев, состоящее из физиотерапевтических воздействий (массаж, лечебная физкультура, электрогимнастика, тепловые процедуры, озокерит, парафин, диатермия, ионто-форез и т.д.), применения медикаментозных средств ( дибазол, прозевин), способствующих регенерации нерва и, как следствие, восстановлению утраченных функций и чувствительности. Необходимо использование также препаратов, снимающие боль - анальгетиков. Очень важно придать конечности правильное положение и обеспечить покой с помощью шин и других фиксирующих аппаратов.
При недостаточной эффективности консервативной терапии через 4-6 месяцев со дня травмы прибегают к оперативному лечению.
Опыт лечения больных с травмами нервов свидетельствует: чем раньше выполняется восстановительная операция, тем перспективнее возможность возобновления утраченных функций. Операция на нерве показана во всех случаях нарушения проводимости по нервному стволу (по данным исследований электромиографии).
Неполный перерыв, сдавление нервного ствола после ушибленно-рваных ран или тяжелых сочетанных травм конечностей способствует развитию диффузного рубцового процесса, ведущего к образованию рубцовой стриктуры, сдавливающей нервный ствол и приводящей к нарушению проводимости по нерву. В данной ситуации выполняется невролиз - бережное иссечение рубцовоизмененных тканей и рубцов эпиневрия, что устраняет компрессию аксонов и способствует улучшению кровоснабжения нерва и восстановлению проводимости на данном участке. Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Микрохирургическая техника, используемая при операциях по восстановлению периферических нервов, позволяет создать оптимальные анатомические условия (точное сопоставление концов нерва с последующим сшиванием его) для полноценного восстановления функции нервов.
Читайте также:


