Советы невролога для пожилых людей

С.Н. Иллариошкин
доктор медицинских наук, профессор, заместитель директора по научной работе
НЦ неврологии РАМН
Население развитых стран неуклонно стареет, а происходит это вследствие снижения рождаемости и постепенного увеличения средней продолжительности жизни. Это значит, что врачи всё больше занимаются болезнями пожилых людей - так называемыми "возрастзависимыми" состояниями. И вместе с этим приходит понимание, что жалобы пациента, который разменял седьмой, восьмой или даже девятый десяток лет, нельзя просто "списать" на возраст, а надо помочь человеку сохранить здоровье и активность даже в старости.
Первейшая проблема, с которой сталкиваются многие пожилые люди, - это "склероз". Этим, в общем-то, ненаучным термином в просторечии называют проблемы с памятью, возникающие в преклонном возрасте. Молва считает, что склероз - замечательная болезнь: ничего не болит, и каждый день - новости. А если говорить серьезно, то эта "замечательная болезнь" - предвестник слабоумия. И не случайно люди прежде всего обращают внимание именно на нарушения памяти, ведь память составляет ядро всей познавательной (когнитивной) сферы человека. При этом именно память относится к числу наиболее уязвимых мозговых функций у пожилых людей.
Тут - помню, а тут - не помню
Что такое память? Это сложнейшая способность человеческого мозга воспринимать новую информацию и навыки, сохранять их и воспроизводить. Чтобы человек помнил, требуется тончайшее взаимодействие сложных нейронных сетей мозга в целом. При этом одна информация должна храниться в течение длительного времени (за это отвечает долговременная память), другая - сохраняться лишь на протяжении короткого "рабочего" промежутка (кратковременная, или оперативная, память). Некоторые виды памяти требуют исключительной концентрации внимания, а информация другого характера может с легкостью запоминаться без видимого участия сознания и воли.
Кратковременная память обеспечивает воспроизведение информации на протяжении от нескольких секунд до нескольких часов. Это наиболее ранимый вид памяти, который нуждается в постоянном обновлении. Сниженная способность оперативной памяти к сохранению и воспроизведению (одновременно и быстро могут быть запомнены не более 5-10 объектов) служит важным защитным механизмом, позволяющим безболезненно избавляться от огромного количества ненужной информации, постоянно поступающей в мозг.
Долговременная память - общая сумма наших знаний об окружающем мире, которая может храниться на протяжении длительного периода (годы и десятилетия). По сравнению с кратковременной памятью емкость этого хранилища информации исключительно велика, и поэтому долговременная память устроена намного сложнее.
Долговременная память делится на произвольную, непроизвольную и семантическую. Произвольная ("сознательная") память требует высокого уровня внимания, и именно она сильнее страдает с возрастом. Непроизвольная ("бессознательная") память отвечает за автоматическое воспроизведение информации и навыков, необходимых ежеминутно в повседневной жизни (письмо, застегивание пуговиц, зажигание газовой плиты и т.п.). Непроизвольная память может иметь сильно выраженную эмоциональную окраску - например, воспоминания о ярком событии своей жизни, которые приходят в голову без всякого усилия. Семантическая память - наиболее глубокая по своему внедрению в наше сознание, она составляет основу элементарных знаний о мире (цифры и буквы алфавита, названия цветов радуги, дней недели и т.п.). Информация, записанная в семантической памяти, знакома нам с раннего детства, и в норме ее извлечение не требует ни малейших усилий.
Что-то с памятью моей.
Естественное ослабление познавательных функций по мере старения называют по-разному: "связанное с возрастом ухудшение памяти и внимания", "доброкачественная старческая забывчивость" и т.п. Хорошо известно, что пожилые люди становятся более чувствительны к стрессам, тяжелее осваивают новые виды деятельности и переключают свое внимание, испытывают определенные трудности с запоминанием. Эти явления встречаются примерно у половины людей старше 60 лет, но чаще всего не означают, что человек болен.
Однако в ряде случаев мыслительные функции нарушаются значительно сильнее - вплоть до развития деменции (слабоумия). Разумеется, наступлению деменции обычно предшествуют более мягкие промежуточные этапы болезни. Когда нарушения умственной деятельности у пожилых людей выходят за пределы возрастной нормы и вызывают затруднения при сложных повседневных действиях, используется термин "умеренное когнитивное расстройство". Это уже клинический диагноз, включенный в современную классификацию болезней. Признаки такого расстройства требуют от врача проведения диагностики для выяснения его причины, ведь его последствиями могут стать ухудшение или потеря профессиональных навыков, сложности в общении с близкими, тягостное ощущение "ненужности", "обузы" и т.д. Эта стадия когнитивных нарушений всегда возникает на фоне какой-либо патологии мозга.
Дальнейшее прогрессирование болезни может привести к наступлению деменции - тяжелого расстройства памяти и других мыслительных функций, которое нарушает социальную, профессиональную и бытовую адаптацию человека. К деменции могут приводить более 100 различных заболеваний, но главными ее причинами служат нейродегенеративные (болезнь Альцгеймера, болезнь Паркинсона) и сосудистые заболевания - артериальная гипертония и атеросклероз артерий головного мозга (кстати, от последнего и произошел пресловутый "склероз").
Про слабоумие при болезни Альцгеймера слышали все (хотя в этой области до сих пор остается больше вопросов, чем ответов), а вот про риск слабоумия "просто" от повышенного артериального давления задумывается мало кто из гипертоников. Между тем повышение давления всего лишь на 10 мм рт. ст. увеличивает риск развития мыслительных расстройств на 40%, что особенно заметно у пожилых людей. Дело в том, что артериальная гипертония и атеросклеротические бляшки в артериях головы нарушают кровоснабжение мозга, а нервные клетки очень чувствительны к нехватке кислорода.
Нередко у одного человека сосудистые факторы риска сочетаются с нейродегенеративным заболеванием, что приводит к развитию смешанной деменции. На долю этого состояния может приходиться около 20% всех случаев деменции, а некоторые ученые даже считают смешанную деменцию главной причиной слабоумия.
Вспомнить всё
Золотое правило медицины гласит: чем раньше начато лечение, тем лучше его результаты и прогноз болезни. Этот принцип полностью применим и по отношению к возрастным умственным расстройствам. Надо учесть, что обратимые формы составляют не более 10-15% всех случаев деменции. Именно в этих случаях возможно радикальное лечение, связанное с устранением причины болезни: например, хирургическое лечение некоторых форм гидроцефалии или устранение дефицита витаминов группы В могут привести к полному восстановлению памяти и других мыслительных функций. Однако у большинства пациентов деменция необратима, и поэтому так важно вовремя начать лечение на стадии начальных нарушений, когда еще можно добиться хорошего эффекта.
Лечение умственных нарушений направлено на уменьшение их выраженности, а также на стабилизацию или замедление прогрессирования патологического процесса. Выбор лекарственных препаратов диктуется теми нарушениями, которые происходят в метаболизме нейронов и в процессах передачи нервных импульсов. В зависимости от клинической ситуации врач может рекомендовать препараты, воздействующие на различные рецепторы мозга, влияющие на образование или разрушение нейромедиаторов, а также на процессы метаболизма и сосуды головного мозга. Лечение нарушений памяти и других умственных функций должно носить комплексный характер, поэтому особую ценность представляют препараты с многофакторным действием (к тому же назначение большого числа лекарств у пожилых людей чревато развитием разнообразных осложнений).
Среди таких лекарств важное место принадлежит Кавинтону. Это хорошо известный препарат, характеризующийся многообразными сосудистыми и метаболическими эффектами. Основной эффект Кавинтона состоит в нормализации сосудистого тонуса и улучшении мозгового кровотока, к тому же Кавинтон улучшает текучесть крови и ее циркуляцию в мельчайших сосудах мозга. Помимо действия на сосуды, Кавинтон влияет и на обмен веществ в головном мозге. Как было убедительно доказано, Кавинтон улучшает энергообеспечение плохо снабжаемых кровью участков мозга (за счет более эффективного использования глюкозы). Защитный эффект Кавинтона связан еще и с тем, что он противостоит повреждающему действию на нейроны избытка возбуждающих аминокислот (аспарагиновой и глутаминовой).
У людей с сосудистыми поражениями мозга при приеме Кавинтона наблюдается отчетливое улучшение памяти и эмоционально-волевой сферы, уменьшаются явления астении (слабости) и расстройства координации движений. Кроме того, при применении Кавинтона у пожилых пацинтов заметно уменьшается выраженность головной боли. Благодаря всем этим эффектам улучшается качество жизни - его физических, психических и социальных аспектов.
При нарушениях умственной деятельности, обусловленных поражением сосудов (в том числе артериальной гипертонией), назначается Кавинтон форте по 1 таблетке 3 раза в день после еды. Курс лечения продолжают в течение 3 месяцев, повторяя его через полгода. Отметим, что недавно Кавинтон форте стал выпускаться в экономичной упаковке по 90 таблеток, рассчитанной на 1 месяц терапии.
Максимальная эффективность Кавинтона отмечается у пациентов с относительно негрубыми нарушениями функций мозга, что еще раз подчеркивает значимость диагностики нарушений памяти и умственной деятельности на возможно более ранних стадиях их развития. Для достижения прогресса в этой области нужны усилия не только врачей-неврологов, терапевтов и психиатров, но и общества в целом. Представления о неизлечимости умственных нарушений у пожилых людей сейчас сменяются умеренным оптимизмом, который основан на современных достижениях нейрофармакологии. Однако прежде чем назначить лечение, врач должен обнаружить начальные признаки того состояния, которое может привести человека к слабоумию. А для этого надо, чтобы каждый человек серьезно относился к своему умственному здоровью и обращался к врачу при снижении памяти, а не отшучивался по поводу "склероза".
Нарушения памяти, поведения, бессонница у пожилых. К неврологу или к психиатру?
Если вы подозреваете у своего близкого деменцию, замечаете у пожилого человека признаки нарушения памяти или другие расстройства, в первую очередь нужно поставить диагноз — а для этого обратиться к врачу, неврологу или психиатру. Какие трудности поджидают на этом пути семью пациента с деменцией? Рассказывает врач-геронтопсихиатр.

Лечение деменции: невролог или психиатр?
По Международной классификации болезней десятого пересмотра (МКБ-10) заболевания, вызывающие деменцию, например, болезнь Альцгеймера, внесены в два раздела: неврологические расстройства и психические расстройства. Невролог и психиатр по-разному сформулируют диагноз: неврологи чаще указывают только заболевание, а психиатр уточняет степень деменции. Тем не менее лечат и диагностируют деменцию и неврологи, и психиатры.
Обычно, если первым заметным признаком деменции является снижение памяти, родные больного обращаются к неврологу. Если же начальным волнующим признаком был бред, галлюцинации или нарушения поведения, вероятно, первым врачом, осмотревшим больного, будет психиатр.
Бывает, что невролог видит необходимость назначить психотропные препараты (например, антидепрессанты или антипсихотики) и направляет пациента к психиатру. Без обращения к районному психиатру не обойтись и при решении социальных и юридических вопросов, потому что только врач этой специальности делает заключение о сохранности познавательных функций.
Ваш районный невролог работает в поликлинике по месту жительства. Во многих учреждениях к этому специалисту направляет районный терапевт, что, к сожалению, усложняет путь пациента к врачу. В крупных городах появляются должности районного и окружного дементолога (например, в Москве такие врачи принимают в кабинетах памяти в поликлиниках), и пациентов к нему направляют неврологи. Получается длинная цепочка, но дементолог точно будет в курсе последних рекомендаций по лечению деменции, и в кабинете памяти пациенты получают полноценную помощь.
Ваш участковый психиатр, который также должен принять пациента с деменцией, работает в психоневрологическом диспансере (ПНД) вашего района. Пусть вас не обманывает название: в ПНД чаще всего нет неврологов, только психиатры и иногда психологи.
Чтобы обратиться в ваш районный ПНД, не нужно получать направление. Вы имеете право обратиться непосредственно в регистратуру и прийти на прием к участковому психиатру.
Полезно познакомиться со своими районными врачами: и неврологом, и психиатром. Как правило, кто-то из них идет на контакт, и вы будете уверены, что доктор поможет вам в решении возникающих медицинских проблем.
Как понять, что вы нашли своего лечащего врача?
При деменции пациентам необходимо длительное, регулярное наблюдение. Обычно их состояние меняется за 3–6 месяцев, и нужно настраиваться на то, что вы будете наблюдаться у одного и того же врача, который будет знать реакцию пациента на препараты и сможет вовремя корректировать лечение, если положение дел изменится.
Хороший врач — это специалист, с которым можно быстро проконсультироваться, если вас что-то тревожит. Трудно лечиться у врача, к которому надо записываться за неделю и до которого невозможно дозвониться. Сейчас можно делать в том числе видеозвонки, и иногда такой разговор дает достаточно информации психиатру, чтобы продолжать вести больного, даже если он живет в другом регионе.

Куда обращаться, если вам не помогли в поликлинике и ПНД?
Обычно на прием нужно записываться заранее и иметь при себе результаты определенных обследований. Некоторые центры принимают бесплатно только по направлению участкового невролога или психиатра.
Если пожилой человек с деменцией отказывается идти к врачу
Но есть случаи, когда привести пациента на прием физически невозможно (он сопротивляется или не может ходить). В этих случаях вы имеете право вызвать участкового психиатра на дом (это не удастся только в том случае, если больной не зарегистрирован по месту своего проживания).
В некоторых ПНД есть услуга вызова врача по телефону. Если это невозможно, нужно прийти в ПНД и написать заявление на имя главного врача о том, что вы просите осмотреть пациента на дому. В течение двух недель к вам должен прийти психиатр.

Конечно, пожилые пациенты получали терапию в связи со своими возрастными болезнями и ранее. Только не у врача-гериатра, а у участкового и врачей разных узких специальностей в зависимости от диагноза. Для того, чтобы попасть на приём или лечение именно к гериатру, часто приходилось платить из своего кармана.

Что же изменилось в этом году, рассказывает наш эксперт – главный внештатный специалист- гериатр Москвы и Минздрава России, директор Российского геронтологического научно-клинического центра Ольга Ткачёва.
Зачем нужен гериатр?
Почему таким больным лучше наблюдаться и лечиться у специалиста по возрастным заболеваниям? Это связано с рядом факторов. Во‑первых, у них обычно одновременно сразу несколько болезней, в среднем от 5 до 8 или даже больше. Во‑вторых, у них есть ещё и проявления самого процесса старения. Это так называемые гериатрические синдромы, и их много – более 60. Самые распространённые выражаются в снижении памяти и уменьшении мышечной массы. Из-за этого существуют особенности в назначении лекарственных препаратов и применении методов лечения.

Какие болезни лечит врач-гериатр?
Любые возрастные заболевания, но подчеркнём: гериатр обычно лечит не просто болезнь, а решает целый комплекс проблем, связанных с возрастными изменениями. К самым частым болезням, с которыми он встречается в своей практике, относятся сердечно-сосудистые болезни, сахарный диабет 2-го типа, болезнь Альцгеймера.
Как попасть на приём к врачу-гериатру и в каком возрасте это необходимо?
Есть два способа. Первый – когда пациент получает направление у своего участкового врача. Второй – когда пациент может прийти на приём к гериатру самостоятельно.
Возрастной порог, с которого начинают лечиться у гериатра, – 60 лет. Такие пациенты смогут проходить профилактические мероприятия, чтобы снизить у них риск развития гериатрических проблем в будущем. Но за лечением уже, как правило, обращаются люди старше 70 лет. Хотя такая терапия зависит не только от возраста, но и от состояния пациента – наличия у него нескольких сочетанных заболеваний и других признаков старения, о которых уже говорилось выше.

Что же будет нового после включения гериатрической помощи в систему ОМС?
Во многих городах и регионах уже немало сделано для создания гериатрической службы. Хорошая в этом плане ситуация в Москве, Санкт-Петербурге, Самарской и Волгоградской областях, в Башкирии и ряде других регионов. Но пока гериатрическая медицина находится всё же в процессе становления, и предстоит сделать ещё очень много. Стимулировать этот процесс будет включение её в систему обязательного медицинского страхования.
Где можно будет лечиться у врача-гериатра?
Предусмотрены три типа медицинских учреждений, в которых будут оказывать гериатрическую помощь.

Второй тип – стационарные специализированные койки в региональных клиниках. Здесь будут лечить не просто пожилых людей с возрастными заболеваниями, а пациентов с явными проявлениями процесса старения: снижением памяти, слабостью из-за уменьшения мышечной массы и, конечно, со многими сочетанными заболеваниями.
Третий тип – региональные гериатрические центры, которые будут оказывать амбулаторную и стационарную помощь. Головным учреждением такого типа является наш Российский геронтологический научно-клинический центр, в котором есть не только амбулаторное и стационарные отделения разной специализации, но и научные лаборатории.
По факту бабушкам часто приходится довольствоваться фразой: "Вам уже 70 (60 или даже 50!), что вы хотели?" На том нередко и заканчивается информирование пациента о его состоянии. Да и лечебный процесс.

Это сильно не совпадает с ожиданиями бабушек от лечения. Им хочется капельниц и таблеток. А еще физиопроцедур, санаторно-курортного лечения и направления на массаж. Старички зачастую забывают, что возрастные особенности накладывают свой отпечаток на лечение. Для пожилого человека обилие процедур - синоним внимания, которого в преклонном возрасте зачастую недостает.
Забывают об этом и родственники старичков, которые количеством таблеток измеряют свою заботу о старшем поколении. Невероятное количество людей рассуждает примерно так:"Удалось надавить на врача и положить старичка в стационар два раза в год - плюс двадцать баллов в сыновней карме, поскандалил с завполиклиникой и выбил направление на рентген всего - плюс писят". О том, нужны ли пожилому человеку все эти обследования и горы таблеток, литры капельниц и ящики ампул для уколов, никто обычно не задумывается. А зря.
Я хочу рассказать о распространенных косяках лечения пожилых людей, которые чаще всего являются результатом чрезмерной любви родственников к нашей медицине. Медицина-то часто отвечает взаимностью, а это не всегда хорошо.
Ноотропы могут быть опасны для здоровья
Любимое назначение для старичков - препараты, в составе которых имеется тандем пирацетама и циннаризина (омарон, фезам и другие). Дозы пирацетама, как правило, в этих таблетках гомеопатические. И это хорошо, потому что хоть и не поможет, зато и не навредит. Нормальные дозы пирацетама (от 2400 мг в сутки) нередко провоцируют у старичков психозы. Особенно часто это бывает тогда, когда врач назначает, например, омарон, а соседка советует попить еще и пирацетам "для памяти". Пирацетам плюс пирацетам - и старичок начинает кидаться на любящих родственников, обвиняя их в том, что они инопланетяне и пришли украсть борщ из холодильника. У меня была пациентка, которая собралась в аптеку: тихонько оделась, взяла деньги и вышла. Из окна второго этажа.
Другой ошибкой является самовольное продление курса ноотропов. Кто-то из коллег метко назвал такую тактику "подгонять дохлую лошадь". И если месяц применения может дать хороший эффект и немного "прояснить" голову, то два-три месяца приема ноотропов с психостимулирующим эффектом могут привести к ухудшению состояния из-за развития астенического синдрома (это относится не ко всем ноотропам, а только к группе препаратов с психостмулирующим эффектом!)
Снотворные препараты ухудшают когнитивные способности
Это утверждение актуально для людей любого возраста. Однако у молодых есть некоторый когнитивный резерв, который с возрастом уменьшается. Поэтому именно старикам снотворные могут сильно ухудшить качество жизни.

С возрастом снижается память на текущие события, становится рассеянным внимание. А еще появляется возрастная бессонница - она считается физиологической (если нет других объективных причин). Считается, это связано с уменьшением количества нейронов и снижением обменных процессов в мозге. Поэтому бабушки идут к своему участковому терапевту и просят выписать феназепам. Как развивается привыкание к этому препарату - отдельная история. Феназепам становится настолько привычной ежевечерней таблеткой, что бабушки забывают сказать о регулярном приеме снотворных врачу, когда жалуются на то, что в голове ничего не держится, слова забываются, теряются важные квитанции и все приходится записывать.
Транквилизаторы и некоторые антидепрессанты действуют аналогично. Поэтому стоит внимательно прочитать инструкцию к препарату и уточнить у врача длительность приема лекарства, а не пить таблетки, пока не кончится вся упаковка. А еще - выяснить у врача инфу об альтернативах привычному феназепаму.
Даже витамины не всегда полезны
У каждого из нас есть куча "ошибочных" генов. С возрастом они могут активироваться и становиться причиной опухолевого роста. Знакомые онкологи любят поговорку "каждому уготована своя опухоль". Это значит, что если человек не успевает погибнуть от сосудистой катастрофы или других причин, рано или поздно "ошибочный" ген становится активным и начинается опухолевый рост. У кого-то это происходит в 50, у кого-то в 70, у кого-то должно было произойти в 100, но он просто не доживает. Не буду настаивать на абсолютной истинности этой теории (онкологам виднее).
Однако важно понимать: есть опухоли, риск возникновения которых увеличивается с возрастом.
Витамины группы В, которые любят назначать при любых видах боли в спине без разбору, "кормят" не только нормальные ткани, но и опухолевые, ускоряя рост "плохих" клеток. Так же действует физиотерапия и массаж - из-за усиления кровотока в опухоли она растет быстрее. Поэтому не стоит стремиться полечить старичка "по максимуму", а разумно взвесить все за и против. Сильный радикулит у пожилого человека, который любит выпить? Если не было онкологии, то назначение витаминов В вполне справедливо. Неспецифическая боль в нижней части спины у полной дамы, которая недавно лечила опухоль кишечника? Однозначно не стоит рисковать.
Диагноза "старость" не существует
Хочу рассказать и о другой крайности, когда на пожилого человека не обращают внимания в силу возраста. Загруженность участковых терапевтов, а также отсутствие возможностей для полноценной и бесплатной диагностики, становятся причиной того, что недомогание старичка списывается на старость. Далее следует назначение омарона и в лучшем случае - рекомендация не забывать о таблетках от давления и аспирине. Однако всегда полезно поспрашивать доктора о том, что он думает о конкретных симптомах и с чем, по мнению врача, они могут быть связаны.
Знаю 80-летнего старичка, которого беспокоили непонятная слабость и пятна по всему телу. Участковый терапевт не стал заморачиваться с анализами, выдав привычный набор слов о том, что это все старость. Старичка свозили к дерматологу - тот сходу назначил лечение от аллергии, тоже не озаботившись анализами. В общем, через два месяца родственники отвезли дедушку на платный анализ крови. На следующий день он уже лежал в больнице с диагнозом "острый лейкоз", а через неделю - умер.
В большинстве случаев все не так страшно, и набор болезней оказывается вполне "возрастным": гипертония, ИБС, дорсопатия.
Однако полное отсутствие обследований - это такая же крайность, как и стремление положить старичка в больницу при отсутствии объективных показаний.
Что можно сделать, чтобы лечение пожилого человека оказалось безопасным и эффективным? Вести диалог с врачом. Уточнять непонятные моменты: нужно ли здесь делать анализы, а если нет, то почему? Не настаивать на схеме лечения, которая оказалась эффективной у соседки - в инструкции к ноотропам нет противопоказания "старость", и врач не совершит преступления, выписав их бабушке по настойчивой просьбе родственников, но надо ли это делать? Прислушиваться, когда врач говорит что-то о привыкании к таблеткам, которые старичок пьет от бессонницы уже третий год.
И еще - быть внимательнее к старшему поколению: возможно, им просто не хватает вашего внимания и любви?
В конце мая вступил в силу новый приказ Минздрава России (от 28.02.2019 № 108н), посвященный правилам обязательного медицинского страхования (ОМС). Вместе с экспертами мы выяснили, какие изменения ждут россиян и как теперь получать своевременную и качественную медпомощь людям старшего возраста.
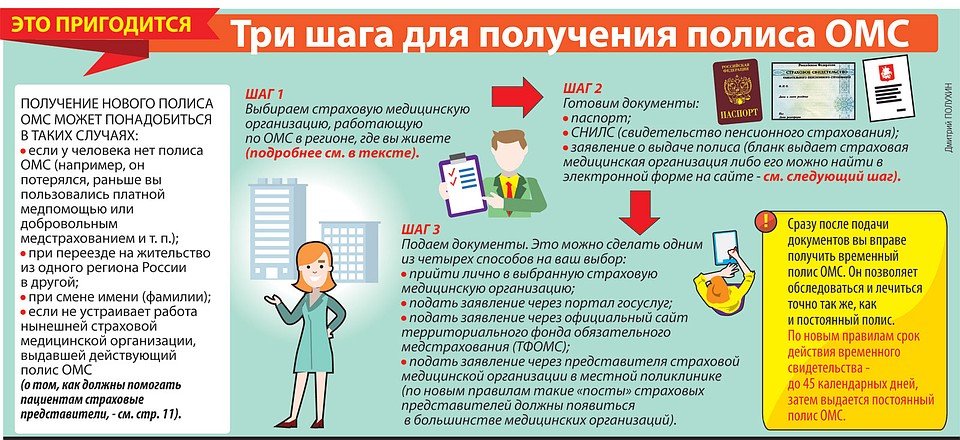
МЕДИЦИНСКИЙ ПОЛИС: С ЧЕГО НАЧАТЬ ОФОРМЛЕНИЕ
Определившись со страховой медицинской организацией, подаем туда заявление о выдаче полиса ОМС.
ПРАВА ПАЦИЕНТОВ: УЗНАТЬ ВСЕ
Нередко людям пожилого возраста сложно разобраться в устройстве системы здравоохранения, правах и возможностях, которые дает пациентам полис ОМС. Теперь объяснить все по полной программе, доступно и подробно, обязаны страховые представители, то есть специалисты страховой медицинской компании, выдавшей вам полис ОМС. А именно, вам должны предоставить такую информацию:
- какие медицинские организации - поликлиники, больницы - работают в системе ОМС в вашем регионе. Из этого списка можно выбрать, к какой поликлинике прикрепиться для получения амбулаторной медпомощи, а также выбирать больницы для плановой госпитализации;
- когда и как можно поменять страховую медицинскую организацию (если не устраивает работа той, в который вы сейчас застрахованы);
- как можно выбрать и как поменять поликлинику и (или) лечащего врача, к которым вы прикреплены;
- какие виды медпомощи полагаются вам бесплатно по ОМС (обследование, лечение, диспансеризация, реабилитация);
- как, где и когда можно пройти профилактический медицинский осмотр и диспансеризацию;
- как проходить диспансерное наблюдение (особенно важно для людей старшего возраста - см. подробности далее).

Вместо похода в регистратуру сейчас легко можно записаться к врачу через интернет. Фото: Евгения ГУСЕВА
СРОКИ: СКОЛЬКО ЖДАТЬ ОБСЛЕДОВАНИЙ И ПРИЕМА ВРАЧА
Сегодня эти сроки четко оговорены в законодательстве. И если в регистратуре поликлиники вам говорят, что придется ждать дольше, можете смело сигналить о нарушении вашему защитнику - страховому представителю компании, выдавшей вам полис ОМС.
Итак, максимум ожидания обследований и приема у докторов:
- Прием у врача-терапевта, педиатра, врача общей практики - не позднее 24 часов с момента обращения пациента.
- Прием у врача-специалиста (эндокринолога, кардиолога, гинеколога, уролога и др .) - не позднее 14 календарных дней.
- Плановая госпитализация в больницу - не позднее 30 календарных дней после выдачи направления врачом (кроме случаев предоставления онкологической помощи, когда этот срок сокращается до 14 дней).
- Инструментальные и лабораторные исследования ( УЗИ , рентген, гастроскопия, маммография, анализы крови и др.) - не позднее 14 календарных дней после дня назначения таких обследований врачом.
- КТ (компьютерная томография), МРТ (магнитно-резонансная томография), ангиография (исследование сосудов) - не позднее 30 календарных дней со дня выдачи направления (кроме случаев предоставления онкологической помощи - 14 дней).
- Неотложная помощь - не позднее 2 часов после обращения пациента.
Сроки утверждены Постановлением правительства РФ от 10 декабря 2018 г. № 1506.
ДИСПАНСЕРИЗАЦИЯ: ПОСЛЕ 40 ЛЕТ - ЕЖЕГОДНО
Кроме обновленных правил обязательного медицинского страхования, недавно вступил в силу новый порядок диспансеризации для разных групп населения России (приказ Минздрава России № 124н). Документ предусматривает, что начиная с сорока лет проходить диспансеризацию можно ежегодно. При этом она включает два этапа.
- Второй этап - осмотры и консультации врачей-специалистов и специализированные исследования - по медицинским показаниям, выявленным на первом этапе диспансеризации. В частности, во 2-й этап входит такое важное обследование, как дуплексное сканирование брахицефальных артерий. Это исследование магистральных артерий, через которые снабжается кровью наш мозг. Такое обследование назначается мужчинам 45 - 72 лет и женщинам 54 - 72 лет, если у них есть одновременно три фактора риска: повышенное давление, повышенный уровень общего холестерина и избыточная масса тела (последний фактор выявляет врач при осмотре, измерив рост, вес и окружность талии). Также это обследование назначается лицам 65 - 90 лет по направлению врача-невролога при подозрении на ранее перенесенный инсульт.

ПОСЛЕ ДИАГНОСТИКИ - ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
По итогам диспансеризации определяется группа здоровья пациента, и при необходимости ему предлагают встать на диспансерное наблюдение. Это медицинское наблюдение, которое помогает поддерживать здоровье и снижать риск обострений, прогрессирования болезни людям с хроническими заболеваниями. По новым правилам серьезная роль здесь также отводится страховым представителям (специалистам страховых медицинских организаций).
ОФИЦИАЛЬНО

ВОПРОС В ТЕМУ
Менять или не менять?
Читайте также:


