Топическая диагностика зрительного нерва

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Зрительный нерв проводит зрительные импульсы от сетчатки глаза до коры затылочной доли.
При сборе анамнеза выясняют, нет ли у пациента изменений зрения. Изменения остроты зрения (вдаль или вблизи) относятся к компетенции офтальмолога. При преходящих эпизодах нарушения ясности зрения, ограничении полей зрения, наличии фотопсий или сложных зрительных галлюцинаций необходимо детальное исследование всего зрительного анализатора. Самая частая причина преходящих нарушений зрения - мигрень со зрительной аурой. Зрительные расстройства чаще представлены вспышками света или сверкающими зигзагами (фотопсий), мерцанием, выпадениями участка или всего поля зрения. Зрительная аура мигрени развивается за 0,5-1 ч (или менее) до приступа головной боли, продолжается в среднем 10-30 мин (не более 1 ч). Головная боль при мигрени возникает не позднее чем через 60 мин после окончания ауры. Зрительные галлюцинации по типу фотопсий (вспышки, искры, зигзаги) могут представлять собой ауру эпилептического припадка при наличии патологического очага, раздражающего кору в области шпорной борозды.
Острота зрения и её исследование
Остроту зрения определяют офтальмологи. Для оценки остроты зрения вдаль используют специальные таблицы с кругами, буквами, цифрами. Стандартная таблица, применяемая в Украине, содержит 10-12 рядов знаков (оптотипов), размеры которых уменьшаются сверху вниз по арифметической прогрессии. Зрение исследуют с расстояния 5 м, таблица должна быть хорошо освещена. За норму (острота зрения 1) принимают такую остроту зрения, при которой с этого расстояния обследуемый способен различить оптотипы 10-й (считая сверху) строки. Если обследуемый способен различить знаки 9-й строки, его острота зрения составляет 0,9, 8-й строки - 0,8 и т.д. Иначе говоря, чтение каждой последующей строки сверху вниз свидетельствует об увеличении остроты зрения на 0,1. Остроту зрения вблизи проверяют, используя другие специальные таблицы либо предлагая пациенту прочесть текст из газеты (в норме мелкий газетный шрифт различают с расстояния 80 см). Если острота зрения настолько мала, что пациент не может ничего прочитать ни с какого расстояния, ограничиваются счётом пальцев (рука врача располагается на уровне глаз обследуемого). Если и это невозможно, просят больного определить, в каком помещении: в тёмном либо в освещенном - он находится. Снижение остроты зрения (амблиопия) или полная слепота (амавроз) возникают при поражении сетчатки или зрительного нерва. При такой слепоте исчезает прямая реакция зрачка на свет (за счёт прерывания афферентной части дуги зрачкового рефлекса), но остаётся сохранной реакция зрачка в ответ на освещение здорового глаза (эфферентная часть дуги зрачкового рефлекса, представленная волокнами III черепного нерва, остаётся интактной). Медленно прогрессирующее снижение зрения наблюдают при сдавлении зрительного нерва или хиазмы опухолью.
Поля зрения и их исследование
Поле зрения - участок пространства, которое видит неподвижный глаз. Сохранность полей зрения определяется состоянием всего зрительного пути (зрительных нервов, зрительного тракта, зрительной лучистости, корковой зоны зрения, которая располагается в шпорной борозде на медиальной поверхности затылочной доли). В силу преломления и перекреста лучей света в хрусталике и перехода зрительных волокон от одноимённых половин сетчатки в хиазме правая половина мозга ответственна за сохранность левой половины поля зрения каждого глаза. Поля зрения оцениваются раздельно для каждого глаза. Существует несколько методик их ориентировочной оценки.
Описанные методы относятся к скрининговым, более точно дефекты полей зрения выявляют с помощью специального прибора - периметра.
Монокулярные дефекты полей зрения обычно вызваны патологией глазного яблока, сетчатки или зрительного нерва - иными словами, поражение зрительных путей перед их перекрестом (хиазмой) вызывает нарушение полей зрения только одного глаза, находящегося на стороне поражения. Бинокулярные дефекты полей зрения (гемианопсия) могут быть битемпоральными (у обоих глаз выпадают височные поля зрения, то есть у правого глаза правое, у левого - левое) либо гомонимными (у каждого глаза выпадают одноимённые поля зрения - либо левые, либо правые). Битемпоральные дефекты полей зрения возникают при поражениях в области перекреста зрительных волокон (например, поражение хиазмы при onyxoj и гипофиза). Гомонимные дефекты полей зрения возникают при поражении зрительного тракта, зрительной лучистости или зрительной коры, то есть при поражении зрительного пути выше хиазмы (эти дефекты возникают в противоположных очагу поражения полях зрения: если очаг находится в левом полушарии, выпадают правые поля зрения обоих глаз, и наоборот). Поражение височной доли приводит к появлению дефектов в гомонимных верхних квадрантах полей зрения (контралатеральная верхняя квадрантная анопсия), а поражение теменной доли - к появлению дефектов в гомонимных нижних квадрантах полей зрения (контралатеральная нижняя квадрантная анопсия).
Проводниковые дефекты полей зрения редко сочетаются с изменениями остроты зрения. Даже при значительных периферических дефектах полей зрения центральное зрение может сохраняться. Больные с дефектами полей зрения, вызванными поражением зрительных путей выше хиазмы, могут не осознавать наличие этих дефектов, в особенности это касается случаев поражения теменной доли.

[1], [2], [3], [4], [5]
Глазное дно и его исследование
Глазное дно исследуют с помощью офтальмоскопа. Оценивают состояние диска (соска) зрительного нерва (видимая при офтальмоскопии начальная, интраокулярная часть зрительного нерва), сетчатки, сосудов глазного дна. Наиболее важные характеристики состояния глазного дна - цвет диска зрительного нерва, чёткость его границ, количество артерий и вен (обычно 16-22), наличие пульсации вен, любые аномалии или патологические изменения: геморрагии, экссудат, изменение стенок сосудов в области жёлтого пятна (макулы) и на периферии сетчатки.
Отёк диска зрительного нерва характеризуется его выбуханием (диск выстоит над уровнем сетчатки и вдаётся в полость глазного яблока), покраснением (сосуды на диске резко расширены и переполнены кровью); границы диска становятся нечёткими, увеличивается количество сосудов сетчатки (более 22), вены не пульсируют, присутствуют геморрагии. Двусторонний отёк диска зрительного нерва (застойный сосок зрительного нерва) наблюдают при повышении внутричерепного давления (объёмный процесс в полости черепа, гипертоническая энцефалопатия и др.). Острота зрения первоначально, как правило, не страдает. Если своевременно не устранить повышение внутричерепного давления, постепенно снижается острота зрения и развивается слепота вследствие вторичной атрофии зрительного нерва.
Застойный диск зрительного нерва необходимо дифференцировать от воспалительных изменений (папиллит, неврит зрительного нерва) и ишемической невропатии зрительного нерва. В этих случаях изменения диска чаще односторонние, типичны боль в области глазного яблока и снижение остроты зрения. Бледность диска зрительного нерва в сочетании со снижением остроты зрения, сужением полей зрения, снижением зрачковых реакций характерны для атрофии зрительного нерва, которая развивается при многих заболеваниях, поражающих этот нерв (воспалительных, дисметаболических, наследственных). Первичная атрофия зрительного нерва развивается при поражении зрительного нерва либо хиазмы, при этом диск бледный, но имеет чёткие границы. Вторичная атрофия зрительного нерва развивается вслед за отёком диска зрительного нерва, границы диска вначале нечёткие. Избирательное побледнение височной половины диска зрительного нерва может наблюдаться при рассеянном склерозе, однако эту патологию легко спутать с вариантом нормального состояния диска зрительного нерва. Пигментная дегенерация сетчатки возможна при дегенеративных или воспалительных заболеваниях нервной системы. К другим важным для невролога патологическим находкам при осмотре глазного дна относят артериовенозную ангиому сетчатки и симптом вишнёвой косточки, который возможен при многих ганглиозидозах и характеризуется наличием белого или серого округлого очага в области макулы, в центре которого расположено вишнёво-красное пятно. Его происхождение связано с атрофией ганглиозных клеток сетчатки и просвечиванием через неё сосудистой оболочки.
Клиника поражений зрительного пути складывается из трёх основных компонентов: офтальмологической картины, понижения остроты зрения и изменений поля зрения. Эти симптомы не равноценны. Хотя изменения дисков зрительных нервов, выявляемые при офтальмоскопии, имеют большое значение, но это не является постоянным признаком поражения зрительного пути. Поражение зрительного пути выше хиазмы вообще может протекать без изменений на глазном дне. Иногда при поражении хиазмы и зрительных трактов изменения глазного дна могут отсутствовать несколько месяцев. Даже в начальной стадии ретробульбарного неврита глазное дно может не изменяться. Понижение остроты зрения при поражении зрительного пути также имеет небольшое значение для топической диагностики, так как ничем не отличается от понижения остроты зрения при глазных заболеваниях.
Исследование поля зрения имеет основное значение в топической диагностике поражений зрительного пути. Основой топической диагностики поражений зрительного пути является изучение изменений поля зрения и сопоставление ИХ C ходом волокон и проекцией сетчатки в различных участках зрительного пути. Это позволяет установить поражённый участок зрительного пути. Основное значение в топической диагностике поражений зрительного пути имеет наличие или отсутствие гемианопсий.
Гемианопсии — дефекты поля зрения, локализующиеся в каждом глазу только в одной половине поля зрения. Они делятся на две группы: гетеронимные (разноимённые) и гомо- нимные (одноимённые) гемианопсии. При гетеронимной гемианопсии изменения поля зрения возникают на одном глазу в правой, а в другом глазу в левой половине поля зрения. При гомонимной гемианопсии изменения поля зрения на обоих глазах возникают или в правых, или в левых его половинах. Соответственно различают правостороннюю и левостороннюю гомонимную гемианопсию.
B зависимости от размеров выпавших участков поля зрения гемианопсия бывает полной, частичной, квадрантной или в виде гемианопических скотом. При полной гемианопсии выпадает вся половина поля зрения. При частичной гемианопсии происходит сужение соответствующих половин ПОЛЯ зрения. При квадрантной гемианопсии изменения затрагивают верхние или нижние квадранты поля зрения. Бывают верхняя и нижняя квадрантные гемианопсии. Кроме того, различают полную и частичную квадрантные гемианопсии, в зависимости от того выпали ли квадранты полностью или только сужены. Гемианопические скотомы — это скотомы, локализующиеся только в одной половине поля зрения. Они бывают центральными, парацентральными, периферическими. Bce перечисленные выше виды гемианопсий являются односторонними.
Двусторонние гемианопсии характеризуются изменениями поля зрения обоих глаз в обеих половинах поля зрения. Двусторонняя гемианопсия бывает нижней и верхней, а в зависимости от размеров дефектов поля зрения — полной, частичной или в виде гемианопических скотом. Выделяется особая форма двусторонней гемианопсии — двусторонняя геми- внопсия с сохранением узкого макулярного зрения, при кото- Рой выпадает вся периферия поля зрения с сохранением на °боих глазах только небольшого участка не более 10 градусов °т точки фиксации. Эту форму двусторонней гемианопсии можно рассматривать как сочетание правосторонней и лево* стороннеи гемианопсии с сохранением макулярных участков поля зрения.
B коре затылочной доли сохраняется вертикальная про* екция сетчатки, поэтому при поражении верхней губы шпорной борозды обеих гемисфер развивается нижняя двусторонняя гемианопсия, а при поражении нижней губы шпорной борозды обеих гемисфер — верхняя двусторонняя гемианопсия.
Двусторонняя гемианопсия может возникать как при одном, так и при двух очагах поражения зрительного пути. Оба зрительных тракта у места отхождения их от хиазмы и корковые зрительные центры на медиальных поверхностях затылочных долей расположены близко друг к другу. Поэтому один очаг в области переднего отдела зрительных трактов или в области медиальной поверхности заднего полюса затылочных долей может вызвать двустороннюю гемианопсию. Двусторон* няя гемианопсия бывает и при двух очагах в обеих гемисферах: 1) при поражении зрительных путей выше хиазмы в обеих гемисферах; 2) при поражении коры затылочной доли обеих гемисфер; 3) при сочетании поражения зрительного пути выше хиазмы одной гемисферы с поражением коры затылочной доли другой гемисферы.
Особой формой гемианопсии являются гемианопические дефекты поля зрения на одном глазу при нормальном поле зрения другого глаза. Такая гемианопсия на одном глазу в зависимости от размеров дефекта бывает полной, частичной, квадрантной или в виде гемианопической скотомы.
Выделяется также относительная гемианопсия, которая больными не отмечается, а выявляется врачом при одновременном исследовании поля зрения обоих глаз пациента и сопоставлении зрительного восприятия при этом каждого глаза в отдельности. Выявляется относительная гемианопсия путём показа пациенту врачом пальцев обеих рук, постепенно и одновременно вводимых с обеих сторон от периферии поля зрения к центру. Относительная гемианопсия может возникать только при поражении центрального нейрона зрительного пути (пучка Грациоле). Её не бывает при поражении периферического нейрона зрительного пути или коры затылочной доли.
Зрительные функции в выпавших половинах поля зрения могут утрачиваться не полностью, а лишь снижаться. Тогда говорят о гемигипопсии. Если в полях зрения выпадает восприятие только на цвета при сохранении восприятия белого цвета, то говорят о гемихроматопсии. При медленном прогрессирующем поражении зрительного пути сначала развиваются дефекты поля зрения на зелёный и красный цвета, а затем и на белый. Поэтому гемихроматопсия может быть только промежуточным этапом в развитии абсолютной гемианопсии. Наоборот, при обратном развитии гемианопсии восстановление зрительного восприятия может проходить стадию гемихроматопсии.
Е.Ж. Трон (1962) приводит следующую классификацию гемианопсий (табл. 1). Эта классификация не исчерпывает все разновидности гемианопсий. Другие формы гемианопсий будут приведены ниже при описании патологии хиазмы и зрительного пути выше хиазмы.
T а б л и ц а 1
Квадрантная битемпоральная гемианопсия
При рассмотрении вопроса об изменениях поля зрения необходимо определить понятие скотомы.
Патологические скотомы возникают при поражении сетчатки, сосудистой оболочки, зрительных путей и зрительных центров. Увеличенные и изменённые по форме в результате различных патологических процессов физиологические скотомы также относятся к патологическим, например увеличение слепого пятна при застойных дисках зрительных нервов, увеличение ангиоскотом при флебитах сетчатки.
Патологические скотомы делят на положительные и отрицательные. Положительные (субъективные) скотомы — это дефекты поля зрения, которые видит сам больной в виде тёмного пятна, закрывающего часть рассматриваемого предмета. Они появляются при поражении внутренних слоёв сетчатки или стекловидного тела непосредственно перед сетчаткой из- за экранирования патологическим очагом светочувствительных элементов сетчатки. Отрицательные скотомы больной не замечает, они обнаруживаются при исследовании поля зрения. Обычно они возникают при поражении зрительного пути. При ЭТОМ OTCJTCTByeT или снижается зрительное восприятие, то есть отрицательные скотомы могут быть абсолютными или относительными.
По форме патологические скотомы бывают овальные, круглые, клиновидные, дугообразные (характерны для глаукомы), кольцевидные или аннулярные (характерны для пигментной дистрофии сетчатки) и другие.
По топографии патологические скотомы разделяют на центральные, парацентральные, перицентральные и периферические. Центральные скотомы располагаются в центральной части
поля зрения и включают в себя точку фиксации. Они бывают положительными — при поражении жёлтого пятна, а также от* рицательными — припоражениипапилломакулярногопучкав периферическом нейроне зрительного пути или его проекции B центральном нейроне зрительного пути и коре затылочной доли. Парацентральные скотомы — дефекты поля зрения, располагающиеся в парацентральных его отделах и прилегающие с какой-либо стороны к точке фиксации. Перицентральные скотомы окружают точку фиксации, не смешиваясь с ней. Типичной перицентральной скотомой является скотома Бьерумма, развитие которой является ранним признаком глаукомы. Скотома Бьеруммадугообразно окружает точку фиксации, располагаясь на 10—20 градусов от неё, затем, увеличиваясь, сливается с точкой фиксации. Две скотомы Бьерумма образуют кольцевидную скотому. Скотома Бьерумма может быть и при неврите зрительного нерва, тромбозе центральной вены сетчатки, и при другой патологии. Периферические скотомы располагаются в периферических отделах поля зрения. Они характерны,для заболеваний собственно сосудистой оболочки (хориоретиниты) и для патологии периферических отделов сетчатки (ретиниты, дистрофические процессы на периферии сетчатки).
Двусторонние скотомы, располагающиеся в одноимённых или разноимённых половинах поля зрения, называются геми- анопическими скотомами или гемискотомами. При небольших очаговых поражениях хиазмы образуются гетеронимные (разноимённые) гемискотомы: битемпоральные и биназальные. При небольших очаговых поражениях зрительного пути выше хиазмы развиваются гомонимные (одноимённые) гемианопи- ческие скотомы на противоположной патологическому очагу стороне. Например, очаг в левой гемисфере вызывает появление гомонимных гемианопических скотом в правых половинах поля зрения обоих глаз.
По интенсивности (плотности) патологические скотомы делят на абсолютные и относительные. Абсолютная скотома — дефект поля зрения, в области которого зрительное восприятие полностью отсутствует, то есть тест-объект пациенту не виден. Относительная скотома характеризуется снижением зрительного восприятия по сравнению с соседними участками поля зрения, то есть белый тест-объект виден менее светлым, а цветной — менее насыщенным. Постепенное снижение интенсивности скотомы по направлению к неизменённым участкам поля зрения свидетельствует о свежести патологического процесса и его тенденции к прогрессированию. Резкий переход от области скотомы к зоне нормального зрительного восприятия характерен для завершённого или сбалансированного патологического процесса.
Для проведения топической диагностики необходимо прежде всего различать изменения поля зрения при поражении зрительного пути и изменения поля зрения ретинального

Р«сЛ 1—19. Изменения поля зрения ретинального происхождения
происхождения. Изменения поля зрения ретинального происхождения обычно бывают на одном глазу, а если изменяется поле зрения обоих глаз, то эти изменения резко асимметричны. Изменения поля зрения ретинального происхождения могут быть связаны с поражением нейроэпителия сетчатки (рис.11—13), с поражением сосудов сетчатки (рис.14—16) или с поражением нервныхволоконсетчатки (рис.17—19). Примерамиизменений нейроэпителия сетчатки могут быть множественные скотомы при диссеминированном хориоретините (рис.11), краевой дефект поля зрения при отслойке сетчатки (рис.12), концентрическая кольцевидная скотома в сочетании с концентрическим сужением границ поля зрения и прорывом скотомы на периферию при пигментной дегенерации сетчатки (рис.13). Примерами поражения сосудов сетчатки могут быть квадрантный дефект поля зрения, доходящий до слепого пятна при окклюзии верхней носовой ветви центральной артерии сетчатки (рис.14), эксцентрическое трубкообразное поле зрения при окклюзии центральной артерии сетчатки, если сохранившийся участок сетчатки около диска зрительного нерва кровоснабжается из циннова круга (рис.15), центральное трубочное зрение при окклюзии центральной артерии сетчатки с сохранением макулы из-за наличия цилиоретинальной артерии (рис.16). Примерами поражения нервных волокон сетчатки могут быть языкообразное увеличение слепого пятна (рис.17) или исходящая из слепого пятна кольцевидная скотома при глаукоме (рис.18), веерообразный дефект поля зрения, исходящий из слепого пятна при хориоретините Йенсена (рис.19).
Далее рассмотрим изменения поля зрения при поражении различных участков зрительного пути, что является основой топической диагностики этих поражений.
Это физиологический процесс, с помощью которого человек получает до 90% информации о внешнем мире.
Орган зрения — глаз — имеет сложное строение. Световые раздражения воспринимаются тремя светочувствительными слоями сетчатки, в каждом из которых залегают особые нервные клетки.
Первый слой образован зрительными клетками с цитоплазматическими отростками в виде палочек и колбочек (первый нейрон), специфической функцией которых являются зрительные ощущения: форма, передвижение окружающих предметов, цвет. Световоспринимающих клеток в сетчатке около 140 млн, из них — ответственных за восприятие света палочек около 130 млн и ответственных за цветоощущение колбочек 10 млн.
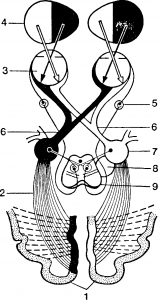
Рис. Схема зрительных путей. 1 — корковые зрительные центры; 2 — зрительная лучистость — пучок Грациоле (radratio optica); 3 — сетчатка; 4 — поле зрения; 5 — gangl. ciliare; 6 — tractus opticus; 7 — corpus geniculatum laterale; 8 — pulvinar; 9 — colliculus superior.
От палочек и колбочек зрительные восприятия передаются второму нейрону — биполярным клеткам сетчатки, а от них —третьему нейрону — ганглиозным клеткам сетчатки. Из аксонов ганглиозных клеток формируется зрительный нерв, волокна которого через foramen opticum входят в полость черепа и впереди турецкого седла совершают неполный перекрест, образуя chiasma nervorum opticorum. Зрительный путь после перекреста называют зрительным трактом (tractus opticus). Он поднимается вверх, огибает ножку мозга и оканчивается в первичных зрительных центрах: наружном коленчатом теле (corpus geniculatum lateralе), подушке зрительного бугра (pulvinar) и верхних холмиках (colliculus superior). В названных образованиях находится четвертый нейрон, аксоны которого проходят через заднюю часть задней ножки внутренней капсулы (ретролентикулярная часть) и височную область (пучок Грациоле, или зрительная лучистость), заканчиваясь на внутренней поверхности затылочной доли большого мозга (пятый нейрон) — вокруг шпорной борозды (fissura calcarinae, поле 17, рис.).
В chiasma opticum перекрещиваются волокна, идущие только от внутренних (носовых) половин сетчатки (около 75% всех волокон зрительного нерва), а волокна от на ружных (височных) половин сетчатки идут в вышележа щие центры гомолатерально.
Важная роль принадлежит нейронам наружного колен чатого тела и подушки, в которых оканчивается около 80% всех волокон зрительного тракта. Аксоны этих нейронов образуют центральный зрительный пучок Грациоле.
Волокна зрительного тракта, оканчивающиеся в верхних холмиках, принимают участие в рефлекторной реакции зрачка на свет. От верхних холмиков рефлекторная дуга идет к добавочным парасимпатическим ядрам глазодвигательного нерва (Якубовича — Эдингера — Вестфаля), затем к парасимпатическим клеткам ресничного узла (gangl. ciliare) и далее к сфинктеру зрачка.
Кроме того, зрительные волокна, подходящие к верхним холмикам и подушке зрительного бугра, служат для осуществления быстрых непроизвольных движений, возникающих под влиянием неожиданных зрительных восприятий.
В зрительном нерве, зрительном тракте, пучке Грациоле и в зрительной области коры большого мозга существует строго определенное топическое размещение волокон. Волокна от верхних отделов сетчатки лежат в верхних отделах зрительных путей, от нижних —в нижних и т. п. Поэтому очаг поражения, например, в верхних отделах зрительных путей сопровождается нарушением функции верхней половины сетчатки и соответственно выпадением нижнего поля зрения.
Центральная часть сетчатки носит название желтого пятна, так как в нем имеется особый пигмент. Оно расположено кнаружи от соска зрительного нерва и состоит главным образом из колбочек, обеспечивая человеку цветное зрение. Волокна, начинающиеся в желтом пятне (макулярный пучок), образуют наружню часть соска зрительного нерва, поэтому при всех процессах, поражающих волокна этого пучка, наблюдается побледнение височных половин сосков зрительных нервов.
Методика исследования зрительных функций представлена в табл.
Различают следующие типы зрительных расстройств: полная потеря зрения — амавроз; понижение зрения — амб лиопия; выпадение половины поля зрения (левой или правой) — гемианопсия; выпадение отдельных участков зрительного поля — скотома.
Топическая диагностика. Поражение сетчатки глаза или
Таблица 6. Исследование зрительных функций
вокруг горизонтальной оси. Указкой с белым шариком на
конце проводят по внутренней поверхности дуги, разделенной на градусы (от 0 в центре до 90°); отмеченное на дуге число
зрительного нерва приводит к развитию амблиопии или амавроза на соответствующей стороне.
При локализации очагов в области зрительного перекреста развивается гетеронимная (разноименная) гемианопсия. Если повреждаются внутренние (перекрещенные) волокна, то возникает битемпоральная гемианопсия. В случае поражения наружных (неперекрещенных) волокон развивается биназальная гемианопсия.
Битемпоральная гемианопсия наблюдается преимущественно при опухолях гипофиза, биназальная гемианопсия изредка наблюдается при базальных арахноидитах. Чаще при базальных арахноидитах и опухолях височной доли выявляется поражение зрительного перекреста с одной наружной стороны и выпадение внутренней половины поля зрения на стороне процесса.
Поражение зрительного тракта и первичных зрительных центров приводит к развитию гомонимной (одноименной) гемианопсия, при очагах слева правосторонней и наоборот в случае вовлечения пучка Грациоле или зрительной коры, где волокна более рассредоточены, могут развиться различные варианты неполной гомонимной гемианопсии, в частности квадрантная гомонимная гемианопсия — выпадение верхних или нижних квадрантов зрительного поля (так при вовлечении cuneus справа возникнет левосторонняя нижняя квадрантная гомонимная гемианопсия).
Можно отличить гомонимную гемианопсию, связанную с вовлечением зрительного тракта или первичных зри-тельных центров, от корковой. Если патологический процесс локализуется в зрительном тракте или первичных зрительных центрах, то граница между видимой и слепой частью поля зрения проходит в виде ровной линии, а при освещении точечным пучком слепой половины сетчатки нарушается реакция зрачка на свет. При очагах в области пучка Грациоле или коры зрительной области граница между видимой и слепой частью поля зрения оказывается неровной вследствие сохранности макулярного зрения, т. е. невидимая часть в центре поля зрения является уменьшенной. Если в этом случае осветить точечным пучком света слепую половину сетчатки, то зрачковая реакция сохраняется. Гомонимная гемианопсия развивается в случае очагового процесса в височной или затылочной области (опухоли, абсцессы, сосудистые и паразитарные заболевания). Изредка при пара сагиттальных опухолях затылочной области или закупорке (тромбозе) обеих задних мозговых артерий наблюдается двусторонняя гомонимная гемианопсия.
При поражении зрительных путей могут развиваться нарушения остроты зрения, светоощущения и цветоощущения. Неполное выпадение функции зрительных волокон ведет прежде всего к нарушению цветоощущения, при более грубых расстройствах возникают нарушения остроты зрения и светоощущения.
Различные болезненные процессы по ходу зрительного анализатора могут вызывать не только явления выпадения зрительной функции, но и явления раздражения в виде фотом и зрительных галлюцинаций. Появление фотом (мелькание перед глазами искр, светящихся точек) чаще указывает на очаг в области шпорной борозды (поле 17), реже они отмечаются при очагах, затрагивающих зрительный нерв, хиазму, зрительный тракт, первичные зрительные центры или пучок Грациоле. Появление более сложных восприятий — зрительных галлюцинаций (люди, живот ные, картины природы) обычно указывает на вовлечение полей 18 и 19.
Поражение зрительного нерва может быть обусловлено различными причинами и часто приводит к его атрофии. Белая (или вторичная) атрофия развивается как следствие ретробульбарного неврита или застоя на глазном дне. Серая (или первичная) атрофия вызывается опухолью гипоталамуса и гипофиза, сифилисом, энцефалитом.
Давно подмечено, что цвет оказывает влияние на состояние человека, его ощущения: красный — возбуждает, светло-голубой и желтый — успокаивает; комната, окрашенная в синий цвет, вызывает ощущение прохлады и т. д.
Образован из аксонов мультиполярных клеток сетчатки, которые доходят до наружного коленчатого тела, а также из центральных волокон, являющихся элементами обратной связи. Миелинизированные отростки ганглиозных клеток формируют зрительный нерв. Он через зрительный канал входит в полость черепа, идет по основанию мозга и кпереди от турецкого седла образует перекрест зрительных нервов (chiasma opticum), где нервные волокна от носовой половины сетчатки каждого глаза перекрещиваются, нервные волокна от височной половины сетчатки каждого глаза остаются неперекрещенными. После перекреста зрительные пути называются зрительными трактами. Они формируются из нервных волокон от одноименных половин сетчатки обоих глаз. В дальнейшем зрительные тракты с основания поднимаются кверху, огибая снаружи ножки мозга, и подходят к наружным коленчатым телам, верхним холмикам крыши среднего мозга и претектальной области. Основная часть волокон зрительного тракта вступает в наружное коленчатое тело. Аксоны его нейронов, образовав зрительную лучистость, заканчиваются в коре медиальной поверхности затылочной доли вдоль шпорной борозды (поле 17). Волокна от претектальной области обеспечивают прямую и содружественную реакции на свет. Волокна от верхних холмиков ответственны за непроизвольные окулоскелетные рефлексы. Претектальная область связана со световыми рефлексами, а верхние холмики – с движениями глаз и головы в ответ на зрительную стимуляцию. Ассоциативные и рефлекторные волокна проходят от затылочной области коры к другим кортикальным центрам (связанным с высшими функциями, например чтением, речью) и к верхним холмикам и вследствие этого через тектобульбарные и тектоспинномозговые пути направляются к черепным и спинномозговым ядрам для обеспечения непроизвольных рефлексов (например, аккомодация) и к ядрам моста через корково-мостовой путь для обеспечения постуральных рефлексов. Пространство, которое воспринимается сетчаткой глаза, называется полем зрения. Поле зрения разделяют на 4 части: наружное и внутреннее, верхнее и нижнее. Оптическая система глаза подобна линзе фотоаппарата: изображение рассматриваемых предметов на сетчатке получается обратным Поэтому наружные (височные) половины полей зрения проецируются на внутренние (носовые) половины сетчатки обоих глаз, внутренние (носовые) половины полей зрения проецируются на наружные (височные) половины сетчатки обоих глаз, а правые половины полей зрения воспринимается левыми половинами сетчатки и наоборот. В зрительном нерве, зрительном тракте и зрительной лучистости волокна расположены в ретинотопическом порядке; такой же порядок сохраняется в корковом зрительном поле. Так, волокна от верхних полей сетчатки идут в верхних отделах нерва и тракта; волокна от нижних полей сетчатки – в нижних отделах. В результате особенностей перекреста зрительных нервов в зрительном тракте проходят волокна не от одного глаза, как в зрительном нерве, а от одноименных половин сетчатки обоих глаз: например, в левом зрительном тракте от обеих левых половин сетчатки. Таким образом, и зрительные тракты, и наружные коленчатые тела, и зрительная лучистость, и корковые территории в области шпорной борозды (sulcus calcaneus) связаны с одноименными половинами (своей стороны) сетчатки обоих глаз, но с противоположными половинами полей зрения, так как преломляющие среды глаза проецируют на сетчатку обратное изображение видимого.
Методика исследования. Для суждения о состоянии зрения необходимо исследовать остроту зрения, поле зрения, цветоощущение и глазное дно. Определение остроты зрения осуществляется при помощи специальных таблиц, на которых расположено 10 рядов букв или других знаков убывающей величины. Исследуемый помещается на расстоянии 5 м от таблицы и называет обозначения на ней, начиная от самых крупных и постепенно переходя к самым мелким. Проводят исследование каждого глаза в отдельности. Острота зрения (visus) равняется единице, если на таблице различают самые мелкие буквы (10-й ряд); в тех же случаях, когда различают только наиболее крупные (1-й ряд) острота зрения составляет 0,1 и т.д. Зрение вблизи определяется с помощью стандартных текстовых таблиц или карт. Счет пальцев, движения пальцев, восприятие света отмечаются у больных с существенным нарушением зрения. Поле зрения исследуется при помощи периметров разной конструкции (на белый и красный цвет, реже зеленый и синий). Нормальные границы поля зрения на белый цвет: верхняя – 60°, внутренняя – 60°, нижняя —70°, наружная – 90°; на красный цвет соответственно 40, 40, 40, 50°. Результат исследования изображается на специальных картах. Нередко у тяжелобольных приходится прибегать к ориентировочному определению полей зрения. Проводящий обследование садится перед больным (если есть возможность, больного также усаживают, но обязательно спиной к источнику света) и просит его закрыть глаз ладонью, не нажимая при этом на глазное яблоко. Второй глаз больного должен быть открыт, а взор фиксирован на переносице обследующего. Больного просят сообщить, когда он увидит молоточек или палец руки обследующего, которую тот ведет по воображаемой линии периметра окружности, центром которой является глаз больного. При исследовании наружного поля зрения движение руки обследующего начинается с уровня уха больного. Продолжая вести пальцы по периметру окружности, исследующий направляет руку к внутреннему полю зрения и спрашивает больного, все ли время он ее видит отчетливо. Внутреннее поле зрения исследуется аналогичным способом, но с помощью другой руки обследующего. Для исследования верхней границы поля зрения руку устанавливают над волосистой частью головы и ведут по периметру сверху вниз. Наконец, нижнюю границу определяют, двигая руку снизу вперед и вверх. Для ориентировочного исследования больному предлагают пальцем указать середину полотенца, веревки или палки. Если нарушения поля зрения нет, то больной правильно делит примерно пополам всю длину предмета. При наличии ограничения поля зрения больной делит пополам примерно 3/4 предмета, в связи с тем, что около 1/4 его длины выпадает из поля зрения Помогает выявить гемианопсию исследование мигательного рефлекса. Если неожиданно поднести руку обследуемого со стороны глаза с дефектом поля зрения (гемианопсией), то моргания не возникнет. Исследование цветоощущения проводится при помощи специальных полихроматических таблиц, на которых с помощью пятен разного цвета изображены цифры, фигуры и т.д. Используют цветные нитки, ворсинки или ткани. Исследование глазного дна проводится офтальмоскопом. Симптомы поражения. При поражении зрительного пути наблюдаются следующие расстройства. Снижение остроты зрения – амблиопия(ambliopia). Полная утрата зрения — амавроз(amaurosis). Ограниченный дефект поля зрения, не достигающий его границ – скотома(scotoma). Патологические скотомы возникают при поражениях сетчатки, собственно сосудистой оболочки глаза, зрительных проводящих путей и центров. Различают положительные и отрицательные скотомы. Положительными (субъективными) скотомами называют такие дефекты поля зрения, которые видит сам больной в виде темного пятна, закрывающего часть рассматриваемого предмета. Наличие положительной скотомы свидетельствует о поражении внутренних слоев сетчатки или стекловидного тела непосредственно перед сетчаткой. Отрицательные скотомы больной не замечает, их обнаруживают только при исследовании поля зрения (периметрия, кампиметрия). Обычно такие скотомы возникают при поражении зрительного нерва. При этом отсутствует или ослаблено зрительное восприятие. По топографии различают центральные, парацентральные и периферические скотомы. Двусторонние скотомы, расположенные в одноименных или разноименных половинах поля зрения, называют гемианопическими, или гемискотомами. При небольших очаговых поражениях зрительных путей в области зрительного перекреста наблюдаются гетеронимные (разноименные) битемпоральные, реже биназальные скотомы. При локализации небольшого патологического очага выше зрительного перекреста (зрительная лучистость, подкорковые и корковые зрительные центры) развиваются гомонимные (односторонние) парацентральные или центральные гемианоптические скотомы на стороне, противоположной локализации патологического очага. Выпадение половины поля зрения – гемианопсия. При выпадении одноименных (обеих правых или обеих левых) половин полей зрения каждого глаза говорят о гомонимной, т.е. одноименной гемианопсии. Когда выпадают обе внутренние (носовые) или обе наружные (височные) половины полей зрения, то такая гемианопсия называется разноименной, т.е. гетеронимной. Выпадение наружных (височных) половин полей зрения обозначается как битемпоральная гемианопсия, а внутренних (носовых) половин полей зрения как биназальная гемианопсия. Отмечаются нарушение цветоощущения, изменение глазного дна, изменение зрачковых реакций. Зрительные галлюцинации– простые (фотопсии – в виде пятен, окрашенных бликов, звезд, полос, вспышек) и сложные (в виде фигур, лиц, животных, цветов, сцен). Зрительные расстройства зависят от локализации процесса в различных участках зрительного пути. При поражении зрительного нерва, т.е. участка от сетчатки до хиазмы, развивается снижение зрения или амавроз соответствующего глаза с утратой прямой реакции зрачка на свет. Зрачок суживается на свет при освещении здорового глаза, т.е. содружественная реакция сохранена. Поражение только части волокон нерва проявляется скотомами. Атрофия макулярных (т.е. идущих от желтого пятна) волокон вызывает побледнение височной половины диска зрительного нерва, которое может сочетаться с ухудшением центрального зрения при сохранности периферического. Повреждение периферических волокон зрительного нерва (периаксиальная травма нерва) приводит к сужению поля периферического зрения при сохранности остроты зрения. Полное повреждение нерва, приводящее к его атрофии, сопровождается побледнением всего диска зрительного нерва. Различают первичную и вторичную атрофию зрительного нерва. При этом диск зрительного нерва становится светло-розовым, белым или серым. Первичная атрофия диска зрительного нерва обусловлена процессами, которые непосредственно вовлекают зрительный нерв (опухоль, интоксикации метиловым спиртом, свинцом, спинная сухотка). Вторичная атрофия зрительного нерва является последствием отека диска зрительного нерва вследствие глаукомы, повышения внутричерепного давления при опухоли головного мозга, абсцессе, кровоизлиянии, артериальной гипертензии. Следует иметь в виду, что интраокулярные заболевания (ретинит, катаракта, поражение роговицы, атеросклеротические изменения сетчатки и др.) могут также сопровождаться снижением остроты зрения. При полном поражении хиазмы возникает двусторонний амавроз. Если поражается центральная часть хиазмы, т.е. та часть, в которой происходит перекрест зрительных волокон, например при опухоли мозгового придатка, краниофарингиоме, менингиоме бугорка турецкого седла, выпадут волокна, которые берут начало от внутренних (носовых) половин сетчатки обоих глаз, соответственно этому выпадут наружные (височные) поля зрения, т.е. для правого глаза выпадает правая половина, для левого глаза – левая половина поля зрения, и клинически будет разноименная гемианопсия. Поскольку выпадают височные поля зрения, то такая гемианопсия называется битемпоральной. При поражении наружных частей хиазмы (например, при аневризме сонных артерий) выпадают волокна, идущие от наружных половин сетчатки, которым соответствуют внутренние (носовые) поля зрения и клинически развивается разноименная двусторонняя носовая гемианопсия. При поражении зрительного тракта, т.е. участка от хиазмы до подкорковых зрительных центров, клинически развивается одноименная гемианопсия, выпадают только половины полей зрения, противоположные пораженному зрительному тракту. Так, поражение левого зрительного тракта вызовет невосприимчивость к свету наружной половины сетчатки левого глаза и внутренней половины сетчатки правого глаза, что приведет к выпадению правых половин полей зрения. Такое расстройство носит название одноименной правосторонней гемианопсии. При поражении зрительного тракта справа выпадают левые половины полей зрения – одноименная левосторонняя гемианопсия. Одноименная гемианопсия наступает не только при повреждении зрительного тракта, но и при повреждении зрительной лучистости (лучистость Грациоле) и коркового зрительного центра (sulcus calcarinus) Для распознавания места повреждения зрительного пути при одноименной гемианопсии имеет значение реакция зрачков на свет. Если при одноименной гемианопсии реакция на свет с выключенных половин сетчатки (исследование проводится с помощью щелевой лампы) отсутствует, то повреждение зрительного пути находится в области зрительного тракта. Если световой рефлекс зрачков не нарушен, то поражение локализуется в области лучистости Грациоле, потому что в ней уже нет зрачковых волокон, которые перед вхождением зрительного тракта в наружное коленчатое тело отделяются, образуя медиальный зрачково-чувствительный пучок, который направляется к верхним холмикам крыши среднего мозга и ядрам препокрышечной зоны. При трактусовой гемианопсии отмечаются значительная асимметрия дефектов полей зрения в связи с особенностями хода перекрещенных и неперекрещенных волокон и неравномерным вовлечением их в процесс при частичном поражении зрительного тракта, а также положительная центральная скотома вследствие нарушения макулярного зрения– вовлечение в процесс проходящего через тракт папилломакулярного пучка. Поражение наружного коленчатого тела характеризуется гомонимной гемианопсией противоположных полей зрения. Повреждение зрительной лучистости вызывает гомонимную гемианопсию, противоположную стороне поражения. Гемианопсия может быть полной, но чаще всего она неполная из-за широкого распространения волокон лучистости. Волокна зрительной лучистости расположены контактно лишь в выходе из наружного коленчатого тела. После прохождения перешейка височной доли они веерообразно расходятся, располагаясь в белом веществе височной доли около наружной стенки нижнего и заднего рога бокового желудочка. Поэтому при поражении височной доли может быть квадрантное выпадение полей зрения, в частности верхнеквадрантная гемианопсия в связи с прохождением нижней части волокон зрительной лучистости через височную долю. При поражении коркового зрительного центра в затылочной доле, в области шпорной борозды (sulcus calcarinus), возникают симптомы как выпадения (гемианопсия или квадрантные выпадения поля зрения), так и раздражения (фотопсии – ощущения светящихся точек, блеска молний, светящихся колец, огненных поверхностей, появление изломанных линий и т.п.) в противоположных полях зрения. Они могут возникать при нарушении мозгового кровообращения, при офтальмической мигрени, опухолях, воспалительных процессах. Поражение в области шпорной борозды вызывает на противоположной очагу стороне гомонимную гемианопсию, дефект поля зрения образует характерную выемку, соответствующую сохранению макулярного зрения. Поражение отдельных частей затылочной доли (клина или язычной извилины) сопровождается квадрантной гемианопсией на противоположной стороне: нижней – при поражении клина и верхней – при поражении язычной извилины.
Дата добавления: 2015-08-26 | Просмотры: 1223 | Нарушение авторских прав
Читайте также:


