Вегетативная иннервация глаза синдром горнера
Билет 16
Вегетативная иннервация глаза обеспечивает расширение или сужение зрачка (Mm. dilatator et sphincter pupillae),аккомодацию (ресничная мышца - М. ciliaris), определенное положение глазного яблока в глазнице (глазничная мышца - М. orbitalis) и частично - поднимание верхнего века (верхняя мышца хряща века - М. tarsalis superior).
Сфинктер зрачка и цилиарная мышца, обусловливающая аккомодацию, иннервируются парасимпатическими нервами, остальные - симпатическими. Вследствие одновременного действия симпатической и парасимпатической иннервации выпадение одного из влияний приводит к преобладанию другого.
Ядра парасимпатической иннервации находятся на уровне верхних холмиков, входят в состав III черепного нерва (ядра Якубовича- Эдингера-Вестфаля) - для сфинктера зрачка и ядро Перлиа - для ресничной мышцы. Волокна от этих ядер идут в составе III нерва в ресничный узел, откуда берут начало постганглионарные волокна к мышце, сужающей зрачок, и ресничной мышце.
Ядра симпатической иннервации находятся в боковых рогах спинного мозга на уровне сегментов Q-Th1. Волокна из этих клеток направляются в пограничный ствол, верхний шейный узел и далее по сплетениям внутренней сонной, позвоночной и основной артерий подходят к соответствующим мышцам (Mm. tarsalis, orbitalis et dilatator pupillae).
В результате поражения ядер Якубовича-Эдингера-Вестфаля или идущих от них волокон наступает паралич сфинктера зрачка, при этом зрачок расширяется за счет преобладания симпатических влияний (мидриаз). При поражении ядра Перлиа или идущих от него волокон нарушается аккомодация.
Поражение цилиоспинального центра или идущих от него волокон приводит к сужению зрачка (миоз) за счет преобладания парасимпатических влияний, к западению глазного яблока (энофтальм) и легкому сужению глазной щели в связи с псевдоптозом верхнего века и легким энофтальмом. Эта триада симптомов - миоз, энофтальм и сужение глазной щели - носит название синдрома Бернара-Горнера, включающего также нарушения потоотделения на той же стороне лица. При этом синдроме иногда наблюдается такжедепигментация радужки. Синдром Бернара-Горнера чаще обусловлен поражением боковых рогов спинного мозга на уровне C8-Th1, верхних шейных отделов пограничного симпатического ствола или симпатического сплетения сонной артерии, реже - нарушением центральных влияний на цилиоспинальный центр (гипоталамус, ствол мозга). Раздражениеэтих отделов может вызывать выпячивание глазного яблока (экзофтальм) и расширение зрачка (мидриаз).
2. Инфаркт головного мозга. Этиология, патогенез, клиника, диагностика, лечение, профилактика.Ишемический инсульт (инфаркт головного мозга) - это острое нарушение мозгового кровообращения, при котором, в отличие от преходящего нарушения мозгового кровообращения, симптомы поражения нервной системы сохраняются более суток.
Этиология и патогенез
• Врожденные болезни сердца, приводящие к НМК : дефекты перегородок, незаращение Боталова протока, стенозы устья аорты и митрального клапана, коарктация аорты, сложные пороки сердца и др.
• Приобретенные болезни сердца: ревматизм, протезированные клапаны, эндокардиты, кардиомиопатия, миокардит, нарушения ритма и др.
• Болезни системы крови и коагулопатии: гемоглобинопатии, тромбоцитоз, полицитемия, лейкемии, ВДС, антифосфолипидный синдром, врожденные нарушения коагуляции, злокачественные новообразования.
• Ишемия возникает при падении МК ниже 20мл на 100 г / мин (норма 50-60).В течение нескольких минут возникают необратимые изменения в нейронах. Анаэробный обмен приводит к ацидозу.
• Лактат-ацидоз в сочетании с гипоксией нарушает функцию ферментной системы: транспорт ионов, что приводит к нарушению ионного гомеостаза клетки.
Важное значение имеет выброс в межклеточное пространство возбуждающих нейромедиаторов: глутамата и аспартата, недостаточность их обратного захвата астроглией, перевозбуждение глутаматных НМДА-рецепторов и раскрытие котролируемых ими Са каналов, что приводит к дополнительному притоку Са в нейроны .
Т. О. активируются ферменты липазы, протеазы, эндонуклеазы.
В условиях гипоксии происходит изменение нейромедиаторной активности
• Снижается концентрация нейромедиаторов в межклеточном пространстве
• Происходит инактивация медиаторов путем ферментного дезаминирования и окисления
• Нейромедиаторы проникают через поврежденный ГЭБ в кровь
• Происходит перегрузка митохондрий с разобщением процесса окислительного фосфорилирования, и усиливаются процессы катаболизма.
• Увеличивается содержание внутриклеточного кальция.
• Распад фосфолипидов в мембранах внутриклеточных органелл и наружной клеточной мембране усиливает перекисное окисление липидов и образование свободных радикалов
• Образование свободных кислородных радикалов и липидных перекисей оказывают нейротоксическое действие и вызывает некроз нервной ткани.
• Ишемия и гипоксия увеличивают выработку эксцитатных аминокислот (ЭАК) (глутаминовой и аспаргиновой) в коре головного мозга и базальных ганглиях.
• Активация рецепторов со связанными ионными каналами (подобными NMDA) ведет к гибели клетки из-за увеличения внутриклеточной концентрации кальция.
• Эксцитатные аминокислоты (ЭАК) препятствуют факторам, которые в норме управляют апоптозом, что увеличивает темп и выраженность процесса программируемой смерти клетки.
• Гибель клеток в этом районе увеличивает размеры повреждения, однако эти клетки в течение определенного времени могут сохранять жизнеспособность. Их распад можно предотвратить при восстановлении кровотока и использовании нейропротекторов.
• патологические изменения развиваются в очаге от 2-3 суток до 7 дней в зависимости от компенсаторных возможностей сосудистого русла и до инсультного состояния метаболизма мозга
Условно выделяют малые инсульты с лёгким течением и обратимым неврологическим дефицитом (неврологические симптомы
исчезают в сроки до трех недель) и большие, протекающие значительно тяжелее, с грубыми и необратимыми неврологическими проявлениями.
Варианты развития инсульта.
■ Острый (30-35% случаев) - неврологические симптомы развиваются в течение нескольких минут, часа.
■ Подострый (40-45% случаев) - симптоматика постепенно нарастает от нескольких часов до недели.
■ Хронический (20-30% случаев) - более 7 дней.
Общемозговые симптомы бывают ярко выражены в основном при остром развитии инсульта. Как правило, такое развитие инсульта наступает после эмоциональных переживаний.
Например, при тромбозе внутренней сонной артерии развиваются гемипарез и парез нижней мимической мускулатуры, интеллектуально-мнестические расстройства, нарушения речи, оптико-пирамидный синдром или гомонимная гемианопсия, а также нарушения чувствительности. В 25% случаев можно выслушать систолический шум над областью стеноза, в 17% - пальпаторно обнаружить снижение пульсации сонной артерии и её болезненность. У 20% больных возникают эпилептические припадки. Нередко больные жалуются на приступы брадиили тахикардии, которые обусловлены вовлечением в атеросклеротический процесс сонного синуса. При исследовании глазного дна на пораженной стороне обнаруживают простую атрофию диска зрительного нерва.
При тромбозе внутренней сонной артерии через некоторое время после развития инсульта может произойти быстрое восстановление неврологических расстройств, связанное с реканализацией тромба. Однако в дальнейшем нередко наступает повторная окклюзия сосуда с увеличением тромба и распространением его на сосуды виллизиева круга. При этом снова ухудшается состояние больного и возможен даже летальный исход.
Парасимпатическая иннервация представлена волокнами в составе глазодвигательного нерва от ядра Якубовича. Аксоны прерываются в ресничном узле, от которого постсинаптические волокна подходят к мышце, суживающей зрачок. В результате проведения импульсов по этому эфферентному пути возникает сужение зрачка. Это эфферентная часть дуги зрачкового реф лекса на свет.
Часть I. Анатомо-физиологические особенности нервной системы
При поражении парасимпатических проводников (клетки ядра, преганглионарные волокна, цилиарный узел с его постганглионарными волокнами) зрачок становится расширенным за счет сокращения другой гладкой мышцы, расширяющей зрачок, получающей симпатическую иннервацию.
Ядро Перлеа глазодвигательного нерва иннервирует рес ничную мышцу. При нарушении этой иннервации изменяется аккомодация.
Симпатические нейроны расположены в боковых рогах от С 7 до Th t сегментов спинного мозга. Аксоны этих клеток в составе передних корешков выходят из позвоночного канала и в виде соединительной ветви проникают в первый грудной и нижнешейные узлы симпатического ствола (часто эти узлы объ единены в звездчатый узел). Волокна, не прерываясь, проходят через него и через средний шейный узел, затем заканчиваются у клеток верхнего шейного симпатического узла. Постганглионарные синаптические волокна оплетают стенку внутренней сонной артерии, по которой попадают в полость черепа, а затем с глаз ничной артерией достигают глазницы и заканчиваются в гладкой мышце, при сокращении которой происходит расширение зрач ка. Кроме того, симпатические волокна контактируют с мышцей, расширяющей глазную щель, и с гладкими мышцами клетчатки глазницы, так называемые мюллеровские глазные мышцы. При выключении импульсов, идущих по симпатическим волокнам, на любом уровне от спинного мозга до глазного яблока возникает на своей стороне триада симптомов: миоз из-за паралича дилататора, сужение глазной щели из-за поражения мышцы, расширяю щей глазную щель, энофталъм из-за пареза гладких мышечных волокон ретробульбарной клетчатки. Это синдром Клода Бер нара-Горнера. Обычно он возникает при поражении бокового рога спинного мозга (опухоль, ишемия, кровоизлияние) в зоне C 7 -Th, сегментов, звездчатого или верхнешейного симпатиче ского узла (например, при блокаде узла раствором новокаина), при сдавлении опухолью в верхушке легкого, при повреждении стенки внутренней сонной или глазной артерии.
К клеткам боковых рогов C 7 -Thj сегментов спинного мозга (цилиоспинальный центр) подходят волокна от коры головного мозга и подбугорной области. Эти проводники идут в боковых
Глава 8. Вегетативная нервная система
отделах ствола мозга и шейных сегментах спинного мозга. По этому при очаговом поражении одной из половин ствола мозга, в частности заднебоковых отделов продолговатого мозга, наряду с другими симптомами возникает триада Клода Бернара-—Горнера (например, при синдроме Валленберга—Захарченко).
Раздражение симпатических волокон, направляющихся к глазному яблоку, сопровождается расширением зрачка, легким расширением глазной щели, возможен экзофтальм (синдром Пурфюр дю Пти ).
Иннервация мочевого пузыря
В неврологической практике нарушение функции тазовых орга нов встречается довольно часто. Мочеиспускание осуществляет ся благодаря согласованной деятельности двух мышечных групп: детрузора и внутреннего сфинктера. Происходит это в результате взаимодействия соматической и вегетативной нервной системы. Мышцы детрузора и внутреннего сфинктера состоят из гладких мышечных волокон и получают вегетативную иннервацию. В то время как наружный сфинктер образован поперечнополосатыми мышечными волокнами и иннервируется соматическими нервами.
В акте мочеиспускания участвуют поперечно-полосатые мышцы передней брюшной стенки и диафрагмы дна таза. Их сокращение способствует резкому повышению внутрибрюшного давления и таким образом дополняет функцию детрузора моче вого пузыря.
В целом сегментарный аппарат спинного мозга обеспечивает вегетативную иннервацию гладких мышц и непроизвольно-реф- лекторное мочеиспускание. У взрослого человека этот сегментар ный аппарат подчиняется коре головного мозга, что определяет произвольный компонент мочеиспускания.
Автоматическое опорожнение мочевого пузыря обеспечи вается двумя сегментарными рефлекторными дугами (парасим патической и соматической). Раздражение от растяжения его стенок по афферентным волокнам тазового нерва передается на парасимпатические клетки крестцовых сегментов спинного мозга. Импульсы по эфферентным волокнам приводят к сокра щению детрузора и расслаблению внутреннего сфинктера. Рас-
Г> Руководство по детской НСВрОЛО! 1111
Часть I. Анатомо-физиологические особенности нервной системы
крытие внутреннего сфинктера и поступление мочи в начальные отделы мочеиспускательного канала приводит в работу еще одну рефлекторную дугу для наружного сфинктера, при расслаблении которого осуществляется акт мочеиспускания. Так функциони рует мочевой пузырь у новорожденных детей.
В дальнейшем в связи с созреванием надсегментарного ап парата вырабатываются условные рефлексы, формируется ощу щение позыва к мочеиспусканию.
Произвольный компонент акта мочеиспускания связан с управлением наружным сфинктером уретры и вспомогательны ми мышцами живота, диафрагмы таза.
Чувствительные нейроны заложены в межпозвоночных узлах S, з сегментов спинного мозга. Дендриты в составе срамного нерва заканчиваются рецепторами как в стенке пузыря, так и в сфинк терах. Аксоны вместе с задними корешками достигают спинного мозга, в составе задних канатиков поднимаются до продолговатого мозга. Далее путь следует в сводчатую извилину (сенсорная область мочеиспускания). По ассоциативным волокнам импульсы от этой зоны следуют к центральным двигательным нейронам, распо ложенным в коре парацентральной доли (двигательная область, мочеиспускания). Аксоны этих нейронов в составе пирамидного пути доходят до клеток передних рогов S 13 сегментов спинного мозга. С передними корешками волокна покидают позвоночный канал и в полости малого таза образуют половое сплетение, в составе полового нерва подходят к наружному сфинктеру. При сокращении этого сфинктера удается произвольно удерживать мочу в мочевом пузыре.
Органы малого таза имеют двустороннюю корковую иннер вацию. Поэтому в клинической практике наиболее серьезные расстройства мочеиспускания возникают при обширном попе речном поражении спинного мозга или двустороннем повреж дении корковых центров (табл. 1). Двустороннее поражение свя зей корковых зон мочевого пузыря с его спинальными центрами приводит к центральным расстройствам мочеиспускания в виде задержки мочи (при остро возникших состояниях). В этом слу чае сфинктеры аутохтонно и рефлекторно сокращены, а рефлекс опорожнения отсутствует. Задержка мочи в последующем меня ется на периодическое недержание мочи из-за повышения реф
ГЛУБОКИЕ РЕФЛЕКСЫ. УРОВНИ ЗАМЫКАНИЯ ИХ ДУГ В СЕГМЕНТАХ СПИННОГО МОЗГА. ПРАВИЛЬНО ЛИ НАЗВАНИЕ СУХОЖИЛЬНЫЕ И ПЕРИОСТАЛЬНЫЕ РЕФЛЕКСЫ?
РЕФЛЕКС СУХОЖИЛИЯ ДВУГЛАВОЙ МЫШЦЫ ПЛЕЧА (бицепс-рефлекс/сгибательно-локтевой рефлекс)
Сегмент спинного мозга: CV-CVI
РЕФЛЕКС СУХОЖИЛИЯ ТРЕХГЛАВОЙ МЫШЦЫ ПЛЕЧА (трицепс-рефлекс/разгибательно-локтевой рефлекс)
Сегмент спинного мозга: CVII-CVIII
ЗАПЯСТНО-ЛУЧЕВОЙ РЕФЛЕКС (карпорадиальный рефлекс)
Мышцы: mm.peroneus quadratus, flexor digitorum, profundus, brachioradialis, biceps brachii
Нервы: nn.medianus, radialis, musculocutaneus
ГЛУБОКИЕ БРЮШНЫЕ РЕФЛЕКСЫ
Действие врача: постукивание молоточком по лобковой области на 1-1,5 см справа и слева от средней линии
Сегмент спинного мозга: TVII-TXII
Мышцы: m.quadriceps femoris
Сегмент спинного мозга: LII-LIV
Мышцы: m.triceps surae
Нервы: n.tibialis (ischiadicus)
Сегмент спинного мозга: SI-SII
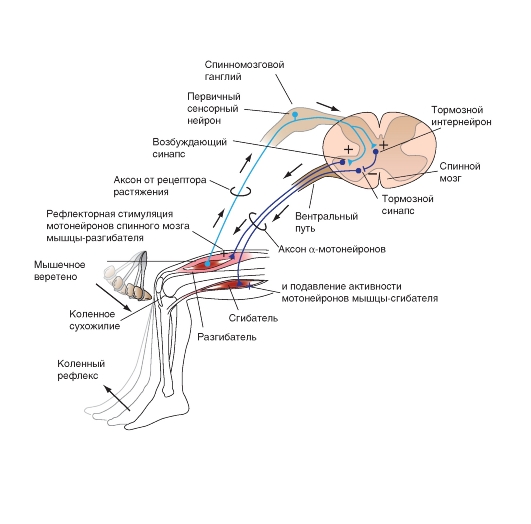
К глубоким рефлексам относятся сухожильные, периостальные и суставные рефлексы. Глубокие рефлексы вызывают ударом специального неврологического молоточка по сухожилию или надкостнице.
Сухожильные и периостальные рефлексы воспроизводятся одной и той же сегментарной дугой, состоящей из двух нейронов - клетки спинального ганглия и альфа-мотонейрона.
Основным возбудителем "сухожильного" рефлекса, по современным представлениям, является растяжение мышечных веретен. Такое растяжение приводит к раздражению находящегося в сумке веретена спиралевидного рецептора клетки спинального ганглия.
Поэтому такие рефлексы следует называть не сухожильными, а миотатическими, или глубокими.
СИМПАТИЧЕСКАЯ ИННЕРВАЦИЯ ГЛАЗА. СИНДРОМ БЕРНАРА–ГОРНЕРА, ВОЗМОЖНЫЕ ЛОКАЛИЗАЦИИ ОЧАГА ПОРАЖЕНИЯ.
Тела симпатических нейронов расположены в боковых рогах CVIII и ТI.
Аксоны в составе передних корешков выходят из позвоночного канала и проникают в первый грудной и нижний шейный узлы симпатического ствола (часто эти узлы объединены в звездчатый).
Волокна идут через эти узлы (не прерываясь в них) и заканчиваются у клеток верхнего шейного симпатического узла.
Постганглионарные волокна оплетают стенку ВСА, по которой попадают в полость черепа (canalis carotici) и по глазной артерии достигают глазницы, где заканчиваются в гладкой мышце m.dilatatorpupillae (при сокращении – расширяется зрачок), m.tarsalissuperior (расширяет глазную щель)и гладкие мышцы ретробульбарной клетчатки глазницы (мюллеровские клетки)
Нарушение иннервации этих мышц приводит к синдрому Клода Бернара-Горнера =>
На своей стороне:
- сужение зрачка (миоз) при парезе m.dilatatorpupillae
- сужение глазной щели (птоз) при парезе m.tarsalissuperior
- западение глазного яблока (энофтальм) при парезе мышечных волокон ретробульбарной клетчатки
Причины: поражение бокового рока с/м в CVIII-TI опухолью, размягчением, кровоизлиянием, при блокаде узла новокаином, при повреждении стенки ВСА или глазной артерии.
Содержание статьи:
Синдром Горнера представляет собой комплекс симптомов, который связан с поражением симпатической нервной системой. Для него характерны офтальмологические нарушения, проблемы с выделением пота и появление тонуса сосудов с пораженной стороны. Чтобы справиться с нарушением, применяют электрическую нейростимуляцию.
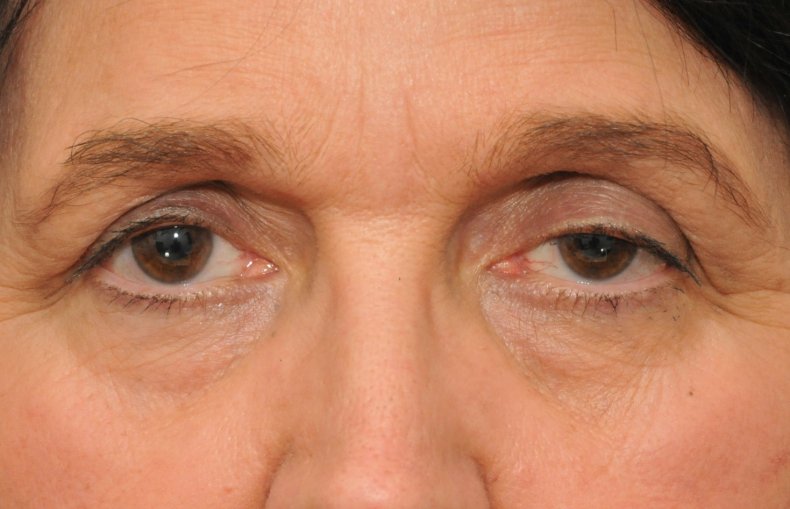
Под синдромом Горнера понимают специфический комплекс проявлений, который обусловлен аномальными процессами в структуре симпатической нервной системы. Первым проявления патологии описал швейцарский окулист Иоганн Фридрих Горнер.
Патология не является отдельной болезнью, а связана со многими аномалиями. Вследствие поражения симпатических волокон спинного мозга, шейных узлов и аксонов происходит нарушение иннервации глазных мышц. Все признаки патологии локализуются с определенной стороны – в зоне поражения симпатических нервных структур.
В международной классификации болезней МКБ–10 синдром Горнера имеет код G90.2.
Виды синдрома Горнера
В зависимости от происхождения, синдром Горнера имеет такие виды:
- Первичный – его также называют идиопатическим. Заболевание возникает без связи с аномальными процессами и представляет собой самостоятельную патологию.
- Вторичный – возникает вследствие разных патологий. Так, причиной проблем может быть инсульт.
При развитии синдрома Горнера наблюдаются нарушения на уровне разных нейронов:
- поражение первого нейрона – возникает вследствие поперечного рассечения спинного мозга;
- повреждение второго нейрона – связано с опухолевым образованием, которое сдавливает симпатический нервный путь;
- патология третьего нейрона – обусловлена поражением двигательных волокон.
Причины синдрома Горнера
Главной причиной патологии считается нарушение в работе определенной части симпатической нервной системы. По статистике, обычно страдает та зона мозга, которая принимает участие в функционировании зрительных каналов.
При этом условно выделяют такие категории причин синдрома Горнера:
- врожденные нарушения симпатических фрагментов нервной системы;
- нарушения, полученные вследствие других патологий;
- аномалии, связанные с медицинскими манипуляциями или протоколом лечения заболевания.
Иногда заболевание носит врожденный характер. Оно обусловлено развитием патологий, которые возникают при формировании эмбриона или является осложнением родов.
К основным причинам появления синдрома Горнера у новорожденного ребенка относят следующее:
- наложение щипцов при родах;
- поздние роды;
- вакуумная экстракция плода;
- врожденная ветрянка;
- сложности при рождении плеча;
- травматические повреждения и образования в носоглотке;
- наследственная предрасположенность;
- цитомегаловирус.
Чаще всего синдром связан с патологиями, которые провоцируют его появление. Обычно его возникновение обусловлено заболеваниями центральной нервной системы.
Однако причиной проблем становятся и другие нарушения:
- воспаления нервной системы;
- черепно-мозговые травмы разной степени сложности;
- аневризма аорты;
- нарушения в работе эндокринной системы, связанные со щитовидной железой;
- травматические повреждения шейного отдела позвоночника;
- отиты;
- кластерные головные боли;
- злокачественные образования в головном мозге;
- хроническая алкогольная интоксикация;
- инсульт;
- воспаление тройничного нерва.
Также появление синдрома может быть обусловлено медицинскими процедурами. Так, причиной проблем становится хирургическое вмешательство, которое требуется по протоколу лечения. Обычно оно обусловлено операциями на мозге или в верхних отделах позвоночника. В этом случае природа появления синдрома является ятрогенной.
Симптомы синдрома Горнера
Развитие заболевания обычно затрагивает лишь одну часть лица.
Симптомы синдрома Горнера являются следующее:
- опущение века;
- уменьшение размеров зрачка;
- уменьшение потоотделения с пораженной стороны;
- анизокория – в большей степени выражена при тусклом освещении, поскольку узкий зрачок расширяется меньше, чем широкий;
- умеренный птоз.
Глаз кажется посаженным вглубь глазницы. При этом эндофтальм выражен незначительно. Усугубляет клиническую картину сужение глазной щели. При таком диагнозе наблюдается резкое нарушение выделения слез. Иногда глаз кажется влажным.
Стойкий миоз приводит к ухудшению темновой адаптации. Люди с таким диагнозом отмечают ухудшение зрения в сумерках. При этом острота зрения сохраняется. При развитии нарушения у детей радужка с пораженной стороны приобретает более светлый оттенок.
Диагностика синдрома Горнера
Выявить это нарушение несложно. Поставить диагноз удается путем осмотра пациента. Больше трудностей вызывает определение болезни, которая спровоцировала синдром. Потому после осмотра пациента и изучения истории болезни и клинической картины ему назначают лабораторные анализы и инструментальные процедуры.
К основным диагностическим исследованиям синдрома Горнера относят следующее:
- Общие анализы мочи и крови, биохимия. Эти исследования на начальной стадии диагностики помогают определить характер болезни – воспалительный или онкологический.
- Рентгенография органов грудной клетки. Эта процедура помогает исключить аномальные процессы в грудной клетке. Также она помогает исключить дегенеративно-дистрофические процессы в позвоночнике.
- Магнитно-резонансная и компьютерная томография. Это современные способы визуализации, которые помогают исключить опухолевый характер синдрома.
- Осмотр окулиста. Он должен сопровождаться проведением офтальмоскопии. Также врач проводит измерение внутриглазного давления.
- Введение в пораженный глаз специальных капель с кокаином. Этот прием помогает выявить синдром Горнера. В нормальном состоянии введение таких капель провоцирует расширение зрачка. Если у человека имеется такой диагноз, расширения зрачка не происходит.
- Тест с паредрином. Процедура помогает провести топическую диагностику. Она позволяет обнаружить поражения определенной анатомической структуры. Аномалия связана с поражением одного из трех нейронов, которые включают симпатические волокна боковых рогов. Если третий нейрон не участвует в аномалии, введение паредрина в пораженный глаз провоцирует сужение зрачка. Если происходит поражение третьего нейрона, зрачок не сужается.
Лечение синдрома Горнера
Синдром не провоцирует летального исхода. Однако в сочетании с другими сложными патологиями он может стать причиной опасных осложнений.
Чаще всего патология проявляется в слабой форме и не вызывает дискомфортных ощущений. Активная терапия необходима при прогрессировании заболевания. Выбор способа лечения синдрома Горнера зависит от степени тяжести заболевания.
При простом течении заболевания достаточно тщательно выбирать средства в зависимости от анамнеза пациента. Категорически запрещено самостоятельно назначать лекарственные средства.
Если устранение провоцирующего фактора не приводит к положительным результатам, стоит использовать методы узкого профиля, которые оказывают воздействие на нервную систему. При потребности может применяться нейростимуляция.
Она работает с пораженными мышечными тканями, оказывая на них слабое напряжение тока. Проводить манипуляцию должен высококвалифицированный специалист. При выполнении процедуры есть риск появления выраженного болевого синдрома.
При агрессивном течении болезни может возникать потребность в применении методов пластической хирургии. Специфика патологии нередко приводит к поражению отделов лица и искривлению локализации глазного яблока. В такой ситуации возникает потребность в серьезном изменении внешности пациента.
Нередко при патологии назначается специальный массаж. Он активизирует функции тех частей симпатической нервной системы, в которых выявлены отклонения.
Если не удается устранить причины развития патологии, она может иметь неблагоприятный прогноз. Если провоцирующим фактором становится гормональный дисбаланс, использование гормональных средств помогает устранить все симптомы заболевания.
Синдром Горнера у кошек и собак

Патология может встречаться не только у людей, но и у животных. В результате владельцы вынуждены часто обращаться к ветеринару-офтальмологу с жалобами на изменения, которые происходят с глазами у питомцев. Появление выпуклости третьего века или возникновение гиперемии говорят о симптомах конъюнктивита или других воспалений.
Синдром Горнера у собак и кошек проявляется в виде западения глазного яблока. Для этого заболевания характерен маленький зрачок, поднятое третье веко и опущение верхнего. При этом поведение животного практически не меняется. У него не возникает болевых ощущений или дискомфорта.
Есть породная склонность к развитию синдрома. 90 % случаев заболевания возникает у золотистых ретриверов. Второе место занимает коккер-спаниель.
Патология возникает при поражении определенной части симпатической нервной системы. Пострадать может головной или спинной мозг. Однако чаще всего повреждение локализуется по ходу симпатического нерва. Это может происходить в грудной клетке, в районе шеи, за средним ухом или под передней лапой.
К провоцирующим факторам развития синдрома Горнера у животных относят следующее:
- поражение в шейной зоне – оно может быть обусловлено укусами других животных или проведением хирургического вмешательства;
- отит среднего уха;
- новообразования – причиной проблем выступает лимфосаркома;
- нарушения в работе вестибулярного аппарата;
- поражение плечевого сплетения и травматические повреждения в этой зоне;
- ретробульбарные повреждения.
Гормональный дисбаланс тоже может приводить к синдрому Горнера. Провоцирующими факторами заболевания являются гиперадренокортицизм и гипотироидизм.
Чтобы выявить наличие синдрома у собаки или кошки, стоит обратить внимание на характерные проявления. Немаловажное значение имеет выявление участка поражения симпатической нервной системы. Для этого в оба глаза вводят фенилэфрин.
Быстрое расширение пораженного глаза и медленное расширение здорового свидетельствуют о патологии по ходу нерва, направленного от краниального шейного ганглия до глаза. Если страдает нерв от мозга по ходу грудного ствола, расширение зрачка происходит в течение 1 часа. Такая же реакция наблюдается и у здорового зрачка.
При поражении нейронов от грудного ствола до краниального шейного ганглия расширение зрачка происходит за 45 минут. В постганглионарной области это происходит за 20 минут.
Чтобы справиться с заболеванием, нужно четко установить причины развития болезни. Все поражения делятся на 2 категории – постганглионарные и преганглионарные. Во втором случае поведение животного легче контролировать.
При постганглионарной форме недуга выписывают капли фенилэфрина. Облегчение достигается через 1,5-2 месяца. Преганглионарная разновидность недуга нуждается в более тщательном обследовании. При этом выполняется рентгенография позвоночника и томография.
Осложнения синдрома Горнера
При осложнениях синдрома Горнера могут появиться различные воспаления в переднем сегменте глаза. К ним относят блефарит, кератит, конъюнктивит. Изменение топографии глазного яблока в отношении слезной железы провоцирует ее дисфункцию. Это становится причиной ксерофтальмии.
При западении глаза в орбиту может попадать инфекция. В сложных ситуациях есть вероятность появления флегмоны. Также может возникать субпериостальный абсцесс глазницы. В большинстве случаев возникает вторичная гемералопия. Вылечить ее стандартными методами не удается.
Профилактика синдрома Горнера
Специфическая профилактика синдрома Горнера отсутствует. Неспецифические методы сводятся к своевременному выявлению и лечению патологий ЛОР-органов и щитовидной железы. Немаловажное значение имеет коррекция гормонального фона. Если в глазнице есть объемные образования, человек должен находиться на учете у окулиста.
Синдром Горнера – серьезная патология, которая может приводить к негативным последствиям для здоровья. Чтобы справиться с нарушением, нужно своевременно обратиться к врачу и следовать его рекомендациям.
Читайте также:


