Видно ли на рентгене позвоночника защемление нерва
Седалищный нерв – самое большое стволовое образование. Оно начинается в поясничном отделе, проходит через ягодичные мышцы, тянется вдоль ноги до самой стопы. Такая длина сопряжена с высокой вероятностью различных внешних воздействий: ударов, ушибов, переохлаждений. Повреждение проводимости может быть спровоцировано ущемлением, в результате которой рождается патологическая реакция, вызывающая резкую боль. Ранняя диагностика поражения седалищного нерва помогает предотвратить переход острой фазы воспаления в хроническую форму и сохранить полную подвижность.
Основные методы диагностики защемления седалищного нерва

Выявление патологии начинается с общения с пациентом. Врач выслушивает жалобы, тщательно собирает и фиксирует анамнез болезни. На развитие ишиаса могут указывать следующие симптомы:
Невролог проверяет рефлексы, постукивая молоточком по основным зонам, определяет наличие симптома Боне, Ласега, проводит оценку чувствительности на стороне повреждения. Совокупность перечисленных проявлений помогает поставить предварительный диагноз и выявить стадию поражения нервной системы. Определить причины защемления седалищного нерва можно, применив инструментальные методы обследования.
Лабораторные анализы
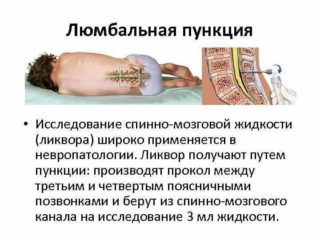
Лабораторные методы исследования назначают в случае, если есть подозрение на развитие инфекции, онкологии, остеохондроза, атеросклероза. Выявить их поможет:
- общий анализ крови;
- общий анализ мочи;
- комплексный биохимический анализ крови;
- люмбальная пункция.
Пройти обследование бесплатно можно в поликлинике по месту жительства. В специализированных центрах средняя стоимость каждого анализа составляет 300-700 рублей.
Рентгенография
Рентген назначается, когда есть подозрение на защемление седалищного нерва, связанного с патологией позвонков и межпозвоночных дисков. Это самый распространенный метод обследования. Никакой специальной подготовки не требует. Больного укладывают на стол, паховую область прикрывают свинцовой пластиной. Врач делает снимок поясницы и таза. Изображение получится четким только при условии полной неподвижности.
Изучая полученные результаты, диагност может выявить деформирующий артроз, артрит, переломы, новообразования, вывихи, смещения позвонков, любые другие патологические изменения, способные стать причиной ишиаса. Ценовая доступность метода – его главное преимущество. Даже в хороших частных клиниках она редко поднимается выше трех тысяч рублей. За небольшую дополнительную плату результаты обследования запишут на диск.
Компьютерная томография

КТ крестца, поясницы и таза позволяет установить точную причину ишиаса практически во всех случаях. Она оказывается малорезультативной лишь в тех ситуациях, когда фактором-провокатором заболевания становятся патологии спинного мозга, его оболочки, корешков, а также сосудов крестцово-нервного сплетения. В этом случае применяется МРТ.
Для получения достоверных результатов к процедуре нужно готовиться:
- За день до обследования из меню исключаются продукты, способные вызвать повышенное газообразование.
- Вечером накануне проводится очистительная клизма.
- Непосредственно перед сеансом женщинам во влагалище вставляется тампон (сухой или смоченный в контрастном веществе).
Проводить КТ необходимо с полным мочевым пузырем. Больной укладывается на специальный стол в положение лежа на спине, тело фиксируется валиками или ремнями. Если необходимо провести компьютерную томографию с контрастным веществом, оно вводится в вену непосредственно перед началом обследования.
Стол с пациентом перемещается в кольцо томографа, во время процедуры оно вращается и создает определенный шум, который переносится вполне комфортно. На руки пациент получает сами снимки и заключение специалиста.
При диагностике патологических изменений нервных структур КТ используется часто — она оптимальна для визуализации состояния позвоночного столба и его окружающих структур. При этом лучевая нагрузка сравнима с силой, которая создается при помощи обычного рентгена.
В списке противопоказаний беременность, почечная недостаточность, вес больше 150 кг, неадекватное состояние больного, присутствие повязок из гипса, наличие металлических элементов в проекции исследуемых органов.
Обследование пояснично-крестцового отдела позвоночника в среднем обойдется в 3300-3500 рублей.
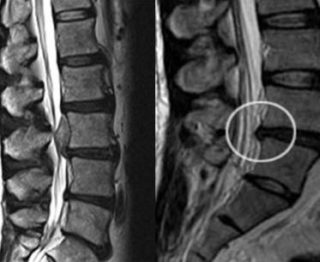
Магнитно-резонансная томография
МРТ способна показать реальную картину заболевания, определить круг потенциальных причин ишиаса. Проводится без предварительной подготовки: не нужно соблюдать диету и принимать какие-нибудь лекарственные препараты. Перед тем как лечь на стол томографа пациент должен снять с себя всю одежду, все металлические украшения, электронные и механические аксессуары (часы, браслеты), надеть специальный халат и морально приготовиться к процедуре.
Защемление диагностируется без применения контрастного вещества. При обычном способе достаточно хорошо визуализируются хрящевые и нервные ткани.
Если есть подозрение, что причиной патологии является доброкачественная и злокачественная опухоль, используется контраст. Внутривенно вводится вещество, которое быстро разносится кровотоком и оттеняет места аномального развития сосудистой сети, характерного для опухолей и метастазов.
Преимуществ у такого метода диагностики много:
- отсутствие лучевой нагрузки;
- возможность получения срезов в любой плоскости: фронтальной, сагиттальной, аксиальной;
- высокая контрастность изображения;
- изучение изменений плотности тканей нервной системы;
- выявление и оценка степени поражения опухолевых процессов.
Среди минусов – внушительный список противопоказаний. Процедуру сканирования нельзя проводить, если у пациента внутри тела функционирует кардиостимулятор, инсулиновая помпа, ушные имплантаты. Мощное магнитное поле способно нарушить работу оборудования, обеспечивающее выполнение жизненно важных функций.
Средняя цена МРТ седалищного нерва по стране составляет 5-6 тысяч рублей. Стоимость зависит от области исследования, необходимости применения контраста, длительности процедуры. Включена запись результатов на СD диске.
Ультразвуковое исследование
Седалищный нерв является самым крупным в теле человека, из-за своих больших размеров хорошо поддается ультразвуковому исследованию. С его помощью можно определить локализацию воспаления и проанализировать состояние окружающих тканей. Назначается при наличии противопоказаний к проведению КТ и МРТ. При условии достаточной квалификации диагноста может легко заменить дорогостоящие методы обследования.
Низкая стоимость – главное преимущество. Ствол седалищного нерва доступен для визуализации на уровне ягодичной области. Пациент обследуется в положении лежа на животе. Для получения достоверных результатов необходимо правильно выбрать частоту используемого датчика. Этот показатель корректируется с учетом толщины и объема мышечной массы. В расшифровке результатов отмечается норма размера седалищного нерва на УЗИ, фиксируются любые отклонения от нее.
Средняя стоимость исследования седалищного нерва — 1900 рублей.
Электронейромиография
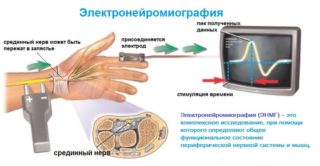
Электронейромиография применяется для выяснения степени нарушения проводимости нервов. В процессе исследования регистрируется прохождение импульсов и сила сократительной способности мышц в ответ на команды головного мозга. Процедура проводится в положении лежа или сидя. На кожу устанавливается электрод аппарата, в мышцу погружается игла электрода. По ним пропускается ток. Мышечные сокращения при этом фиксируются, запись напоминает электрокардиограмму.
Средняя стоимость обследования 3300 рублей.
Для составления эффективной схемы лечения необходимо исключить возможность формирования грыжи межпозвоночного диска.
Наверняка многим людям доставляла неудобство подобная проблема: внезапно защемило нерв на спине.
Причем болевые ощущения могут возникать и пропадать спонтанно, так что человек по природе своей не придаст этому значения. И напрасно: запущенная ситуация может вызвать неприятные осложнения в дальнейшем.
Поэтому рассмотрим причины и симптомы этого заболевания, а также обсудим, что делать, если защемило нерв в спине.

На самом деле причин достаточно.
В 90% случаев защемление происходит по вине чрезмерной нагрузки на спину.
Это может быть как разовое превышение нормы – например, поднятие непомерной тяжести, так и периодическое стрессовое воздействие на спину.
К основным причинам относятся:
- физическая перенагрузка (неграмотно спланированные спортивные тренировки, подъем тяжестей);
- неправильное положение спины на работе, а также постоянное нахождение в одном положении;
- нагрузка при беременности;
- климатические факторы: переохлаждение, сквозняк и т.п.;
- осложнения вследствие заболеваний, например, простуды;
- неправильное положение во время сна.
Чрезмерный вес тоже является фактором, вызывающим защемление нерва в позвоночнике.

Чаще всего лекарства прописывают от защемления нерва в позвоночнике или межреберном пространстве. Так, в местах присоединения ребер к нашим позвонкам нервы испытывают большую нагрузку при вращательных движениях и вытягивании.
Иной раз причиной защемления может стать резкий вдох, совмещенный с поворотом, при этом болевые ощущения будут носить резкий, обжигающий характер.
Различают боли постоянные и периодические. Скорее всего, боль усилится, если совершить резкое движение, например, чихнуть.

Часто боли в пояснице списывают на неправильное положение во время рабочего дня.
На ночь применяют мазь и надеются, что к утру все пройдет. Однако боли могут носить волнообразный характер и выражаться в форме прострела.
Как определить заболевание:
- характер болевых ощущений стреляющий и пронизывающий, какого не может носить мышечная боль;
- боль носит локализованный очаг;
- защемление нерва в пояснице при беременности и после родов – вполне распространенное осложнение;
- мышцы реагируют на боль в виде спазмирования в конечной позе, в которой человека застиг болевой приступ.
В отличие от перенагрузки поясницы, боль не меняет очага и появляется только справа или слева, может усиливаться и продолжаться до нескольких дней.
Если болит слева, могут появляться фантомные ощущения в области селезенки или сердца. Справа возникают ощущения боли в печени.

Реже происходит защемление нерва в верхней части, большая часть случаев приходится на шейный отдел и то вследствие неправильного положения головы во время сна либо воздействия сквозняков.
Однако если защемило нерв в спине в верхней части, подвижность и работоспособность тела могут быть практически парализованы.
Так, может пострадать зона плечевого пояса, и если вовремя не произвести диагностику, это приведет к воспалению нервных тканей вплоть до опухоли и расстройств неврологического характера.
Наиболее распространенной причиной заболевания в грудном отделе выступает резкая физическая нагрузка или перенапряжение.
Также возможно неправильное положение руки и лопатки во время сна, в особенности, если перед этим человек употреблял алкоголь и засыпал в неконтролируемом положении тела.

Самым уязвимым считается седалищный нерв в нижней части спины.
По своей природе это – самый длинный отросток нейронов в нашем теле, который доходит аж до ступней. Но если воспаляется верхняя его часть, возникает риск паралича конечностей.
Среди причин поражения нерва в нижней части спины – поясничном и крестцовом отделах:
- смещение межпозвоночных дисков, при котором в нервные ткани, поврежденные при смещении, могут попадать разного рода инфекции. Если в этом случае прописать таблетки и поправить ситуацию медикаментозным путем возможно, то при возникновении патологий необходима операция.
- синдром грушевидной мышцы;
- подозрение на доброкачественное или злокачественное образование;
- нарушения в работе органов или мышечных групп таза.
Иногда боль проявляется лишь в одностороннем виде, когда человек встает или, наоборот, когда садится.

Симптомы мало отличаются от описанных выше в разделе верхней части, однако локализованным становится очаг.
Возникает чувство постреливания, и боль переходит в нервные ткани руки.
Иногда пациенты путают защемление под левой лопаткой с сердечными болями и обращаются к кардиологу.
Боли при защемлении можно спутать с плевритами и бронхитами, онкологическими заболеваниями.
Защемление нерва в пояснице при беременности и после родов, иначе именуемое ишиасом, может быть вызвано разными причинами:
- длительной декомрессией позвонков и их смещением;
- повышенной нагрузкой из-за излишней массы тела и резкой ее потерей в дальнейшем;
- родовой травмой, связанной с неправильным положением ребенка при выходе из матки.

Плюс к этому женщина принимает новую форму физической нагрузки, после родов постоянно нося ребенка на руках.
Если вовремя не принять лекарства и не произвести мануальное вмешательство, дело дойдет до межпозвоночной грыжи.
Во избежание этого, после родов врачи настоятельно рекомендуют носить бандаж и проходить курс реабилитационных упражнений.
Боль стреляющего характера, которая приходится на грудной отдел, чаще всего говорит о межпозвоночной грыже.
Если защемление вызвано перенапряжением на работе, сидячим положением и неправильной осанкой, целесообразно пройти лечение защемления нерва спине и в пояснице дома.

Эта часть спины наиболее подвержена нагрузкам, возникающее защемление будет усугубляться в случае малейшего покашливания.
Симптомами отклонений нервного характера в грудном отделе выступают:
- покраснение очага локализации;
- вспухание мышечных тканей;
- жар и повышенная потливость;
- резкие и беспричинные приступы боли.
Таким образом, для каждого отдела спины имеются отличительные причины защемления нерва, требующие неотложной диагностики и корректного построения лечения.

По каким причинам возникают боли в области поясницы? Узнайте, почему болит поясница, в нашей статье.
Как избавиться от болей в спине? Читайте в этом материале.
Классифицируя основные симптомы, можно выделить:
- Жгучие болевые ощущения в очаге воспаления, которые могут носить колющий, стреляющий характер;
- Острые отдачи в область бедра, ноги, ягодиц. Это говорит о защемлении в районе поясницы, при котором обыкновенная мазь может не помочь;
- Боль отдается в руке, шее, переходит в головные боли в затылочной доле – защемило нерв в верхней части спины;
- Тяжело дышать, сдавливающие ощущения в области легких – защемление под лопатками или в области примыкания ребер к позвоночнику;
- Потемнение в глазах, нарушение кровообращения. Может подняться температура и давление, повыситься потоотделение;
- Мышечные спазмы – наиболее характерный спутник защемления нерва.

Среди наиболее распространенных – осложнения в виде межпозвоночной грыжи, спазмирования мышц и частичного или полного нарушения двигательных функций.
Защемление нерва также оказывает пагубное воздействие на иммунную систему, позволяя вирусам и онкологическим опухолям атаковать ткани.
Наконец, общий упадок сил и перепады давления вызовут сбои в работе других внутренних органов.
Если долго не оказывать внимания проблеме, может наступить полный или односторонний паралич.
Принимать таблетки наугад, значит, заведомо усугублять ситуацию. Диагностика – первое, что следует обеспечить при идентификации вышеописанных признаков.
Возможно, врач потребует пройти полное медицинское обследование на предмет выявления иных неврологических отклонений, включающее:
- полный анализ крови;
- магнитно-резонансную или компьютерную томографию;
- мануальное обследование.
Однако в первую очередь пациент получит направление на рентгенографическое обследование.

На рентгеновском снимке будет показано, повреждены ли (смещены, искривлены) позвоночные отростки, диски, имеются ли другие заболевания скелета и мышц.
В комплексе с рентгенографией производится магнитно-резонансная томография либо компьютерный ее аналог (КТ).
Лучше всего, если будут выполнены все перечисленные тесты, дабы исключить возможность возникновения онкологических заболеваний, повреждений сосудов и нервов и т.п.
Наконец, в диагностику включают тест электропроводимости нервной ткани, который в случае наличия отклонений даст направление в лечении.

Итак, если у вашего родственника или знакомого защемило нерв на спине, вы должны помочь ему во время ожидания врача.
Для этого вы должны иметь представление о действиях, которые помогут облегчить состояние больного:
Рекомендуется в первую очередь обратиться к такому врачу, как невропатолог, который даст направление на томографию и рентген.
По результатам тестов будет назначено лечение дома или на стационаре.
Возможно, потребуется помощь хирурга или костоправа.
Еще одной медицинской специальностью выступает вертебрология, непосредственно занимающаяся вопросами диагностики и лечения отклонений в деятельности позвоночника.
Врач-вертебролог при защемлении позвоночного нерва лучше разберется в течении заболевания, а также определит другие осложнения:
- образование грыжи между дисками;
- стенозы и неврозы позвоночного канала;
- возникновение опухолей как нервных волокон, так и спинного мозга;
- повреждения и смещения и другие аномалии.
Мазь и лекарства, которые пропишет доктор, могут быть основаны на согревающих и обезболивающих препаратах.
Редко дело доходит до инъекций, чаще всего лечат вполне известными лекарствами.

Например, Диклофенак или Финалгон (последний также действует на спазмированные мышцы). К ним присовокупляют специальные компрессы на основе меда и горчичники.
Дополнительно рекомендуется пропить лекарства, укрепляющие сосуды и деятельность сердечной мышцы, если потребуется, спазмолитики.
Что касается дополнительных средств, в 95% случаев рекомендуется ношение поддерживающего корсета.
Пропить следует также витамин В для укрепления мышечных и нервных тканей, фитогормоны и средства для общей стимуляции иммунитета.

По каким причинам возникают боли затылке? Много полезной информации вы сможете найти в нашей статье о причинах болей в затылке.
Подробнее о мази диклофенак, снимающей боли при защемлении нервов, читайте здесь.
Надоели хронические боли в копчике? Ознакомьтесь с этой статьей.
Если выявляется межпозвоночная грыжа либо лекарства и упражнения при защемлении нерва в спине и пояснице не оказывают должного эффекта, прибегают к хирургическому вмешательству.
Метод называется микродискэктомия, при которой удаляется грыжа и поврежденные ткани, восстановление после операции занимает от 2 недель до 3 месяцев.

Обязательно после операции пребывание на стационаре и последующее наблюдение у невролога.
При сдавливании нерва рубцом прибегают к выделению при помощи невролиза, затем следует курс реабилитационных процедур.
Несколько советов и упражнений, которые помогут при восстановлении, наряду с таблетками и массажем:
Еще одно важное замечание — во время физических нагрузок дышите правильно: только в этом случае достижим нужный эффект.

В помощь вашему родственнику или близкому человеку предлагается освоить простые правила массажа.
Итак, пациент должен лежать на животе, с расслабленными и слегка согнутыми в локтях руками, расположенными вдоль туловища.
Если это необходимо для поясницы, под живот подкладывается валик.
Начинать массаж следует с поглаживания и разогревания мышц спины. Движение снизу вверх и к очагу заболевания.
Затем можно перейти к гребнеобразным растираниям и круговым движениям, но осторожно, не надавливая на спазмированные мышцы.
Разминать спину следует двумя руками и завершать каждый сеанс успокаивающим поглаживанием. Рекомендуется использовать масло или прописанную мазь в небольшом количестве.
А вот такой прием, как поколачивание и вибрация не рекомендованы при сильных травмах нервной ткани.
Вполне уместным будет взять больничный и провести пару недель дома в постельно-щадящем режиме. Спине требуется реабилитация и постоянная поддержка.
Дома рекомендуется выполнять рефлексотерапию, комплекс ЛФК, точечный массаж.
Также при наличии игломассажера и массажера-валика рекомендуется уделять 15-20 минут в день пассивному массажу.

Не стоит забывать об аппликациях и компрессах, а также теплых ваннах.
Продолжительность приема ванны не более 15 минут, позволительно добавлять соль и эфирные масла.
Народная медицина уместна только в случае совмещения с иными прописанными средствами: таблетки, физиотерапия.
Среди самых действенных методов такие рецепты:
- Хвоя лиственницы: заваривать из расчета 1ст.л. на чашку и выпивать натощак перед едой 2 раза в сутки. Хвоя помогает снять отеки, обладает противовоспалительными свойствами.
- Компрессы из меда и хрена (можно заменить соком редьки).
- Теплые ванны с добавлением сушеной хвои лиственницы.

Фото: хвоя лиственницы
Таким образом, мы рассмотрели клиническую картину, симптомы, первую помощь и лечение такого заболевания, как защемление нерва. Будьте здоровы и следите за состоянием спины, регулярно наблюдаясь у доктора.
Видно ли остеохондроз на рентгене

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для постановки диагноза врачи-ревматологи рекомендуют пациентам делать снимки с помощью рентген-аппарата в нескольких проекциях. Процедура позволяет определить изменение при остеохондрозе:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Смещение дисков по отношению друг к другу в пределах одного отдела. После получения изображения происходит выявление отклонений позвонков от центральной оси. Смещение доставляет болезненные ощущения в пораженной зоне, приводит к повреждению спинного мозга.
- На снимке рентгенолог может определить осевое отклонение нижних позвонков. При остеохондрозе может достигать 2 мм и больше.
- На рентгене выявляется патологическое искривление целого сегмента, характеризуется наличием углового дефекта.
Обследование позволяет определить изменения в костной структуре.
Основные методы диагностики защемления седалищного нерва
Выявление патологии начинается с общения с пациентом. Врач выслушивает жалобы, тщательно собирает и фиксирует анамнез болезни. На развитие ишиаса могут указывать следующие симптомы:
Невролог проверяет рефлексы, постукивая молоточком по основным зонам, определяет наличие симптома Боне, Ласега, проводит оценку чувствительности на стороне повреждения. Совокупность перечисленных проявлений помогает поставить предварительный диагноз и выявить стадию поражения нервной системы. Определить причины защемления седалищного нерва можно, применив инструментальные методы обследования.
Недостатки рентгеновского метода
В большинстве случаев при болях в области спины врач дает направление на рентген позвоночного столба. И только после того как на снимке нельзя будет увидеть каких-либо негативных изменений, прибегают к другим обследованиям. Однако современная диагностика не рекомендует использовать данный метод в первую очередь. Объясняется это тем, что при межпозвоночной грыже поражаются мягкие ткани, которые на рентгеновском снимке не заметны. Поэтому необоснованное радиационное облучение по мере возможности пытаются исключить.
Что же можно увидеть на пленке после процедуры? Так как позвоночник прямоугольной формы с закругленными углами и слегка вогнутыми боками, то боковая проекция показывает дуги и отростки, а прямая — остистые отростки. Для определения патологий проводится сравнительный анализ левой и правой половин позвонка. При этом внимание уделяется расстоянию между располагающимися рядом позвонками, четкости очертаний, характеру и насыщенности цвета костных тканей, наличию каких-либо выростов.
Чтобы определить межпозвоночную грыжу, учитывают все указанные факторы. Врач-рентгенолог знает, что щели между позвонками пропускают рентгеновские лучи, не давая отражения. При наличии хрящевых образований луч также не дает отражения. Поэтому вывод о том, есть ли грыжа, можно сделать только на основе анализа описанных выше факторов.
То есть достоверно определить заболевание вряд ли удастся. Кроме грыжевых образований на снимке врач может увидеть и другие патологии. Грыжу можно спутать с:
- переломом;
- подвывихом и вывихом;
- кифозом;
- сколиозом;
- опухолью.
Признаки заболевания
Врач видит на рентгеновском снимке сам позвонок и спинную грыжу, если у пациента есть такие косвенные признаки недуга:
- щель межпозвонковых суставов имеет клиновидный вид;
- смещены позвонки соседних дисков на расстояние более 3–4 мм;
- человек страдает от постоянных спинных недомоганий;
- у человека выпадают сухожильные рефлексы.
Сегодня примерно 70% рабочих РФ жалуется на неприятные недомогания в спине.
В итоге большую роль при диагностировании грыжи отводят рентгену. При наличии грыжевого выпячивания позвоночник человека становится менее эластичным и утрачивает различные функции.
Позвоночная грыжа возникает в следующих ситуациях:
- из-за сильной физической нагрузки;
- после подъёма тяжёлой мебели или иных предметов;
- при повышении давления внутри позвоночных дисков;
- при кровотечении или образовании опухоли;
- из-за бактериальных различных инфекций.
На снимке рентгена не видна анатомическая структура грыжи. Однако через мягкие ткани рентгеновские лучи проходят без каких-либо отражений.
Читайте также:


