Вирус коксаки и полиомиелит
Пикорнави́русы (лат. Picornaviridae, от pico — маленький и rna — РНК) — семейство, объединяющее маленькие икосаэдрические вирусы высших позвоночных, содержащих одноцепочечную геномную РНК положительной полярности (то есть той же полярности, что и мРНК). Размер капсида составляет около 27—30 нм, размер генома — около 7—8 тысяч оснований. Размножение пикорнавирусов происходит в цитоплазме зараженной клетки. К пикорнавирусам относятся возбудители таких заболеваний как полиомиелит, ринит, ящур, гепатит А и др.
Данное семейство включает более 200 вирусов, которые объединены в 6 родов: энтеро-, афто-, кардно-, рино-, гепато- и парэховирусы. Вирусы, вызывающие заболевания человека, входят в 4 рода, а вызывающие заболевания животных - в 6 родов. Важным признаком дифференцирующим родовую принадлежность является стабильность при низком рН. Афтовирусы нестабильны при рН ниже 7,0; риновирусы — при рН ниже 5,0; энтеро-, гепато-, кардио- и парэховирусы стабильны при рН=3,0. 5'-нетранслируемая область генома кардио- и афтовирусов содержит длинный поли (С) участок, отсутствующий у представителей других родов. Афтовирусы уникальны по наличию в геноме трех подобных, но не идентичных участков, кодирующих белок VPg.
Энтеровирусные инфекции — группа острых антропонозных заболеваний, вызываемых Coxsackievirus, Echovirus (неполиомиелитные энтеровирусные инфекции) и полиовирусами (полиомиелит), характеризующихся разнообразными клиническими проявлениями поражения кожи, мьшщ, верхних дыхательных путей, кишечника, центральной нервной системы, миокарда.
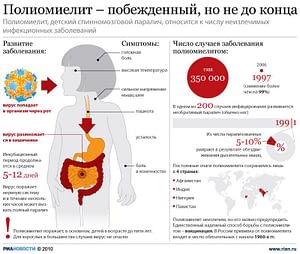
Полиомиелит — острая энтеровирусная антропонозная инфекция, характеризующаяся поражением нервной системы с развитием вялых параличей и парезов, воспалительными изменениями слизистой оболочки кишечника и носоглотки.
Возбудитель (poliovirus hominis) относится к семейству пикорнавирусов, к группе энтеровирусов (кишечным вирусам), куда входят также Коксаки- и ЕСНО-вирусы и существует в виде 3 независимых типов (I, II и III). Наиболее часто встречается 1 тип. Размеры вируса — 27-30 нм, содержит одноцепочечную РНК позитивной полярности (ss(+)RNA). Вирус устойчив во внешней среде (в воде сохраняется до 100 суток, в испражнениях — до 6 мес), хорошо переносит замораживание. Не разрушается пищеварительными соками. Разрушается при нагревании до 50 градусов Цельсия в течение 30 минут. Быстро погибает при кипячении, под действием ультрафиолетового облучения и при высушивании. Даже незначительные концентрации хлора инактивируют вирус. К антибиотикам нечувствителен[24]. Культивируется на клеточных культурах, обладает цитопатогенным действием. Источник инфекции — человек (больной или переносящий заражение бессимптомно); возбудитель выделяется через рот (несколько суток), а затем с испражнениями (несколько недель, а иногда и месяцев). Заражение может произойти воздушно-капельным путём, но чаще — при попадании в рот активного вируса (через загрязнённые руки, пищу). Механическим переносчиком вируса могут быть мухи. Заболеваемость полиомиелитом преобладает в летне-осенние месяцы. Чаще болеют дети от 6 месяцев до 5 лет. Большинство заболеваний связано с вирусом типа I.
Проникнув в организм, вирус размножается в лимфатическом глоточном кольце (миндалины), кишечнике, регионарных лимфатических узлах, проникает в кровь, а в некоторых случаях и в центральную нервную систему, вызывая её поражение (особенно двигательных клеток передних рогов спинного мозга и ядер черепно-мозговых нервов). В большинстве случаев полиомиелит протекает бессимптомно и инфекцию можно обнаружить лишь с помощью лабораторных исследований. В других случаях после инкубационного периода (3-35, чаще 9-11 сут) появляются признаки заболевания.
Лечение. Постельный режим, обезболивающие и успокаивающие средства, тепловые процедуры. Больные подлежат обязательной госпитализации. При паралитических формах, когда развитие параличей закончено (4-6 недель заболевания), проводят комплексное восстановительное (лекарственное, физиотерапевтическое и ортопедическое) лечение, в дальнейшем — периодическое санаторно-курортное лечение. При нарушениях дыхания — лечебные меры, направленные на его восстановление, включая методы реанимации. В очаге заболевания проводится дезинфекция.
Профилактика. Главную роль в профилактике полиомиелита играет вакцинация. Но, помимо вакцинации, ВОЗ в 1988 году дала следующие рекомендации по профилактике:
- добиться широкого охвата вакцинацией младенцев, для того чтобы сократить число восприимчивых детей к полиомиелиту;
- учредить два общенациональных дня для иммунизации детей младше 5 лет;
- организовать кампании по иммунизации на дому;
- организовать систему надзора за эпидемиологией полиомиелита в разных странах.
Морфология. Энтеровирусы характеризуются небольшими размерами вириона (28 нм — вирус Коксаки, 10—15 нм — ECHO), кубической симметрией, способностью образовывать кристаллы внутри пораженных клеток. РНК однонитчатая, составляет 20—30% вириона, капсид голый. Устойчивы к эфиру. Некоторые типы энтеровирусов агглютинируют эритроциты человека 0-группы или эритроциты кур.
Антигенная структура. Вирусы Коксаки по антигенной структуре делят на две группы: А и В. Группа А содержит 26, а группа В — 6 серологических типов. Вирусы ECHO разделены на 32 серотипа. Вирусы устойчивы к действию известных антибиотиков и лекарственных препаратов, 70% спирту, 5% лизолу, в течение многих лет хранятся в замороженном состоянии. Инактивируются нагреванием (50°С в течение 30 мин), высушиванием, ультрафиолетовым облучением. Чувствительны к формалину и хлористоводородной кислоте. Вирусы Коксаки А вызывают у новорожденных мышей диффузный миозит, вирусы Коксаки В (не все) — заболевание с судорогами, a ECHO тип 9 — паралитические формы. Другие вирусы ECHO непатогенны для лабораторных животных.
Патогенность. Вирусы Коксаки тип А7 вызывают полиомиелитоподобные заболевания у обезьян и взрослых хлопковых крыс. Вирус внедряется через слизистую оболочку глотки и другие отделы пищеварительного тракта, проникает в кровь; при явлениях менингита его выделяют из ликвора. Изменения тканей находят в пораженных мышцах сердца, в мозге. Вирусы Коксаки и ECHO вызывают острые энтеровирусные инфекции, которые характеризуются полиморфизмом клинического течения: полиомиелитоподобные заболевания, желудочно-кишечные расстройства, обще лихорадочные заболевания с сыпью и без нее. После перенесенного заболевания иммунитет сохраняется длительно. Существует возрастной приобретенный иммунитет как результат скрытых форм заболевания. Специфической профилактики не существует. Наиболее эффективны раннее выявление и изоляция всех заболевших на 3 нед. Специфической терапии нет.
Этиология. Вирион эховируса имеет размер около 24-30 нм, имеет белковый капсид, который составляет до 75 % вирусной частицы, и содержит в центре одноцепочечную РНК. Геномная РНК имеет длину около 7,5 тысяч оснований, содержит ген РНК-полимеразы, вирусные белки, а также ген полипротеина, из которого образуются структурные белки, необходимые для репликации в клетке. Структурные белки определяют специфичность к организму хозяина и играют важную роль в доставке геномной РНК в цитоплазму клетки. В некоторых случаях репликация вирусов после инфицирования происходит в носоглотке затем вирусы попадают в лимфатические узлы. Однако, большая часть вирусных частиц проглатывается и они попадают в желудочно-кишечный тракт, где связываются со специфическими рецепторами. Вирусы попадают в нижние части кишечника, реплицируются там, но не имеют никаких эффектов на клетки. Вирусы попадают также во многие другие части тела — центральную нервную систему, печень, селезенку, костный мозг, сердце и в легкие.
Антигены. Известно 34 серотипа вирусов ECHO, имеющих общий комплементсвязывающий антиген. Они дифференцируются в реакции нейтрализации. Некоторые серотипы вирусов ECHO способны агглютинировать эритроциты человека 0 группы крови.
Патогенез и иммунитет. Вирусы ECHO, подобно вирусам Коксаки, являются возбудителями различных заболеваний, преимущественно детского возраста. Многие серотипы вирусов способны поражать ЦНС, вызывая полиомиелитоподобные заболевания, асептический менингит, иногда энцефалит. Эпидемические вспышки серозного менингита, вызванного вирусами Коксаки и ECHO водного происхождения, встречаются в последние годы в Хабаровском крае и других регионах Дальнего Востока, в Ленинградской области. Описаны вспышки внутрибольничного ЕСНО-вирусного энцефалита в палатах для новорожденных детей с летальным исходом. Некоторые штаммы вызывают воспалительные процессы в поперечнополосатых мышцах, проявляющиеся в виде эпидемической миалгии, миокардита. Возможны поражения кишечника (гастроэнтериты), респираторного тракта (ОРЗ у детей), сосудистой оболочки глаза (увеит), паренхиматозных органов. Нередко вирусы ECHO вызывают заболевания, сопровождающиеся лихорадкой и сыпью. После перенесения заболевания формируется гуморальный типоспецифический иммунитет, продолжительность которого колеблется в разных пределах. Специфическая профилактика и лечение ЕСНО-вирусных инфекций не разработаны.
Лечения от инфекции нет. И это объяснимо.
Что такое вирусы Коксаки
Впервые возбудителя обнаружили в 1940‑х годах у детей из американского города Коксаки. Место и дало инфекции имя.
Близкие родственники вирусов Коксаки — возбудители полиомиелита и гепатита А. Несмотря на такие связи, Коксаки в большинстве случаев не представляет Coxsackievirus in children: How serious is it? серьёзной угрозы для здоровья. Хотя иногда симптомы этой инфекции могут напугать.
Каковы симптомы вируса Коксаки
Признаки заражения вирусами Коксаки возникают внезапно, как при гриппе. К ним относятся Coxsackievirus in children: How serious is it? :
- Резкое повышение температуры (выше 38 °C).
- Головокружение, головная боль.
- Боль в горле.
- Болезненные ощущения в мышцах и суставах.
- Высыпания. Это наиболее характерный симптом, но часто он появляется лишь на второй‑третий день заболевания. Сыпь концентрируется на ладонях и внутренней поверхности рук, подошвах, вокруг рта. Также болезненные красные волдыри могут возникать на дёснах, языке, нёбе, внутренней поверхности щёк, миндалинах.
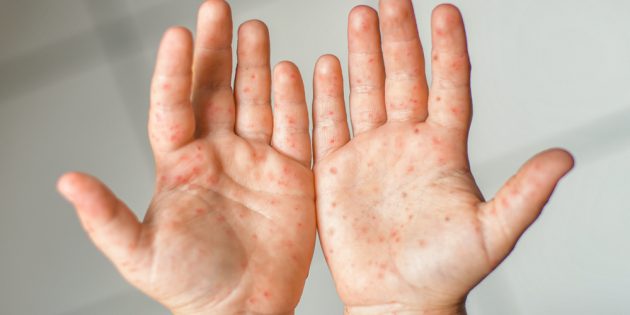
Фото: kipgodi/Shutterstock
Так выглядит классическая инфекция, вызванная вирусами Коксаки. Однако в каждом конкретном случае болезнь протекает по своему сценарию. У маленького ребёнка может просто повыситься температура — и эта лихорадка будет единственным Coxsackievirus Infections признаком. По данным Роспотребнадзора, от 50% Профилактика инфекции, вызванной вирусами Коксаки до 85% Энтеровирусная инфекция в вопросах и ответах случаев заражения вирусами Коксаки вообще протекают бессимптомно.
Сейчас читают 🔥
- Что делать, если держится температура 37 °С
Чем опасны вирусы Коксаки и когда надо обращаться к врачу
Как мы уже сказали, чаще всего вирусы Коксаки не опасны. Но при подозрении на эту инфекцию лучше всё же проконсультироваться с педиатром (или терапевтом). Дело в том, что в редких случаях болезнь может вызвать серьёзные осложнения:
- Вирусный менингит. Это заболевание, при котором воспаляются оболочки головного или спинного мозга.
- Энцефалит. Так называется воспаление различных участков головного мозга.
- Миокардит. Он же — воспаление сердечной мышцы.
Если дело доходит до осложнений (ещё раз сделаем акцент: это случается очень редко), симптомы вируса Коксаки становятся более выраженными. Немедленно обращайтесь к врачу или даже вызывайте скорую помощь, если вы наблюдаете сразу несколько из перечисленных ниже признаков Профилактика инфекции, вызванной вирусами Коксаки :
- температура превышает 38 °C у ребёнка младше 6 месяцев или 38,8 °C у детей старшего возраста;
- на фоне лихорадки резко падает аппетит, возникают проблемы с кормлением;
- появились рвота или понос;
- есть проблемы с дыханием: ребёнок дышит чаще, чем обычно, или хватает воздух открытым ртом;
- имеют место жалобы на боль в груди или животе;
- присутствует сильная боль в горле;
- есть сильная головная боль — особенно если она сопровождается рвотой, сонливостью, спутанностью сознания;
- на месте сыпи во рту или на коже возникли раны;
- глаза покраснели, выглядят отёчными;
- есть так называемая ригидность мышц шеи: они напряжены, ребёнку больно поворачивать голову;
- мальчик жалуется на боль в одном или обоих яичках.
Как лечить вирус Коксаки
Если есть осложнения, пациента направляют в стационар. Если же речь идёт о классическом вирусе Коксаки, то лечения как такового нет. Таблеток против вирусных инфекций не существует, антибиотики в данном случае бесполезны, так что организм должен справиться с заболеванием самостоятельно.
Как правило, температура спадает в течение 1–3 дней, а другие симптомы полностью исчезают через неделю.
Чтобы облегчить состояние ребёнка (или заболевшего взрослого), врачи рекомендуют Coxsackievirus Infections :
- Отдыхать. На время болезни стоит отказаться от физических нагрузок.
- Больше пить. В первые дни заболевания человек обильно потеет и может отказываться от питья из‑за боли в горле. Это опасно обезвоживанием. Поэтому нужно уговаривать пить.
- При необходимости принимать безрецептурные обезболивающие средства. Какие именно — посоветуйтесь с педиатром или терапевтом. Это важно, поскольку, например, популярные препараты на основе ибупрофена не рекомендуются Scarlet Fever при инфекциях, сопровождающихся высыпаниями.
Как не заболеть вирусом Коксаки
Вирусы Коксаки очень заразны. Единственная защита Hand, Foot, and Mouth Disease от них — соблюдение правил гигиены.
- Чаще мойте руки с мылом и водой. На эту процедуру должно уходить не менее 20 секунд. Особенно важно это делать в общественных местах, после посещения туалета и смены подгузников, а также перед едой.
- Старайтесь не касаться глаз, носа и рта немытыми руками.
- Избегайте тесных контактов, таких как поцелуи и объятия, и не ешьте из одной посуды с людьми, в здоровье которых вы не уверены.
- Тщательно мойте фрукты и овощи перед употреблением.
- Ни в коем случае не хватайте ртом воду в бассейнах и других водоёмах и запретите это делать детям.
50. Вирус полиомиелита, ЕСНО-вирусы, вирусы Коксаки
Вирус полиомиелита. Относится к семейству Picornaviridae, роду энтеровирусов.
Это относительно небольшие вирусы с икосаэдральной симметрией. Геном образует несегментированная молекула +РНК.
Каждая вирусная частица состоит из капсида, построенного из 60 субъединиц и содержащего 4 полипептида одной молекулы VPg, соединенной с РНК.
Возбудители высококонтагиозны, Основной механизм передачи – фекально-оральный.
полиомиелит – острая инфекция с поражением нейронов продолговатого мозга и передних рогов спинного мозга.
Первичный очаг размножения локализован в эпителии рта, глотки, тонкой кишки, а также в лимфоидных тканях кольца Пирогова и пейеровых бляшках. Возможно вторичное проникновение вируса из эпителия слизистых оболочек в лимфоидные ткани и кровоток, а затем и в различные органы, исключая ЦНС.
Нейроны передних рогов спинного мозга, продолговатого мозга и варолиевого моста несут рецепторы для полиовирусов.
Лечение: симптоматическое и предупреждают развитие вторичных бактериальных инфекций.
1) живая (аттенуированная) вакцина;
2) убитая вирусная вакцина.
ЕСНО-вирусы. Вирусы Коксаки
Относятся к семейству Picornaviridae, роду энтеровирусов.
Строение вириона такое же, как у вируса полиомиелита.
ЕСНО вирусы выделены в особую группу кишечных вирусов вследствие полного отсутствия патогенного действия на лабораторных животных.
Заражение ЕСНО-вирусами происходит фекально-оральным путем, реже ингаляционно.
1) ОРВИ и лихорадку неясного генеза;
2) асептические менингиты (протекают относительно легко);
3) восходящие параличи и энцефалиты.
После перенесенного заболевания формируется иммунитет, продолжительность которого колеблется в разных пределах.
Вирусы Коксаки – типичные пикорнавирусы.
По биологическим свойствам выделяют:
1) вирусы группы А. Вызывают диффузный миозит с воспалением и очаговым некрозом поперечно-полосатых мышц;
2) вирусы группы В. Вызывают поражения ЦНС (очаговые дегенерации, параличи), некроз скелетной мускулатуры и иногда миокарда, воспалительные поражения селезенки и др.
Основные механизмы передачи – фекально-оральный и контактный (через отделяемое носоглотки).
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
Геометрия и вирусы Такой строгой симметрией, какую мы видели в архитектонике частицы ВТМ, отличаются и все прочие вирусы. Косвенным доказательством этого является и строение кристаллических вирусов, обнаруженное при помощи особого рентгеновского аппарата, который
Рак и вирусы В 1911 году американский биолог Ф. Раус обратил внимание на интересный факт. Клетки из опухолей курицы, перенесенные в организм здоровых птиц, вызывали типичные симптомы рака. Взяв вместо клеток экстракт из опухоли, Раус снова вызвал у зараженных им куриц
Вирусы атакуют От вирусных инфекций не застрахованы и домашние животные, причем одни из них могут переноситься на человека, другие причиняют большой ущерб сельскому хозяйству.Самой опасной болезнью домашних животных являются различные формы ящура, очень заразные и
ЦАРСТВО ВИРУСЫ Вставьте пропущенное слово.1. Закончите предложения, вставив необходимые по смыслу слова.1. Тело вируса не имеет . строения.2. Все жизненные функции вирусы проявляют только . . 3. Бактериофаг – это . поражающий . 4. Неклеточные формы жизни изучает наука –
44. Вирусы гриппа Относятся к семейству ортомиксовирусов. Выделяют вирусы гриппа типов А, В и С.Вирус гриппа имеет сферическую форму, диаметр 80—120 нм. Нуклеокапсид спиральной симметрии, представляет собой рибонуклеопротеиновый тяж (белок NP), уложенный в виде двойной
1. Вирусы гриппа Относятся к семейству ортомиксовирусов. Выделяют вирусы гриппа типов А, В и С.Вирус гриппа имеет сферическую форму, диаметр 80—120 нм. Нуклеокапсид спиральной симметрии, представляет собой рибонуклеопротеиновый тяж (белок NP), уложенный в виде двойной
2. Парагрипп. РС-вирусы Вирус парагриппа и РС-вирус относятся к семейству Paramyxoviridae.Это вирусы сферической формы со спиральным типом симметрии. Средний размер вириона 100–800 нм. Имеют суперкапсидную оболочку с шиповидными отростками. Геном представлен линейной
5. Реовирусы. РС-вирусы Реовирусы относятся к семейству Reoviridae.Вирионы сферической формы, диаметр 60–80 нм. Капсид построен по икосаэдрическому типу симметрии. Двунитевая РНК состоит из десяти фрагментов. В составе внутреннего и наружного капсидов восемь отдельных белков.
1. Вирус полиомиелита Относится к семейству Picornaviridae, роду энтеровирусов.Это относительно небольшие вирусы с икосаэдральной симметрией. Средний размер вирусных частиц – 22–30 нм. Устойчивы к действию жировых растворителей. Геном образует несегментированная молекула
2. ЕСНО-вирусы. Вирусы Коксаки Относятся к семейству Picornaviridae, роду энтеровирусов.Строение вириона такое же, как у вируса полиомиелита.ЕСНО вирусы выделены в особую группу кишечных вирусов вследствие полного отсутствия патогенного действия на лабораторных животных.
Загадочные вирусы Итак, туберкулез и ревмокардит можно победить полностью, лишь изменив образ жизни неимущих классов. Дело тут не только в новых лекарствах, хотя и они очень важны. Предупреждение такого рода заболеваний — задача в той же степени социальная и
5. Вирусы Наши знания об ультравирусах значительно продвинулись вперёд особенно за последние десятилетия.Ультравирусы — мельчайшие возбудители многочисленных заболеваний человека, животных и растений. Потери людей от вирусных заболеваний (грипп, корь, полиомиелит,
Искусственные вирусы Удивительное подтверждение того, что паразиты и хозяева сцепились в эволюционной гонке вооружений, пришло с неожиданной стороны — из компьютерных симуляций. В конце 1980-х эволюционные биологи обнаружили, что благодаря усилиям их наиболее
Полиомиелит (болезнь Гейне-Медина) – это опасное вирусное заболевание вследствие инфицирования человека полиовирусом. Группа высокого риска заболеваемости – дети до 7 лет. Характеризуется высокой контагиозностью (передачей возбудителя через непосредственный контакт или предметы обихода) особенно в межсезонный период. Заражение вирусом вызывает глубокое поражение двигательных клеток серого вещества спинного мозга, что обуславливается необратимыми процессами атрофирования в области спины, верхних и нижних конечностей (спинномозговой паралич). Болезнь классифицируется по МКБ-10 под кодами А80-А80.9 как неизлечимая патология центральной нервной системы.
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус P oliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки). 
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем — немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.

Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: у стойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей — полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
![]()
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.


Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G , по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
Лечение полиомиелита

На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.

При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит — вакцинация
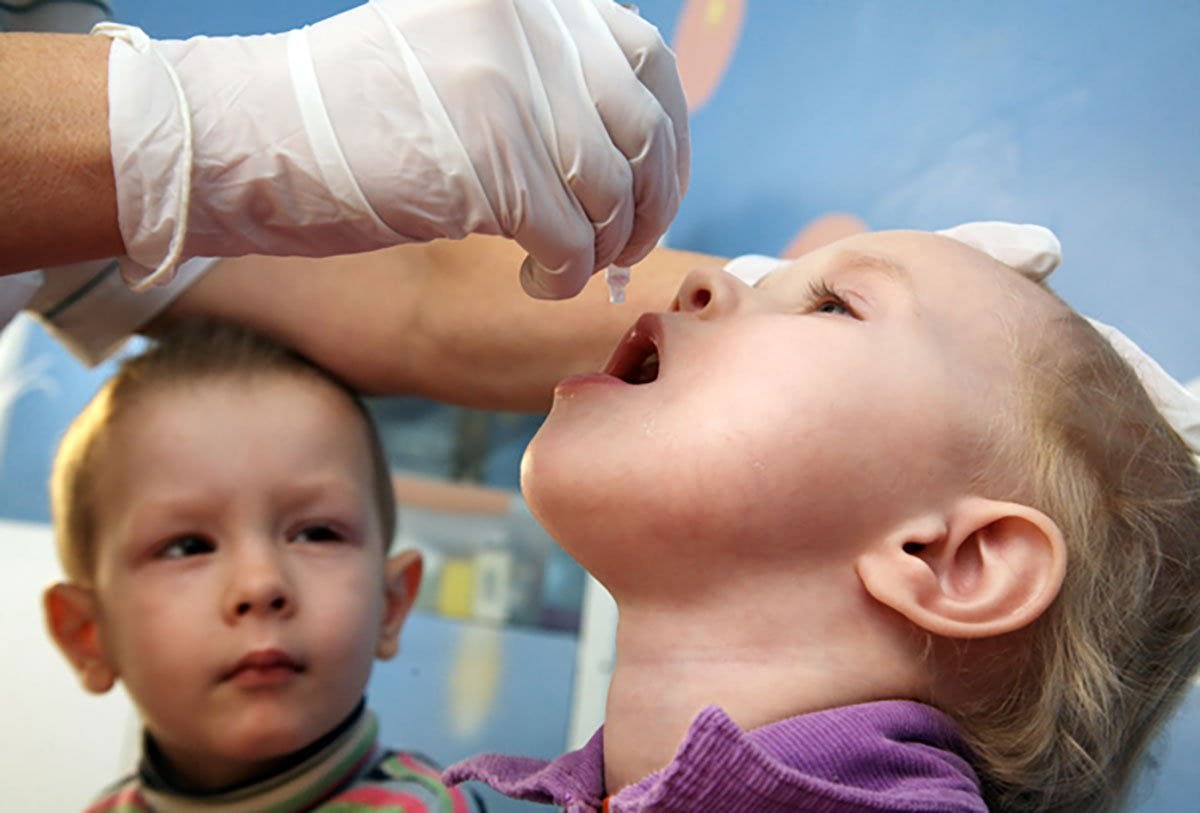
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.

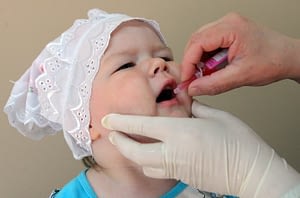
Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).

Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
Читайте также: