Восстановление нерва после резекции
Содержание:
- Почему бывает парестезия после удаления зуба
- Как проявляется
- Как лечить
3.1. Лекарства от парестезии
3.2. Физиотерапия
3.3. Оперативное лечение парестезии - Почему парестезию нужно лечить
- Как избежать парестезии

Иногда операция по удалению коренного зуба приводит к осложнениям. Если после нее онемел язык, губа, подбородок, пропали вкусовые ощущения, говорят о парестезии. В большинстве случаев это неприятное состояние проходит самостоятельно в течение одной-двух недель, но бывает, что обойтись без специального лечения не удается.
Почему бывает парестезия после удаления зуба
Среди причин развития парестезии после удаления зуба мудрости:
- Аномальное расположение единицы, наличие у нее слишком длинных и изогнутых корней — при извлечении легко задеть рядом проходящий нерв.
- Открытие сильного кровотечения после операции, появление выраженного отека в области раны. Из-за этого нервные окончания сдавливаются, не получают необходимого им питания и начинают работать неправильно.
- Неаккуратные действия врача при введении анестетика — игла может повредить нижний альвеолярный отросток или язычный нерв. Тогда язык, губа и подбородок становятся невосприимчивыми к внешним механическим воздействиям.
Существуют факторы, которые увеличивают вероятность возникновения парестезии после стоматологической хирургической операции. К ним относятся:
- возраст старше 25 лет;
![]()
- наличие острых или хронических заболеваний внутренних органов;
- невралгия;
- травмы нервных окончаний в анамнезе;
- дегенеративные нарушения в межпозвоночных дисках;
- патологии ССС;
- сахарный диабет;
- патологии эндокринной системы;
- онкология;
- проблемы с ЖКТ;
- дефицит витаминов и минералов;
- снижение иммунной защиты.
Во всех этих случаях вероятность возникновения парестезии увеличивается, поэтому доктор и пациент должны соблюдать особую осторожность и уделить должное внимание подготовительным мероприятиям, диагностике.
Как проявляется
Не нужно путать парестезию после удаления зуба с эффектом, обеспечиваемым анестетиком. Последний бесследно проходит за 4-6 часов. О развитии осложнения говорят:
Эти симптомы могут сохраняться от нескольких дней до нескольких месяцев. Иногда избавиться от них удается только через год. В последнем случае принято говорить о персистирующей или хронической форме заболевания.
Как лечить
В первые дни онемения получать врачебную помощь 
не обязательно, поскольку высока вероятность, что все пройдет самостоятельно. Только если болезненная симптоматика сохраняется дольше недели, следует записаться на прием к врачу, который проводил стоматологическую операцию.
Поскольку нервные волокна очень остро реагируют на дефицит кислорода, процесс полного восстановления занимает много времени. Больному могут предложить следующие варианты терапии:
- медикаментозную;
- физиотерапевтическую;
- хирургическую.
Для восстановления функций поврежденного нерва больному назначают средства, которые понижают вязкость крови и стимулируют местное кровообращение.
Хороших результатов позволяет добиться прием витаминов группы В.
Физиотерапевтические процедуры обычно применяются наряду с лекарственной терапией. Среди самых эффективных для описываемого заболевания:
Операции при таком диагнозе проводятся очень редко — только если не удается достичь положительной динамики с помощью лекарств и физиопроцедур. За хирургическое вмешательство отвечает челюстно-лицевой хирург. После введения анестетика он восстанавливает нарушенную нервную проводимость.
Почему парестезию нужно лечить
Некоторые больные, у которых симптоматика выражена слабо, отказываются лечиться. Они привыкают жить с онемевшей частью лица и не хотят уделять время длительным лечебным мероприятиям. Поступать так нельзя.
Дело в том, что при отсутствии необходимой терапии может поразиться весь чувствительный отдел нерва. Тогда чувствительность отдельной части лица будет утрачена полностью и навсегда. Поэтому, во избежание такого осложнения, нужно обязательно получить консультацию дантиста, если парестезия не прошла сама.
Как избежать парестезии
Чтобы удаление любого зуба прошло без осложнений, 
нужно грамотно к нему подойти. Перед операцией пациент должен пройти рентгенографию и ортопантомограмму. Эти методы позволят врачу изучить строение корневой системы зуба и составить эффективный план предстоящего лечения. Отвечать за удаление должен опытный стоматолог-хирург.
Необходимо понимать, что страх перед возможными осложнениями — это не повод откладывать лечение на потом. Доверяйте свое здоровье талантливым специалистам, и тогда все будет хорошо. Звоните в нашу клинику и записывайтесь на прием.

Операции на нервах относят к числу наиболее сложных среди других хирургических вмешательств. Они требуют немалого опыта, осторожности, кропотливости, глубокого знания и особенностей анатомии, и оперативных техник в отношении нервных волокон.
Самыми частыми поводами к манипуляциям на нервах становятся травмы и их последствия в виде рубцов. Сегодня возможно восстановление целостности нервов разного калибра и назначения. В процессе операции применяется операционный микроскоп, позволяющий наиболее точно сопоставить концы нервных отростков и достичь наилучшего результата.
В других случаях хирург производит деструкцию или рассечение нерва для того, чтобы блокировать прохождение импульса. Такая процедура направлена на устранение сильнейших болей при ущемлении нерва, спастических параличей и парезов при поражении спинного мозга, снижение секреции в желудке при язвах.
Показания к операциям на нервах

Операции на нервах показаны при:
- Травматических повреждениях;
- Опухолях;
- Наличии болезненных невром;
- Сдавлении нерва рубцами;
- Сильном болевом синдроме вследствие патологической импульсации, спастических параличах (остеохондроз, грыжи межпозвонковых дисков, травмы спинного мозга, последствия инсультов).
Необходимость в восстановлении нерва чаще всего возникает по причине травм, при этом вмешательство на нервных волокнах может быть одним из этапов более объемной операции, когда есть необходимость восстановить целостность мышц, сухожилий, произвести обработку и очищение раны и т. д.
На скорость заживления и прогноз после оперативного восстановления нерва влияют:
- Вид травмы и ее объем;
- Возраст больного;
- Калибр и назначение нерва;
- Время, прошедшее от момента повреждения до операции.
Травматические повреждения — одна из наиболее частых причин хирургических вмешательств на нервах. Вид и масштаб повреждения тканей определяют возможность восстановления нерва. Так, при резаных ранах, когда концы пораженного нервного волокна располагаются близко друг к другу и срезаны ровно, заживление будет идти лучше, нежели при рваных, ушибленных ранах, особенно, сопровождающихся инфицированием.
Если волокно повреждено близко к нейрону, то прогноз для заживления будет хуже, нежели разрыв периферического отдела отростка. Кроме того, нервные пучки, выполняющие только одну функцию (проведение только двигательных или только чувствительных импульсов) заживают лучше, чем те, в состав которых входят разные по значению волокна.
На процесс заживления после восстановления нерва влияет возраст пациента: чем моложе прооперированный, тем быстрее и лучше пройдет восстановительный этап. Индивидуальные особенности организма, наличие сопутствующих заболеваний и скорость регенерации также отражаются на результатах лечения.
Одним из важнейших критериев, определяющих успешность операции, можно считать время, которое прошло с момента повреждения нерва до планируемой операции. Важно, чтобы этот промежуток находился в пределах года, иначе шансов на восстановление уже не будет. Это связано не только с дегенерацией и атрофией нервных отростков, но и с необратимым фиброзом мышц, при котором восстановление их сократимости невозможно.
Вероятность срастания нерва определяется расстоянием между его концами, поэтому перед хирургами часто стоит задача сократить его наименее травматичным образом. Существуют разные методы уменьшения диастаза (расхождения) между отростками нейрона:
- Выделение волокон нерва из тканей, благодаря чему увеличивается их подвижность, а расстояние между концами максимально сокращается; недостаток — нарушение кровоснабжения, из-за чего ухудшается регенерация;
- Выделение нерва вместе с сосудистым пучком, крупным артериальным стволом и с максимальным сохранением сосудов — дает возможность сблизить концы даже при диастазе в 15 см без нарушения питания нервного волокна;
- Выделение нерва из тканей и последующее сгибание ближайших суставов, которое сближает отростки нерва (требует наложения гипсовых повязок на срок до трех недель);
- Помещение нервного волокна в другое ложе, когда его траектория на конечности сокращается.
Операции на нервах могут проводиться как под местной анестезией, так и под общим наркозом, если речь идет о крупных стволах, а само вмешательство подразумевает больший объем, нежели только сшивание нерва. Для местного обезболивания используется раствор новокаина, вводимый в мягкие ткани и под эпиневрий.
Специфической подготовки операции на нервах не требуют. Если планируется крупное вмешательство при значительной травме или на крупном нерве, предполагающее общую анестезию, то подготовка будет такой же, как и при других операциях с общим наркозом. Пациент сдает необходимые анализы, проходит флюорографию, ЭКГ, консультации узких специалистов.
Накануне вмешательства анестезиолог определяется с методом обезболивания, за 12 часов до операции больной последний раз ест, а утром транспортируется в операционную. При срочных вмешательствах по поводу травм время подготовки сокращается до минимума.
Разновидности операций на нервах и их техника
Существуют различные типы хирургических операций на нервах:
- Невролиз;
- Сшивание нерва;
- Невротомия;
- Пластика нерва при сильном расхождении его концов;
- Иссечение невромы.
Операции на нервах бывают первичными, которые проводят сразу же после травмы в процессе первичной хирургической обработки раны, и вторичными, производимыми через какое-то время. Наилучшие результаты по регенерации нервного волокна достигаются в случаях, когда первичный шов наложен на протяжении первых 6-8 часов после поражения нерва. В случае инфицирования этот промежуток продлевается до 18 часов, максимум — до 2 двух суток, но только при условии адекватной антибиотикотерапии. Вторичный шов на нерв накладывается спустя 3-4 недели.
Шов нерва
Самой частой разновидностью операций на нервных волокнах считают шов нерва, который производится в несколько этапов:

- Выделение нервного волокна из окружающих тканей, начиная с центрального отростка и двигаясь в направлении места повреждения;
- Обработка концов нерва очень острым лезвием так, чтобы их поверхность оказалась практически идеально ровной;
- Сопоставление свободных концов нерва;
- Прошивание волокон через эпиневрий, при этом игла входит перпендикулярно оболочке нерва снаружи в проксимальный конец, а затем движется под эпиневрий дистального отрезка и выходит наружу, после чего нить затягивается;
- После наложения нескольких швов нерв укладывают в подготовленное для него ложе и ушивают мягкие ткани.
Поводом к наложению шва нерва могут быть не только его травмы вследствие внешних причин, но и проведенная ранее невротомия. Когда задет нерв при операции, хирург тотчас же наложит эпиневральный шов. Такая ситуация возможна при удалении опухолей, особенно, расположенных в мягких тканях и растущих из них (липома, фиброма) либо при неосторожных действиях врача, случайно повредившего нервный ствол.
Наложение эпиневрального шва требует крайней осторожности и соблюдения некоторых условий. К примеру, важно проследить, чтобы нервные пучки не были перекручены в продольном направлении, не стоит слишком сильно затягивать нити, чтобы избежать скручивания и деформации нерва и его оболочек. Помимо обычного шовного материала, периневральный шов может быть наложен при помощи танталовых скрепок.
В целях предупреждения рубцовых изменений вокруг ложа нерва, он укладывается между мышечными прослойками, подальше от фасций, сухожилий, связок, кожи. Для уменьшения натяжения нерва после операции на конечностях накладываются гипсовые лонгеты, ограничивающие движения в суставах на протяжении ближайших двух-трех недель.
Невролиз
Невролиз — другая разновидность операции на нервах, необходимость в которой возникает при грубых рубцовых сращениях вокруг нервного волокна, которые чаще всего появляются после переломов костей, сильных ушибов мягких тканей. Эффективность вмешательства — около 50%.

освобождение нерва, пунктиром указана зона резекции
Этапы невролиза:
- Выделение нерва из пораженных тканей при помощи острого скальпеля или лезвия;
- Иссечение рубцово измененных тканей, плотных спаек;
- Укладывание освобожденного нерва в ложе из окружающих мышц.
При необходимости в процессе операции может применяться операционный микроскоп, повышающий точность манипуляций в операционном поле. В случае сильных рубцовых сращений в ходе освобождения нерва проверяют его электровозбудимость. Если участок нерва претерпел необратимые изменения и потерял способность к проведению импульса, то его удаляют с последующим сшиванием оставшихся фрагментов.
При сдавлении и высвобождении из рубцовых сращений мелких нервов или ветвей крупных стволов используется наружный микрохирургический невролиз, а в случае необходимости рассечь ткани вокруг мощных многопучковых нервов показан внутренний невролиз, часто требующий пластики нерва для ликвидации его дефекта.
Видео: пример декомпрессии срединного нерва при карпальном туннельном синдроме
Пластика нерва

Для пластики нерва используются некровоснабжаемые, кровоснабжаемые трансплантаты или фрагменты нервов на сосудистой ножке. Трансплантат может состоять из нескольких участков кожного нерва, которые подбираются соответственно калибру поврежденного волокна. В противном случае наступает омертвение центрального отрезка нервного волокна и восстановление иннервации становится невозможным.
На сегодняшний день самым эффективным способом пластики признано использование некровоснабжаемых трансплантатов, которые укладываются в неповрежденных зонах мягких тканей. Возможно, потребуется удлинить сам трансплантат для создания обходного пути нерва, минуя очаг повреждения. Этот способ показан при восстановлении функции периферических нервов мелкого и среднего калибра на кисти, стопах.

Икроножный нерв имеет протяженность до 35 см и диаметр около трех миллиметров, для его выделения производят продольный разрез позади латеральной лодыжки. После взятия кусочка нерва с наружной стороны стопы и в голеностопе появляется зона пониженной чувствительности, но со временем площадь ее уменьшается. Двигательная функция стопы не нарушается, поэтому нерв и используется в качестве источника трансплантатов.
Поверхностная ветвь лучевого нерва тоже считается привлекательной в качестве донорских нервных фрагментов. Это вызвано тем, что она отдает минимальное количество ветвей и имеет большую плотность аксонов в своем составе. Толщина ее достигает 2,5 мм, длина — 20 см, эти параметры практически идеальны для восстановления многих других нервов. Взятие фрагментов лучевого нерва не вызывает заметных нарушений со стороны кисти, но при травмах срединного либо локтевого нерва одновременно с главным стволом лучевого хирург вынужден искать другие источники нервных волокон, так как дисфункция кисти станет выраженной.
При дефектах срединного нерва или нервов кисти берут фрагменты локтевого, выделяя его с сосудистым пучком и перемещая в требуемую область от локтевого сустава и до кисти. Для пластики лучевого нерва используется локтевой на сосудистой ножке либо собственная поверхностная ветвь лучевого.
Для ускорения регенерации и приживления невральных трансплантатов пластика нервов дополняется микрососудистыми анастомозами, помогающими питать периферические участки нервных стволов.



Невротомия
Невротомия — это пересечение нерва для устранения патологической импульсации, вызывающей болевой синдром или изменение функции внутренних органов. Наиболее распространенным показанием к этому типу операций на нервах считают язвенную болезнь желудка и 12-перстной кишки, при которой пересечение ветвей блуждающего нерва способствует снижению выделения кислоты в желудке и регенерации стенки в зоне язвы.
Невротомия может быть проведена механическим путем, когда хирург выделяет нужный нерв и пересекает его острым скальпелем или лезвием. Манипуляция проводится под местным обезболиванием новокаином, для остановки кровотечения применяется электрокоагуляция сосудов. Чтобы предотвратить появление болезненных невром на концы нерва помещаются полимерные микрокапсулы.

Нередки невротомии по причине невралгии тройничного нерва, не поддающейся никаким консервативным методам лечения, незаживающих язв языка, губ, полости рта. Невротомия может быть показана при злокачественных новообразованиях, повышенном потоотделении одной из половин лица.
Операция на тройничном нерве состоит в пересечении нервных стволов в месте выхода их на лицо. Она проводится под местным обезболиванием или общим наркозом и включает стандартные этапы доступа соответственно проекции нервных столов, аккуратного выделения их из окружающих тканей и пересечения.

При остеохондрозе, спондилоартрозе с сильным болевым синдромом может применяться радиочастотная невротомия (абляция), при которой происходит деструкция пораженного нерва, сохраняющаяся на протяжении года-двух лет. Выраженная затылочная, шейная, межреберная невралгия могут быть устранены пересечением соответствующих нервов без ущерба для функции других органов.
Вариантом нейротомии считается химическое воздействие на нерв при помощи анестетиков (новокаин, лидокаин), спирта. Этот вид невротомии более щадящий, так как не приводит к необратимой потере нервного волокна. Широко применяют новокаиновые блокады тройничного нерва, спинномозговых корешков, нервов верхних и нижних конечностей при их ущемлении либо воспалении.

Седалищный нерв — один из самых крупных стволов человеческого тела. Невротомия анестетиками (блокада) применяется довольно часто при ущемлении его с выраженным болевым синдромом (ишиас), остеохондрозе и сильных болях в спине, для обезболивания всей ноги, коленного сустава, области лодыжек и стопы.
Операции на зрительном нерве считают наиболее сложными в офтальмологии. К ним прибегают при глаукоме, атрофии нерва. Для декомпрессии нерва при глаукоме производят расширение его канала с последующей пластикой нерва, мышц и сосудистого пучка. В случае атрофии применяют аллоплант, помещаемый непосредственно к нерву и помогающий наладить адекватный кровоток для предупреждения дальнейшей атрофии нерва.
Послеоперационный период при операциях на нервах может потребовать реабилитации утраченных функций. В раннем периоде назначаются анальгетики для снятия боли, кожная рана обрабатывается ежедневно, а швы снимаются на 7-10 день.
При вмешательствах на конечностях для предупреждения расхождения шва показана иммобилизация гипсовой повязкой, регенерацию помогают ускорить физиотерапевтические процедуры, массаж мышц, в более позднем периоде необходима лечебная физкультура.
- Раздел:Термины на Р
- | E-mail |
- | Печать
Реабилитация больных с повреждением нерва включает предоперационную подготовку, операцию (нейрография, аутопластика, невролиз) и послеоперационное восстановительное лечение, а также консервативное лечение при неполном нарушении проводимости. До операции на нервах при наличии деформирующих рубцов кожи и мягких тканей проводят кожную пластику для получения адекватных пассивных движений в соответствующих суставах в более полном объеме.
Иногда больные с повреждением нервов поступают с различной степенью суставной контрактуры из-за предшествующего длительного бездействия в результате иммобилизации конечности, болевого синдрома. Таким больным до операции производят разработку пассивных движений в суставах для преодоления туго подвижности.
Для ускорения процессов регенерации послеоперационное лечение при дистальных уровнях повреждения проводят не менее года, а при повреждении нижнего первичного ствола плечевого сплетения, седалищного нерва — свыше 3 лет.
Воздействие низкоэнергетическим лазером на нерв с неполным нарушением проводимости во время операции после невролиза и в ближайший послеоперационный период ускоряет восстановление проводимости. Вдоль нерва и параллельно ему помещают тонкостенную прозрачную трубку, свободный конец которой выводят из раны. Через этот конец вводят гибкий проводник для воздействия лазером и проводят ежедневные 10-15 мин облучения нерва до снятия швов, когда одновременно удаляют за свободный конец всю трубку.
Показанием для прямой электростимуляции нерва является сохранение сниженной проводимости через внутриствольную неврому. После невролиза выше и ниже ее на нерв помещают металлические электроды, например из нихрома, соединенные через выведенные из послеоперационной раны изолированные проводники с электростимулятором. Применяют 1-5-секундные посылки прямоугольных импульсов длительностью каждого 0,1-1мс, частотой 10-77 Гц. Используют постоянно субпороговую силу тока или ежедневно пороговую силу 10-15 мин до 3 раз в сутки.
После невролиза через 3 нед. после шва нерва, заживления раны и удаления иммобилизирующей лонгеты больному рекомендуют ванны с температурой 35-45°С по 30-40 мин в течение 2-3 нед. В теплой воде после невролиза проводят активную и пассивную лечебную гимнастику в соответствующих суставах. После шва нерва в течение 1-2 мес. движения, чаще пассивные, направлены на сближение сшитых концов нерва, но не на их растяжение. Через 2 мес. объем движения может быть полным в любом направлении. Послеоперационный рубец между процедурами смазывают вазелином для отторжения корочек и размягчения рубцов в течение 3-7 суток.
Для ускорения регенерации нерва на область шва нерва и дистально по его проекции накладывают парафиновые или озокеритовые аппликации в течение 45 мин — 10-15 сеансов.
Необходимо избегать наложения аппликаций в зоне анестезии во избежание ожогов. Курсы тепловых аппликаций постоянно повторяют с перерывами 15-20 сут. до восстановления полного объема движений и чувствительности. Обычно при дистальных повреждениях нерва — это 1-1,5 года, при проксимальных — до 2-3 лет.
После операции при появлении первых признаков регенерации (болезненности мышц при их пальпации и/или едва заметных их болевых сокращениях, проявлении грубой болевой чувствительности в зоне анестезии) начинают стимулировать невромышечную передачу назначением антихолинэстеразных препаратов (прозерин, галантамин, оксазил в обычных дозировках ежесут. последовательно до 10 инъекций каждого препарата).
После операции до появления активных движений проводят пассивную гимнастику не только в суставах с той или иной степенью тугоподвижности, но и без явлений контрактуры для предупреждения ее в последующем.
Для предупреждения порочного положения конечности с суставной контрактурой длительное время периодически накладывают иммобилизируюшие лонгеты (гипсовые, пластмассовые).
Для улучшения состояния мышц проводят поверхностный и глубокий разминающий массаж курсами по 15 сеансов с перерывом 1 мес. в течение 1-3 лет. Болезненность мышц не является противопоказанием к массажу, так как она является одним из признаков реиннервации мышц.
У больных с полной реакцией дегенерации мышц после шва нерва электростимуляция не показана, т. к. она не приводит к убыстрению регенерации.
Через 2-3 нед. можно рекомендовать грязелечение в условиях бальнеологического санатория (Старая Русса, Кемери, Евпатория, Пятигорск).
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Лечение пересеченного подбородочного нерва
Фолликулярные кисты являются самым распространенным повреждением костной ткани челюстей в детском возрасте. Фолликулярные кисты составляют 20-24% от всех одонтогенных кист челюстей с эпителиальной выстилкой. Данное заболевание всегда связано с непрорезованием или неправильным развитием зубного зачатка. Кисты наиболее часто располагаются за третьими нижними молярами, несколько реже около клыков на верхней челюсти, затем около верхних третьих моляров и еще реже около верхнего правого центрального резца.
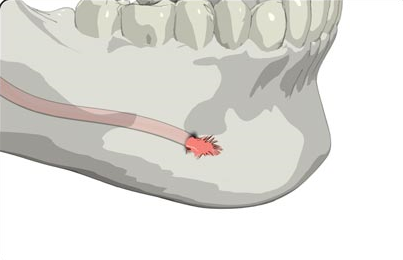
Остальные одонтогенные кисты в детском возрасте встречаются не очень часто. Исследования показали, что около 9% фолликулярных и 1% радикулярных кист образуются в первое десятилетие жизни (по данным Donath: 4% и 1% соответственно).
Нарушения чувствительности, такие как парестезия, анестезия, гипостезия и гиперестезия, довольно часто встречаются в челюстно-лицевой области. Подбородочный нерв может быть поврежден в результате травмы, при проведении местной анестезии, из-за развития опухоли, в процессе удаления кисты, установки имплантата, удалении зубов и ятрогенных факторов. По силе повреждение подбородочного нерва широко варьирует: от легкого ушиба до полного пересечения.
Нейрохирургия в челюстно-лицевой области наиболее часто связана с операциями на тройничном и лицевом нервах и их ветвях. Тройничный нерв и его ветви могут быть повреждены в результате переломов костей лицевого скелета, при операциях по поводу опухолей, установки имплантатов, но чаще всего в процессе удаления зубов, в частности нижних третьих моляров.
Цель описание данного клинического случая – показать процесс лечения и полного восстановления пересеченного подбородочного нерва.
Описание клинического случая.
На нашу кафедру стоматологом был направлен пациент 11 летний мальчик, родители которого обратились к врачу по поводу болезненной припухлости и внеротового свища в подподборордочной области. История болезни без особенностей. В анамнезе жизни у пациента велосипедная травма несколько лет назад.
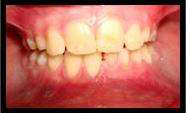
При внутриротовом осмотре: активная гнойная экссудация в межзубном промежутке между молочным нижним левым центральным резцом и клыком. Молочный нижний левый центральный резец, молочный нижний левый латеральный резец, а также нижний левый клык дали отрицательный ответ на электровозбуждение пульпы. Определяется припухлость с флюктуацией в районе зубов 71, 72, 73 со стороны преддверия полости рта. Припухлость с выпиранием кортикальной пластинки с щечной и язычной сторон в области 71,72,73 (фото 1).
Фото 1. Внутриротовой вид припухлости с измененным цветом слизистой с щечной стороны в области левого нижнего резца.
До оперативного вмешательства были проведены физикальные обследования, нейросенсорные тесты (болевая стимуляция, тактильная чувствительность и способность различать раздражители). Никакой нейросенсорной патологии не было обнаружено.
Рентгенологическое обследование.
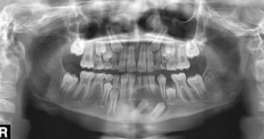
На обзорной рентгенограмме определяется участок просветления с четкими границами, овальной формы, в виде однокамерной полости со склерозированными краями размерами 46x41x45 мм. Участок просветления располагается вокруг двух ретинированных постоянных зубов и молочного левого резца, находящегося в зубном ряду (фото 2).
Фото 2. Панорамная рентгенограмма зубо-челюстной системы пациента, выполненная до хирургического вмешательства.
Для предотвращения развития инфекции за 3 дня до операции длительностью 7 дней были назначены препараты:
1. Пенициллин G 400 000 МЕ внутримышечно 2 раза в день
2. Ибупрофен 100мг/5 мл 2 раза в день
3. Хлоргексидин раствор для полоскания рта 2 раза в день
В процессе оперативного вмешательства внеротовой свищ был подвергнут кюретажу и затем дренирован дренажом Пенроуза.
План лечения состоял в удалении кисты и причинных зубов. В процессе удаления доктором был поврежден (полностью пересечен) подбородочный нерв. На задней стенке полости кисты наблюдался свободный конец пересеченного подбородочного нерва длиной около 15 мм. Практически сразу после повреждения анатомическая целостность нерва была восстановлена в отделении челюстно-лицевой хирургии. Соединенные нервные волокна были проложены по нижней стенке полости без натяжения, тем самым обеспечивая возможность полного функционального восстановления ткани.
Оперативное вмешательство нейрохирургов состояло в восстановлении подбородочного нерва путем наложения анастомоза конец-в-конец между свободным концом нерва и ближайшей частью нерва под надкостницей с щечной стороны, используя материал нейлон 7,0 с наложением шва стандартной техникой (фото 5,6). После операции пациент предъявил жалобы на чувство онемения в области подбородка – зоне, иннервируемой подбородочным нервом.
Фото 3. Вылущенная киста с удаленными молочными и ретенированными постоянными зубами.
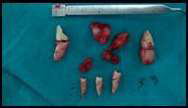
Фото 4. Пересеченный подбородочный нерв.
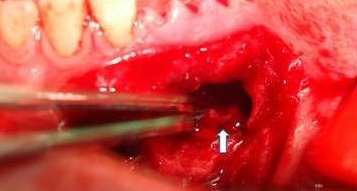
Фото 5. Ход подбородочного нерва и наложенный анастомоз через созданное отверстие во время операции.
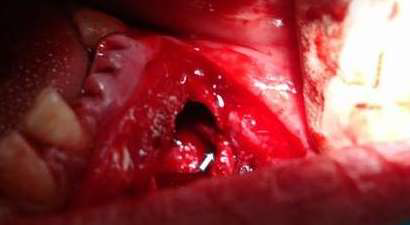
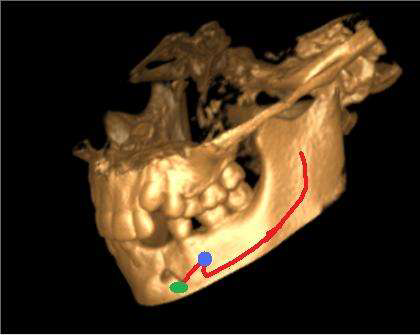
Фото 6. 3D КТ. Ход нижнечелюстного и подбородочного нервов (красная линия), анатомическое подбородочное отверстие (красный круг) и новый ход нерва. Созданное отверстие во время операции (зеленый эллипс).
В послеоперационный период чувствительность была восстановлена во время регулярных посещений наблюдающего врача. Стандартные нейросенсорные тесты проводились каждые четыре недели в течение одного года. Полное восстановление произошло через 26 недель. Все симптомы, в том числе онемение, исчезли. Пациент более жалоб не предъявлял. Послеоперационные рубцы косметичные, эстетика удовлетворительная. Восстановление костной ткани без особенностей (фото 7,8). В процессе лечения был использован дуговой фиксатор пространства для улучшения функции жевания и правильного расположения смежных зубов в зубном ряду. Ортодонтический аппарат использовался до конца пубертатного периода (фото 9). По истечении двух лет после всех этапов лечения никаких жалоб пациент более не предъявлял.
Фото 7. Панорамный рентгеновский снимок через 1 год после операции.
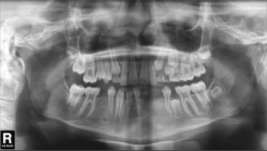
Фото 8. КТ. Срезы в аксиальной проекции. Ход нерва, восстановленный во время операции. Состояние костной ткани через год после вмешательства.
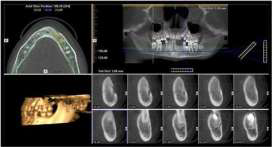
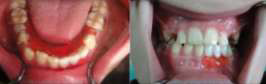
Фото 9. Внутриротовой снимок. Использование арочного фиксатора пространства.
В литературе описывается два вида фолликулярных кист: первый тип связан с нарушением развития зачатка, второй - с возникшим воспалением. По данным литературы, воспалительные фолликулярные кисты образуются чаще у мальчиков, чем у девочек. Обычно это происходит в возрасте 6-12 лет и в 10 раз чаще на нижней челюсти, по сравнению с верхней. Также, наиболее часто воспалительные фолликулярные кисты встречаются в сменном прикусе. Они располагаются рядом с корнями мертвых молочных зубов и коронками непрорезовавшихся постоянных. В рассмотренном клиническом случае диагноз воспалительной фолликулярной кисты был поставлен после гистопатологического исследования. Локализация данной кисты в переднем участке нижней челюсти является нетипичной для этого возраста и пола ребенка.
Простое удаление мертвого молочного зуба с марсупиализацией кисты считается допустимым, тем самым способствуя быстрому заживлению раны и прорезованию постоянных зубов (при условии проведения вмешательства в примерные сроки физиологического прорезования данных зубов). Также существуют рекомендации к вылущиванию стенки кисты без удаления постоянного зуба с последующим использованием язычного дугового фиксатора пространства. Необходимость в удалении постоянного зуба может возникать при нарушении развитии его зачатка или при абсолютно неправильном положении в костной ткани. В свези с тем, что поражение у пациента было достаточно объемное, а также ретинированные постоянные зуба были смещены в костной ткани и имели неправильное расположение, было принято решение провести полную энуклеацию кисты и удаление затронутых зубов. Более консервативные варианты лечения посчитаны несостоятельными.
Подбородочный нерв может быть поврежден в результате травмы, при проведении местной анестезии, из-за развития опухоли, в процессе удаления кисты, установки имплантата, удалении зубов и ятрогенных факторов. По степени тяжести выделяют следующие повреждения нервов (классификация Sunderland):
1) блок проведения нервного импульса
2) пересечение аксона без повреждения эндоневрия
3) пересечение аксонов с повреждением оболочки внутри незатронутого периневрия
4) пересечение пучков, нервного ствола с незатронутыми эпиневральными тканями
5) полное пересечение нервного ствола
Восстановление поврежденного подбородочного нерва происходит гораздо быстрее, чем, к примеру, восстановление нижнечелюстного нерва в области третьего моляра. Однако чем проксимальнее располагается повреждение, тем сложнее его устранить из-за проблем, возникающих при оперативном доступе. В представленном клиническом случае, был поврежден левый подбородочный нерв в процессе удаления зубов и кисты. По классификации Sunderland это повреждение относится к полному пересечению нервного ствола.
Возвращение чувствительности в пределах четырех недель указывает на нейропраксию и предполагает благоприятный прогноз в лечении, в то время как позднее возвращение чувствительности говорит о более серьезном повреждении, таком как аксонотмезис. Если же чувствительность не восстанавливается по истечению трех месяцев, предполагается развитие нейротмезиса.
Нейрохирургия в челюстно-лицевой области в основном имеет дело с тройничным, лицевым нервами и их ветвями. Как только становится ясно, что функция нерва после травмы самостоятельно не восстанавливается, необходимо срочное оперативное вмешательство. Оптимальным временем выжидания после травмы является 3-6 месяца. Данное мнение также поддерживают многие другие авторы. Однако при значительных повреждениях нервного ствола оперативное вмешательство желательно осуществить в самые кратчайшие сроки после нанесения травмы.
Нейросенсорные тесты созданы с целью объективно оценить природу повреждения и эффективность лечения в течение восстановительного периода. Стандартные тесты включают в себя легкое касание, интенсивное касание, способность различать раздражение с двух точек, температурное раздражение и укол иглой. Болевая чувствительность появляется самой первой в процессе восстановительного лечения, что как раз может быть проверено с помощью укола иглы. Остальные виды чувствительности возвращаются несколько позже и свидетельствуют о завершающих этапах восстановления и миелинизации волокон. В процессе восстановления пересеченного подбородочного нерва была проведена операция в виде наложения анастомоза практически сразу после травмы. Из-за кровотечения и сложного оперативного доступа вместо прямого анастомоза было решено наложить непрямой. Нейросенсорные тесты были использованы для субъективной и объективной оценок состояния после операции и во время всего восстановительного периода, пока чувствительность полностью не восстановилась. После 26 недель лечения, нейросенсорные тесты показали полное восстановление подбородочного нерва.
Существует множество факторов, которые могут повлиять на восстановление нерва после травмы. Wolford и Stevao выделили некоторые из них:
1) время между повреждением и начатым лечением
2) вид и степень повреждения
3) степень васкуляризированности поврежденного участка
4) ход нерва в ткани
5) длина нерва, необходимого для трансплантации
6) качество проведенной операции
7) травматичность вмешательства
8) подготовка трансплантата нервной ткани
9) возраст и соматический статус пациента
Эти факторы могут быть разделены на общие и местные, касающиеся конкретно поврежденного нерва. К общим факторам можно отнести степень повреждения, травмирующую силу, силу ушиба, васкуляризированность окружающих тканей, возраст пациента и наличие или отсутствие инфицирования. Среди всех этих факторов возраст и общее состояние организма наиболее важны, так как известно, что самые лучшие результаты лечения достигаются у пациентов детского возраста.
Трансплантат нервной ткани необходим, когда нарушена непрерывность нерва с утратой собственной ткани. Их используют после подготовки проксимального и дистального концов пересеченного нерва, так как в присутствии трансплантата нерв удастся восстановить без натяжения. В таких ситуациях может применяться как аутотрансплантат, так и аллотрансплантат, например Gore-tex (WL Gore & Associates Inc, Flagstaff,
AZ, USA), или на основе полигликолевой кислоты (PGA), например Neurotube (Neurogen LLC, Bel Air, MD, USA).
Этот неожиданный, абсолютно положительный результат лечения с полным восстановлением нерва, мы связываем с оказанием помощи в кратчайшие сроки после травмы, восстановлением без натяжения нерва, детским возрастом и хорошим соматическим статусом пациента. Описанный метод лечения желателен к назначению при данных видах повреждений нерва (полном пересечении).
Однако все еще необходимым является проведение хорошо организованных, подходяще оснащенных клинических испытаниях, которые смогут ясно и точно подтвердить успех данного способа лечения.
Birkan Taha Ozkan, ассистент-профессор, кафедра челюстно-лицевой хирургии, стоматологический факультет, университет Yuzuncuyil, Van, Турция
Levent Cigerim , ассистент-исследователь, кафедра челюстно-лицевой хирургии, стоматологический факультет, университет Yuzuncuyil, Van, Турция
Читайте также:



