Запирательный сосудисто нервный пучок
Представляет собой отверстие, расположенное в верхненаружной части запирательной мембраны. Ограничен наружной и внутренней запирательными мышцами и нижней поверхностью горизонтальной ветви лобковой кости. Запирательный канал идет в косом направлении, соответствуя паховому. Длина его 2 см. Он соединяет полость малого таза с фасциальным ложем группы приводящих мышц бедра. Наружное отверстие канала открывается позади m. pectineus. Через канал проходит сверху n. obturatorius (из поясничного сплетения), ниже — a. obturatoria (из внутренней подвздошной артерии) и внизу — v. obturatoria. При запирательных грыжах в канале находится грыжевой мешок. В нижней трети бедра, на его передневнутренней поверхности расположен бедренно-подколенный, или гунтеров, канал (canalis femoro-popliteus). Стенками его являются: снаружи — m. vastus medialis, изнутри — m. adductor magnus, опереди — плотная апоневротическая пластинка — lamina vastoadductoria, перекинутая с одной мышцы на другую. Передняя стенка канала прикрыта портняжной мышцей. Протяженность канала 5—6 см. В канале располагается поверхностно n. saphenus, глубже — бедренная артерия и далее кзади и несколько кнаружи от нее — бедренная вена. Бедренно-подколенный канал имеет три отверстия. Верхнее ограничено мышцами, составляющими канал, и верхним краем апоневротической пластинки. Через него сосудисто-нервный пучок из бедренного треугольника вступает в канал. Переднее отверстие представляет собой щель в lamina vastoadductoria с проходящими в подкожную клетчатку n. saphenus и a. genus descendens (ветвь бедренной артерии). Нижнее отверстие (hiatus adductorius) — щель между пучками сухожилия m. adductor magnus, прикрепляющимися к внутренней губе шероховатой линии и внутреннему мыщелку бедра. Через это отверстие бедренные сосуды проникают на заднюю поверхность бедра, в подколенную ямку. Через канал могут распространяться гнойные процессы с передней поверхности бедра на заднюю и наоборот.
3.Мочевой пузырь располагается в переднем отделе малого таза, позади лобковых костей и симфиза. Лишь при наполнении мочевой пузырь у взрослого человека выходит за пределы полости малого таза, поднимаясь выше лобковых костей. В нем различают верхушку, тело, дно и шейку (часть мочевого пузыря, переходящая в мочеиспускательный канал). Стенка мочевого пузыря имеет хорошо выраженные мышечный и подслизистый слои, вследствие чего слизистая оболочка образует складки. В области дна пузыря складки и подслизистый слой отсутствуют, слизистая оболочка срастается с мышечной оболочкой. Здесь образуется треугольная площадка, называемая мочепузырным треугольником, trigonum vesicae, или треугольником Льета [Lieu-taud]. Его вершина направлена вперед и соответствует внутреннему отверстию мочеиспускательного канала. В основании треугольника имеется межмочеточниковая складка, plica interureterica, соединяющая устья обоих мочеточников. Слой мышц, охватывая шейку пузыря и начало мочеиспускательного канала, образует внутренний, непроизвольный сфинктер, m. sphincter vesicae. Брюшина, переходящая с передней брюшной стенки на мочевой пузырь, образует поперечную складку и покрывает очень небольшую часть передней стенки, верхнюю и заднюю стенки. Переходя с задней стенки на прямую кишку, брюшина образует пузырно-прямокишечную складку и пузырно-прямокишечное углубление, ехсаvatio rectovesicale. В нем могут скапливаться кровь или экссудат. На передней поверхности пузыря при его наполнении поперечная складка брюшины отходит кверху. В подбрюшинном отделе мочевой пузырь имеет выраженную собственную висцеральную фасцию. Между стенкой пузыря и фасцией в околопузырном пространстве в хорошо выраженном слое рыхлой клетчатки располагается венозная сеть мочевого пузыря. Фиксация мочевого пузыря осуществляется за счет мочеполовой диафрагмы, переднемедиальных отделов m. levator ani, mm. (Kgg.) pubovesical, puboprostatica, lig. umbilicalesmedianaetmediale.
Передняя поверхность мочевого пузыря, покрытая висцеральной фасцией, прилежит к верхним ветвям лобковых костей и лобковому симфизу, отделяясь от них слоем рыхлой соединительной ткани позадилобкового (предпузырного) клетчаточного пространства. К задней поверхности мочевого пузыря прилегают ампулы семявыносящих протоков, семенные железы, конечные отделы мочеточников и fascia rectoprostatica (septum rectovesicale), за которой лежит ампула прямой кишки. К боковым поверхностям мочевого пузыря на некотором протяжении примыкают семявыносящие протоки и пересекающие их снизу и снаружи мочеточники. Сверху и с боков к мочевому пузырю прилежат отделенные от него брюшиной петли тонкой, сигмовидной, а иногда поперечной ободочной или слепой кишки с червеобразным отростком. Дно мочевого пузыря располагается на простате. Кровоснабжение мочевого пузыря Кровоснабжение мочевого пузыря осуществляется из системы а. iliaca interna. Одна или две a. vesicalis superior отходят чаще всего от необлитерированной части a. umbilicalis, a. vesicalis inferior — непосредственно от переднего ствола a. iliaca interna или от запира-тельной артерии. Вены мочевого пузыря образуют сеть в висцеральном клетчаточном пространстве мочевого пузыря. Оттуда кровь направляется в венозное сплетение мочевого пузыря и простаты, располагающееся в позади-лобковом пространстве. Далее кровь оттекает в v. iliaca interna. Отток лимфы от мочевого пузыря Отток лимфы от мочевого пузыря осуществляется в nodi lymphoidei iliaci, расположенные вдоль наружных подвздошных артерий и вен, и в nodi lymphoidei iliaci interni и sacrales. Иннервация мочевого пузыря В иннервации мочевого пузыря принимают участие верхнее и нижнее подчревные нервные сплетения, тазовые внутренностные нервы и половой нерв, образующие на стенках мочевого пузыря и особенно у места впадения в него мочеточников и вокруг них plexus vesicalis.
Катетеризацией мочевого пузыря называется проведение металлической или резиновой трубки (катетера) через мочеиспускательный канал в мочевой пузырь. Операцию проводят с целью опорожнения пузыря, его промывания и введения лекарственных веществ. Катетеризация мочевого пузыря у женщин проста, так как мочеиспускательный канал у них прямой и короткий. Для проведения катетера следует раздвинуть срамные губы и ввести трубку в отверстие мочеиспускательного канала, открывающееся над влагалищным отверстием. По каналу катетер следует без особого препятствия. Катетеризация мужского мочеиспускательного канала значительно сложнее. Введение металлического катетера состоит из трех моментов: 1. Врач становится с левой стороны лежащего на столе больного. Захватив головку полового члена большим и указательным пальцами левой руки, сдвигают крайнюю плоть и легким оттягиванием книзу создают зияние отверстия мочеиспускательного канала. Правой рукой берут катетер в области его павильона и, установив параллельно левой паховой связке, вводят клювом в уретру. Далее катетер не продвигают, а как бы надвигают на него половой член до тех пор, пока клюв не достигнет нижнего края лонного сочленения. 2. Катетер переводят в положение по средней линии и, удерживая головку полового члена, продолжают надвигать ее на инструмент, пока его конец не встретит препятствия — не достигнет pars membranacea. С этого момента пальцы левой руки переносят на промежность и направляют конец катетера в угол между лонными костями. 3. Правой рукой переводят павильонную часть катетера, описывая ею в сагиттальной плоскости дугу почти в 180°. При этом инструмент заходит между бедрами больного. В этот момент клюв инструмента проскальзывает через сужение перепончатой части мочеиспускательного канала и оказывается в мочевом пузыре, что узнают по истечению мочи. Извлекают катетер с помощью тех же приемов, но в обратном порядке. При катетеризации насильственное введение инструмента недопустимо, так как это может повести к повреждению мочеиспускательного канала.
Цистотомия — это операция надлобкового внебрюшинного сечения мочевого пузыря. Производят для удаления камней мочевого пузыря, инородных тел его,электрокоагуляции опухолей, аденомэктомии, а также с целью образования надлобкового свища. Операцию чаще проводят под местной новокаиновой анестезией. Предварительно в мочевой пузырь вводят 200—250 мл физиологического раствора, что облегчает выполнение операции. Техника операции во многом определяется ее целью. Если не требуется образования надлобкового мочепузырного свища, рану пузыря зашивают наглухо двухрядным кетгутовым швом, оставляя на несколько дней постоянный катетер. При необходимости дренирования в пузырь вводят дренажную трубку и фиксируют ее кетгутом к стенке мочевого пузыря, рану пузыря ушивают около трубки двухрядным кетгутовым швом. Предпузырное (позадилобковое) пространство дренируют небольшой резиновой полоской, рану брюшной стенки послойно ушивают кетгутовыми швами до дренажей. На кожу накладывают шелковые швы. В послеоперационном периоде необходимо следить за оттоком мочи по дренажной трубке. При необходимости после операции полость мочевого пузыря можно промывать раствором фурацилина 1 : 5000. См. также Уход за больными, урологическими.
Пункция (прокол) производится полой иглой с диагностической или лечебной целью. Применяется врачом для обнаружения в полости жидкости или газа, взятия материала на бактериологическое, гистологическое или цитологическое исследование (пункция гнойника, стернальная пункция), для удаления из полости жидкости или гноя, для введения лекарственных препаратов (см. Венепункция,Субокципитальный прокол), контрастных веществ при рентгенологическом исследовании суставов, желудочков мозга (см. Вентрикулопункция), спинномозгового канала (см. Спинномозговая пункция), сосудов (см. Ангиография), кардиографии (контрастного исследования сердца) и т. д. Отсасывание содержимого из полости осуществляется шприцем или с помощью аппаратов, создающих вакуум (см. Потена аппарат). Фельдшер применяет пункцию вены для взятия крови, кровопускания, введения лекарственных веществ, а также растворов (физиологического, Рингера, глюкозы). Пункция осуществляется со строжайшим соблюдением асептики. В зависимости от назначения пункции используют тонкие или толстые иглы (с мандреном или без него), различные троакары. Пункцию производят под местной анестезией, иногда без анестезии или под наркозом. Нарушение правил исполнения пункции может привести к осложнениям (отлом иглы, нагноение, прокол кишки, мочевого пузыря, разрыв артерии, подкожная гематома, повреждения легкого, средостения и др.).
Пункция (от лат. punctio — укол, прокол) — прокол тканей полой иглой (или троакаром), производимый с диагностической или терапевтической целью. В диагностических целях пункцию производят: для получения жидкости и клеточных элементов из различных полостей и органов (плевральной и брюшной полостей, спинномозгового канала), грудины и других костей, печени, селезенки и т. п.; для измерения давления в полостях сердца, крупных сосудах, спинномозговом канале; для введения в полости сердца, кровеносные сосуды, в спонгиозное вещество костей различных контрастных веществ. При помощи пункции вводят воздух или кислород в ту или иную полость с лечебной или диагностической целью (искусственные пневмоторакс, пневмомедиастинум, пневмоперитонеум). В лечебных целях пункцию производят: для удаления патологических скоплений газа, жидкости или гноя из различных полостей и органов; для опорожнения мочевого пузыря при задержке мочи; для извлечения и переливания крови (венепункция); для внутрикостного переливания крови (пункция костей); для введения в кровеносные сосуды, полости и ткани различных лекарственных веществ. Пункцию производят стальными полыми иглами, имеющими различную длину и просвет, с мандреном или без него в зависимости от цели манипуляции и глубины пунктируемой области. При необходимости выпустить очень большое скопление жидкости (например, при асците) П. производят при помощи троакара. П. проводят с соблюдением всех правил асептики, чаще под местной анестезией, в некоторых случаях под наркозом. При пункции полости, в которую противопоказано попадание воздуха, следует пользоваться специально подготовленными иглами с плотно надетой резиновой трубкой. Трубку при помощи канюли соединяют со шприцем и пережимают зажимом в тот момент, когда шприц снимают. Методика П. различна в каждом отдельном случае и зависит от цели применения и особенностей пунктируемой области.
Запирательный канал (ЗК) — анатомическое образование на нижней поверхности лобковой кости, располагающееся в верхней части запирательного отверстия и содержащее сосудисто-нервный пучок. Особенности расположения и содержимое имеют значение при заболеваниях ЗК, а также близлежащих органов: запирательные грыжи, флегмоны малого таза.
Топографическая анатомия запирательного канала
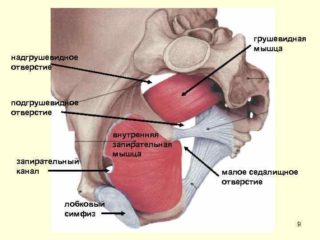
Канал имеет косое направление длиной до 3 см и шириной до 1 см, соединяет полость малого таза в месте расположения предпузырной клетчатки с фасциальным ложем мышц, приводящих бедро. Он идёт параллельно паховому каналу на 1,5 см ниже от него и на 2 см кнаружи от лобкового бугорка.
Стенки запирательного канала представлены сверху бороздой лобковой кости, снизу — одноименной мембраной, которая является фасциальным футляром внутренней и наружней запирательных мышц.
Отверстия запирательного канала
Канал имеет два отверстия: входное или глубокое и выходное или поверхностное. Выходное отверстие ограничено наружным краем запирательной мышцы и прикрыто сверху гребенчатой мышцей. Если необходим оперативный доступ к каналу, гребенчатую мышцу рассекают.
Топография входного отверстия представлена слиянием фасции запирательных мышц с фасцией влагалища сосудисто-нервного пучка. Этим слиянием оно замкнуто. Фасции берут начало от наружного листка тазовой фасции и являются ее продолжением.
Выходное отверстие ограничено двумя ветвями лобковой кости и защищено слиянием фасций сосудисто-нервного пучка и наружной запирательной мышцы. Места отверстий слабые, защищены располагающейся сверху гребенчатой мышцей. После ее удаления открывается запирательная ямка в виде пирамиды.
Ямка имеет трехгранную форму, основание которой представлено пупартовой связкой (ее внутренней третью), наружной запирательной мышцей, верхней ветвью лобковой кости, а также краем малой приводящей мышцы. Верхушка ямки соответствует малому вертелу. Снаружи она ограничена клетчаткой и сосудами скарповского треугольника, изнутри — наружными краями короткой и длинной приводящих мышцх.
Содержимое запирательного канала
Через канал проходит одноименная артерия, вена и нерв, а также жировая клетчатка.

Нерв берёт начало из передних ветвей спинномозговых нервов, проходит позади, затем внутри большой поясничной мышцы, выходит из-под ее края, пересекает подвздошную фасцию и уходит вниз до крестцово-подвздошного сочленения. После этого идет по боковой стенке таза и входит в канал.
До входа в канал нерв отдает мышечные ветви, а внутри или после выхода делится на две ветви: переднюю и заднюю. Задняя ветвь принимает участие в иннервации большой приводящей мышцы бедра, суставной сумки тазобедренного сустава и надкостницы задней поверхности бедренной кости. Передняя ветвь иннервирует группу приводящих мышц, тонкую и гребенчатую мышцы, обеспечивает чувствительную иннервацию кожи внутренней поверхности бедра.
Иннервация кожи внутренней поверхности бедра имеет индивидуальные особенности. У части людей она распространяется от верхней трети бедра до середины внутренней поверхности голени, у других заканчивается на нижней трети бедра.
Это обусловлено соединением волокон передней ветви запирательного нерва с волокнами бедренного нерва, что ведет к формированию нового самостоятельного ствола — добавочного запирательного нерва.
Чаще всего нерв в канале лежит сверху, под ним проходит артерия, затем вена. Запирательная артерия берет начало из внутренней подвздошной артерии, проходит через канал, после выхода из него она образует анастамозы (так называемые соединяющие артерии) с медиальной артерией, огибающей бедренную кость, с нижней ягодичной артерией. Кровоснабжает наружную запирательную мышцу, а за счет своих ветвей участвует в питании приводящих мышц, головки бедренной кости.
Возможные патологии
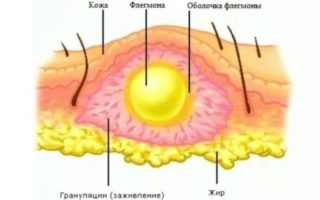
Гнойное воспаление клетчатки таза носит острый характер, не имеет четких границ, склонно к распространению, формированию гнойных затеков. Развивается под действием гноеродных бактерий.
Причинами формирования флегмоны являются гнойные воспаления:
- лимфатических узлов малого таза;
- мочевого пузыря;
- предстательной железы;
- семенных пузырьков;
- семявыносящих протоков;
- влагалища;
- матки, особенно ее наружней оболочки и околоматочной клетчатки;
- широкой связки матки;
- прямой кишки;
- мочеточников.
Распространение флегмоны происходит через ЗК по рыхлой клетчатке между наружной мышцей и мембраной, затем по задней поверхности этой же мышцы происходит сообщение с клетчаткой ягодичного пространства. Эти сообщения важны в распознавании гнойных затеков.
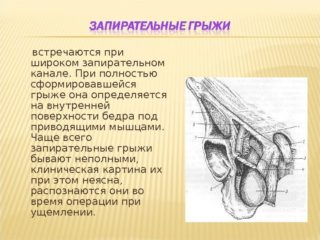
В хирургической практике грыжа запирательного отверстия встречается редко. Ее образование происходит в области запирательный ямки. Грыжевой мешок из малого таза проходит через внутреннее отверстие ЗК, затем идет по каналу и выходит через наружное отверстие на внутреннюю поверхность бедра под группу мышц, приводящих бедро.
Грыжа имеет три стадии развития в зависимости от анатомии расположения грыжевого мешка:
- Первая стадия — внутренняя грыжа. Мешок находится в канале, не выходя из него.
- Вторая стадия — наружная грыжа. Выпячивание выходит через наружное запирательное отверстие и находится под гребенчатой мышцей.
- На третьей стадии грыжа выходит из-под гребенчатой мышцы.
Часто такие грыжи встречаются у женщин из-за анатомических особенностей строения таза: это связано с его углом наклона, более широким запирательным отверстием, вертикальным расположением ЗК.
Запирательные грыжи развиваются в пожилом возрасте из-за уменьшения массы жировой клетчатки, снижения объема тазовых мышц, возрастных изменений соединительной ткани, поэтому они часто имеют двусторонний характер.
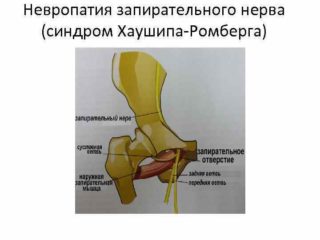
Патология возникает при поражении нерва на разных уровнях, один из них — область ЗК. Это происходит при грыже запирательного отверстия, воспалении ткани лонных костей, когда формируется отек стенок канала.
Синдром протекает в 2 вариантах, что связано с полным или частичным поражением запирательного нерва. Отличия одного варианта от другого выявляют специальными тестами.
Для синдрома характерна боль в паховой области в результате сдавления нерва. Боль усиливается при повышении внутрибрюшного давления во время кашля или из-за тесной одежды, при разгибании, отведении, повороте бедра внутрь. Может нарушаться чувствительность кожи средней и нижней трети внутренней поверхности бедра.
Синдром приводит к нарушению питания мышц внутренней части бедра и ограничению движения.
Топографические особенности канала способствуют распространению гнойных процессов, сдавлению сосудисто-нервного пучка. Однако в целом заболевания встречаются довольно редко.
n. saphenus в сопровождении a. genus descendens с одноименной веной. При нали-
чии двух передних отверстий через верхнее проникает a. genus descendens, а через
нижнее — n. saphenus. Верхнепереднее отверстие в этих случаях находится выше
нижнего на 1,5—2 см. Редко имеются три отверстия; тогда через верхнее и
нижнее или через два верхних идут к коленному суставу ветви a. genus des-
cendens, а через третье выходит n. saphenus (не считая вышеупомянутых отвер-
стий для мышечных ветвей).
A. genus descendens и n. saphenus по выходе из отверстий идут в узкой борозде
между сухожилиями большой приводящей и медиальной широкой мышц. Они
окружены клетчаткой и тесно прилежат к задней стенке футляра портняжной
мышцы. При смещении этой мышцы сосуды и нерв отходят вместе с ней и могут
быть повреждены. Нижнее отверстие гунтерова канала представляет собой ще-
левидный промежуток, который может быть образован различными элементами.
Через этот промежуток в подколенную я м к у входит бедренная артерия и выхо-
дит из ямки подколенная вена. По нашим данным, бедренная артерия крайне
редко выходит в подколенную ямку между сухожилием m. adductor magnus
и бедренной костью ( h i a t u s adductorius). В этих случаях сосуды окружены обиль-
ным слоем клетчатки и непосредственно с костью и сухожилием мышцы не со-
прикасаются. Подколенная артерия чаще всего выходит в щель, образованную
мышечными волокнами m. adductor magnus и m. vastus m e d i a l i s , либо (реже)
между двумя мышечными порциями m. adductor magnus или (еще реже) между
сухожилием m. adductor magnus и m. vastus m e d i a l i s . В некоторых случаях
уровень расположения нижнего отверстия канала совпадает с уровнем перед-
него отверстия в l a m i n a vastoadductoria, а иногда располагается даже выше.
Направление волокон в мышцах помогает правильно ориентироваться при
доступах к бедренным сосудам. Ход волокон портняжной мышцы направлен
сверху вниз и снаружи внутрь. Сухожильные волокна медиальной широкой
мышцы идут сверху вниз и снутри кнаружи, а сухожильные волокна большой
приводящей — сверху вниз. Бедренные сосуды тесно прилегают к стенкам гун-
терова канала и связаны с ними мышечными ветвями. Последние имеют значе-
ние в развитии окольного кровообращения при закупорке бедренной артерии.
Фасциальное влагалище сосудов в каналах приводящих мышц образовано
футлярами мышц, составляющих стенки этих каналов. Переднюю стенку сосу-
дистого влагалища образует задний листок футляра m. sartorius и lamina vasto-
adductoria, наружную — septum intermusculare m e d i a l e , внутреннюю—футляры
mm. adductor longus и magnus (табл. 7, 8, 19). Вокруг сосудов имеется второй
клетчаточный футляр.
Топография запирательного канала и запирательного
сосудисто-нервного пучка
Эта область на передневнутренней поверхности бедра выделена для спе-
циального топографо-анатомического описания вследствие предпринимаемых
здесь нередко оперативных вмешательств на ветвях запирательного нерва, при
доступах к флегмонам малого таза, при переключениях глубокой артерии бедра.
Запирательный канал проходит в наружно-верхнем крае запирательного
отверстия таза. Он имеет направление снаружи внутрь и сзади наперед. Входное

Обнажение срединного и локтевого нервов
на предплечье
Обнажение этих нервов в средней и нижней
третях предплечья производят из одного досту
па через разрез по локтевой борозде, образован
ной медиально локтевым сгибателем кисти, а
снаружи — поверхностным сгибателем пальцев.
Вскрыв над бороздой собственную фасцию, под
наружным краем локтевого сгибателя пальцев
обнажают локтевой нерв. Затем, оттянув по
верхностный сгибатель пальцев кпереди и кна
ружи, обнаруживают срединный нерв, заклю
ченный в фасциальный футляр этой мышцы.
Обнажение наружной подвздошной артерии
Наружная подвздошная артерия проецируется
по линии, проведенной от пупка к середине
паховой связки. Положение больного на спине,
таз слегка приподнят.
Обнажение наружной подвздошной артерии.
1 — п. genitofemoralis (просвечивает сквозь фасцию); 2—
a. iliaca externa, освобожденная от фасциального влагали
ща; 3 — v. iliaca externa (в фасциальном влагалище); 4 —
a. epigastrica inferior; 5 — наружный подвздошный лимфа
тический узел; 6 — апоневроз наружной косой мышцы жи
вота; 7 — fascia iliaca и просвечивающий сквозь нее п. fe-
moralis; 8 — внутренняя косая мышца живота; 9 — попереч
ная мышца живота; 10 — брюшинный мешок, отслоенный и
смещенный кверху; 11 — поперечная фасция; 12 — томсоно-
Следует помнить, что в верхней трети пред
плечья срединный нерв проникает между двумя
головками круглого пронатора, а ниже залегает
между поверхностным и глубоким сгибателями
В нижней трети предплечья не следует делать
разрез строго по проекционной линии, а нужно
отступить в медиальную или латеральную сто
рону. В противном случае образуются фиброз
ные рубцы непосредственно над нервом или
даже спаянные с ним, что создает новую пато
логию наряду с теми тяжелыми последствиями,
к которым приводит ранение самого нерва.
Внебрюшинный доступ по Пирогову. Разрез
кожи, подкожной клетчатки и поверхностной
фасции длиной 12— 15 см производят на 2 см
выше паховой связки и параллельно ей (рис. 152),
не доходя 3 — 4 см до лобкового бугорка;
поверхностные надчревные сосуды пересекают
между двумя лигатурами. По желобоватому
зонду вскрывают апоневроз наружной косой
мышцы живота; нижние края внутренней ко
сой и поперечной мышц живота оттягивают
кверху, причем нередко в наружной части до
ступа их приходится пересекать; обнажают по
перечную фасцию. По зонду вскрывают попе
речную фасцию, оттягивают переходную склад
ку брюшины кверху вместе с семенным кана
тиком. Если нижние надчревные сосуды меша
ют доступу, их пересекают между двумя лига
турами. У внутреннего края подвздошно-пояс-
ничной мышцы выделяют наружную подвздош
ную артерию, заключенную с одноименной ве
ной в общее фасциальное влагалище.
Иглу Дешана подводят под наружную под
вздошную артерию со стороны одноименной
вены проксимальнее нижней надчревной и окру
жающей подвздошную кость артерий.
Обнажение бедренной артерии и бедренного
нерва под паховой связкой
Положение больного на спине со слегка отве
денной и согнутой в коленном суставе конеч
ностью. Разрез кожи, подкожной клетчатки и
поверхностной фасции длиной 8 — 10 см начи
нают на 2 см выше середины паховой связки и
далее ведут по проекционной линии, идущей от
середины паховой связки к tuberculum adducto-
rium внутреннего надмыщелка бедра. По жело
боватому зонду, введенному через anulus saphe-
nus, рассекают поверхностный листок широкой
ОПЕРАТИВНЫЕ ДОСТУПЫ К АРТЕРИЯМ И НЕРВАМ
НИЖНЕЙ КОНЕЧНОСТИ
Бедренная артерия, бедренная вена и бедренный нерв
Верхняя треть бедра
Сосудисто-нервный пучок проходит в бедренном треугольнике. В верхней половине треугольника сосуды и нерв лежат в подвздошно-гребенчатой ямке. Вена занимает медиальное положение, артерия – латеральнее вены, нерв занимает самое латеральное положение.
В нижней половине треугольника бедренного нерва как такового уже не существует, сосуды сопровождаются его конечной ветвью – подкожным нервом, лежащим кнаружи от артерии; бедренная вена у вершины бедренного треугольника лежит значительной частью позади артерии.
Средняя треть бедра
Бедренные сосуды с подкожным нервом располагаются в бедренной борозде, которую образуют медиальная широкая мышца бедра и длинная приводящая мышца, спереди борозда прикрыта портняжной мышцей. Элементы пучка располагаются таким образом, что вена лежит почти целиком позади артерии, а нерв примыкает к артерии снаружи.
Нижняя треть бедра
Сосудисто-нервный пучок проходит в приводящий канал. Взаимное расположение элементов: нерв проходит спереди, артерия лежит глубже (кзади от нерва), вена – еще глубже и кзади от артерии. Подкожный нерв покидает канал через переднее отверстие канала, сосуды – через нижнее отверстие.
Таким образом, бедренный сосудисто-нервный пучок, выйдя из-под паховой связки через лакуны, сначала попадает в бедренный треугольник, далее в бедренную борозду и затем через канал приводящих мышц попадает в подколенную ямку.
Бедренная артерия и вена проецируются по линии, соединяющей точку на границе между средней и медиальной третью паховой связки с задним краем медиального мыщелка бедренной кости. Конечность при определении данной проекции необходимо согнуть в коленном и тазобедренном суставах и ротировать кнаружи.
Бедренный нервпроецируется на переднюю поверхность бедра на границе наружной и средней трети паховой связки.
Седалищный нерв, артерия, сопровождающая седалищный нерв с венами
Верхняя треть бедра
Седалищный нерв в проксимальной части верхней трети лежит под широкой фасцией бедра в промежутке между нижним краем большой ягодичной мышцы и наружным краем двуглавой мышцы; в дистальной – прикрыт двуглавой мышцей.
Средняя треть бедра
Нерв располагается под длинной головкой двуглавой мышцы на задней поверхности большой приводящей мышцы.
Нижняя треть бедра
Нерв располагается между полусухожильной и полуперепончатой мышцами (медиально) и двуглавой мышцей (латерально), на задней поверхности большой приводящей мышцы.
Седалищный нервпроецируетсяпо вертикальной линии от точки, расположенной на середине расстояния между задним краем большого вертела и седалищным бугром, к точке на середине ширины подколенной ямки.
Большая подкожная вена бедра проецируется по линии, идущей от заднего края медиального мыщелка бедра кверху до точки, расположенной на границе медиальной и средней трети паховой складки.
Наружный кожный нерв бедра – точка его выхода находится медиальнее и ниже передней верхней ости подвздошной кости. Это соответствует желобку между портняжной мышцей и мышцей, напрягающей широкую фасцию бедра.
Задний кожный нерв бедра – место выхода проецируется на середине ягодичной складки.
3.12 Топографическая анатомия подколенной ямки (fossa poplitea)
На задней поверхности колена после удаления подколенной фасции выявляется углубление ромбовидной формы – подколенная ямка.
Границы подколенной ямки следующие:
ü сверху и латерально – сухожилие двуглавой мышцы бедра;
ü сверху и медиально – сухожилия полуперепончатой мышцы и лежащей более поверхностно полусухожильной мышцы;
ü снизу и латерально – латеральная головка икроножной мышцы с располагающейся под ней подошвенной мышцей;
ü снизу и медиально – медиальная головка икроножной мышцы.
Дно подколенной ямки образуют:
ü planum popliteum – треугольная площадка на бедренной кости, ограниченная расходящимися губами шероховатой линии;
ü задняя часть сумки коленного сустава с укрепляющей ее косой дугообразной связкой (lig. popliteum obliquum);
ü подколенная мышца (m. popliteus).
Подколенная ямка заполнена жировой клетчаткой, в которой проходят сосуды, нервы и лимфатические узлы.
Основной сосудисто-нервный пучок представлен подколенными артерией и веной (попадают в ямку через приводящую щель из канала Грубера), большеберцовый нерв (является одной из двух конечных ветвей седалищного нерва).
Топография СНП: наиболее поверхностно, по срединной линии, проходит n. tibialis, глубже и медиально от него лежит v. poplitea, а еще глубже и кнутри, ближе всего к кости a. poplitea.
Ветви подколенной артерии, отходящие в пределах подколенной ямки: верхние медиальная и латеральная коленные, средняя коленная, нижние медиальная и латеральная коленные артерии (участвуют в формировании артериальной коленной суставной сети).
Проекция сосудисто-нервного пучка: по линии, соединяющей верхний и нижний углы подколенной ямки.
В ямке выделяют 3 группы лимфатических узлов:
1) Глубокая группа (прилежат сзади к капсуле коленного сустава.
2) Средняя группа (узлы, лежащие по ходу подколенных сосудов).
3) Поверхностная группа (лежат непосредственно под собственной (подколенной) фасцией.
Внутренний отдел подколенной ямки переходит в углубление, называемое жоберовой ямкой (через эту ямку нередко осуществляется оперативный доступ к сосудам подколенной ямки). Ямку ограничивают следующие образования: спереди – сухожилие большой приводящей мышцы, сзади – сухожилия полусухожильной, полуперепончатой и тонкой мышц, сверху – край портняжной мышцы, снизу – медиальная головка икроножной мышцы и внутренний мыщелок бедренной кости.
Пути распространения гнойных затеков из подколенной ямки:
1) В заднее фасциальное ложе бедра по ходу седалищного нерва, далее сообщается с клетчаткой ягодичной области и малого таза.
2) На переднемедиальную поверхность бедра в приводящий канал и далее в клетчатку в области бедренного треугольника по ходу бедренных сосудов.
3) На заднюю поверхность голени в канал Грубера по ходу основного СНП подколенной ямки.
4) В переднее фасциальное ложе голени по ходу передней большеберцовой артерии через отверстие в межкостной мембране.
5) В наружное фасциальное ложе голени по ходу общего малоберцового нерва.
Читайте также:


