Застойный диск зрительного нерва этиология патогенез стадии


Содержание:
- 1 КОД ПО МКБ-10
- 2 ЭПИДЕМИОЛОГИЯ
- 3 КЛАССИФИКАЦИЯ
- 4 ЭТИОЛОГИЯ
- 5 ПАТОГЕНЕЗ
- 6 КЛИНИЧЕСКАЯ КАРТИНА
- 7 ДИАГНОСТИКА
- 7.1 Анамнез
- 7.2 Инструментальные методы исследования
- 7.3 Дифференциальная диагностика
- 7.4 Показания к консультации других специалистов
- 7.5 Пример формулировки диагноза
- 8 ЛЕЧЕНИЕ
- 8.1 Примерные сроки нетрудоспособности
- 9 ПРОГНОЗ
Застойный диск зрительного нерва (ЗДЗН) клинический признак повышенного внутричерепного давления, внутричерепной гипертензии.
Нормальными значениями спинномозгового давления при измерении стандартной методикой путём спинномозговой пункции считают 120-150 мм. Повышение внутричерепного давления может выступить в результате объёмного процесса, частично занимающего пространство черепа, или при утолщении костей черепа; в результате отёка и набухания ткани мозга (локального или диффузного); при нарушении тока ликвора либо внутри желудочковой системы (окклюзионная, или закрытая гидроцефалия), либо по арахноидальным грануляциям (открытая гидроцефалия), или при нарушении резорбции при затруднении венозного оттока интра- или экстракраниально; в результате повышения продукции ликвора. Возможна комбинация различных механизмов развития внутричерепной гипертензии при воздействии одного этиологического фактора. Необходимо помнить, что факт отсутствия ЗДЗН не равнозначен отсутствию внутричерепной гипертензии.
Н47.1. Отёк диска зрительного нерва неуточнённый.
Н47.5. Поражения других отделов зрительных путей.
Среди заболеваний ЦНС наиболее частой причиной развития застойного ДЗН служат опухоли головного мозга (64% случаев).
В клинической практике применяют различные градации степени развития ЗДЗН.
По классификации А. Я. Самойлова выделяют:
-
начальный отёк:
стадию максимального отёка:
Е.Ж. Трон определил следующие стадии развития ЗДЗН:
- начальный ЗДЗН;
резко выраженный ЗДЗН;
- стадию перехода в атрофию.
Им также был выделен осложнённый ЗДЗН - вариант развития ЗДЗН в сочетании с признаками непосредственного воздействия патологического процесса на зрительный путь.
N. Miller приводит классификацию, предложенную Hoyt. Knight.
По их мнению, следует различать четыре стадии развития ЗДЗН:
-
раннюю;
стадию полного развития;
стадию хронического отёка;
Н. М. Елисеева. И. К. Серова выделяют следующие стадии развитии ЗДЗН:
- начальный ЗДЗН;
умеренно выраженный ЗДЗН;
стадия обратного развития;
- вторичная атрофия Д3Н.
Наиболее частыми причинами внутричерепной гипертензии служат различные патологические процессы в полости черепа и спинном мозге:
-
объёмные образования головного и спинного мозга: опухоли, внутримозговые, субдуральные, индуральные гематомы и субарахноидальные кровоизлияния, отёк мозга: артериовенозные мальформации; абсцессы: паразитарные заболевания;
блокада желудочковой системы мозга: окклюзионная гидроцефалия (стеноз водопровода мозга врождённого, воспалительного или опухолевого генеза), синдром Арнольда-Киари;
нарушение продукции/резорбции ликвора: открытая гидроцефалия (арезорбтивная водянка), повышение венозного давления (артериосинусные соустья, артериовенозные мальформации), тромбоз синусов головного мозга, воспалительные заболевания мозговых оболочек; синдром идиопатической доброкачественной внутричерепной гипертензии;
врождённое утолщение и деформация костей черепа;
Среди причин, вызывающих внутричерепную гипертензию, на первое место выходят опухоли головного мозга. Нет прямой зависимости между размерами опухоли и скоростью развития ЗДЗН. В то же время чем ближе опухоль располагается к путям ликворооттока, к синусам головного мозга, тем быстрее появляется ЗДЗН.
В отличие от опухолей головного мозга, при черепно-мозговой травме и артериальных аневризмах офтальмоскопические изменения развиваются весьма быстро — в течение первых нескольких суток или даже часов от начала заболевания или момента травмы. Это результат быстрого, порой молниеносного повышения внутричерепного давления.
Патогенез ЗДЗН в настоящее время до конца не изучен. На основании экспериментальных исследований, проведённых M.S. Hayreh, S.S. Hayreh, M. Tso, были выделены следующие аспекты патогенеза развития ЗДЗН: повышение внутричерепного давления приводит к повышению давления в подоболочечном пространстве зрительного нерва, что, в свою очередь, вызывает повышение тканевого давления в зрительном нерве, замедление аксоплазматического тока в нервных волокнах. Аккумуляция аксоплазмы приводит к отёку аксонов. Условие для образовании ЗДЗН — наличие функционирующего зрительного волокна. При гибели зрительного волокна, например при его атрофии, отёк его невозможен.
Выраженность ЗДЗН в большинстве случаев отражает степень повышения внутричерепного давления. Скорость развития ЗДЗН во многом зависит от скорости развития внутричерепной гипертензии — следовательно, и от причины, вызвавшей её.
В большинстве своём ЗДЗН довольно поздний клинический симптом опухолевого процесса. У детей более раннего возраста, а также у пожилых пациентов, ЗДЗН развиваются в значительно более позднем периоде заболевания. Это объясняют большей резервной ёмкостью кравновертебрального содержимого в результате увеличения размера головы детей, у пожилых пациентов по причине атрофического процесса в структурах головного мозга.
Обычно ЗДЗН развивается одновременно на обоих глазах и относительно симметрично.
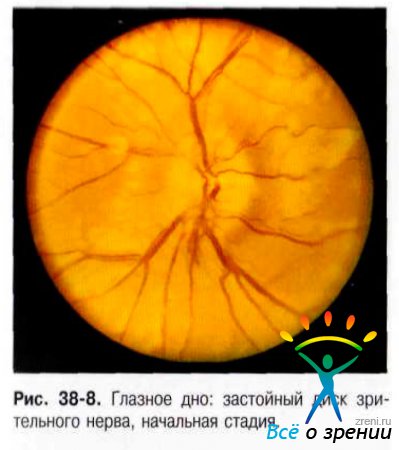
Наиболее сложна для диагностики ранняя, или начальная, стадия ЗДЗН. Она характеризуется нечеткостью границ и рисунка диска, нечеткостью рисунка перипапиллярных ретинальных нервных волокон (рис. 38-8).
Исчезновение венного пульса на ЦВС некоторые авторы оценивают как ранний признак застойного ДЗН. Однако следует иметь в виду, что, по данным S.K. Lorentzen и В. Е. Levin, спонтанный венный пульс в норме можно определить, только в 80% случаев. Венный пульс можно обнаружить при внутричерепном давлении, равном 200 мм вод.ст. и ниже, а его исчезновение происходит при давлении 200-250 мм вод. ст.
Относительность этого симптома становится очевидной, если учесть, что нормальным внутричерепным давлением считают 120-180 мм вод.ст., при этом как в норме, так и при внутричерепной патологии возможны довольно значительные суточные колебания внутричерепного давления.
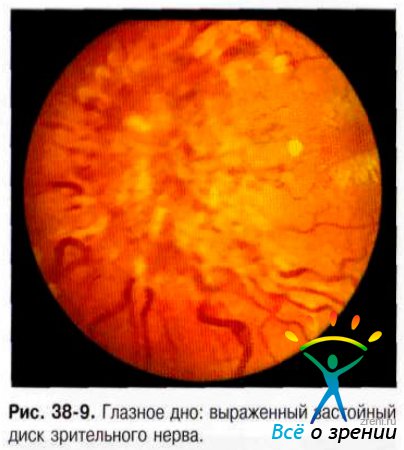
В стадии выраженного ЗДЗН отмечают полнокровие и расширение вен сетчатки, их извитость (рис. 38-9).
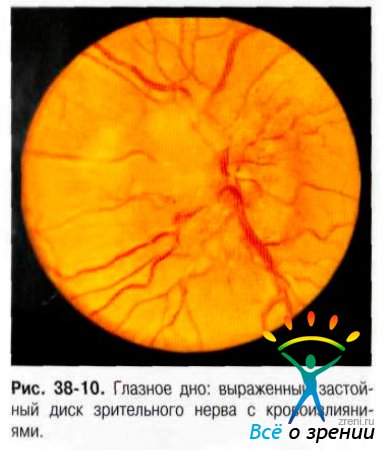
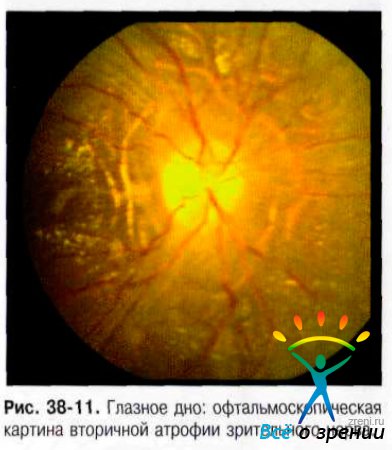
Всё вышесказанное относится к зрительным нарушениям у пациентов в результате развития ЗДЗН как такового, без привнесённых факторов, обусловленных патологическими процессами в полости черепа.
Важны данные о неврологических заболеваниях, черепно-мозговых травмах, воспалительных заболеваниях головного мозга, симптомах, характерных для внутричерепной гипертензии.
-
Определение остроты и поля зрения.
УЗИ зрительного нерва.
ЗДЗН — довольно грозный диагноз, при котором следует в первую очередь исключить патологию в полости черепа. По этой причине необходимо различать ЗДЗН и псевдозастойный диск, при котором офтальмоскопическая картина напоминает ЗДЗН. но обусловлена она врождённой аномалией строения диска, которая часто сочетается с аномалией рефракции; нередко её обнаруживают ещё в детском возрасте. Один из дифференциально-диагностических признаков - стабильное состояние офтальмоскопической картины при псевдозастойном ДЗН в процессе динамического наблюдения за пациентом, в том числе и на фоне медикаментозной терапии. К сожалению, при аномалии ДЗН с избыточной глиальной тканью на диске спонтанный пульс не может служить дифференциально-диагностическим признаком при офтальмоскопии, поскольку он, как правило, не виден.
Проведение ФАГ глазного дна области ДЗН также приводит к уточнению диагноза. Было показано, что у пациентов с псевдозастойным ДЗН отсутствуют нарушения гемодинамики, экстравазальный выход флюоресцеина на диске и патологическая остаточная флюоресценция ДЗН, присущая отёчному диску.
Друзы ДЗН, особенно скрытые, также могут имитировать ЗДЗН. При других появляется неравномерная флюоресценция ДЗН, а в фазе остаточной флюоресценции обнаруживают их повышенное свечение в виде круглых образований.
Помимо динамического наблюдения за пациентом, можно использовать также неинвазивные методы диагностики, как квантитативная папиллометрия или лазерная ретинотомография.
Исследование на гейдельбергском лазерном ретинотомографе (HRT-II) относят к тем современным неинвазивным методам, которые позволяют с высокой точностью определить не только наличие отёка ДЗН, но и проследить динамику его развития.
Этому методу исследования достойную альтернативу составляют УЗИ Д3Н и КТ.
УЗИ представляет интерес как наиболее доступный в повседневной практике метод исследования. Друзы лиска чётко определяют в виде проминирующих гипер экзогенных образований в области локализации ДЗН. При КТ также довольно чётко определяют участки повышенного сигнала в области ДЗН.
При обнаружении ЗДЗН необходима консультация невропатолога, нейрохирурга
Застойный ДЗН признак внутричерепной гипертензии.
Лечение заключается в устранении причины, вызвавшей застой ДЗН. Терапию проводят в соответствии с рекомендациями невролога или нейрохирурга.
Сроки нетрудоспособности зависят от заболевания, вызвавшего внутричерепную гипертензию.
Прогноз зависит от причины, вызвавшей заболевание.
Застойный диск зрительного нерва – это невоспалительный отек диска зрительного нерва, вызванный, как правило, повышением внутричерепного давления.
Застойный диск зрительного нерва – этиология и патогенез
Этиология. Заболевания центральной нервной системы с повышением внутричерепного давления (опухоли головного мозга, арахноидиты, абсцессы, менингиты, паразитарные заболевания), гипертоническая болезнь, атеросклероз, сифилис и туберкулез головного мозга, мозговые кровоизлияния, огнестрельная и тупая травма черепа, деформация костей черепа (башенный череп, дизостоз костей черепа), заболевания крови, гипотония глаза, опухоль орбиты. Застойный диск при опухолях спинного мозга наблюдается очень редко.
Патогенез. Предложены следующие теории патогенеза застойного диска: воспалительная, дисциркуляционная (развитие застойного диска вследствие нарушения кровообращения), транспортная (развитие застойного диска при повышении давления спинномозговой жидкости на зрительный нерв) и ретенционная. Последняя является в настоящее время наиболее признанной. В соответствии с ней застойный диск вызывается задержкой тканевой жидкости, в норме свободно оттекающей в полость черепа. При повышении внутричерепного давления складка твердой мозговой оболочки перемещается и прижимает зрительный нерв к подлежащим костям. Он сдавливается по окружности, вследствие чего блокируется отток тканевой жидкости по зрительному нерву. Это приводит к отеку, который может увеличиваться в связи с развитием венозного стаза.
Застойный диск зрительного нерва – клиническая картина
Вначале диск несколько гиперемирован, границы его нечеткие, вены умеренно расширены. Чаще всего отек занимает ограниченный участок диска. Затем отек увеличивается и распространяется на область сосудистой воронки, степень выстояния диска над уровнем сетчатки возрастает. Вены становятся расширенными и извитыми, артерии суживаются. При выраженной клинической картине диск зрительного нерва значительно увеличен в размере, промини– рует в стекловидное тело, границы его не определяются. Нарастающему отеку диска сопутствуют резкр расширенные и извитые вены, узкие артерии, иногда кровоизлияния и плазморрагии в виде белых пятен на прилежащей сетчатке. При длительном существовании застойного диска наблюдается постепенный переход его в атрофию. Застойный диск обычно двусторонний при этом может быть неравномерное их развитие.
Иногда застойный диск бывает односторонним. Это обычно связано с опухолью орбиты или травматической гипотонией глазного яблока.
Зрительные функции при застойном диске длительное время остаются нормальными. Изменение их связано с развитием атрофии зрительного нерва, когда–острота зрения начинает снижаться и сужаются границы поля зрения. Однако застойный диск всегда сопровождается увеличением размеров слепого пятна.
По особенности клинического течения выделяют осложненный застойный диск. Он развивается в случаях, когда патологический процесс, вызвавший повышение внутричерепного давления, оказывает еще и прямое действие на один из участков зрительного пути. При осложненных застойных дисках наблюдаются атипичные изменения поля зрения (гемианопические дефекты), сочетание высокой остроты зрения с резко суженным полем зрения, значительная разница в остроте зрения обоих глаз, резкое понижение остроты зрения, возникающее до появления атрофии, развитие атрофии одного диска при двусторонних застойных явлениях.
Ниже приводится описание основных клинических форм застойного диска.
Застойный диск при опухолях головного мозга обусловлен повышением внутричерепного давления и нередко непосредственным влиянием опухоли на зрительные пути. При злокачественных опухолях застойный диск чаще возникает в более ранние сроки, чем при доброкачественных.
Застойный диск при опухолях головного мозга обычно бывает двусторонним, при этом степень развития его на обоих глазах примерно одинакова. Иногда застойный диск в одном глазу выражен резче, чем в другом; встречается развитие застойного диска только на одном глазу Неодинаковое развитие застойных дисков на обоих глазах и односторонний застойный диск не отражают локализацию опухоли. Нередко при опухолях головного мозга на диске зрительного нерва и в окружающей его сетчатке наблюдаются кровоизлияния, вызванные венозным застоем и отеком.
Застойный диск при опухолях головного мозга и длительном течении приводит к резкому понижению остроты зрения вследствие атрофии зрительного нерва. Скорость развития атрофии зависит от локализации и характера опухоли.
Одним из характерных симптомов при опухолях головного мозга является осложненный застойный диск. Отдельные его формы протекают различно. Течение более благоприятное, если основной патологический процесс воздействует на центральный нейрон зрительного пути. В этих случаях атрофия зрительного нерва и резкое понижение зрительных функций наблюдаются лишь при длительном течении процесса. При воздействии патологического процесса на периферический нейрон зрительного пути атрофия зрительного нерва и связанное с ней резкое понижение остроты зрения наблюдаются чаще и развиваются быстрее, чем при неосложиенном застойном диске.
Застойный диск при абсцессах головного мозга возникает также вследствие повышения внутричерепного давления и большей частью выражен слабее, чем при опухоли. Характерны быстрое развитие отека диска зрительного нерва и кровоизлияния. Исходы в атрофию зрительного нерва наблюдаются редко.
Застойный диск при сифилисе головного мозга чаще развивается при гуммозной и менингеальной формах, реже – сосудистой и бывает, как правило, двусторонним. Гумма головного мозга, так же как и опухоль, вызывает повышение внутричерепного давления и поэтому приводит к развитию застойного диска. Локализация гуммы в затылочной, теменной и височной долях приводит к развитию осложненного застойного диска с гомонимной гемианопсией.
При менингеальной форме застойный диск наблюдается почти исключительно в случаях базилярного гуммозного менингита. Для него характерно раннее развитие.
Застойный диск при туберкулезных заболеваниях головного мозга (туберкулезном менингите или туберкулемах) развивается вследствие повышения внутричерепного давления. Динамика застойного диска соответствует течению туберкулезгюго менингита. Рецидивы менингита приводят снова к появлению застойного диска. Застойный диск при туберкулезном менингите обычно слабо выражен, нередко имеет ремит– тирующее течение, явления застоя то убывают, то нарастают. Иногда наблюдается полное обратное развитие застойного диска с последующим его рецидивом.
Туберкулемы оказывают влияние, аналогичное опухоли, и могут привести к развитию резко выраженного застойного диска. Особенно это наблюдается при туберкулемах мозжечка, сопровождающихся развитием окклюзионной водянки.
Застойный диск при серозном менингите развивается довольно часто. В большинстве случаев выражен нерезко. Обычно наблюдаются начальные застойные диски с отеком ткани только по краю и с небольшим расширением вен. При арахноидитах отмечается малая динамичность отека, даже при длительном течении офтальмоскопическая картина не изменяется. Исключение представляют арахноидиты задней черепной ямки, которые в связи с развитием окклюзионной водянки могут сопровождаться резко выраженным застойным диском. Застойный диск на почве арахноидита часто сопровождается кровоизлияниями в ткань диска и окружающую сетчатку.
В отличие от опухоли головного мозга застойный диск при цистицеркозе реже переходит в атрофию зрительного нерва. В случаях отмирания цистицерка и его обызвествления наступает снижение внутричерепного давления и обратное развитие процесса. Аналогично развитие застойного диска и при эхинококкозе головного мозга. Иногда при паразитарных кистах головного мозга возникает осложненный застойный диск.
Застойный диск вследствие кровоизлияния в головной мозг чаще возникает при субарахноидальном кровоизлиянии. Обычно при этом застойный диск нерезко выражен и развивается в раннем периоде заболевания.
Застойный диск при гипертонической болезни и заболеваниях почек возникает вследствие повышения внутричерепного давления. При этом могут отмечаться также изменения в сетчатке, по иногда их не бывает. В этих случаях не исключается возможность развития застойного диска вследствие опухоли головного мозга.
Застойный диск зрительного нерва – диагноз
Диагноз основывается на клинической картине заболевания, а также результатах неврологического, рентгенологического и флюоресцентно–ангиографических исследований. В клинике гипертензионного синдрома застойный диск не является ранним симптомом. Нередко опухоли головного мозга могут протекать без его развития. При осложненном застойном диске форма гемианопсии позволяет определить локализацию опухоли. Дифференциальный диагноз проводят с невритом и псевдоневритом. От неврита застойный диск в начальной стадии заболевания отличается сохранностью зрительных функций и наличием частичного или полного краевого отека диска зрительного нерва. Псевдоневрит представляет собой аномалию развития диска и обычно сопровождается аномальным ходом сосудов с атипичным разветвлением и образованием сетки сосудов на поверхности диска. Разница в калибре артерий и вен незначительна. Длительное наблюдение за динамикой клинической картины в ряде случаев способствует установлению правильного диагноза.
Застойный диск зрительного нерва – лечение
Лечение направлено прежде всего на устранение причины, вызвавшей застойный диск. При опухолях головного мозга лучше оперировать в тот период, когда острота зрения не понижена и поле зрения нормальное. Если имеется значительное снижение зрительных функций, то в целях сохранения зрения нейрохирургическое вмешательство необходимо провести возможно быстрее.
Показаниями к хирургическому вмешательству являются: понижение остроты зрения до 0,4 и более, прогрессирующее сужение поля зрения, резко выраженное сужение поля зрения даже при хорошей остроте зрения, начинающаяся атрофия зрительного нерва. При отчетливо выраженной атрофии зрительного нерва в сочетании с явлениями застоя и низкими зрительными функциями необходимо срочное хирургическое вмешательство.
При осложненном застойном диске, вызванном воздействием опухоли на периферический нейрон зрительного пути, показана срочная радикальная операция. Желательно также не медлить с хирургическим вмешательством при воздействии опухоли на центральный нейрон зрительного пути. После своевременной операции у этих больных наблюдается частичное обратное развитие гемнанопсии.
В период обследования и перед операцией проводят и дегидратационную терапию с целыо уменьшения давления на нервные волокна, что может иногда предотвратить их атрофию. Назначают внутривенные вливания 40% раствора глюкозы по 20 мл (15–20 вливаний), внутрь диакарб по 0,25 г 2 раза в день или 50% раствор глицерина с аскорбиновой кислотой и фруктовым сиропом по 150–180 мл в течение недели 1 раз в день.
В послеоперационном периоде для стимуляции зрительных функций назначают внутривенные вливания 1% раствора никотиновой кислоты по 1 мл (можно вместе с глюкозой) ежедневно, 10–15 вливаний на курс; внутримышечные инъекции витамина B1 и В12, переливания крови. После удаления доброкачественных опухолей назначают биогенные стимуляторы (экстракт алоэ жидкий для инъекций и др.) по 1 мл ежедневно, 30 инъекций на курс. После удаления злокачественных опухолей биостимуляторы не назначают.
При застойном диске вследствие абсцесса головного мозга лечение только хирургическое. В случаях застойного диска на почве сифилиса головного мозга показана энергичная специфическая терапия (см. Сифилис глаза и его придатков). Если наблюдается атрофия зрительного нерва после застойного диска, то применяют обычно йодистые препараты. В случаях неэффективности медикаментозного лечения при гуммах головного мозга показано хирургическое вмешательство. При застойном диске, вызванном туберкулезным менингитом и гранулемами, применяют стрептомицин, ПЛСК, фтивазид, биомицин (см. Туберкулез глазной). При гранулемах головного мозга показано хирургическое вмешательство.
Лечение серозных менингитов с застойными дисками в остром периоде медикаментозное.
Применяют внутривенные вливания 40% раствора гексаметилен– тетрамина по 5 мл с 15–20 мл 40% раствора глюкозы, антибиотики (бензилпенициллина натриевую соль по 200 000–300 000 ЕД 3–4 раза в день и др.), повторные люмбальные пункции. Операцию проводят при образовании спаек, приводящих к затруднению циркуляции спинномозговой жидкости и развитию окклюзионной водянки.
Лечение застойного диска при паразитарных кистах головного мозга только хирургическое.
При застойном диске на почве гипертонической болезни наряду с лечением основного заболевания показаны люмбальные пункции для понижения внутричерепного давления. Их можно проводить лишь с учетом общего состояния больного и после консультации с терапевтом и невропатологом.
Прогноз всегда серьезный для жизни и зрительных функций. Своевременное и рациональное лечение до начала атрофии зрительного нерва предупреждает слепоту. При выраженной атрофии зрительного нерва прогноз неблагоприятный. Застойные диски при гипертонической болезни имеют плохое прогностическое значение.
Информация для специалистов
Дифференциальная диагностика застойного диска зрительного нерва
- ретробульбарный неврит (чаще односторонний процесс, ухудшение зрительных функций, дискомфорт, боли в глазу, усиливающиеся при движениях, диск зрительного нерва отечный, отрицательная динамика);
- претромбоз/тромбоз ЦВС (чаще односторонний, улучшение зрения к вечеру, на больном глазу возможна офтальмогипертензия, диск зрительного нерва отечный, при периметрии возможны относительные скотомы или концентрическое сужение, отрицательная динамика);
- передняя ишемическая оптическая нейропатия;
- компрессионная оптическая нейропатия;
- токсическая оптическая нейропатия;
- синдром Фостера—Кеннеди;
- псевдозастойный ДЗН (миопия, скрытая гиперметропия, нет изменений при периметрии и тонометрии, отсутствие динамики);
- друзы ДЗН;
- атрофия ДЗН;
Жалобы
Данные жалобы являются по своей сути симптомами внутричерепной гипертензии (ВЧГ), а не симптомами застойного диска зрительного нерва (ЗДЗН).
Самый частый симптом (редко отсутствует при ВЧГ), может появляться в любое время суток, но доставляет больше беспокойства при пробуждении, или прерывает сон под утро; усиливается при движении, наклоне, кашле или другом типе маневра Вальсальвы; могут быть генерализованными или локальными; к врачу, как правило, приводит боль усиливающаяся в течение 6 недель; пациенты, страдавшие головными болями ранее, могут сообщать об изменении их характера.
Возникает при тяжелых формах. Может облегчить головную боль, может появляться без боли или перед болью. Следующей ступенью после тошноты и рвоты является нарушения сознания.
От легких до тяжелых форм; внезапные существенные нарушения являются симптомом поражения ствола мозга с тениториальным или мозжечковым вклинением и требуют неотложных действий.
Чаще отсутствуют, но возможны: преходящее помрачение зрения в течение нескольких секунд (бледность красок, как правило в обоих глазах, особенно при переходе из горизонтального положения в вертикальное или мерцание, как будто быстро включается и выключается освещение). Могут встречаться нечеткость зрения, сужение поля зрения и нарушение цветовосприятия. Иногда, при параличе шестого черепно‐мозгового нерва или его натяжении над пирамидой, встречается диплопия. Острота зрения сохраняется хорошей за исключением поздних стадий заболевания.
Эпидемиология
Застойный диск зрительного нерва встречается не у всех пациентов с внутричерепной гипертензией. У детей он встречается очень редко, особенно в младенческом возрасте (это обусловлено открытыми родничками, которые компенсируют повышение давления). Но у всех пациентов с ЗДЗН в первую очередь следует подозревать внутричерепное новообразование до тех пор пока не доказана иная причина.
Повторное повышение внутричерепного давления (ВЧД) может протекать без застойного диска из‐за глиального рубцевания диска во время первого эпизода.
Застойный ДЗН иногда обнаруживается при обычном обследовании бессимптомного пациента. В этих случаях необходимо расспросить о принимаемых препаратах, наличии черепно‐мозговых травм в анамнезе.
Этиология
Термин застойный диск зрительного нерва часто неверно употребляется при описании отечного зрительного нерва, обусловленного инфекцией, воспалением или инфильтрацией самого диска. В этих случаях ухудшение зрительных функций наступает в самом начале заболевания, а при ЗДЗН — на последних стадиях. Термин уместен, если сама внутричерепная гипертензия является следствием инфекции, воспаления или инфильтрации. Причиной застойный диска зрительного нерва является внутричерепная гипертензия. Другими словами ЗДЗН — один из симптомов внутричерепной гипертензии, наряду с головной болью, тошнотой, рвотой и нарушением сознания, который в большинстве случаев является двусторонним (за исключением случаев выраженной гипотонии на одном глазу или синдрома Фостера—Кеннеди).
Внутричерепная гипертензия подразделяется на четыре вида:
- паренхиматозная — развивается в следствии объемных внутричерепных процессов: опухолей, гематом, абсцессов головного мозга и т.д., травматического отека головного мозга, общей интоксикации нейротоксинами экзогенного или эндогенного происхождения;
- сосудистая — развивается в следствии сосудистых заболеваний головного мозга: церебральный тромбоз, тромбоз верхнего сагиттального синуса, мастоидит с тромбозом поперечного или сигмовидного синуса; экстрацеребральных сосудистых заболеваний: гипертонические энцефалопатии в случаях злокачественной гипертензии любой этиологии, гломерулонефрит, эклампсия и т.д., затруднение церебрального венозного оттока при застойной сердечной недостаточности, синдроме верхней полой вены, объемных внутригрудных процессах или повреждениях;
- вызванная нарушением динамики спинномозговой жидкости — развивается в следствии обструкции путей циркуляции ликвора при опухолях, гематомах, сужение сильвиева водопровода, инфекции; нарушения всасывания ликвора при остром менингите, субарахноидальном кровоизлиянии, карциноматозном менингите, саркоидозе;
- идиопатическая — диагностическими критериями являются: симптомы повышенного внутричерепного давления (головная боль, отек диска зрительного нерва, давление ликвора больше 25 см водного столба), но при этом состав ликвора нормальный, отсутствуют топические неврологические симптомы, отсутствуют подозрения на внутричерепной венозный тромбоз, а компьютерная или магнитно‐резонансная томография показывает нормальную структуру черепа и головного мозга).
Обследование пациента с застойным диском зрительного нерва
Помимо уточнения неврологических проблем (характера головной боли и истории развития заболевания, наличия в анамнезе эпизодов лихорадки) необходимо следующее:
- оценка моторики глазного яблока и проведение cover‐test при взгляде прямо и в крайних положениях глаз в восьми точках (паралич отводящего нерва может сочетаться с ВЧГ), проверить наличие болезненности при движениях;
- оценка зрачковых реакций (относительный афферентный зрачковый дефект, как правило, отсутствует так как зрительные функции не страдают до начала атрофии ДЗН, но необходимо помнить о жалобах, описанных выше);
- оценка остроты зрения, цветовой чувствительности, рефрактометрия (выявление скрытой гиперметропии и разницы в рефракции над диском);
- периметрия (искать концентрическое сужение, скотомы);
- тонометрия (обратить внимание на асимметрию ВГД);
- бинокулярная офтальмоскопия в динамике с фотографированием глазного дна для объективизации динамического наблюдения;
- УЗИ орбит (выявление орбитальных причин отека, друз ДЗН, измерение толщины зрительного нерва и проминенции диска зрительного нерва);
Классификация застойного диска зрительного нерва по стадиям
При застойном диске зрительного нерва может быть выделено несколько стадий в соответствие со шкалой Фризена (шкала составлена на основании исследования, проведенного с использованием фотографирования глазного дна и показавшего хорошую воспроизводимость между различными наблюдателями; специфичность колебалась от 88% до 96%, чувствительность между 93% и 100%; результаты были более точными при обследовании в бескрасном свете).
Нормальный ДЗН с носовой и височной границами, размытыми вышележащими пучками нервных волокон в обратной пропорции к диаметру диска (небольшая размытость при большом диске, и наоборот). Расположение околодисковых пучков нервных волокон строго радиальное, без извилистости расходящихся аксонов. Размытость верхней и нижней границ не принимается во внимание из‐за большого числа вариантов нормы. В редких случаях, главные сосуды могут быть прикрыты вышележащими нервными волокнами на границе диска, как правило, в верхнем полюсе. 
Застойный ДЗН 0 и 1 стадии
Избыточная (по отношению к диаметру диска) стушеванность носовой границы диска зрительного нерва, с нарушением нормального радиального расположением пучков нервных волокон. Височная часть остается в норме, по крайней мере в пределах папилломакулярного сектора. Эти изменения приводят к образованию тонкого сероватого гало по окружности диска зрительного нерва, височная сторона ДЗН не затронута отеком /отек в виде буквы С/, экскавация четко определяется (как правило, лучше всего оценивается при малом увеличении и непрямой офтальмоскопии).
Появляется проминенция носовой части ДЗН и размытость височного края. Гало окружает диск полностью. Концентрические или радиальные ретинохороидальные складки могут появиться уже на этом этапе. Экскавация все еще четко определяется. 
Застойный ДЗН 2 и 3 стадии
Появляется проминенция височной границы и явное увеличение диаметра ДЗН. Проминирующие границы перекрывают один или несколько сегментов крупных ретинальных сосудов (сосуды утопают в отечной ткани), либо становятся невидны в том месте где они, изгибаясь, покидают диск. Гало имеет расширяющийся внешний бахромчатый край. Экскавация может быть сглажена.
Проминенция всего ДЗН в комбинации со сглаживанием экскавации или ее сдавлением до размеров щели, или с частичным погружением крупных сосудов в отечную ткань не только на краю, но и на поверхности диска. 
Застойный ДЗН 4 и 5 стадии
Увеличение проминенции диска превосходит расширение его диаметра. ДЗН представляет относительно гладкий куполообразный выступ с узким и нечетко отграниченным гало. Сосуды резко изгибаются, взбираясь на крутой подъем, частично или полностью погружаются в отечную ткань по всей поверхности диска.
1 и 2 стадии можно оценить как застойный диск зрительного нерва легкой степени, 3 стадию — средней, а 4 и 5 стадии — тяжелой степени.
Ранние симптомы застойного диска зрительного нерва, которые могут помочь в диагностике
Отсутствие в классификации указаний на гиперемию (или бледность), кровоизлияния и ватообразные очаги является намеренным, в силу значительной изменчивости этих признаков при различных патогенетических условиях, а также у разных пациентов при одинаковых условиях. Однако, в каждом конкретном случае, весьма уместно делать отметку о наличии или отсутствии каждого из этих признаков. Очевидно, что чем полнее информация, тем легче поиск основной причины, и заметнее любые изменения внешнего вида с течением времени.
По мере прогрессирования застоя увеличивается количество и размеры кровоизлияний, появляются очаги мягких экссудатов, складки сетчатки и хориоидеи.
Через несколько месяцев гиперемия сменяется бледностью, сглаживается экскавация — формируется вторичная атрофия. Возможно появление мелких блестящих кристаллических отложений на поверхности диска (псевдодрузы диска).
Симптом является полезным и подтверждающим ЗДЗН в тех случаях, когда пульсация была зафиксирована ранее и при наблюдении в динамике она пропадает. Здесь можно говорить об отрицательной динамике. Так же при оценке эффективности лечения — восстановление пульсации говорит о положительной динамике. Но необходимо помнить, что пульсация отсутствует у 10% здоровых людей, а при внутричерепной гипертензии пропадает при повышении ВЧД более 190 мм водного столба.
В начальных стадиях рефлекс расположен ближе к диску, слабо выражен как обрывок дуги (чаще определяется с носовой стороны), чем он ближе к диску тем тоньше и ярче, по мере нарастания отека рефлекс становится шире, тускнеет и отодвигается к переферии, обычно верхний и нижний края рефлекса находятся от диска дальше чем середина, края не смыкаются (в тяжелых случаях отек распространяется на височную часть и рефлекс располагается с обеих сторон — "ДЗН в скобках").
Формируется, если контурирует сосудистая воронка (кольцевидный рефлекс на вершине ДЗН вокруг экскавации)
Фовеолярный рефлекс приобретает форму размытого пятна, нормальный макулярный рефлекс становится патологическим, а затем они исчезают; если отек нарастает, появляются бликовые и линейные рефлексы.
- псевдозастойный ДЗН — околососковый рефлекс расположен концентрически относительно диска края могут смыкаться, образуя кольцо;
- друзы ДЗН — околососковый рефлекс расположен со стороны друз;
- ретробульбарный неврит — макулярный рефлекс становится патологическим — расширяется, теряет четкие очертания, разбивается на отдельные блики, затем становится неразличим как кольцевидное образование; на его месте появляются бликовые рефлексы; фовеолярный рефлекс приобретает форму размытого пятна, увеличивается его подвижность исчезает вместе или чуть позже макулярного у части больных особенно при длительном течении становятся видны линейные рефлексы между диском и макулой;
- первичная атрофия ДЗН — ослабление и исчезновение всех рефлексов (атрофия слоя нервных волокон), рефлекс на сосудах становится ярче, а затем неравномерным и крапчатым как при атеросклерозе;
- вторичная атрофия ДЗН — отличительный признак наличие околососкового рефлекса (границы диска не всегда убедительны).
- в бескрасном свете: ДЗН приобретают светло‐зеленый цвет, становятся видны мелкие расширенные сосуды в большом количестве, диск кажется покрытым сосудистой сетью, боковые сопровождающие полосы вдоль крупных сосудов видны лучше чем в обычном свете, хорошо виден рисунок нервных волокон, они утолщены, промежутки между волокнами расширены, геморрагии видны лучше и в большем количестве, проминенция диска выглядит более рельефно, рефлексы и перрипапиллярный отек сетчатки различаются отчетливей;
- в красном свете: у некоторых больных явления застоя неразличимы, проявляются очертания контура диска, особенно хорошо в непрямом освещении (признак не является патогномоничным, т. к. возникает не у всех и никакой зависимости от причины отека не было выявлено); обнаруживаются глубоко расположенные друзы диска, неразличимые в обычном свете (округлой формы светлые/"светящиеся" образования с пародоксальной тенью, напоминающие пузырьки, сливающиеся в глыбки или напоминающие тутовую ягоду);
- в пурпурном свете: диск в виде красно‐пурпурного размытого пятна, окруженного широкой синей зазубренной каймой.
Тактика
- Сравнить текущие данные с предыдущими осмотрами.
- Тщательно зафиксировать текущее состояние ДЗН (лучше если это будет фотография).
- Повторный осмотр через 1‒2 недели с проведением того же комплекса обследований.
- При постановке диагноза ЗДЗН — консультация невролога для принятия решения о тактике ведения, направления на КТ или МРТ головного мозга, орбит и зрительного нерва.
- Если в итоге выставляется идиопатическая внутричерепная гипертензия — наблюдение терапевта (контроль АД, индекса массы тела в динамике).
Прогноз
При естественном течении застойный диск переходит во вторичную атрофию с потерей зрительных функций.
При устранении причины — происходит обратное развитие в течение 1‒2 месяцев.
Читайте также:


