Зрительный нерв зона иннервации
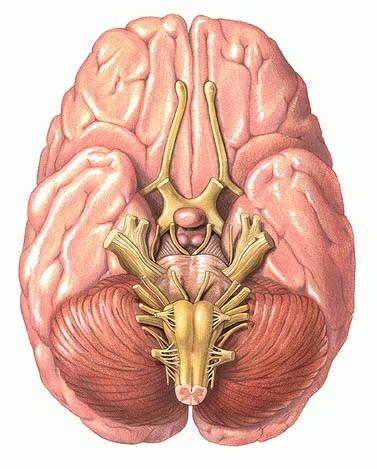
От головного мозга отходят 12 пар черепных нервов, каждый из которых имеет свой номер и название.
пара обонятельный нерв.
пара – зрительный нерв.
пара - глазодвигательный нерв.
пара - блоковой нерв.
пара - тройничный нерв
пара - отводящий нерв
пара - лицевой нерв
пара – преддверно-улитковый нерв.
пара - языкоглоточный нерв.
пара - блуждающий нерв.
пара - добавочный нерв.
пара - подъязычный нерв.
1 пара черепных нервов входит в состав проводящего пути обонятельного анализатора: первые нейроны с рецепторами располагаются в слизистой оболочке верхнего носового хода, дальше в составе луковицы и обонятельного тракта до подкорковых, а потом в корковые центры обонятельного анализатора (крючок).
2 пара - зрительный нерв, входит в состав зрительного анализатора: первые три нейрона и рецепторы находятся в сетчатке глаза. Дальше по зрительному нерву, через перекрест и по зрительному тракту нервный импульс поступает в подкорковые центры (средний и промежуточный мозг), потом в корковый центр зрительного анализатора (затылочная доля коры больших полушарий). Через подкорковый центр в среднем мозге замыкается рефлекторная дуга зрачкового рефлекса и дуга зрительного старт-рефлекса.
Характер иннервации
Основные ветви.
Зона иннервации.
Слизистая оболочка в области верхнего носового хода и прилежащей части перегородки носа (обонятельная область).
Сетчатка глазного яблока.
1. Верхняя ветвь.
Три прямые мышцы глазного яблока (верхняя, нижняя, медиальная), нижняя косая мышца, мышца, поднимающая верхнее веко.
Ресничная мышца, сфинктер зрачка (от ресничного узла).
Верхняя косая мышца глазного яблока.
Глазной нерв (чувствительный).
Верхнечелюстной нерв (чувствительный).
Нижнечелюстной нерв (смешанный, чувствительная часть этого нерва).
Нижнечелюстной нерв (двигательная часть этого нерва).
Намет мозжечка, слезная железа (чувствительная иннервация) и слезный мешок, конъюктива и кожа верхнего века, кожа лба, слизистая оболочка пазух решетчатой кости, передней части полости носа, глазное яблоко.
Твердая оболочка головного мозга в области средней черепной ямки; кожа височной области, нижнего века, наружного носа, верхней губы, скуловой и щечной областей. Зубы верхней челюсти и верхняя десна. Слизистая оболочка и железы (чувствительная иннервация) полости носа, твердого и мягкого неба, придаточные пазухи носа.
Твердая оболочка головного мозга в области средней черепной ямки; барабанная перепонка; язык – общая чувствительность передних 2/3 языка, слизистая оболочка полости рта и нижней челюсти, небная миндалина, кожа ушной раковины и наружного слухового прохода, височной области, подбородка и нижней губы, околоушная слюнная железа (чувствительная иннервация).
Мышцы: жевательные (височная, собственно жевательная, медиальная и латеральная крыловидные), челюстно-подъязычная, переднее брюшко двубрюшной, напрягающая небную занавеску и напрягающая барабанную перепонку.
ОБРАЗОВАНИЕ ЧЕРЕПНЫХ НЕРВОВ
Нервы, отходящие от стволовой части головного мозга, получили название черепных или черепномозговых нервов (ЧМН) (рис.7.2). У человека 12 пар черепных нервов, которые обозначаются римскими цифрами. Каждый нерв имеет еще и собственное название:
· I пара – обонятельный нерв,
· II пара – зрительный нерв,
· III пара – глазодвигательный нерв,
· IV пара – блоковый нерв,
· V пара – тройничный нерв,
· VI пара – отводящий нерв
· VII пара – лицевой нерв
· VIII пара – преддверно-улитковый нерв
· IX пара – языкоглоточный нерв
· X пара – блуждающий нерв
· XI пара – добавочный нерв
· XII пара – подъязычный нерв
Черепные нервы различаются по функции и по составу нервных волокон. Одни из них - I, II и VIII пары – чувствительные, другие - III, IV, VI, XI, XII пары – двигательные, а третьи - V, VII, IX, X пары – смешанные.
I пара - обонятельные нервы, чувствительные, образованы центральными отростками обонятельных клеток, которые располагаются в слизистой оболочке обонятельной области полости носа. Нервного ствола обонятельные волокна не образуют, а собираются в 15-20 тонких обонятельных нервов (нитей), которые проходят через отверстия решетчатой пластинки и вступают в обонятельную луковицу. Из нейронов луковицы импульсы передаются через периферический отдел обонятельного мозга в его центральный отдел.
II пара, зрительный нерв, чувствительный, состоит из нервных волокон, являющихся отростками нейронов сетчатой оболочки глазного яблока. Из глазницы через зрительный канал нерв проходит в полость черепа, где образует частичный зрительный перекрест с нервом противоположной стороны и продолжается в зрительный тракт. Тракты подходят к подкорковым зрительным центрам – ядрам верхних холмиков четверохолмия, латеральных коленчатых тел и таламуса. Затем нервные волокна следуют в кору затылочных долей, где расположена зрительная сенсорная зона.
III пара - глазодвигательный нерв, двигательный, состоит из двигательных соматических и эфферентных парасимпатических нервных волокон. Эти волокна являются аксонами нейронов, составляющих ядра нерва: двигательное ядро и добавочное парасимпатическое ядро, которые находятся в среднем мозге. Нерв выходит из полости черепа через верхнюю глазничную щель в глазницу. Двигательные волокна иннервируют верхнюю, медиальную, нижнюю прямые и нижнюю косую мышцы глазного яблока, а также мышцу, поднимающую верхнее веко. Парасимпатические волокна переключаются в ресничном узле и иннервируют ресничную мышцу и сфинктер зрачка.
IV пара - блоковый нерв, двигательный, состоит из нервных волокон, отходящих от ядра, находящегося в среднем мозге. Нерв выходит из полости черепа через верхнюю глазничную щель в глазницу и иннервирует верхнюю косую мышцу глазного яблока.
V пара - тройничный нерв, смешанный, состоит из чувствительных и двигательных нервных волокон. Чувствительные нервные волокна являются дендритами нейронов тройничного узла, который находится в собственном вдавлении пирамиды височной кости и состоит из чувствительных нейронов. Эти нервные волокна образуют три ветви нерва: первая ветвь – глазной нерв, вторая ветвь – верхнечелюстной нерв и третья ветвь – нижнечелюстной нерв. Центральные отростки нейронов тройничного узла составляют чувствительный корешок тройничного нерва, идущий в мозг к чувствительным ядрам, расположенным в мосту, ножках мозга, продолговатом мозге и верхних шейных сегментах спинного мозга. От чувствительных ядер тройничного нерва нервные волокна направляются в таламус.
Двигательные волокна тройничного нерва являются отростками нейронов его двигательного ядра, расположенного в мосту. Эти волокна присоединяются к его третьей ветви – нижнечелюстному нерву.
Глазной нерв - первая, чувствительная ветвь тройничного нерва, проникает в глазницу через верхнюю глазничную щель и образует несколько ветвей. Они иннервируют кожу лба и верхнего века, конъюнктиву верхнего века, оболочки глазного яблока, часть ячеек решетчатой кости, слизистую оболочку лобной и клиновидной пазух, а также часть твердой мозговой оболочки. Самая крупная ветвь глазного нерва называется лобным нервом. Одна из его ветвей – надглазничный нерв, через надглазничную вырезку выходит из глазницы и заканчивается в коже лба.
Верхнечелюстной нерв, вторая, чувствительная ветвь тройничного нерва, выходит из полости черепа через круглое отверстие в крылонебную ямку, где формирует несколько ветвей. Самая крупная ветвь называется подглазничным нервом. Он проходит по одноименному каналу верхней челюсти и выходит на лицо в области клыковой ямки через подглазничное отверстие. Область иннервации ветвей верхнечелюстного нерва: кожа среднего отдела лица (верхней губы, нижнего века, скуловой области, наружного носа), слизистая оболочка верхней губы, верхней десны, полости носа, неба, верхнечелюстной пазухи, части ячеек решетчатой кости, верхние зубы и часть твердой оболочки головного мозга.
Нижнечелюстной нерв, третья, смешанная ветвь тройничного нерва. Из полости черепа через овальное отверстие она проходит в подвисочную ямку, где делится на ряд ветвей. Чувствительные ветви иннервируют кожу нижней губы, подбородка и височной области, слизистую оболочку нижней губы, нижней десны, щеки, тела и кончика языка, нижние зубы и часть твердой мозговой оболочки головного мозга. Двигательные ветви иннервируют все жевательные мышцы, челюстно-подъязычную мышцу и переднее брюшко двубрюшной мышцы. Одна из ветвей нижнечелюстного нерва – нижний альвеолярный нерв – проходит в канале нижней челюсти и выходит под названием подбородочного нерва через одноименное отверстие к подбородку.
Для поражения тройничного нерва (невралгии тройничного нерва) характерны сильнейшие лицевые боли, возникающие внезапно в зонах иннервации ветвей этого нерва.
VI пара, отводящий нерв, двигательный, состоит из нервных волокон, отходящих от нейронов ядра нерва, расположенного в мосту. Выходит из черепа через верхнюю глазничную щель в глазницу и иннервирует латеральную (наружную) прямую мышцу глазного яблока.
VII пара, лицевой нерв, или промежуточно-лицевой нерв, по функции смешанный, включает двигательные соматические волокна, секреторные парасимпатические волокна и чувствительные вкусовые волокна.
Двигательные волокна отходят от ядра лицевого нерва, находящегося в мосту.
Секреторные парасимпатические и чувствительные вкусовые волокна входят в состав промежуточного нерва, который имеет парасимпатическое и чувствительное ядра в мосту и выходит из мозга рядом с лицевым нервом. Оба нерва (и лицевой, и промежуточный) следуют во внутренний слуховой проход, в котором промежуточный нерв входит в состав лицевого. Внутри пирамиды височной кости от лицевого нерва отходит несколько ветвей: большой каменистый нерв, барабанная струна и др. Большой каменистый нерв содержит парасимпатические волокна к слезной железе. Барабанная струна проходит через барабанную полость, присоединяется к волокнам третьей ветви тройничного нерва. Она содержит вкусовые волокна для вкусовых сосочков тела и кончика языка и парасимпатические волокна к поднижнечелюстной и подъязычной слюнным железам.
Двигательные волокна лицевого нерва выходят через шилососцевидное отверстие височной кости и иннервируют все мимические мышцы, подкожную мышцу шеи, заднее брюшко двубрюшной мышцы, шилоподъязычную мышцу.
Характерным заболеванием лицевого нерва является лицевой паралич Белла с асимметрией лица в связи с параличом (парезом) мимических мышц.
VIII пара, преддверно-улитковый нерв, чувствительный, включает две части: улитковую – для звуковоспринимающего спирального органа и преддверную – для вестибулярного аппарата (органа равновесия). Каждая часть имеет нервный узел из чувствительных нейронов, расположенный в пирамиде височной кости вблизи внутреннего уха. Улитковая часть состоит из центральных отростков улиткового узла (спирального узла улитки). Периферические отростки этих клеток подходят к рецепторным клеткам спирального органа в улитке внутреннего уха. Преддверная часть представляет собой пучок центральных отростков клеток преддверного узла. Периферические отростки этих клеток заканчиваются на рецепторных клетках вестибулярного аппарата внутреннего уха.
Обе части нерва от внутреннего уха следуют рядом по внутреннему слуховому проходу в мост, где находятся их ядра. Ядра улитковой части нерва связаны с подкорковыми слуховыми центрами – ядрами нижних холмиков четверохолмия и медиальных коленчатых тел. От нейронов этих ядер нервные волокна идут к средней части верхней височной извилины (в слуховую зону коры). Ядра нижних холмиков связаны также с ядрами передних рогов спинного мозга (осуществляются ориентировочные рефлексы на внезапные звуковые раздражения). Ядра преддверной части VIII пары черепных нервов связаны с мозжечком.
IX пара, языкоглоточный нерв, смешанный, включает общие чувствительные и вкусовые волокна, двигательные соматические волокна и секреторные парасимпатические волокна. Ядра языкоглоточного нерва (чувствительные, двигательное и парасимпатическое) находятся в продолговатом мозге. Нерв выходит из черепа через яремное отверстие, спускается вниз и кпереди по направлению к корню языка и делится на ветви к соответствующим образованиям (язык, глотка, барабанная полость).
Чувствительные волокна иннервируют слизистую оболочку корня языка, глотки и барабанной полости, вкусовые волокна – вкусовые сосочки корня языка. Двигательные волокна этого нерва иннервируют шилоглоточную мышцу, а секреторные парасимпатические волокна – околоушную слюнную железу.
X пара, блуждающий нерв, смешанный, состоит из чувствительных, двигательных и эфферентных парасимпатических нервных волокон. Блуждающий нерв – самый крупный из черепных нервов и самый большой парасимпатический нерв. Ядра нерва (чувствительное, двигательное и парасимпатическое) находятся в продолговатом мозге. Нерв выходит из полости черепа через яремное отверстие. На шее он лежит рядом с внутренней яремной веной и с внутренней, а затем с общей сонной артерией; в грудной полости подходит к пищеводу (левый нерв проходит по передней, а правый – по задней его поверхности) и вместе с ним через диафрагму проникает в брюшную полость. В соответствии с местоположением в блуждающем нерве различают головной, шейный, грудной и брюшной отделы.
Чувствительные волокна разветвляются в различных внутренних органах, где имеют чувствительные нервные окончания – висцерорецепторы. Одна из чувствительных ветвей – нерв-депрессор – заканчивается рецепторами в дуге аорты и играет важную роль в регуляции кровяного давления. Ветви блуждающего нерва иннервируют твердую мозговую оболочку головного мозга и небольшой участок кожи в наружном слуховом проходе. Чувствительная часть нерва имеет два узла (верхний и нижний), лежащие в яремном отверстии черепа.
Двигательные соматические волокна иннервируют мышцы глотки, мягкого неба и гортани. Парасимпатические волокна блуждающего нерва иннервируют сердечную мышцу, гладкие мышцы и железы всех внутренних органов грудной полости и полости живота, за исключением сигмовидной кишки и органов малого таза. Парасимпатические эфферентные волокна являются парасимпатическими двигательными и парасимпатическими секреторными волокнами.
Таблица №1 Отделы и ветви блуждающего нерва
| Отделы блуждающего нерва | Ветви блуждающего нерва |
| 1. Головной отдел | Ветви к твердой оболочке головного мозга и к участку кожи наружного слухового прохода. |
| 2. Шейный отдел | Глоточные ветви (к глотке и мышцам мягкого неба), верхний гортанный и возвратный нерв (иннервируют мышцы и слизистую оболочку гортани), верхние шейные сердечные ветви и др. |
| 3. Грудной отдел | Грудные сердечные ветви, бронхиальные ветви (к бронхам и легким) и ветви к пищеводу. |
| 4. Брюшной отдел | Ветви, участвующие в образовании нервных сплетений, иннервирующие: желудок, тонкую кишку, толстую кишку (до сигмовидной кишки), печень, поджелудочную железу, селезенку, почки и яички (у женщин – яичники). |
XI, добавочный нерв, двигательный, состоит из нервных волокон, отходящих от нейронов двигательных ядер, расположенных в продолговатом мозге и в I шейном сегменте спинного мозга. Нерв выходит из черепа через яремное отверстие на шею и иннервирует грудино-ключично-сосцевидную и трапециевидную мышцы.
XII пара, подъязычный нерв, двигательный, включает нервные волокна, отходящие от нейронов двигательного ядра, расположенного в продолговатом мозге. Выходит из полости черепа через канал подъязычного нерва к языку. Иннервирует все мышцы языка и подбородочно-подъязычную мышцу. Одна из ветвей подъязычного нерва вместе с двигательными ветвями шейного сплетения образует шейную петлю. Ветви этой петли иннервируют мышцы шеи, лежащие ниже подъязычной кости.
ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ ЗНАНИЙ
ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ
1. Понятие о периферической нервной системе.
2. Образование спинномозгового нерва, его ветви.
3. Зоны иннервации задних ветвей спинномозговых нервов.
4. Шейное сплетение, ветви, зоны иннервации.
5. Плечевое сплетение, ветви, зоны иннервации.
6. Передние ветви грудных спинномозговых нервов, зоны иннервации.
7. Поясничное сплетение, ветви, зоны иннервации.
8. Крестцовое сплетение, ветви, зоны иннервации.
9. Черепные нервы ( I-XII пары), их ветви, зоны иннервации.
Задание №1. Выберите одно правильное утверждение.
1. Плечевое сплетение образовано:
A) передними корешками V-VII шейных нервов
B) передними ветвями V-VII шейных и I грудного нерва
C) задними ветвями V-VП шейных нервов
D) передними ветвями I– IV грудных нервов
2. Нерв, отходящий от надключичной части плечевого сплетения:
A) длинный грудной
D) медиальный кожный нерв плеча
3. Подмышечный нерв иннервирует:
A) переднюю лестничную мышцу
B) дельтовидную мышцу
C) трапециевидную мышцу
D) большую круглую мышцу
4. От медиального пучка плечевого сплетения отходит:
A) локтевой нерв
C) медиальный и латеральный грудные нервы
D) латеральный кожный нерв плеча
5. Мышечно-кожный нерв иннервирует:
A) двуглавую мышцу плеча;
B) поверхностный сгибатель пальцев
C) трёхглавую мышцу плеча;
D) круглый пронатор
6. Срединный нерв не иннервирует мышцу предплечья:
A) круглый пронатор
B) поверхностный сгибатель пальцев
C) квадратный пронатор
D) локтевой сгибатель запястья
7. Заднюю группу мышц голени иннервирует:
A) поверхностный малоберцовый нерв
B) глубокий малоберцовый нерв
C) большеберцовый нерв
D) икроножный нерв
8. Запирательный нерв иннервирует группу мышц бедра:
9. Кожу латерального края стопы иннервирует нерв:
A) глубокий малоберцовый
B) поверхностный малоберцовый
10. Длинной ветвью поясничного сплетения является нерв:
11. Жевательные мышцы иннервирует нерв:
12. Подкожную мышцу шеи иннервирует:
A) первая ветвь тройничного нерва
B) вторая ветвь тройничного нерва
D) третья ветвь тройничного нерва
13. Через яремное отверстие выходит из черепа:
C) VIII пара ЧМН
14. Трапециевидную мышцу иннервирует нерв:
15. IX пары ЧМН иннервируtт:
A) поднижнечелюстную слюнную железу
B) околоушную слюнную железу
C) подъязычную слюнную железу
D) слезную железу
Задание № 2. Ответьте на контрольные вопросы и вопросы ситуационных задач:
№ 1. При повреждении какого нерва может быть нарушено разгибание в локтевом суставе? Какие мышцы иннервирует этот нерв?
№ 2. У больного нарушено приведение кисти. Какие нервы повреждены?
№ 3. Какие мышцы принимают участие в разгибании плеча, какие нервы их иннервируют?
№ 4. Какие мышцы поднимают руку выше горизонтального уровня, какие нервы их иннервируют?
№ 6. У мужчины 40 лет внезапно, без видимых причин возникли сильнейшие стреляющие боли в правом глазу и лобно-теменной области. Приступ возник во время еды, длился 1,5-2 мин. и завершился тоже внезапно. Такой же приступ наблюдался 1 год назад во время умывания и прошел самопроизвольно.
Ваше мнение о возможной причине болей?
№ 7. У ребенка 10 лет в процессе выздоровления от легкого простудного заболевания возникла асимметрия лица. Опущен левый угол рта, отмечается слюнотечение. Отвисает нижнее веко левого глаза, глаз не закрывается. Снижены вкусовые ощущения.
Объясните причины возникших у больного симптомов.
№ 8. Какие анатомические особенности V пары ЧМН позволили назвать его тройничным нервом?
№ 9. Какой нерв назван промежуточным?
№ 10. Нарушение функции каких нервов может вызвать косоглазие?
Задание № 3. Найти соответствие:
| Нерв | Зона иннервации |
| 1.Лицевой нерв 2.Нижнечелюстной нерв 3.Подъязычный нерв 4.Добавочный нерв 5.Языкоглоточный нерв 6.Надглазничный нерв 7.Верхнечелюстной нерв 8.Глазодвигательный нерв | 1)Кожа лба 2)Мимические мышцы 3)Трапециевидная мышца 4)Мышцы языка 5)Жевательные мышцы 6)Шилоглоточная мышца 7)Мышца, поднимающая верхнее веко 8)Кожа среднего отдела лица |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Нервы глаза в видовом отношении делятся на несколько групп: чувствительные, двигательные, секреторные нервы.
Чувствительные нервы выполняют регулирование процессов обмена и защиту, предупреждая о каждом внешнем воздействии, к примеру, проникновению на роговицу инородных тел, либо о воспалительном процессе в глазу, например, иридоциклите. Основная роль в обеспечении чувствительности глаза принадлежит тройничному нерву.
Двигательные нервы делают возможными движения глазного яблока посредством напряжения глазодвигательных мышц, а также действия зрачковых сфинктера и дилататора. Кроме того, они изменяют ширину глазной щели. В своей работе, при обеспечении глубины и объема зрения, глазодвигательные мышцы контролируют глазодвигательный, отводящий и блоковый нервы. Лицевой нерв регулирует возможную ширину глазной щели. Нервные волокна, относящиеся к вегетативной нервной системе, контролируют мышцы зрачка.
Секреторные волокна входят в состав лицевого нерва и прежде всего, регулируют работу слезной железы.
Строение зрительного нерва
Глазной нерв имеет сложную анатомию, в среднем длина одного элемента взрослого человека составляет 40-55 мм. Место выхода зрительного нерва – это ганглиозные клетки, отростки которых собираются в пучок дисковой формы, формируя нервный сосок. А его окончание – место, где зрительные волокна пронизывают склеру и выходят в черепную область, соединяясь в области турецкого седла в монолитный ствол. Данное место соединения носит название хиазма. Основная часть ЗН располагается внутри глазницы и окружена парабульбарной клетчаткой.
Нерв состоит из 4 отделов:
- внутриканальцевый – канал зрительного нерва;
- внутриглазной – диск с поперечником длиной 1,5 мм;
- внутриорбитальный – орбитальная часть диаметром 3 мм;
- внутричерепной – часть ЗН, расположенная во внутричерепном канале, длина которой составляет 1,7 см.
Каждый волокон изолируется от соседних элементов специальным веществом – миелином. Структура нерва состоит из 3 оболочек: мягкая, твердая, паутинная. Пространство между ними заполнено особой жидкостью со сложным химическим составом. Благодаря слегка изогнутой форме в виде крючка ЗН может свободно производить натяжение во время движения глазного яблока.
Диск зрительного нерва (ДЗН), который является его началом, представляет собой скопление нервных клеток, выпирающих над поверхностью. Он располагается не в центральной части сетчатки, а слегка смещенно в сторону носа. Такое расположение неврологии провоцирует формирование на оболочке слепых пятен. ДЗН занимает площадь в размере 32мм и имеет диаметр всего 2 мм. Данная часть зрительного нерва не имеет должной защиты, оболочки появляются лишь при прохождении сквозь склеру, на выходе из глазного яблока.
Во внутриглазной части черепа находится огромное количество капилляров. Из-за небольшого размера таких сосудов кровоснабжение зрительного нерва остается хорошим только при условии наличия во всем организме нормальной гемодинамики. В ДЗН кровь поступает за счет небольших отростков от цилиарных артерий. Такое кровоснабжение носит сегментарный характер, поэтому в случае, если произошел какой-либо сбой, то в данном процессе происходит резкая и необратимая потеря оптической функции.
Зрительный нерв образован так, что более глубокие структуры диска снабжает кровью центральная артерия сетчатки. Однако, из-за недостаточного градиента давления в ней нередко возникает застой крови, что в последствие приводит к развитию воспалительного процесса. Во внутриглазничной части кровоснабжение гораздо лучше, кровь в зрительный нерв поступает от сосудов мягкой мозговой оболочки и центральной артерии ЗН.
Кровоснабжение крениальной части и хиазмы ЗН осуществляется за счет сосудистой системы субарахноидальной и мягкой оболочек, кровь к которым поступает из веток внутренней сонной артерии.
Глазодвигательный аппарат
Зрительная информация — важнейшая дистантная рецепция, и эволюция сделала все для наиболее эффективной работы зрения. Была, в частности, обеспечена максимальная обзорность при ограниченности полей зрения, что оказалось возможным благодаря специальному глазодвигательному аппарату— наружным мышцам глаза с соответствующей иннервацией. Это отводящий нерв (VI пара), иннервирующий наружную прямую мышцу глаза, блоковой нерв (IV пара), иннервирующий верхнюю косую мышцу глаза, и, наконец, глазодвигательный нерв (III пара), обеспечивающий иннервацию пяти наружных мышц глаза: поднимающей верхнее веко, нижней косой и трех прямых — внутренней, верхней и нижней (рис. 1.2.21).
Функция прямых мышц очевидна: они поворачивают глазное яблоко в соответствующую сторону. Верхняя косая мышца участвует в повороте глазного яблока вниз и кнаружи, нижняя косая — вверх и кнаружи. Функция мышцы, поднимающей верхнее веко, ясна из самого ее названия.
Ядро отводящего нерва (VI пара) находится в покрышке моста на дне IV желудочка рядом с ядром лицевого нерва. Собственно нерв, так же как и глазодвигательный, проходит через пещеристый синус и верхнюю глазную щель в глазницу и иннервирует наружную прямую мышцу глаза.
При парезе наружной прямой мышцы глаза возникает сходящееся косоглазие, оно нарастает при взгляде в соответствующую сторону, свидетельствуя о поражении отводящего нерва.
Волокна блокового нерва (IV пара) исходят из его ядра, располагающегося в покрышке среднего мозга на дне водопровода мозга на уровне задних холмов четверохолмия, и достигают глазницы, также проникая через пещеристый синус и верхнюю глазничную щель.
При поражении блокового нерва больные жалуются на появление двоения перед глазами при взгляде вниз, например при спуске по лестнице.
см. Глазодвигательный нерв
Функции зрительного нерва
Глазной нерв является сложнейшей и важнейшей частью глазного аппарата со сложным строением. Основная его функция – это доставка первичных импульсов к отсекам головного мозга. Первичные зрительные раздражители поступают к разветвленной системе волокон, откуда отправляются к мозговым центрам. После того, как мозговые центры восприняли поступившие импульсы, в зрительный отсек возвращается готовое изображение окружающей реальности.
Зрительный нерв обеспечивает передачу сведений от сетчатки к коре головного мозга при помощи различных промежуточных структур, которые в случае даже незначительного повреждения лишаются возможности нормального функционирования, что приводит к развитию тяжелых нарушений зрения. Структурные изменения провоцируют выпадение отдельных полей зрения, развитие галлюцинаций и возникновение полной слепоты. Зрительный нерв выполняет 3 основные функции:
- Острота зрения. Данная функция проявляется в способности человеческого глаза четко видеть и распознавать предметы небольшого размера. При нормальном функционировании данного элемента при угле зрения в 60 секунд происходит отдельное распознавание двух светящихся точек. Диагностика остроты зрения осуществляется с помощью специальных офтальмологических таблиц.
- Поле зрения. Под полем зрения подразумевается часть окружающего пространства, видимая глазами, находящимися в неподвижном состоянии. Нарушения, произошедшие в данной области, провоцируют образование патологических изменений в виде центральной скотомы, гемианопсии или сильного сужения поля зрения.
- Цветоощущение. Данная функция выражается в способности глаз определять основные цвета и их оттенки. В случае неспособности распознавать цветовую гамму диагностируется такое отклонение, как дальтонизм.
Помимо передачи импульсов к головному мозгу и обратно к глазному яблоку глазной нерв осуществляет быстрое реагирование на самые разнообразные внешние раздражители, такие как яркий свет, громкий звук, быстро приближающиеся предметы. При нормальном функционировании ЗН при возникновении таких раздражающих факторов срабатывает рефлекторная защитная реакция в виде одергивания руки, прыжка в сторону и так далее.
Даже незначительные нарушения в структуре зрительного нерва приводят к необратимым изменениям в глазном аппарате, поэтому оставлять их без внимания нельзя. При возникновении первых признаков патологического процесса необходимо обратиться к офтальмологу для проведения детальной диагностики.
Диагностика заболеваний
При возникновении подозрения на нарушение функционирования глазного нерва проводится детальный осмотр структур при помощи следующих методов диагностики:
- офтальмоскопия – производится оценка формы, цвета и границ ДЗН, а также изучается его сосудистая система;
- кампиметрия – определяется наличие в поле зрения слепых пятен и их размер;
- оптическая когерентная томография (ОКТ) – осуществляется детальное исследование структур человеческого глаза;
- электрофизиологическое исследование (ЭФИ);
- флуоресцентная ангиография сосудов сетчатки – определяется участок, на котором возникли проблемы с кровообращением;
- хайдельбергская ретинальная томография (hrt) – рассматривается структура ДЗН, выявляются все его малейшие повреждения;
- МРТ глазных орбит и зрительных нервов.
Помимо таких основных диагностических мероприятий могут проводиться разнообразные дополнительные методы исследования (визометрия, периметрия, томография).
В норме у здорового человека в процессе проведения диагностики состояния ДЗН и глазного нерва врач наблюдает следующие клинические моменты:
- ДЗН бледно-розовый, но вследствие возрастных изменений он после 40 лет начинает бледнеть;
- на диске отсутствуют какие-либо включения, хотя с возрастом могут наблюдаться отложения холестериновых солей, проявляющиеся в виде мелких серо-желтых друз;
- контуры диска зрительного нерва в норме четкие (их размытость может свидетельствовать о повышенном внутричерепном давлении);
- проминенция диска зрительного нерва в стекловидное тело;
- на диске отсутствуют выраженные выпячивания или вдавления, он имеет плоскую форму (наличие экскавации указывает на глаукому, миопию высокой степени, застойные явления в головном мозге);
- сетчатка имеет ярко-красную окраску, в ее структуре отсутствуют какие-либо включения, вся площадь плотно прилегает к хориоидее;
- вдоль сосудов отсутствуют желтые или ярко-белые полосы и кровоизлияния.
Читайте в отдельной статье: Склера глаз (белочная оболочка): структура, заболевания и лечение
Лишь изучив все нюансы можно адекватно оценить состояние нервного зрительного тракта и особенности функционирования всей глазной системы. В ходе диагностики обязательно определяется степень остроты восприятия, зрительное поле, цветоощущение, а также состояние глазного дна.
Часто для диагностики патологий зрительного нерва достаточно проведения офтальмоскопии и визометрии. Иногда требуется МРТ.
При диагностике повреждения ЗН врач первым делом проводит детальный опрос пациента и собирает анамнез. Заподозрить нарушение функционирования зрительного нерва можно уже при наличии следующих жалоб:
- Снижение остроты зрения. Происходит стремительно и безболезненно. В зависимости от степени поражения ЗН наблюдаются либо ограничения полей зрения, либо наступает полная утрата реакции зрачка на свет и развитие слепоты на пораженный глаз.
- Выпадение полей зрения. При частичном поражении хиазмы поражаются отдельные части поля зрения, в результате чего диагностируется гомонимная гемианопсия. В случае полного разрушения перекрестка зрительных нервов наблюдается серый диск, наступает полная двусторонняя слепота.
- Искаженное восприятие видимого изображения, галлюцинации. В случае поражения области шпорной борозды развиваются зрительные галлюцинации в противоположных полях зрения. Такие отклонения по типу простых фотом обычно являются аурой припадка корковой эпилепсии, развивающейся вслед за ними. А если поражается наружная поверхность затылочных долей, то возникают более сложные зрительные галлюцинации в виде различных фигур и лиц.
При возникновении таких признаков необходимо немедленно обратиться к офтальмологу и пройти детальное обследование, так как подобные симптомы могут свидетельствовать о развитии большого количества заболеваний зрительного нерва.
Симптомы
Глазные нервы настолько широко участвуют в работе всего зрительного аппарата, что их заболевание обычно имеет достаточно ярко выраженные симптомы.
Чаще всего у пациента с расстройствами глазной нервной системы различной степени сложности может наблюдаться парез или паралич двигательных мышц глаза, синдром Горнера, невралгические отклонения в работе тройничного нерва, дисфункции в работе слезных желез, косоглазие паралитического типа, птоз верхней части век и некоторые другие отклонения.
Зачастую различные дисфункции работы нервной сетки зрительного аппарата сопровождаются острым дискомфортом и весьма болезненными ощущениями, которые с течением времени только усугубляются.
Заболевания
Все заболевания зрительных нервов делятся на врожденные и приобретенные. В первом случае они возникают еще во внутриутробном периоде или сразу после рождения, а во втором – развиваются в ходе жизни вследствие воздействия ряда негативных факторов. В зависимости от этиологии происхождения патологии ЗН могут быть:
- воспалительные;
- аллергические;
- дистрофические.
Также нарушения данного участка зрительного анализатора могут носить сосудистый, травматический и онкологический характер. Иногда диагностируется менингиома. Чаще всего в офтальмологической практике диагностируются патологии следующего типа.
Являются наиболее распространенной патологией зрительных нервов, при которой развивается воспалительный процесс. В роли возбудителя могут выступать различные вирусы и микробы. Чаще всего патологический процесс распространяется на зрительные нервы соседних органов. Невропатия может возникнуть на фоне таких болезней:
- менингит;
- энцефалит;
- абсцесс головного мозга;
- воспаление сосудистой оболочки;
- отит;
- кариес.
Также нередко данная патология является осложнением гриппа, перенесенного в тяжелой форме, вследствие которого нерв был застужен. В зависимости от поврежденного участка неврит бывает двух типов: папиллярным и ретробульбарным. Основные признаки развития патологического процесса:
- выпадение полей зрения;
- частичная или полная слепота;
- туман, темные пятна перед глазами;
- нарушение цветовосприятия;
- сильные мигрени;
- болит глазное яблоко при движении.
Чаще всего подобное повреждение зрительного нерва возникает в пожилом возрасте, а также у детей и при беременности.
Интерпретация данной болезни – это отмирание клеток нервных волокон. Такой патологический процесс протекает медленно, возникая в результате нарушений воспалительного или застойного характера. Атрофия ЗН может быть как врожденной, так и приобретенной. Чаще всего патология возникает по таким причинам:
- болезни ЦНС;
- абсцесс головного мозга;
- энцефалит;
- черепно-мозговые травмы;
- алкоголизация зрительно нерва.
Кроме того такое заболевание зрительного нерва может появиться на фоне авитаминоза или длительного голодания, иногда наблюдается токсическая нейропатия. Проявляется атрофия ДЗН нарушением цветовосприятия, куриной слепотой, невозможностью фокусировки взгляда и нарушенной реакции на свет. Определяется с помощью оптической когерентной томографии.
Патологический процесс характеризуется нарушением кровообращения. Чаще всего возникает на фоне гипертонии или атеросклероза в пожилом возрасте. Проявляется болезнь отеком зрительного диска, снижением остроты зрения на одном глазе и образованием скотом. Возможен парез нерва. Также случается его контузия.
Это заболевание врожденного, не прогрессирующего характера, которое проявляется в виде формирования на поверхности ДЗН углублений различного диаметра. Причиной развития колобомы диска является неполное или неправильное закрытие эмбриональной щели. Спровоцировать возникновение такого нарушения могут следующие факторы:
- генетическая предрасположенность;
- синдром Дауна, Эдвардса;
- очаговая гипоплазия кожного покрова;
- поражение цитомегаловирусом во внутриутробном периоде.
Одновременно с колобомой зрительного нерва часто развивается миопия, косоглазие или астигматизм. Выявляется поражение с помощью офтальмоскопии.
При таком врожденном патологическом процессе наблюдается уменьшение в диаметре размера ДЗН до 50%. Гипоплазия зрительного нерва у детей сопровождается снижением остроты зрения вплоть до уровня светоощущения. Болезнь носит не прогрессирующий характер, однако может протекать в тяжелой форме под названием аплазия, при которой полностью отсутствуют волокна ЗН. Гипоплазия чаще всего наблюдается при глаукоме и некоторых других нарушениямях зрения и ЦНС. Проявляется патология косоглазием, выпадением полей зрения и отсутствием цветовосприятия.
Лечение
Поскольку к повреждению оптического нерва приводят многие факторы, терапия назначается только после постановки окончательного диагноза. В большинстве случаев борьба с недугом ведется в стационаре.
Ишемическая нейропатия – очень опасная патология, требующая экстренной помощи. Терапию необходимо начать в первые двадцать четыре часа от начала приступа. При затягивании с лечением повышается риск сильного и безвозвратного падения остроты зрения. Лечение недуга включает прием кортикостероидов, мочегонных препаратов, ангиопротекторов.
Травматические аномалии оптического нерва могут привести к серьезным проблемам со зрением. В первую очередь требуется устранить давление на хиазму. Для этого применяют форсированный диурез, проводят трепанацию черепной коробки. Прогнозы при таких повреждениях неоднозначны. Порой зрение удается сохранить полностью, а иногда пациент слепнет.
| Ретробульбарный и бульбарный невриты в большинстве случаев сигнализируют о развитии рассеянного склероза. Вторая наиболее распространенная причина появления патологий – инфекции (грипп, краснуха, корь). Терапия направлена на устранение отечности и воспаления нерва. Используются кортикостероиды, антибактериальные и противовирусные средства. |
Доброкачественные опухоли в 90% случаев диагностируют у детей. Глиома располагается внутри зрительного канала и склонна к разрастанию. Терапии недуг не поддается, и малыш может ослепнуть.
Основная симптоматика патологии:
- На поврежденной стороне очень быстро падает острота зрения, вплоть до полной его потери.
- Развивается экзофтальм. Пучеглазие затрагивает то око, нерв которого затронут новообразованием.
Чаще всего глиома повреждает именно волокна оптического нерва, в редких случаях оптико-хиазмальный участок. Опухоль на последнем трудно поддается диагностике на ранней стадии и может привести к распространению на второй глаз.
Читайте также:


