Дозировка пенициллина при менингите

Больные менингитом подлежат немедленной госпитализации. Не пытайтесь лечить менингит народными средствами и вообще не откладывайте вызов скорой помощи, поскольку шутки с инфекцией могут запросто закончиться инвалидностью или летальным исходом.
Бактериальный и грибковый менингит требует внутривенного вливания больших доз антибиотиков. От вирусного менингита лекарств не существует. Он проходит самостоятельно в течение недели. Однако все виды менингита вызывают истощение и боль, и облегчение симптомов ускоряет выздоровление.
Препаратами выбора при лечении менингита являются антибиотики. Заметим при этом, что примерно в 20% случаев выявить причину заболевания так и не удается, поэтому в больницах используют антибиотики широкого спектра действия для того, чтобы воздействовать на всех вероятных возбудителей. Курс антибиотикотерапии длится не менее 10 суток. Этот срок увеличивается при наличии гнойных очагов в области черепа.
В настоящее время менингит у взрослых и детей лечится с помощью пенициллина, цефтриаксона и цефотаксима. Если они не дают ожидаемого эффекта, то больным назначают ванкомицин и карбапенемы. Они обладают серьезными побочными эффектами и используются только в тех случаях, когда существует реальный риск развития смертельно опасных осложнений.
Если наблюдается тяжелое течение менингита, больному прописывают эндолюмбальное введение антибиотиков, при котором препараты поступают прямо в спинномозговой канал.
Дозировка пенициллина
Назначают пенициллин из расчета 200 000-300 000 ЕД/кг, а грудным детям 300 000- 400 000 ЕД/кг в сутки, что составляет в среднем для взрослых больных 24 000 000 ЕД/сут. Пенициллин вводят с 4-часовыми интервалами (6 раз в сутки) у взрослых и с 2-часовыми - у грудных детей. Более высокие дозы пенициллина необходимы только при позднем начале лечения или при очевидных симптомах менингоэнцефалита. В подобных случаях наряду с в/м введением показано и в/в введение натриевой соли бензилпенициллина - от 4 000 000 до 12 000 000 ЕД/сут.
Вместо бензилпенициллина при гнойном менингите могут быть использованы и полусинтетические пенициллины - ампициллина натриевая соль, оксациллин, метициллин. Ампициллин вводят по 2 г через 4 ч в/м или в/в (до 12 г/сут), детям - по 200-400 мг/кг в/в каждые 6 ч. Иногда к пенициллину добавляют в/в введение сульфамонометотоксина в 1 -и день по 2 г 2 раза, а в последующие дни по 2 г 1 раз в сутки.
При непереносимости пенициллина используют гентамицин (до 5 мг/кг в сутки), левомицетин (до 4 г/сут), ванкомицин (до 2 г/сут). Широким спектром действия обладает цефалоридин (цепорин).
Оптимальный спектр антибиотиков таков:
- менингококк, пневмококк - бензилпенициллин, или , ампициллин, или левомицетин, или цефалоридин (6 г/сут);
- палочка Афанасьева - Пфейфера - ампициллин и левомицетин.
Комбинированное лечение менингококкового менингита несколькими антибиотиками не имеет преимуществ перед массивными дозами пенициллина или ампициллина.
Список лекарственных препаратов применяемых при менингите
Антибактериальные средства
- Амикацин (Амикозит)
- Бензилпенициллин
- Левомицетина сукцинат
- Меропенем (Меронем)
- Метронидазол (Трихоброл, Флагил, Трихозол, Трихопол, Клион)
- Нетилмицин (Нетромицин, Гуардоцин)
- Офлоксацин (Офлоцид, Таривид, Офлоксин)
- Пефлоксацин (Перфлокс, Абактал, Юниклеф, Пефлацин)
- Цефепим (Максипим)
- Цефотаксим (Таксам, Клафоран)
- Цефтриаксон (Офрамакс, Роцефин, Мегион, Цефаксон)
- Ципрофлоксацин (Медоциприн, Арфлокс, Квипро, Акваципро, Микрофлокс, Цепрова, Квинтор, Афеноксин, Проксацин, Циплокс, Ифиципро, Ципринол, Проципро, Реципро, Липрохин)
Антивирусные препараты
- Ацикловир (Виролекс, Зовиракс)
Жаропонижающие и обезболивающие средства
- Ацетилсалициловая кислота (Ронал, Новасан, Ацетилин, Аспилайт, Аспиватрин, Анопирин, Джасприн, Буфферан, Тромбо АСС, Ацесал, Аспинат, Аспекард, Аспирин, Салорин, Новандол, Упсарин Упса)
- Метамизол натрий (Максиган, Спазмалгон, Темпалгин, Спазвин, Носпаз, Вералган, Анальгин, Баралгин)
- Парацетамол (Мексален, Колдрекс, Алгон, Ацетаминофен, Дафалган, Аскофен, Аминадол, Гриппостад, Алгомин, Вольпал, Анти Флу, Памол, Дайнафед, Калпол, Тайленол, Лекадол, Лорейн, Адол, Панадол)
Седативные средства
- Диазепам (Валиум, Дикам, Реланиум, Седуксен, Апаурин)
Кортикостероидные гормоны
- Дексаметазон (Дексазон, Кортидекс, Новометазон, Даксин, Фортекортин)
- Метилпреднизолон (Урбазон, Медрол, Адвантан, Солу Медрол, Преднол, Метипред)
Противогрибковые средства
- Флуконазол (Фунголон, Медофлюкан, Дифлазон, Дифлюкан, Цискан, Микомакс, Флукозан, Форкан, Микосист, Флузол, Флюкостат).
Прогноз
Прогноз. При своевременном начале лечения, длящегося много месяцев, как правило, наступает полное выздоровление. В случае запоздалой диагностики, особенно если наблюдаются затемнение сознания, очаговые поражения мозга и гидроцефалия, исход неблагоприятный, а среди оставшихся в живых большинство имеют резидуальную симптоматику.
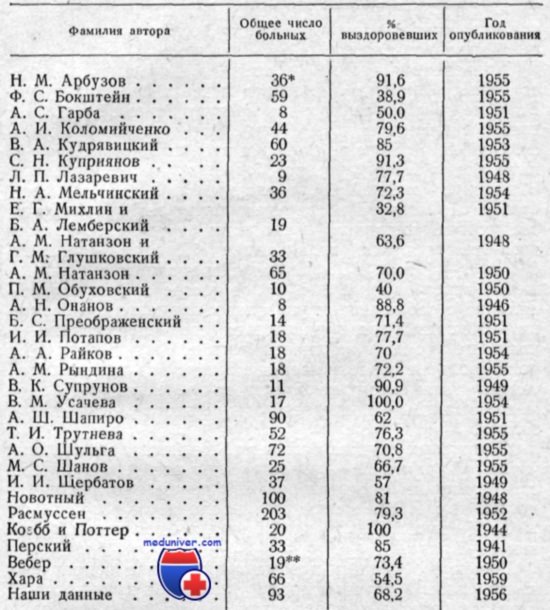
Приведенная ниже таблица охватывает данные, касающиеся разных периодов и методов лечения пенициллином. Вначале пенициллин вводили преимущественно в малых дозах, а потом эти дозы стали постепенно увеличиваться. Особенно ценны те сведения таблицы, которые касаются результатов лечения большого числа больных. В клинике болезней уха, горла и носа Одесского медицинского института в течение многих лет применяется следующая методика пенициллинотерапии. Суточная доза пенициллина, назначаемая больным, достигает 800 тыс. — 1 млн. ЕД. Пенициллин вводится внутримышечно через каждые 3 ч.
Такое частое введение пенициллина с соблюдением указанных промежутков времени необходимо для поддержания его концентрации в крови на уровне наибольшей лечебной активности. Эндолюмбальное введение пенициллина не является обязательным элементом комплексного лечения отогенного менингита. Мы в последние годы от этого способа отказались.
В тяжелых случаях отогенного менингита мы предпочитаем вводить в субарахноидальное пространство стрептомицин: взрослым больным через 2—3 дня от 50 до 100 тыс. ЕД, а детям в зависимости от возраста от 20 до 50 тыс. ЕД. Стрептомицин вводится таким образом 2—3 раза.
Лечение большими дозами пенициллина направлено на то, чтобы в кратчайший срок добиться эффекта, т. е. регресса болезненных явлений. Кроме того, применение таких доз пенициллина имеет и другое значение. Оно способствует выявлению другого внутричерепного осложнения, которое вызвало менингит или ему сопутствует. Большие дозы пенициллина благодаря их лечебному эффекту быстро снижают менингеальные явления и температурную реакцию, тем самым облегчают распознавание других внутричерепных.заболеваний (абсцесса мозга, синустромбоза и др.), с которыми менингит часто комбинируется.
Отсюда, однако, не следует, что чем больше суточная доза пенициллина, тем лучше. Применение пенициллина должно быть рациональным и исходить из терапевтической эффективности его дозировок в каждом отдельном случае. Суточная доза пенициллина, равная 1 млн. ЕД, является, по нашим наблюдениям, вполне достаточной для получения положительного и быстрого результата.
В детском возрасте доза пенициллина соответственным образом уменьшается и в зависимости от возраста и тяжести процесса колеблется приблизительно в пределах 300—600 тыс. ЕД в сутки.
Под влиянием пенициллинотерапии общее состояние больного довольно быстро улучшается. Улучшение наступает уже на второй—третий день после начала лечения или несколько позже. Температура в большинстве случаев падает постепенно, доходит до субфебрильных цифр и на этом уровне иногда может держаться долго. Затем, почти в порядке последовательности, исчезают ригидность мышц затылка, симптом Кернига, патологические рефлексы и головная боль. Нормализуется состав крови, снижается лейкоцитоз, выравнивается лейкоцитарная формула, снижается РОЭ.
Большое значение, как показатель благоприятного течения процесса, имеет химический, особенно цитологический состав спинномозговой жидкости. Ликвор в процессе выздоровления, как уже сказано в другом месте, приобретает нормальный вид: цитоз снижается, процентное содержание белка падает и т. п.
Однако следует учесть, что благоприятные сдвиги, отмечаемые в течении болезни, происходят под влиянием комплексного лечения, состоящего из оперативного вмешательства и применения пенициллина. Указанное лечение оказывает мощное терапевтическое воздействие как на течение, так и на исход патологического процесса. Учет сдвигов, происходящих в картине болезни, производится методом клинических наблюдений и лабораторных исследований.
Лечение пенициллином нужно проводить вплоть до ликвидации основных объективных и субъективных симптомов менингита. Терапия отогенного менингита в наших случаях продолжается в среднем 8, максимум 10— 12 дней. В отдельных случаях длительность лечения превышает указанные сроки.
Менингиты, вызываемые бактериями, могут протекать как гнойные или серозные формы, а вирусные — только как серозные. Менингиты диагностируются на основании триады синдромов — инфекционного, оболочечно-гипертензионного и ликворологического. У больных на фоне повышения температуры развертывается менингеальный синдром: головная боль, рвота, общая гиперестезия, ригидность мышц затылка и симптом Кернига.
В одних случаях менингеальный симптомокомплекс бывает неполным, а в других — сопровождается нарушением сознания или очаговыми симптомами при вовлечении в процесс вещества головного мозга. Оболочечно-гипертензионный синдром обусловлен отеком оболочек, гиперсекрецией СМЖ, повышением ВЧД, раздражением болевых рецепторов. Паретическая дилатация оболочечных сосудов ведет к увеличению внутричерепного кровенаполнения, повышению проницаемости сосудов. Выход из сосудистого русла вазоактивных веществ и токсинов снижает болевой порог.
Существенное влияние на течение патологического процесса оказывает выраженность сопутствующего ДВС, который ведет к нарушению микроциркуляции в мозге и его оболочках, нарушению ГЭБ и других гистогематических барьеров.
В дифференциальной диагностике менингита и осуществлении контроля за эффективностью лечения имеет большое значение исследование СМЖ.
Гнойные менингиты — менингококковый, пневмококковый и вызываемый гемофильной палочкой Афанасьева—Пфейффера инфлюэнц-менингит возникают как первичные заболевания оболочек. Тяжелое течение менингита сопровождается инфекционно-токсическим шоком, отеком мозга, образованием субдурального выпота, дислокацией мозга с синдромами вклинения. В таких случаях показано нейрохирургическое лечение. Пневмококковый менингит может возникать и как вторичное осложнение пневмонии, отита, синусита и т.д. Другие вторичные гнойные менингиты возникают на фоне воспалительных заболеваний, вызываемых стептококками, стафилококками и реже гонококками, синегнойной и брюшнотифозной палочками и коли-бациллярной инфекцией.
Лечение гнойных менингитов включает антибактериальную терапию, борьбу с инфекционно-токсическим шоком, отеком мозга и коррекцию нарушений осмолярности и синдрома ДВС. Поскольку в 90% случаев гнойные менингиты обусловлены кокковой инфекцией, высокочувствительной к пенициллину, лечение начинают этим антибиотиком. Суточная доза для взрослых достигает 24 000 000—32 000 000 ЕД, а при менингоэнцефалите ее увеличивают до 48 000 000 ЕД внутримышечно.
Больным в коматозном состоянии назначают натриевую (!) соль бензилпенициллина по 4 000 000—12 000 000 ЕД в сут. внутривенно или по 50 000—100 000 ЕД эндолюмбально. Эндолюмбально можно вводить и хлоркальциевый комплекс стрептомицина по 75 000— 100 000 ЕД. Одновременно с антибиотиками назначают нистатин в дозе до 3 000 000 ЕД в сут.
Для лечения менингитов кокковой этиологии можно применять растворимый левомицетин — хлорамфеникола сукцинат внутривенно или внутримышечно (из расчета 0,06—0,1 г/кг в сут.), а также полусинтетические пенициллины по 200—300 мг/кг в сут., причем метациллин и оксациллин каждые 3 ч, а ампициллин каждые 6 ч внутримышечно.
В последние годы доказана эффективность цефалоспоринов третьего поколения (цефотаксим, цефтриаксон, цефтадизин, цефменоксим, цефуроксим). Так, цефотаксим назначают внутривенно или внутримышечно. В первом случае 0,5 г препарата растворяют в 2 мл, а 1 г в 4 мл воды для инъекций и вводят в течение 3—5 мин. Большие дозы назначают в виде инфузий: 2 г цефотаксима растворяют в 40 мл воды для инъекций, изотонического раствора натрия хлорида или 5% раствора глюкозы (вводят медленно в течение 20 мин). Для внутримышечной инъекции 500 мг препарата растворяют в 2 мл, а 2 г в 5 мл воды для инъекций. Повторные инъекции делают через 6 ч. Максимальная суточная доза 12 г. Препарат цефтриаксон вводят 1 раз в сут. — 100 мг/кг внутривенно медленно.
Для лечения больных, страдающих менингитом, вызванным гемофильной или кишечной палочкой, бациллой Фридлендера или сальмонеллами, предпочтительнее применять левомицетин по 0,06— 0,1 г/кг в сут. или тетрациклин по 0,025—0,03 г/кг каждые 6 ч.
При менингококковом менингите комбинация антибиотиков не повышает эффективности лечения. Однако при сопутствующих воспалительных процессах в других органах (пневмония, отит, пиелит), вызванных иными возбудителями, применение комбинации антибиотиков оправдано.
При стафилококковом менингите для эффективного лечения необходимо определить чувствительность возбудителя к антибиотикам. Если такое определение невозможно, назначают комбинацию антибиотиков: пенициллин + левомицетин, оксациллин + ампициллин, ампициллин + гентамицин.
При неизвестном возбудителе в качестве старт-терапии применяют ампициллин (внутривенно 0,4 г/кг в сут. с 4-часовыми перерывами) или аминогликозиды — канамицин (1—2 мг/кг каждые 6 ч внутримышечно), гентамицин (5—10 мг/кг 2 раза в сут. внутримышечно). Применение антибиотиков позволило снизить смертность при пневмококковом менингите от 95—100 до 18—20%, при инфлюэнцменингите от 92 до 3—7%, при менингококковом — от 70—80 до 6—14%.
Показателями достаточности лечения антибиотиками служат снижение цитоза в СМЖ (менее 100 клеток в 109/л), причем 75% этих клеток должны составлять лимфоциты. При инфекционно-токсическом шоке назначают кардиотонические средства — строфантин, коргликон, сульфокамфокаин.
Для коррекции гиповолемии, а также с целью дезинтоксикации проводят инфузионную терапию (регидратация) — вводят внутривенно-капельно изотонический раствор натрия хлорида, 5% раствор глюкозы, полиглюкин, реополиглюкин, гемодез, глюкозоновокаиновую смесь (10% раствор глюкозы с инсулином из расчета 1 ЕД инсулина на 4 г сухой глюкозы и 0,25% раствор новокаина), а также раствор Рингера—Локка и лактосол. Общее количество жидкостей, вводимых в первые сутки при регидратации, составляет 30—80 мл/кг.
Для коррекции ацидоза проводят инфузию 4% раствора натрия бикарбоната (при необходимости до 500—800 мл). На этом фоне в первые двое суток назначают гидрокортизон от 4 до 75 мг/кг в сут, или преднизолон от 5 до 30 мг/кг в сут.
Некоторые специалисты отдают предпочтение дексазону, в меньшей мере влияющему на водно-электролитный баланс.
Назначают ударную дозу препарата — 8—16 мг внутривенно с последующим введением по 4 мг 4 раза в день сначала внутримышечно, а потом внутрь. Кортикостероиды оказывают и дегидратирующее действие.
Для снижения ВЧД повторно извлекают СМЖ, назначают дегидратирующие средства (лазикс, маннитол, сорбитол, глицерин), эуфиллин. Осмотические диуретики следует назначать после предварительной дезинтоксикационной терапии, нормализации проницаемости мембран. Благодаря этому можно избежать гипердегидратации нервных клеток, которая при отмене осмодиуретиков может стать причиной быстрого набухания мозга. При гиперосмолярном синдроме применение осмотических диуретиков противопоказано.
Для предупреждения и коррекции гипокалиемии вводят внутривенно капельно калийполяризуюущую смесь: 500 мл 5% раствора глюкозы, 150 мл 1% раствора калия хлорида, 10 ЕД инсулина. Если на фоне инфекционно-токсического шока развивается острая почечная недостаточность с олигурией и гиперкалиемией, объем внутривенно введенной жидкости не должен превышать объема выделенной мочи. Внутривенно вводят 100—200 мл 4% раствора натрия бикарбоната, 100— 200 мл 0,25% раствора новокаина и 80—100 мл 20% раствора глюкозы.
Нарастание гиперкалиемии служит показанием для диализа. Токсическое влияние гиперкалиемии на сердце (брадикардия, аритмия, высокий остроконечный зубец Т) можно уменьшить путем вливания 20 мл 10% раствора кальция глюконата или 10—20 мл 30% раствора натрия тиосульфата (медленно!). Для повышения резистентности мозга к гипоксии назначают фенобарбитал по 0,5 мг/кг в сут., нейролептики в составе литической смеси: 1 мл 25% раствора аминазина (или дроперидол), 1 мл 2,5% раствора пипольфена. Литическую смесь для внутримышечного введения разводят 0,5% раствором новокаина, а для внутривенного — бидистиллированной водой или 5% раствором глюкозы. С целью гипотермии к литической смеси добавляют амидопирин (2—4% раствор) или аналгин (30—50% раствор). Литические смеси противопоказаны при коме.
Для коррекции синдрома ДВС назначают средства, улучшающие реологические свойства крови (полиглюкин, реополиглюкин, гемодез, эуфиллин, курантил), а также гепарин в сочетании с антитромбином-III (кибернин) или свежезамороженной плазмой. Убедительных данных о том, что при коррекции ДВС сокращаются сроки лечения и снижается смертность среди больных менингитом, не получено.
При лечении психомоторного возбуждения или судорожного синдрома назначают 0,5% раствор седуксена по 4—6 мл внутривенно, натрия оксибутират по 50—70 мг/кг (до 200 мг/кг в сут.) или литические смеси (см. выше). При эффективной терапии в течение 1—3 дней значительно улучшается состояние и нормализуется температура тела, к 8—14-му дню санируется СМЖ. В последующем назначают витаминотерапию, средства рассасывающей терапии, ноотропные препараты.
Бактериальные серозные менингиты отличаются от гнойных торпидным развитием и умеренно выраженными симптомами раздражения оболочек мозга.
Туберкулезный менингит развивается на фоне туберкулеза внутренних органов. Диагностика затруднена, если не удается выявить органного туберкулеза и выделить микобактерии из СМЖ, что бывает более чем в половине случаев. Назначают 3 наиболее активных противотуберкулезных препарата: стрептомицин 1 г в сут. внутримышечно однократно, рифампицин 600 мг в сут. внутрь однократно, изониазид (тубазид) — 900 мг в сут. внутрь в 3 приема. При тяжелом течении менингита, развитии менингоэнцефалита и нарушении циркуляции СМЖ показаны эндолюмбальные введения стрептомицина по 50—100 мг и гидрокортизона по 50—100 мг (2 раза в неделю). При улучшении состояния назначают кортикостероидные препараты внутрь на срок 1—2 мес.
При явлениях нарастающей гидроцефалии рекомендуют операцию вентрикулярного шунтирования для более эффективной санации энцефалических очагов, вентрикулярного эпендиматита и васкулита, предупреждения грубой индурации оболочек. Лечение тремя препаратами продолжают до улучшения клинических и лабораторных показателей как церебрального, так и органного туберкулезного процесса. Отсутствие признаков улучшения в течение первых недель лечения свидетельствует о резистентности возбудителя к назначенным препаратам. В этом случае в выборе эффективных препаратов помогает определение чувствительности выделенных после посева микобактерии.
Препаратами альтернативного выбора являются производные изоникотиновой кислоты: изониазид 5—15 мг в сут. в 2—3 приема, фтивазид 1—1,5 г в сут. в 2—3 приема, этионамид по 0,25 мг 2—3 раза в день внутрь или в свечах, протионамид по 0,5 г 2 раза в день; ПАСК до 12 г в сут. в 3 приема (с щелочной водой); антибиотики — циклосерин 0,75 г в сут. в 3 приема; канамицина сульфат 1 г внутримышечно 1 раз в сут. и далее через 3—7 дней; синтетические препараты — этамбутол 25 мг/кг 1 раз в сут., пиразинамид по 0,5—1 г 3 раза в день. Необходим систематический контроль за возможными токсическими эффектами лекарств (тошнота, рвота, аллергическая сыпь). Циклосерин может вызвать страхи, галлюцинации, эпилептические припадки; канамицин отличается гепато- и нефротоксичностью, а также способностью вызвать неврит слухового нерва (он противопоказан в сочетании со стрептомицином!).
При длительном применении изониазидов возможна полинейропатия, для предупреждения которой следует назначать курсы витаминов В1 и В6. По мере улучшения состояния больного комбинированную терапию тремя препаратами заменяют комбинацией из двух препаратов, которые в более поздние сроки дают 3, а потом и 2 раза в неделю.
Продолжительность лечения определяется темпами санации как менингита, так и процесса в других органах и колеблется от 6 до 12 мес, а иногда и долее. На протяжении этого периода специфическая фармакотерапия дополняется курсами витаминотерапии, анаболическими, рассасывающими и ноотропными средствами.
Сифилитический менингит чаще развивается как осложнение раннего нейросифилиса. Наиболее часто встречаются базальный менингит и менинговаскулярная форма. Правильному диагнозу способствуют положительная реакция Вассермана, РИБТ и РИФ в крови и СМЖ.
Для лечения менингита применяют препараты пенициллина (бензилпенициллин, экмоновоциллин, феноксиметилпенициллин), эритромицин, тетрациклин, олететрин, препараты висмута (бийохинол) и йода. Для повышения сопротивляемости назначают пирогенал или продигиозан, аутогемотерапию, биогенные стимуляторы — алоэ, ФиБС, стекловидное тело, метилтиоурацил. Лечение проводят либо в виде повторных курсов с интервалами или непрерывно. Критериями излечениости являются стойкие отрицательные результаты серологических исследований крови и СМЖ спустя год после окончания лечения.
Вирусные менингиты вызываются энтеровирусами, вирусом эпидемического паротита, гриппа, герпеса, вирусом Армстронга — Лилли и др. Развитие, течение и исходы нейроинфекций обусловлены не только и не столько действием вируса как инфекционного агента, сколько иммунологической реактивностью организма.
Лечение вирусных менингитов. Противовирусные средства способны тормозить на разных этапах взаимодействие вируса и клетки. Так, амантадин (мидантан) и ремантадин угнетают процесс адсорбции и внедрения вируса в клетку. Назначают эти препараты при гриппе в ударной дозе 0,3 г внутрь и далее по 0,1 г 3 раза в день, 0,1 г 2 раза на 2-й и 3-й день, 0,1 г 1 раза на 4-й и 5-й день. С целью профилактики препарат принимают по 0,1 г 1 раз в день в течение 10—15 дней в зависимости от эпидемиологической обстановки.
Побочные явления: тремор, миоклонии, угнетение функций костного мозга. Эти осложнения при дозе ацикловира 15 мг/кг в сут. наблюдаются редко, а в дозе 5—10 мг/кг в сут. минимальны. Идоксуридин из-за высокой токсичности в последние годы практически не применяется.
К препаратам, нарушающим ферментную стадию репликации нуклеиновых кислот, относятся нуклеазы. Рибонуклеаза назначается по 30 мг (разводят в 2 мл 0,9% раствора натрия хлорида или 0,25% раствора новокаина) внутримышечно 1 раз в сут. в течение 10 дней; в тяжелых случаях по 25—50 мг на изотоническом растворе натрия хлорида (2 мл) эндолюмбально через день 2—3 раза. Рибонуклеаза применяется при менингитах, вызываемых РНКсодержащими вирусами: паротита, гриппа, клещевого энцефалита, энтеровирусами. Дезоксирибонуклеаза применяется при менингитах, вызываемых ДНКсодержащими вирусами простого герпеса, варицелла-зостер, аденовирусами.
Дезоксирибонуклеазу назначают по 30 мг 5 раз в сут. после стойкого снижения температуры. При подостром и хроническом течении нейроинфекции курс лечения удлиняют до 25—30 дней и сочетают с введением в мышцу интерферона (по 2 мл ежедневно в течение 5—7 дней).
Противовирусным действием обладают и вырабатываемые в организме защитные белки — интерфероны. Человеческий и рекомбинантный а-интерферон применяют в дозе 2 000 000 ЕД и более подкожно или внутримышечно, менее эффективно назначение препарата в виде капель в нос. Иногда вводят р-интерферон по 1 000 000 ЕД эндолюмбально.
Опыт применения интерферонов недостаточен для суждения об их эффективности. Выработка эндогенного интерферона повышается при введении индукторов (пропер-мил, зимозан, продигиозан, пирогенал), вакцин из непатогенных типов вируса ECHO и полиомиелитной. Кроме интерфероногенного эффекта, эти средства оказывают иммуномодулирующее действие. На иммунореактивность влияют и иммуностимуляторы: тималин, инозиплекс и др. Инозиплекс (модимунал) назначают по 50 мг/кг (т.е. 6—8 табл. в день) через каждые 3—4 ч, левамизол по 100—150 мг в сут., в течение 3— 5 дней. В острой стадии нейроинфекций к комплексному лечению добавляют кортикостероидные препараты, дегидратирующие средства, антиагреганты, пирацетам (сначала капельно в вену по 3—10 г в сут., а после улучшения состояния 2,4—3,2 г в сут. внутрь), витамины группы В.
Заболеваемость бактериальным менингитом составляет в среднем около 3 случаев на 100 тыс. населения. В более чем 80% случаев бактериальные менингиты вызываются N.meningitidis, S.pneumoniae и H.influenzae.
В России N.meningitidis является причиной около 60% случаев бактериальных менингитов, S.pneumoniae — 30% и H.influenzae — 10%. Необходимо отметить, что в развитых странах после внедрения широкомасштабной вакцинации против H.influenzae типа B, заболеваемость бактериальным менингитом данной этиологии снизилась более чем на 90%.
Кроме того, бактериальный менингит может вызываться другими микроорганизмами (листериями, стрептококками группы B, энтеробактериями, S.aureus, и др.).
Возбудителями бактериального менингита могут быть спирохеты: при болезни Лайма у 10-15% пациентов в первые 2 нед после инфицирования имеется менингеальный синдром. В целом этиология во многом определяется возрастом и преморбидным фоном пациентов (табл. 2).
S.agalactiae, E.coli, L.monocytogenes, K. pneumoniae,
Enterococcus spp., Salmonella spp.
E.coli, L.monocytogenes, H.influenzae, S.pneumoniae, N.meningitidis
H.influenzae, S.pneumoniae, N.meningitidis
S.pneumoniae, N.meningitidis, L.monocytogenes, Enterobacteriaceae
S.pneumoniae, N.meningitidis, L.monocytogenes, Enterobacteriaceae,
P.aeruginosa
Перелом основания черепа
S.pneumoniae, H.influenzae, S.pyogenes
Травмы головы, нейрохирургические операции и краниотомия
S.aureus, S.epidermidis, Enterobacteriaceae, P.aeruginosa
S.epidermidis, S.aureus, Enterobacteriaceae, P.aeruginosa, P.acnes
S.aureus, Enterocococcus spp., Enterobacteriaceae, P.aeruginosa, S.pneumoniae
Бактериальный менингит может возникать в стационаре после нейрохирургических или оториноларингологических операций, в этом случае в этиологии важную роль играет грамотрицательная (до 40%) и грамположительная флора (до 30%). Нозокомиальная флора, как правило, характеризуется высокой резистентностью и летальность при такой этиологии достигает 23-28%.
Успех лечения острого бактериального менингита зависит от целого ряда факторов и, в первую очередь, от своевременности и правильности назначения АМП. При выборе антибиотиков нужно помнить, что не все они хорошо проникают через ГЭБ (табл. 2).
Хорошо только при воспалении
Плохо даже при воспалении
Антимикробная терапия должна быть начата немедленно после постановки предварительного диагноза. Важно, чтобы люмбальная пункция и забор материала (СМЖ, кровь) для микробиологического исследования выполнялись до введения антибиотиков.
Выбор АМП проводится по результатам обследования, в том числе предварительной идентификации возбудителя после окраски мазков СМЖ по Граму и серологических экспресс-тестов.
Если быстрые методы диагностики не позволяют предварительно идентифицировать возбудителя, или по каким-либо причинам происходит задержка с выполнением люмбальной пункции, то антибактериальная терапия назначается эмпирически. Выбор АМП в данной ситуации диктуется необходимостью перекрыть весь спектр наиболее вероятных возбудителей (табл. 3).
Перелом основания черепа
Травмы головы, состояния после нейрохирургических операций
Антимикробная терапия может быть изменена при выделении возбудителя и получении результатов чувствительности (табл. 4).
Спирохеты
T.pallidum
B.burgdorferi
При лечении используются максимальные дозы антибиотиков, что особенно важно при применении АМП, плохо проникающих через ГЭБ, поэтому необходимо строго придерживаться принятых рекомендаций (табл. 5). Особое внимание необходимо при назначении антибиотиков детям (табл. 6).
Суточная доза, в/в
Интервалы между введениями, ч
10-20 мг/кг (по триметоприму)
Суточная доза (интервал между введениями, ч)
Новорожденные
(0-7 дней)
Новорожденные
(8-28 дней)
100-150 мг/кг (8-12)
100-150 тыс. ЕД/кг (8-12)
200 тыс. ЕД/кг (6-8)
250-300 тыс. ЕД/кг (4-6)
80-100 мг/кг (12-24)
* A.R. Tunkel, W.M. Scheld. Acute meningitis. In: Principles and practice of infectious diseases, 5th Edition. Edited by: G.L. Mandell, J.E. Bennett, R. Dolin. Churchill Livingstone , 2000; p. 980
Основным путем введения АМП является в/в. По показаниям (вторичный бактериальный менингит на фоне сепсиса, особенно полимикробного, гнойные осложнения черепно-мозговых травм и операций и др.) можно сочетать в/в и эндолюмбальное введение (табл. 7). Эндолюмбально вводятся только АМП, плохо проникающие в СМЖ (аминогликозиды, ванкомицин). Препараты могут быть использваны в виде моно- или комбинированной терапии. Показанием для смены АМП является отсутствие положительной клинико-лабораторной динамики состояния пациента или появление признаков нежелательного действия препарата.
4-8 мг 1 раз в сутки
4-8 мг 1 раз в сутки
4-20мг 1 раз в сутки
4-10 мг 1 раз в сутки
Помимо соблюдения разовых и суточных доз АМП, при бактериальном менингите важна длительность их назначения.
Для лечения менингита, вызыванного спирохетами, используются препараты, имеющие соответствующий спектр активности (табл. 4).
В ряде инфекций, характеризующихся хроническим течением, возможно распространение процесса на оболочки мозга. В этом случае может возникать менингеальный синдром и изменяется состав СМЖ.
С точки зрения осложнений хронических инфекций наибольшую опасность представляет туберкулезный менингит. Несвоевременно начатое лечение этого менингита часто приводит к неблагоприятному исходу. Появление диагностических систем на основе ПЦР существенно сократило продолжительность обследования и значительно повысило эффективность лечения.
Поражение мозговых оболочек может наблюдаться и при других инфекциях: бруцеллезе, цистицеркозе, сифилисе, боррелиозе, кокцидиоидозе, гистоплазмозе, криптококкозе и др.
Лечение этого менингита определяется основным заболеванием. Очень часто выяснить этиологию процесса представляется практически невозможным. В этом случае наряду с продолжением поиска возбудителя используют так называемое пробное эмпирическое лечение. Так, например, при подозрении на туберкулезный менингит назначаются противотуберкулезные препараты и при появлении клинического улучшения курс терапии доводят до конца. При подозрении на кандидозную природу используется пробное лечение флюконазолом.
Читайте также:


